Код мкб нарушение функций органов малого таза

Под нарушением функций тазовых органов медики часто подразумевают проблемы с дефекацией и мочеиспусканием. Застой мочи, невозможность естественного опорожнения кишечника относят к синдрому нарушений функций тазовых органов по центральному типу. В большинстве случаев причины этой патологии связаны с серьезными заболеваниями спины, позвоночника, нервной системы и сосудов. Единого кода по МКБ для нарушений функций таза не существует, так как этот симптом связан с огромным числом заболеваний.
Первые симптомы
 Первые сигналы тревоги, указывающие на нарушения тазовых функций – изменение мочеиспускание и стула у лиц с различными заболеваниями. К признакам относят:
Первые сигналы тревоги, указывающие на нарушения тазовых функций – изменение мочеиспускание и стула у лиц с различными заболеваниями. К признакам относят:
- сначала однократные, затем усиливающиеся запоры;
- рефлекторное выведение мочи;
- острая задержка мочи в период обострения;
- недержание кала.
В редких случаях у больных наблюдается остаточная моча в пузыре.
Заболевания как причины нарушений функций таза
Одно из самых распространенных заболеваний, вызывающих проблему, – нижняя параплегия с нарушением функций тазовых органов. Иначе говоря, это паралич нижних конечностей, который наступает в результате повреждения спинного мозга.
Нарушение по центральному типу
К этой группе относятся, в первую очередь, повреждения головного мозга — атеросклероз и нарушения кровообращения: Альцгеймер, ДЦП, травмы и опухоли, а также острые воспаления типа менингита, энцефалита и абсцесса.
К симптомам, указывающим на дисфункции, относят недержание или застой мочи и каловых масс. Признаки нарушения акта дефекации и мочеиспускания характерны для большинства болезней, приводящих к дисфункции тазовых органов по центральному типу.
 Следующая группа причин – это двусторонние заболевания спинного мозга:
Следующая группа причин – это двусторонние заболевания спинного мозга:
- травмы и опухоли;
- воспалительные процессы;
- миелопатии;
- дистрофические изменения;
- демиелинизирующие нарушения (склерозы разного типа).
К классическим симптомам запоров или недержания прибавляются такие признаки, как метеоризм, вздутие живота, ложные и частые позывы к мочеиспусканию.
Еще одна группа заболеваний по центральному типу связана только с недержанием мочи и кала – это нарушения сознания разного вида. Подобные симптомы наблюдаются при эпилептических припадках, коме.
Сюда же можно отнести психические заболевания и расстройства, которые вызывают снижение интеллектуальных способностей, распад личности.
Нарушение по периферическому типу
В группу периферических нарушений входят истинные симптомы недержания мочи и дефекации. Болезни и патологии, провоцирующие синдром:
- заболевания конуса спинного мозга;
- повреждения конского хвоста;
- повреждение нервных окончаний в копчике и крестце.
Среди дополнительных признаков врачи выделяют: капельное выделение мочи, непрерывное отделение мочи, жидкие каловые массы, отходящие непроизвольно, либо редкие и кратковременные задержки испражнений. У пациентов постоянно сохраняется ощущение переполненного мочевого пузыря.
Другие болезни, связанные с мочевыделительной системой
 Следующая группа нарушений – это урологические болезни, связанные с аномалиями в развитии органов: свищи мочевого пузыря или влагалища, а также протоков, которые их связывают; экстрофия и эктопия; эписпадия, гипоспадия.
Следующая группа нарушений – это урологические болезни, связанные с аномалиями в развитии органов: свищи мочевого пузыря или влагалища, а также протоков, которые их связывают; экстрофия и эктопия; эписпадия, гипоспадия.
К симптомам, определяющим врожденные или приобретенные аномалии, относят постоянное подтекание мочи или недержание. При наличии свищей жидкость выделяется каплями или небольшими порциями, если повышается давление внутри пузыря.
Неврожденные патологии – опухоли и травмы – также могут вызывать тазовые расстройства. Это же касается появления синдрома гиперактивного мочевого пузыря. Но причин для него намного больше, включая: выпадение матки, миому, уретроцеле, ректоцеле.
Энурез как следствие нарушений тазовых функций
Первичный, ночной, дневной или сочетанный энурез может появиться в результате разных заболеваний и патологий:
- нарушение рефлекса сдерживания мочи;
- воздействие неблагоприятных факторов на рефлекс мочеиспускания;
- наследственные патологии;
- аномалия в системе почек.
Энурез беспокоит пациента постоянно, не бывает периодов ремиссии, возможно сочетание с психическими расстройствами.
Энкопрез как причина у детей
 Энкопрез – это недержание кала, которое возникает в основном в детском возрасте и связано со следующими нарушениями:
Энкопрез – это недержание кала, которое возникает в основном в детском возрасте и связано со следующими нарушениями:
- плохая перистальтика;
- стеноз, трещина заднего прохода;
- постоянная потребность справлять нужду в непривычном месте;
- отсутствие гигиены;
- неврологические и психические расстройства;
- новообразования в тазовой области;
- болезнь Крона, Гиршпрунга.
Энкопрез может возникнуть и при СРК, язвах прямой кишки, опущении промежности. Несмотря на то что часто заболевание рассматривают как детское расстройство, обнаружить его можно и у взрослого человека.
Венерологические болезни
Доказано, что нарушения мочеиспускания и дефекации, в том числе с болезненными ощущениями, могут быть связаны с заболеваниями интимной сферы: сифилисом, гонореей, а также рядом других ЗППП.
У мужчин отклонения наблюдаются при образовании опухоли в простате, что может сочетаться с таким симптомом, как импотенция. У женщин обильное и неконтролируемое мочеиспускание указывает на развитие миомы.
Диагностика нарушений
Для диагностики первичных признаков необходимо обратиться к урологу, венерологу, а женщинам – к гинекологу. Если имеет место перелом или другая травма позвоночника, а также диагностированы нейрогенные нарушения, привлекаются другие специалисты: хирурги, травматологи, неврологи, ортопеды.
Иногда требуются специфические тесты, нацеленные на определение сохранения функций тазовых нервов:
- тест «холодной воды» — в мочевой пузырь вводят жидкость, которая при поражении верхнего мотонейрона выходит под напором сразу же, а при заболевании нижнего – задерживается в течение 1 минуты;
- исследование ректального сфинктера – требуется для определения повреждений рефлекторной дуги;
- трансректальная электрическая стимуляция – используется для изучения состояния мочевого пузыря.
В целом для диагностики используют метод УЗИ, анализы мочи и крови. Применяют методы урографии и цистографии.
Способы лечения расстройств
Для эффективного восстановления работы тазовых органов после травм позвоночника и других нарушений применяют классические методы традиционного лечения: физиотерапию, ЛФК, а также специфические методы электронной стимуляции. Постоянно ведутся поиски новых методов лечения, так как действительно эффективных способов восстановления при остаточных явлениях параплегии или других заболеваний не существует.
Электростимуляция – один из самых перспективных способов реабилитации пациентов. С помощью импульсов, которые подаются стимулятором, обеспечивается активное управление мочеиспусканием.
ТРЭС – трансректальная электростимуляция сокращает сроки выработки рефлекса мочевого пузыря.
 В процессе реабилитации после заболеваний с помощью имплантации устройства удается сократить восстановление рефлекса до 6-12 месяцев. Если же после курса ТРЭС усиливается сократительная функция сфинктера, а работа детрузора минимальна, при этом сохраняется его чувствительность к электрическим сигналам, назначают хирургическое вмешательство.
В процессе реабилитации после заболеваний с помощью имплантации устройства удается сократить восстановление рефлекса до 6-12 месяцев. Если же после курса ТРЭС усиливается сократительная функция сфинктера, а работа детрузора минимальна, при этом сохраняется его чувствительность к электрическим сигналам, назначают хирургическое вмешательство.
Метод ТРЭС не предполагает прямого вживления стимулятора в тело. Эта процедура проводится при оперативном вмешательстве. Основное показание к имплантации – проблемы мочеиспускания с сохранением остаточной мочи в объемах от 100 мл, либо функциональная степень арефлекторного мочевого пузыря.
При грубых нарушениях функций спинного мозга с образованием свищей развиваются дистрофические процессы, которые уничтожают мышцу мочевого пузыря. Это противопоказание к вживлению импланта и проведению электростимуляции любого типа.
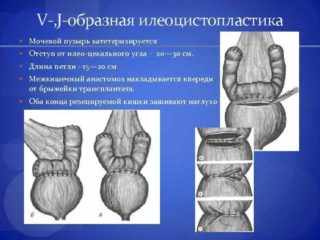
В такой ситуации назначают илеоцистопластику – изменение арефлекторного мочевого пузыря с целью восстановления естественных функций и защиты почек от инфекции.
Аналогичный метод используется для коррекции недержания кишечных испражнений. В процессе восстановления функций тазовых органов нужно использовать не только стимуляторы для вживления внутрь человека. Обязательно назначают консервативные методы: упражнения для интимных мышц, лечебную гимнастику, применение специального инвентаря.
Источник
Класс XIV. N00—N99. Болезни мочеполовой системы
N00—N99
N99 Нарушения мочеполовой системы после медицинских процедур, не классифицированных в других рубриках N99.0 Послеоперационная почечная недостаточность N99.1 Послеоперационная стриктура уретры N99.2 Послеоперационные спайки влагалища N99.3 Выпадение свода влагалища после экстирпации матки N99.4 Послеоперационные спайки в малом тазу N99.5 Дисфункция наружной стомы мочевых путей N99.8 Другие нарушения мочеполовой системы после медицинских процедур N99.9 Нарушение мочеполовой системы […]
N80 Эндометриоз N80.0 Эндометриоз матки N80.1 Эндометриоз яичников N80.2 Эндометриоз маточной трубы N80.3 Эндометриоз тазовой брюшины N80.4 Эндометриоз ретровагинальной перегородки и влагалища N80.5 Эндометриоз кишечника N80.6 Эндометриоз кожного рубца N80.8 Другой эндометриоз N80.9 Эндометриоз неуточненный N81 Выпадение женских половых органов N81.0 Уретроцеле у женщин N81.1 Цистоцеле N81.2 Неполное выпадение матки и влагалища N81.3 Полное выпадение […]
N70 Сальпингит и оофорит N70.0 Острый сальпингит и оофорит N70.1 Хронический сальпингит и оофорит N70.9 Сальпингит и оофорит неуточненные N71 Воспалительная болезнь матки, кроме шейки матки N71.0 Острая воспалительная болезнь матки N71.1 Хроническая воспалительная болезнь матки N71.9 Воспалительная болезнь матки неуточненная N72 Воспалительная болезнь шейки матки N73 Другие воспалительные болезни женских тазовых органов N73.0 Острый […]
N60 Доброкачественная дисплазия молочной железы N60.0 Солитарная киста молочной железы N60.1 Диффузная кистозная мастопатия N60.2 Фиброаденоз молочной железы N60.3 Фибросклероз молочной железы N60.4 Эктазия протоков молочной железы N60.8 Другие доброкачественные дисплазии молочной железы N60.9 Доброкачественная дисплазия молочной железы неуточненная N61 Воспалительные болезни молочной железы N62 Гипертрофия молочной железы N63 Образование в молочной железе неуточненное N64 […]
N40 Гиперплазия предстательной железы N41 Воспалительные болезни предстательной железы N41.0 Острый простатит N41.1 Хронический простатит N41.2 Абсцесс предстательной железы N41.3 Простатоцистит N41.8 Другие воспалительные болезни предстательной железы N41.9 Воспалительная болезнь предстательной железы неуточненная N42 Другие болезни предстательной железы N42.0 Камни предстательной железы N42.1 Застой и кровоизлияние в предстательной железе N42.2 Атрофия предстательной железы N42.8 Другие […]
N30 Цистит N30.0 Острый цистит N30.1 Интерстициальный цистит хронический N30.2 Другой хронический цистит N30.3 Тригонит N30.4 Лучевой цистит N30.8 Другие циститы N30.9 Цистит неуточненный N31 Нервно-мышечная дисфункция мочевого пузыря, не классифицированная в других рубриках N31.0 Незаторможенный мочевой пузырь, не классифицированный в других рубриках N31.1 Рефлекторный мочевой пузырь, не классифицированный в других рубриках N31.2 Нейрогенная слабость […]
N25 Нарушения, развивающиеся в результате дисфункции почечных канальцев N25.0 Почечная остеодистрофия N25.1 Нефрогенный несахарный диабет N25.8 Другие нарушения, обусловленные дисфункцией почечных канальцев N25.9 Нарушение функции почечных канальцев уточненное N26 Сморщенная почка неуточненная N27 Маленькая почка по неизвестной причине N27.0 Маленькая почка односторонняя N27.1 Маленькая почка двусторонняя N27.9 Маленькая почка неуточненная N28 Другие болезни почки и […]
N20 Камни почки и мочеточника N20.0 Камни почки N20.1 Камни мочеточника N20.2 Камни почек с камнями мочеточника N20.9 Мочевые камни неуточненные N21 Камни нижних отделов мочевых путей N21.0 Камни в мочевом пузыре N21.1 Камни в уретре N21.8 Другие камни в нижних отделах мочевых путей N21.9 Камни в нижних отделах мочевых путей неуточненные N22* Камни мочевых […]
N17 Острая почечная недостаточность N17.0 Острая почечная недостаточность с тубулярным некрозом N17.1 Острая почечная недостаточность с острым кортикальным некрозом N17.2 Острая почечная недостаточность с медуллярным некрозом N17.8 Другая острая почечная недостаточность N17.9 Острая почечная недостаточность неуточненная N18 Хроническая почечная недостаточность N18.0 Терминальная стадия поражения почек N18.8 Другие проявления хронической почечной недостаточности N18.9 Хроническая почечная недостаточность […]
N10 Острый тубулоинтерстициальный нефрит N11 Хронический тубулоинтерстициальный нефрит N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом N11.1 Хронический обструктивный пиелонефрит N11.8 Другие хронические тубулоинтерстициальные нефриты N11.9 Хронический тубулоинтерстициальный нефрит неуточненный N12 Тубулоинтерстициальный нефрит, не уточненный как острый или хронический N13 Обструктивная уропатия и рефлюкс-уропатия N13.0 Гидронефроз с обструкцией лоханочно-мочеточникового соединения N13.1 Гидронефроз со стриктурой мочеточника, не […]
Источник
Тактика лечения
Дифференциальная диагностика со злокачественными новообразованиями матки, при подозрении и/или подтверждении малигнизации госпитализация в онкологический стационар.
Цели лечения: удаление новообразования.
Немедикаментозное лечение: нет.
Основным методом лечения больных раком тела матки является хирургический, который в зависимости от прогноза болезни дополняется лучевой, гормональной или химиотерапией.
Хирургическое стадирование включает взятие смывов для цитологического исследования из полости малого таза и брюшной полости (при наличии асцитической жидкости изучается вся жидкость), исследование увеличенных забрюшинных лимфоузлов, тотальную абдоминальную экстирпацию матки с придатками, изучение разреза удаленной матки для определения глубины инвазии опухоли и разреза яичников для исключения их метастатического поражения.
Варианты хирургических вмешательств при раке тела матки:
1. Экстрафасциальная экстирпация матки с придатками и верхней третью влагалища.
2. Модифицированная расширенная экстирпация матки с придатками (лимфаденэктомия подвздошных, поясничных лимфатических узлов).
3. Модифицированная расширенная экстирпация матки с придатками и удаление большого сальника.
Радикальной для большинства больных раком тела матки I стадии считается тотальная абдоминальная экстирпация матки с придатками (тип I).
При серозной, светлоклеточной, низкодифференцированной и недифференцированной аденокарциноме тела матки I стадии, а также при IC стадии независимо от гистологической структуры опухоли и в случае перехода опухоли на нижний сегмент матки или шейку матки, а также наличия подозрения на опухолевое поражение лимфатических узлов, экстирпация матки с придатками дополняется тазовой лимфаденэктомией и биопсией парааортальных лимфоузлов: удаляются общие (на 2-3 см выше развилки общей подвздошной артерии), наружные, внутренние подвздошные и обтураторные лимфатические узлы (модифицированная радикальная гистерэктомия с тазовой лимфаденэктомией, тип II).
У больных раком тела матки II стадии производится пальпация парааортальных лимфатических узлов и при их увеличении выполняется пункция, удаляются тазовые лимфатические узлы, а затем матка с парацервикальными тканями и верхней третью влагалища; в этом случае удаляются, кроме указанных выше и параметриальные лимфоузлы (расширенная радикальная гистерэктомия с тазовой лимфодиссекцией, тип III).
Хирургическое лечение рака тела матки IIIа стадии, а также серозной или светлоклеточной карциномы независимо от стадии болезни следует дополнять резекцией большого сальника.
Паллиативные операции при раке тела матки, цель которых – удалить очаг инфекции и остановить или предотвратить возникающее кровотечение из полости матки. К ним относятся: надвлагалищная ампутация матки с придатками, перевязка внутренних подвздошных артерий, эндоваскулярная эмболизация внутренних подвздошных сосудов.
В самостоятельном виде хирургический метод лечения используется только при раке тела матки Iа стадии. У больных раком тела матки Iв, с, II и III стадий применяется комбинированный метод. Показаниями к его проведению являются: инвазия в миометрий на ½ и более, серозный, светлоклеточный, умеренно дифференцированный, низкодифференцированный и недифференцированный рак, переход опухоли на нижний сегмент матки и шейку матки, поражение тазовых лимфоузлов.
Для создания абластичности хирургического вмешательства и профилактики местных рецидивов у больных раком тела матки Iв, с, II и III стадий с умеренно- и низкодифференцированными формами аденокарциномы показано проведение 2-3 предоперационных курсов химиотерапии. Операция выполняется через 3 недели после выполнения последнего курса.
В послеоперационном периоде для предотвращения возникновения метастазов и рецидивов в тазу и культе влагалища, используется дистанционное облучение органов малого таза в дозах 40–50 Гр.
В случае опухолевого поражения тазовых лимфоузлов следует облучить зону парааортальных лимфоузлов (до уровня XII грудного позвонка) в дозе 40-50 Гр. В случае удовлетворительного общего состояния больной предпочтительно одновременное облучение области малого таза и парааортальной зоны.
При наличии положительных рецепторов половых гормонов проводятся адъювантные курсы гормонотерапии прогестагенными препаратами. В случае гиперэкспрессии рецептора HER-2/neu, проводятся адъювантные курсы полихимиотерапии при всех стадиях опухолевого процесса.
При лечении рака тела матки III–IV стадий используются индивидуальные схемы, включающие хирургическое, лучевое, гормональное и химиотерапевтическое воздействия. Лечение рака тела матки IV стадии носит паллиативный характер.
Сочетанная лучевая терапия применяется как самостоятельный метод при наличии противопоказаний к операции (невозможность технически удалить матку, соматическая неоперабельность).
При раке тела матки Iа стадии допустимо проведение только внутриполостной гамма-терапии в СОД 60 Гр.
При прогрессировании опухолевого процесса (метастазы, рецидивы) четких стандартных схем терапии нет. С паллиативной целью проводятся индивидуальные схемы лечения.
Чаще используются облучение, гормоно- и химиотерапия. Два последних метода лечения эффективны при метастазах в печени и легких. Изолированные метастазы в тазу, одиночные в легких и печени могут быть удалены. При одиночном метастазе в легкое проводится прецизионная резекция. При одиночном метастазе в костях показана лучевая терапия до СОД эквивалентной 60 Гр. При множественных метастазах в случаях нечувствительности к консервативному специальному лечению, больные как правило получают симптоматическое лечение.
1. Предоперационная внутриполостная гамма-терапия проводится метрастатом, метракольпостатом (с учетом локализации опухоли) в дозе 13,5 Гр на опухоль или на т. А за 24-48 часов до операции.
2. Послеоперационная дистанционная лучевая терапия на область малого таза осуществляется подвижным или статическим способом через 2 недели после операции в дозе 40-50 Гр по 2 Гр ежедневно. Размеры полей при 2-польной методике 14´15–16´18 см, 4-польной 5´14–6´18 см. Верхняя граница поля соответствует нижнему краю LIV, нижняя – середине лонного сочленения или 4 см книзу от нижнего края опухоли, латеральные – середине головок бедренных костей. В случае применения 4-польной методики, поля располагают под наклоном к срединной линии тела, причем внутренние границы локализуются на 2,5-3 см латерально от срединной линии тела на уровне цервикального канала и на 1 см – на уровне IV поясничного позвонка.
3. Предоперационная дистанционная лучевая терапия проводится по 2 Гр ежедневно на малый таз, 10 Гр в неделю до СОД 30–50 Гр.
4. Адъювантная дистанционная лучевая терапия парааортальной зоны проводится по 2 Гр в сутки, 10 Гр в неделю до СОД 40-50 Гр (от верхних границ подвздошного поля до уровня XII грудного позвонка).
5. Адъювантное эндовагинальное облучение осуществляется на глубину 0,5 см по 3 Гр 3 раза в неделю (или 5 Гр 2 раза в неделю, 7 Гр 1 раз в 5 дней, 10 Гр 1 раз в неделю) до СОД 60-70 Гр с учетом дозы излучения подводимой другими способами.
6. Сочетанная лучевая терапия по радикальной программе используется как самостоятельный метод при наличии противопоказаний к операции (невозможность технически удалить матку, соматическая неоперабельность).
Лечение начинается с 2-х открытых противолежащих полей, РОД составляет 3 Гр через день или по 2 Гр ежеденевно, недельная – 10 Гр, суммарная – 18-30 Гр с учетом степени распространенности рака тела матки. Далее присоединяется внутриполостная гамма-терапия по принципу чередования с дистанционным компонентом. Внутриполостная гамма-терапия проводится на аппаратах типа «АГАТ-ВУ», «Селектрон», «микроСелектрон» по 5 Гр 2 раза в неделю (6–10 сеансов), по 7 Гр 1 раз в неделю (5–7 сеансов), по 10 Гр 1 раз в неделю (5-6 сеансов). В дни свободные от сеансов внутриполостной гамма-терапии, продолжают дистанционное облучение параметриальных отделов тазовой клетчатки. Суммарные дозы от дистанционной лучевой терапии составляют 40-50 Гр., от внутриполостной – 30-50 Гр.
Дистанционное облучение осуществляется статическим или ротационным способом. Его предпочтительно проводить на линейных ускорителях электронов тормозным излучением с энергией 18-20 МэВ или на гамма-терапевтических аппаратах с зарядом 60 Со (1,25 МэВ). Для равномерного облучения всей анатомической зоны роста опухоли (первичный очаг, области опухолевых инфильтратов в тканях параметриев и зона регионарного метастазирования) используются два противолежащих поля (надлобковое и крестцовое) размерами от 14´15 до 16´18 см. При этом нижние границы полей находятся на середине лонного сочленения или на 4 см ниже нижнего края опухоли во влагалище. Верхние границы локализуются на уровне нижнего края IV поясничного позвонка, латеральные – на уровне середины головок бедренных костей.
При облучении зоны регионарного метастазирования и параметриальных отделов тазовой клетчатки зона локализации матки, мочевого пузыря и прямой кишки экранируется блоком 4х8 см либо применяются четыре противолежащих поля размерами 5х14–6х18 см. Последние располагают наклонно к срединной линии тела, причем их внутренние границы локализуют на 2,5–3 см латерально от срединной линии тела на уровне шеечного канала и на 1 см – на уровне IV поясничного позвонка.
Разовая доза за фракцию составляет 2 Гр. При проведении дистанционного облучения всей анатомической зоны роста опухоли сеансы проводят ежедневно 5 раз в неделю до СОД 10-50 Гр в точках А и точках В в зависимости от плана лечения.
Дистанционную лучевую терапию на параметриальные отделы тазовой клетчатки проводят 3-5 раз в неделю до СОД 50-60 Гр в точках В и 25-50 Гр в точках А в зависимости от конкретной клинической ситуации с учетом применяемого метода лечения.
Внутриполостную гамма-терапию осуществляют методом автоматизированного последовательного введения эндостатов и источников излучения высокой (60Со, 192Ir) и низкой (137Cs) мощности дозы на шланговых гамма-терапевтических аппаратах. Используют преимущественно метрастат, а также метракольпостат (с учетом локализации опухоли).
Химиотерапия в виде моно- или полихимиотерапии назначается при III-IV стадиях рака тела матки, больным с метастазами, возникшими после специального лечения и/или при гиперэкспрессии HER-2/neu.
Проводится в течение 2-6 циклов и включает доксорубицин 50 мг/м2 + цисплатин 50 мг/м2 + циклофосфан 500 мг/м2 внутривенно в 1-й день с интервалами в 3 недели. Можно также применять схемы PEF и PFLe.
– цисплатин 60 мг/м2 внутривенно в 1-й день;
– этопозид 120 мг/м2 внутривенно в 1, 2, 3-й дни;
– фторурацил 1 г/м2 (суточная доза) внутривенно в 1, 2, 3-й дни.
Циклы лечения повторяют через 4 недели.
– цисплатин 25 мг/м2 внутривенно в 1-й день недели, еженедельно, в течение 8–12 недель;
– фторурацил 2200 мг/м2 внутривенно в 1-й день недели, еженедельно, в течение 8–12 недель;
– лейковорин 120 мг/м2 внутривенно одновременно с фторурацилом.
Для монохимиотерапии используются следующие препараты:
– доксорубицин 60 мг/м2 внутривенно однократно, каждые 3 недели;
– эпирубицин 75-100 мг/м2 внутривенно каждые 3 недели;
– цисплатин 100 мг/м2 внутривенно капельно 1 раз, каждые 3 недели.
При неблагоприятном прогнозе – низкодифференцированном раке, большом объеме опухоли (рак тела матки IIа, IIв – III стадий с размером опухоли>= 5 см), наличии метастазов в регионарных лимфатических узлах – показаны курсы неоадъювантной полихимиотерапии (ПХТ) по схеме: цисплатин 50 мг/м2 + 5 – фторурацил 750 мг/м2 + циклофосфан 500 мг/м2.
Гормонотерапия проводится при положительных РП+, РЭ+ в ткани опухоли. Используются препараты прогестеронового ряда по индивидуальным схемам (мегейс, 17-ОПК, депостат, Депо-Провера) в течение 6-8 месяцев.
– экстирпация матки (тип I) без придатков у менструирующих женщин, с придатками у женщин в постменопаузе
Стадия Iа:
– экстирпация матки с придатками (тип I)*;
– при I стадии (при соматической неоперабельности) сочетанная лучевая терапия до СОД 60 Гр (Индивидуально).
Стадия Iв–Iс:
– экстирпация матки с придатками (тип I)* + дистанционная лучевая терапия **( СОД 40 Гр.).
Стадия II:
– дистанционная лучевая терапия или химиолучевая терапия (по показаниям);
– сочетанная лучевая терапия*** по радикальной программе в суммарной очаговой дозе на т.А 60-80Гр., на т.В 50-60 Гр.
Стадия IIIа:
– экстирпация матки с придатками, резекция большого сальника (при невозможности осуществления радикальной операции)+ дистанционная лучевая терапия (сод 40 Гр.) + полихимиотерапия;
– экстирпация матки с придатками и верхней третью влагалища (при невозможности осуществления радикальной операции), резекция большого сальника + дистанционная лучевая терапия до СОД 40 Гр. + полихимиотерапия (индивидуально).
Стадия IIIв:
– неоадъювантная дистанционная лучевая терапия ( СОД 20-40 Гр) + экстирпация матки с придатками и верхней третью влагалища (при невозможности осуществления радикальной операции)+ эндовагинальное облучение;
– сочетанная лучевая терапия***;
– экстирпация матки с придатками и верхней третью влагалища (при невозможности осуществления радикальной операции) + дистанционная лучевая терапия до СОД 40 Гр(индивидуально).
Стадия IIIс:
Индивидуально
– предоперационные курсы ПХТ + радикальная гистерэктомия с тазовой лимфодиссекцией + дистанционная лучевая терапия;
– экстирпация матки с придатками (при нерезектабельности патологических очагов или ослабленном физическом статусе больной – IV класс летальных осложнений по ASA) + дистанционная лучевая терапия;
– сочетанная лучевая терапия***;
– при наличии метастазов в подвздошных лимфоузлах показано дополнительное облучение парааортальных лимфоузлов.
IV стадия и рецидивы:
Индивидуализированно
– различные по объему паллиативные оперативные вмешательства;
– химиогормонотерапия;
– лучевая терапия.
* При переходе опухоли на нижний сегмент матки, серозной, светлоклеточной, низкодифференцированной, недифференцированной карциноме, наличии подозрения на опухолевое поражение лимфоузлов, показана модифицированная гистерэктомия (тип II) с тазовой лимфодиссекцией.
** Инвазия в миометрий ≥ 1/2, серозный, светлоклеточный, умереннодифференцированный, низкодифференцированный и недифференцированный рак, поражение тазовых лимфоузлов.
*** При противопоказаниях к хирургическому лечению.
1. Проведение гормонотерапии при I – IV стадии по показаниям.
Профилактические мероприятия
Режим наблюдения:
– первый и второй год – 1 раз в 3 мес.;
– третий год – 1 раз в 6 мес.;
В последующем, пожизненно – 1 раз в год.
Объем обследования:
– клиническое обследование;
– лабораторное исследование;
– гинекологическое исследование;
– взятие мазков из влагалища для цитологического исследования;
– ультразвуковое исследование органов брюшной полости и малого таза (при наличии жалоб);
– рентгенография органов грудной клетки (1 раз в год).
По показаниям: сцинтиграфия костей скелета, компьютерная томография, ирригоскопия, колоноскопия, внутривенная урография.
Перечень основных медикаментов:
1. * Медроксипрогестерон.
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения:
1. При малигнизации процесса – направление в онкологическое учреждение.
2. При отсутствии малигнизации – диспансерное наблюдение в поликлинике.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Источник
