Код мкб неврома мортона
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Межпальцевая неврома, Метатарзалгия Мортона Синдром мортоновского пальца.
Названия
Неврома Мортона.

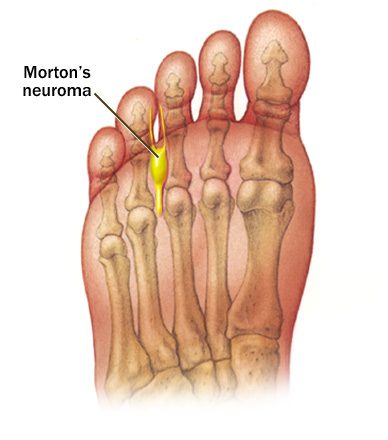
Неврома Мортона
Описание
Неврома Мортона является болезненным состоянием, которое возникает в области стоп, чаще всего между третьим и четвертым пальцами. Неврома Мортона может быть болезненной, пациенты это описывают ощущение, «слово камешекв ботинке».
Симптомы
Неврома Мортона представляет собой утолщение ткани вокруг одного нервов, ведущих к пальцам ног. В некоторых случаях, неврома Мортона вызывает острые, жгучие боли в стопе. Также бывает онемение.
Неврома Мортона может возникать в ответ на раздражение, травму или давление. Общие методы лечения невриномы Мортона включать в себя ношение ортопедической обуви и прменени специальных стелек. Иногда могут быть необходимыми инъекции кортикостероидов или хирургическое вмешательство.
Как правило, нет никаких внешних признаков невромы Мортона. Однако, у пациента могут возникнуть следующие симптомы:
1. Ощущение, как будто Вы стоите «на камешке в ботинке».
2. Жгучая боль в стопе, которая отдает в пальцы.
3. Покалывание или онемение в пальцах ног.
Лучше не игнорировать любую боль в ногах, которая длится дольше, чем несколько дней. Обратитесь к врачу, если Вы испытываете жгучую боль в стопе, которая не уменьшается, несмотря на смену обуви и изменение действий, которые могут вызвать дискомфорт ног.
Ассоциированные симптомы: Боль в пальцах ног.
Причины
Причина развития невромы Мортона доподлинно неизвестна. Существует связь между развитим этой патологии и раздражением стопы, давлением или травмой одного из нервов, которые ведут к пальцами ног. Рост утолщенной нервной ткани (невриномы) является частью ответа организма на раздражение или травму.
Факторы, которые способствуют развитиюневромы Мортона, включают в себя:
1. Высокие каблуки. Ношение обуви на высоких каблуках, которая плотно или, наоборот, слишком свободно сидит на ноге, способствует возникновению подошвенной невриномы.
2. Некоторые виды спорта. Особенно опасным в этом плане является бег. Тесная обувь, используемая при катании на лыжах или скалолазании, может оказать давление на пальцы ног.
3. Деформации стопы. Люди, которые имеют так называемую косточку, имеют более высокий риск развития невриномы Мортона.
Лечение
Лечение зависит от тяжести симптомов. Вначале рекомендуются консервативные подходы в лечении плантарной невриномы.
Специальные подушечки, подкладываемые под стопы в обувь, помогут снизить давление на нерв.
Положительный результат дают инъекции глюкокортикостеноидов в болезненную область.
Криогенная нейроабляция. Это минимально инвазивная процедура предоставляет собой «замораживание» нерв, что препятствует передаче болевых сигналов. Результаты процедуры не являются постоянными.
Декомпрессия. В некоторых случаях можно облегчить давление на нерв, пересекая близлежащие структуры, такие как связки, создавая при этом декомпрессию.
Хирургическое удаление невриномы может быть необходимостью, если другие методы лечения не могут обеспечить облегчение боли. Хотя операция, как правило, дает хороший эффект, врачи часто прибегают к хирургии в качестве последнего средства, так как во время процедуры удаляются и нервы, что может привести к постоянному онемению в пораженной стопе.
Чтобы облегчить боли, связанные с невромой Мортона, можно применять следующиеспособы: 1. Противовоспалительные препараты, такие как аспирин и ибупрофен, могут уменьшить отек и облегчить боль.
2. Массаж льдом. Регулярный массаж с кубиком льда может помочь уменьшить боль.
3. Смена обуви. Избегайте высоких каблуков и тесной обуви. Выберите обувь с широким носком.
4. Сделайте перерыв в занятиях спортом. Ограничьте на некоторое время такие виды деятельности, как бег трусцой, занятия аэробикой или танцами.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Неврома Мортона — это доброкачественное утолщение, представляющее собой разрастание фиброзной ткани на стопе в области подошвенного нерва стопы. Данное заболевание упоминается как метатарзалгия Мортона, синдром Мортона, болезнь Мортона, межпальцевая неврома, неврома стопы, периневральный фиброз и синдром мортоновского пальца.
Развивается патологическое новообразование в основном в области третьего межплюсневого промежутка (область основания между третьим и четвёртым пальцами на стопе). В основном встречается одностороннее поражение нерва, но крайне редко наблюдается и двухстороннее.
Этиология[править | править код]
Патогенез[править | править код]
Механизм развития невромы Мортона изучен недостаточно, однако предложен ряд гипотез. При изучении морфологического материала были сделаны выводы о том, что при данной патологии на межплюсневой веточке большеберцового нерва возникает утолщение, при этом исследователь полагал, что это не истинная неврома, а псевдоневрома, подобная той, которая развивается в стволе срединного нерва выше места его компрессии при синдроме запястного канала. Позже были описаны изменения, которые колебались от утолщения стенки до полной облитерации просвета артерии, питающей нерв и прилегающие ткани на данном участке стопы, было сделано заключение об ишемической природе патологического процесса [7]. В настоящее время считают, что пусковым моментом являются повторные, множественные микротравмы и компрессия нерва, который проходит между 3-й и 4-й плюсневыми костями, вследствие чего происходят утолщение поперечной межплюсневой связки стопы, разделение ее на волокна и формирование отека. Так называемая патологическая межплюсневая связка стопы ведет к постоянному сдавлению и смещению медиального подошвенного нерва и сопровождающих его сосудов, вызывая его ишемию [8]. Современные исследования показали, что средний размер невромы в длину составляет 0,95–1,45 см, а в ширину — 0,15–0,65 см, т. е. это образование вытянутой, веретенообразной формы.
Клиника[править | править код]
Бессимптомное протекание метатарзалгии Мортона возможно в случае, если размер невромы менее 5 мм [2]. Прогрессирование заболевания ведет к появлению сначала стреляющих, ноющих болей в области 3–4-го пальцев стопы, возникающих после физической нагрузки[1], в сочетании с парестезиями, аллодинией и другими расстройствами чувствительности. В ночное время дискомфортные ощущения в стопе практически не появляются. Если пациент вовремя не обращается за медицинской помощью, симптомы заболевания нарастают. С течением времени увеличиваются частота и интенсивность болей, сокращается временной промежуток от момента начала нагрузки и до возникновения симптомов. В итоге боли приобретают острый, жгучий характер, начинают появляться в состоянии покоя, часто формируется ощущение присутствия чужеродного предмета в обуви, но при этом внешних изменений в стопе не наблюдается. При пальпации болевые ощущения резко усиливаются. Параллельно с прогрессированием болевого синдрома возможно нарастание сенсорных расстройств, вплоть до анестезии.
Диагностика[править | править код]
Клиническая диагностика данного патологического состояния несложна. Прежде всего она основывается на характерной локализации болевого синдрома. При пальпаторной компрессии 3-го межплюсневого промежутка в течение 30–60 с пациент, как правило, начинает испытывать онемение и ощущение жжения. Двигательные расстройства нехарактерны. Сенсорные нарушения подтверждают невральное поражение.
Говоря об инструментальных исследованиях метатарзалгии Мортона, необходимо отметить, что магнитно-резонансная томография, к сожалению, не всегда подтверждает клинический диагноз и в ряде случаев дает сомнительные результаты. Выполнение компьютерной томографии стопы редко дает какую-либо информацию в связи с отсутствием отложения минералов в данном мягкотканном образовании. Однако благодаря методам рентгенографии иногда можно определить узурацию кости в месте сдавления невромой.
Ультразвуковое исследование является одним из ведущих методов диагностики состояния мягкотканных структур стопы. Однако в нашей стране использование УЗИ для диагностики заболеваний периферических нервов недостаточно развито.
Регресс болевого синдрома после лечебно-диагностической блокады межплюсневого нерва раствором местного анестетика является убедительным признаком, свидетельствующим в пользу невромы.
Боль в стопе и пальцах часто наблюдается в клинической практике, в большинстве случаев она вызвана деформацией стопы, отмечающейся при различных патологических состояниях, в частности при плоскостопии или хроническом тендините ахиллова сухожилия. Вместе с тем при существенной деформации стоп не всегда развивается выраженный болевой синдром, как, например, у пациентов при наследственной спастической параплегии [14].
Дифференциальная диагностика невромы Мортона проводится с такими заболеваниями, как синовит плюснефалангового сустава, стресс-переломы плюсневых костей, артрит плюснефаланговых суставов, остеонекроз головок плюсневых костей, опухолевые поражения кости, заболевания поясничного отдела позвоночника с иррадиацией боли в область межплюсневых промежутков.
Лечение[править | править код]
На начальных этапах развития заболевания проводится консервативное лечение. Первыми рекомендациями лечащего врача являются: разгрузка стоп, периодическое использование плюсневых прокладок и подъемников, ношение обуви с ретрокапитальной опорой. Суть этих методов заключается в снижении давления на нервный ствол. Использование ортопедических стелек, изготовленных по индивидуальному заказу, повышает эффективность консервативного лечения. С их помощью удается, во‑первых, уменьшить нагрузку на переднюю область стопы и привести в норму состояние поперечного свода; во‑вторых, снизить давление костей и связок на поврежденный нерв, что позволяет остановить развитие болезни; в‑третьих, устранить воспалительный процесс в нервных волокнах и тканях, что значительно уменьшает или полностью ликвидирует болевые ощущения; в‑четвертых, восстановить строение стопы, обеспечив тем самым правильную походку.
В случае если болевой синдром не выражен, возможно применение многокомпонентных компрессов с димексидом, нестероидными противовоспалительными препаратами и местными анестетиками в комплексе с мышечными релаксантами и мануальной терапией. При недостаточном эффекте выполняются инъекции глюкокортикостероидов в межплюсневый промежуток с тыльной стороны стопы, что в половине случаев приводит к улучшению течения заболевания, а в трети случаев — к полному выздоровлению. При наличии у пациента деформирующего артроза возможно назначение профилактической терапии хондропротекторами.
В случае резистентности к консервативным методам лечения больным предлагается оперативное лечение. При этом имеется несколько различных подходов к лечению синдрома Мортона хирургическим путем.
Наиболее распространенная операция, выполняемая под местной анестезией, — удаление невромы. Поскольку она является частью нерва, гипертрофированный и воспаленный его участок иссекается. В большинстве случаев это устраняет болевой синдром, но, как правило, на стопе остается небольшой участок невыраженного онемения, который почти всегда не ощущается, пока пациент не дотронется до него. Двигательная и опорная функции стопы не страдают. Процесс реабилитации в среднем составляет 2–4 нед., в течение которых больному рекомендуют уменьшить нагрузку на стопу.
Некоторые хирурги считают, что иссечение воспаленного участка нерва в качестве первичного хирургического метода слишком радикально. Операция по рассечению (релизу) поперечной связки между плюсневыми костями устранит сдавление нерва. Одним из преимуществ этого метода является отсутствие сенсорных расстройств. В том случае, если эта операция не приводит к успеху, возможно иссечение невромы.
Остеотомия 4-й плюсневой кости является наименее используемым методом оперативного лечения рассматриваемой патологии. Суть вмешательства состоит в том, чтобы за счет смещения головки 4-й плюсневой кости после остеотомии (искусственного перелома) достичь декомпрессии нерва. Такая манипуляция выполняется под рентгеновским контролем через разрез или прокол кожи, не превышающий 2 мм.
Анализ эффективности хирургического лечения невромы Мортона показал наличие отличных результатов (полное отсутствие болевого синдрома и другой симптоматики) в 45% случаев, хороших (значительное уменьшение болевого синдрома и почти полный регресс неврологической симптоматики) — в 32%, в 15% случаев исходы были удовлетворительными (болевой синдром уменьшился незначительно, неврологическая симптоматика сохраняется), в 8% — неудовлетворительными (операция не принесла какого-либо улучшения). Низкая эффективность оперативных вмешательств связывается с формированием истинной ампутационной невромы в области проксимальной части межплюсневого нерва.
История[править | править код]
Впервые описана американским хирургом Томасом Джорджем Мортоном (1835—1903)
Примечания[править | править код]
- ↑ Издание для практикующих врачей «Русский медицинский журнал». Неврома Мортона. www.rmj.ru. Дата обращения: 28 января 2019.
Источник
Общие сведения
Ортопедическая патология стоп в условиях индустриального общества имеет тенденцию к увеличению, о чем свидетельствует частота обращений больных. Это обусловлено резко увеличившейся нагрузкой на стопу, являющуюся сложным анатомическим образованием, включающим 26 костей, 33 сустава, 19 мышц, 107 связок и сосудисто-нервный аппарат, объединённых с голеностопным суставом в единую систему, что позволяет эффективно обеспечивать локомоторную, рессорную и балансировочную функции в процессе ходьбы, бега и прыжков.
Одной из частых причин нарушения функции стопы является болезнь Мортона (синонимы — неврома Мортона, метатарзалгия Мортона, синдром Мортона, межпальцевая неврома, периневральный фиброз, неврома стопы, синдром мортоновского пальца). Межпальцевая неврома представляет собой локальное ограниченное утолщение (образование) оболочки подошвенного нерва вытянутой, веретенообразной формы на уровне прохождения нерва между головками плюсневых костей. Средний размер невромы составляет 0,95–1,40 см в длину и 0,15–0,55 см в ширину. Считается, что заболевание манифестирует при локальном утолщении нерва от 5 мм в диаметре. По сути, неврома Мортона является одним из проявлений туннельного синдрома на стопе, то есть, является туннельной (компрессионной) нейропатией межпальцевого нерва стопы.
Туннельные синдромы, для которых характерна компрессия с развивающимися нарушениями микроциркуляции в периферических нервах, расположенных в так называемых «тоннелях» — анатомически узких фиброзных/фиброзно-костных каналах, достаточно распространенная форма поражения периферической нервной системы. Пусковым моментом развития заболевания являются множественные повторные микротравмы и компрессия нерва. Точные данные об эпидемиологии заболевания отсутствуют, однако установлено, что оно встречается сравнительно редко и значительно чаще страдают женщины в возрасте от 35 до 60 лет. Неврома Мортона на обеих стопах одновременно встречается кране редко, обычно это одностороннее поражение нерва.
Жалобы на выраженный болевой синдром и нарушения чувствительности приводят к потере трудоспособности и снижению качества жизни, а поскольку среди пациентов преобладают лица активного трудоспособного возраста, то значимость данной проблемы имеет и социальную важность.
Патогенез
В основе патогенеза болезни Мортона лежит повторяющееся/постоянное механическое давление межплюсневой поперечной связки на анастомоз медиального/латерального плантарного нервов (ветви большеберцового нерва) во втором/третьем, реже четвертом межплюсневом промежутке (пространстве). Сдавливание поперечной межплюсневой связки механическим путем постепенно травмирует анастомоз плантарных нервов, что приводит первоначально к сдавлению стволов нервов, а позже — к реактивному перерождению нервных волокон с постепенным формированием спиралей Перрикончито и колб роста, а также к периневральному разрастанию соединительной ткани. Именно постоянная травматизация приводит к формированию воспалительных инфильтратов и сращению эпиневральной соединительной ткани с прилежащей костью/окружающими мышцами.
Классификация
Как таковая классификация отсутствует. Различают лишь односторонние и двусторонние невромы.
Причины
Болезнь Мортона относится к полиэтиологическим заболеваниям, в формировании которых важную роль играют как генетическая предрасположенность, так и воздействие различных экзогенных/эндогенных факторов. Среди основных этиологических факторов развития тоннельных невропатий можно выделить: повышенную нагрузку/перенагрузку переднего отдела стопы, обусловленную чаще всего постоянным ношением слишком тесной обуви или на высоких каблуках, использованием обуви, вызывающей поперечное плоскостопие, деформации стопы различного рода, в том числе , плоскостопие, гематомы в зоне локализации нервных волокон, острые травмы стопы (ушибы, переломы, вывихи), походка с подворачиванием стопы вовнутрь, избыточная масса тела, длительная ходьба, облитерирующие заболевания сосудов ног, аутоиммунные/инфекционные заболевания, липомы различных типов на стопе, изменения в строении нерва и др.
К группе риска относятся лица, профессиональная деятельность которых связана с длительной ходьбой, пребыванием в положении стоя, поднятием тяжестей, а также спортсмены, занимающиеся силовыми видами спорта, прыжками, бегом и пациенты с плоскостопием и с различными разновидностями деформации стопы. О наличии такой проблемы свидетельствует и форум спортсменов. Значимыми провоцирующим факторам являются и бурсит/ тендовагинит стопы, облитерирующий эндартериит ног/облитерирующий атеросклероз, наличие доброкачественной опухоли (плексиформная неврома).
Симптомы невромы Мортона
Симптомы невромы стопы во многом зависит от ее размеров: при диаметре невромы менее 5 мм чаще наблюдается бессимптомное течение. По мере прогрессирования заболевание начинает манифестировать вначале ноющими, стреляющими болями с локализацией в области 3-4-го пальца стопы на фоне физической нагрузки или после нее. Указанные симптомы невромы Мортона могут сочетаться с парестезиями и другими расстройствами чувствительности. С течением времени интенсивность/частота болей увеличиваются, а временной промежуток от начала нагрузки до появления болевого синдрома сокращается.
В конечном итоге боли приобретают жгучий острый характер, появляются в состоянии покоя, при этом изменений конфигурации в стопе не наблюдается. Иногда у пациентов формируется ощущение наличия чужеродного предмета в обуви. При пальпации стопы (клинической пробе со сжатием во фронтальной плоскости) болевой синдром усиливается и появляется иррадиация в пальцы, которая соответствует иннервации пораженного нерва. С прогрессированием болевого синдрома возможно параллельное нарастание сенсорных расстройств (до анестезии). Двигательные расстройства не являются нехарактерными.
Анализы и диагностика
Клиническая диагностика невромы несложна и основывается на наличии болевого синдрома характерной локализации. Наличие сенсорных расстройств подтверждают невральное поражение. Регресс болевого синдрома после проведения местным анестетиком лечебно-диагностической блокады межплюсневого нерва также является признаком невромы.
Из инструментальных методов наибольшую диагностическую ценность имеет ультразвуковое исследование структур стопы. Также для уточнения диагноза может назначаться рентгенограмма стопы, МРТ и КТ.
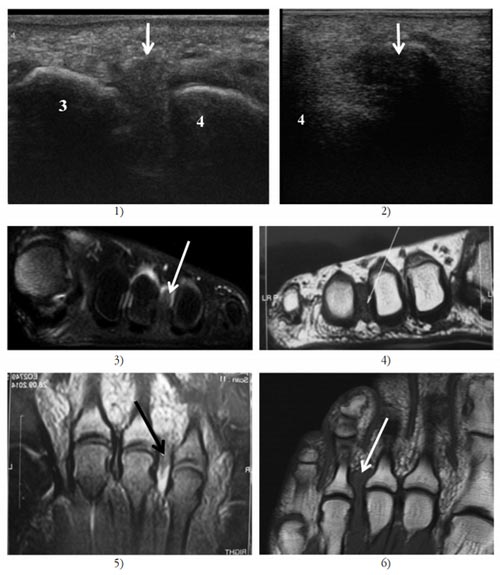
1) и 2) Сонограмма правой/левой стопы 3-го межплюсневого промежутка.
3) и 5) МРТ невромы Мортона правой стопы.
4) и 6) МРТ невромы Мортона левой стопы.
Дифференциальная диагностика проводится с артритом плюснефаланговых суставов, синовитом плюснефалангового сустава, стресс-переломами плюсневых костей, остеонекрозом головок плюсневых костей, а также злокачественными поражениями кости и заболеваниями поясничного отдела позвоночного столба с иррадиацией боли в зону межплюсневых промежутков.
Лечение невромы Мортона
На начальных этапах проводится консервативная терапия:
- ношение удобной обуви с невысоким каблуком или плоской подошвой, имеющей широкий носок;
- ношение стелек, которые подбираются индивидуально, разгружающих передний отдел стопы, уменьшающих боли;
- применение плюсневых прокладок и подъемников;
- лечебная физкультура;
- физиотерапевтическое лечение;
- массаж голеней и стоп;
- инъекции стероидных препаратов в межплюсневое пространство.
При данном заболевании применяются супинаторы-подушечки, которые надевают на пальцы и носят в обуви.
Прорезиненная лента фиксирует приспособление на трех пальцах. Мягкий материал впитывает влагу, эластичные резинки выпрямляют пальцы, а мягкие подушечки снимают нагрузку со стопы.
Цель применения стелек, подушечек, супинаторов — снижение давления на нервный ствол. Они уменьшают нагрузку на переднюю часть стопы, приводят в нормальное состояние поперечный свод, уменьшают давление связок и костей на нерв. Так или иначе, они значительно уменьшают боль и приостанавливают прогрессирование болезни.
Если болевой синдром не очень выраженный местно применяются компрессы и мазь (крем) на основе нестероидных противовоспалительных средств. Параллельно могут назначаться мышечные релаксанты и курсы мануальной терапии. Учитывая то, что неврома стопы сопровождается болевым синдромом, выраженность которого значительно варьирует у разных больных (иногда они испытывают боли годами), необходимо устранять его. Самый действенный метод устранения боли — медикаментозная блокада. При стойкой боли в область невромы (межплюсневый промежуток с тыла стопы в каналы, в ткани, окружающие нерв или канал нерва) вводится раствор Дипроспана с новокаином или лидокаином. В 50% случаев это приводит к улучшению состояния, а 30% — к выздоровлению. Инъекции глюкокортикоидов — это метод патогенетической терапии тоннельных невропатий, к которым относится неврома Мортона. Блокады уменьшают отек и воспаление в зоне компрессии нерва, а следовательно, значительно уменьшают боль. Если у больного имеются явления деформирующего артроза, к лечению добавляют хондропротекторы.
Лечение невромы Мортона в домашних условиях
Альтернативной методикой, которую больные могут применять в домашних условиях, является местное лечение компрессами. Они могут быть многокомпонентными и включать:
- Димексид 5 мл;
- Анестетик Новокаин или Лидокаин 2 мл 0,5;
- Глюкокортикоид — суспензия Гидрокортизона 2 мл или НПВС (Ксефокам лиофилизат, растворы Мовалис или Диклофенак).
Компресс прикладывают к области повреждения на 30 минут. В какой-то степени помогают уменьшить боль теплые ванночки с отваром полыни (и компрессы с запаренной травой полыни), компрессы с настойкой прополиса и сабельника, местное применение настойки сабельника и настойки цветков акации. Однако нужно отметить, если не помогают блокады и введение глюкокортикоидов, то не стоит ждать большой эффективности от народных методов лечения. Никакие примочки и растирки на могут повлиять на опухоль. В целом эффективность консервативной терапии составляет меньше 80%. Радикальным методом лечения является хирургическое удаление этого доброкачественного образования.
Доктора
Лекарства
- Нестероидные противовоспалительные средства: Найз, Ксефокам, Аэртал, Аркоксия, Вольтарен эмульгель, Диклак, Дип Релиф.
- Глюкокортикоиды: Дипроспан, Кеналог, Депо-Медрол.
Процедуры и операции
В случае неэффективности консервативной терапии предлагается удаление разрастания периневральной ткани. Имеется несколько подходов к хирургическому лечению данного заболевания. Самая распространенная операция — это ревизия пространства и иссечение невромы. Есть и другой вариант операции — рассечение межплюсневой связки. Вмешательства проводятся под местной анестезией.
Наиболее эффективная удаление невромы — иссекается гипертрофированный (пораженный) участок нерва. Через разрез по тылу стопы производят доступ к общепальцевому нерву. Нерв имеет характерное утолщение, которое иссекается. Эта операция устраняет болевой синдром, однако остается участок онемения на тыльной стороне стопы (пациент его не чувствует). Двигательная функция стопы не страдает. Восстановление занимает от 2 недель до месяца. В этот период рекомендуется уменьшить нагрузку на конечности.
После снятия швов (через 3 недели) проводятся реабилитационные мероприятия, которые включают купирование воспаления. С этой целью назначаются нестероидные противовоспалительные препараты (при необходимости – антиконвульсанты), ультрафорез гидрокортизоновой мази, магнитотерапия, а также массаж.
Некоторые травматологи считают иссечение измененного нерва, как первичный хирургический метод, чрезмерно радикальным, и предлагают более щадящую операцию — рассечение межплюсневой связки. Она считается более щадящей операцией, которая длится до 15 минут. Спустя два часа после операции больному уже разрешают ходить. Преимуществом является отсутствие расстройств чувствительности. Рассечение поперечной связки устраняет сдавление нерва, но в будущем возможны рецидивы заболевания и тогда выполняется радикальная операция по иссечению невромы.
Остеотомия 4-й плюсневой кости — наименее используемый метод хирургического лечения этой патологии. Вмешательство заключается в том, что создается искусственный перелом головки 4-й плюсневой кости, при этом возникает смещение ее и прекращается компрессия нерва. Операция проводится под рентген-контролем через небольшой разрез. К какому врачу обратиться при невроме Мортона? Этой проблемой занимается врач травматолог-ортопед. Если нет такого специалиста в вашей поликлинике, можно обратиться к хирургу.
Диета
Больные с данной патологией не нуждаются в специальном питании. Однако, если стоит вопрос о снижении веса, то пациент должен придерживаться низкокалорийного питания за счет значительного ограничения простых углеводов и жиров (Рациональная диета для похудения; Диета при ожирении).
Профилактика
Профилактика заболевания заключается в выполнении следующих правил:
- Ношение удобной обуви по своему размеру.
- После длительного пребывая на ногах, особенно на высоких каблуках, делать массаж ступней и принимать ванночки для ног.
- Следить за весом и не допускать его повышения, поскольку с увеличением веса возрастает нагрузка на ноги.
- Умеренные физические нагрузки, после которых придать ногам возвышенное положение и расслабить мышцы.
Последствия и осложнения
При длительном течении, несвоевременном обращении и отсутствии лечения состояние больного ухудшается:
- отмечается усиление болей;
- увеличение дискомфорта в стопе;
- рост образования;
- ограничение движений в стопе.
В связи с ухудшением состояния стопы пациенты не могут носить классическую обувь, длительно пребывать на ногах, а длительную ходьбу, танцы или любой вид спорта можно забыть.
Прогноз
Прогноз зависит от своевременности лечения. При своевременном и адекватном лечении, в не запущенных случаях прогноз благоприятный.
Список источников
- Пахомов И.А., Садовой М.А., Прохоренко В.М., Кирилова И.А., Стрыгин А.В. Особенности диагностики и лечения пациентов с невромой Мортона //Травматология и ортопедия России. — 2008. — №3(49)
- Баринов А. Н. Невропатическая боль: клинические рекомендации и алгоритмы // Врач. 2012, № 9, с. 17–23.
- Баринов А. Н. Тоннельные невропатии: обоснование патогенетической терапии // Врач. 2012, № 4, с. 31–37.
- Лебедев И.А., Безносов Е.В., Колчанов А.А., Медведев С.Д. Неврома Мортона // Российский медицинский журнал.— 2018№5, с. 32-34
- Салтыкова, В.Г. Возможности ультразвуковой диагностики невромы Мортона / В.Г. Салтыкова, А.Н. Левин // Ультразвуковая и функциональная диагностика. – 2007. – №5. – С. 92-98.
- Салтыкова, В.Г. Возможности ультразвуковой диагностики невромы Мортона / В.Г. Салтыкова, А.Н. Левин // Ультразвуковая и функциональная диагностика. – 2007. – №5. – С. 92-98.
Источник
