Код по мкб ларингофарингит

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ларингит – воспаление гортани любой этиологии.
Хронический отёчно-полипозный ларингит часто называют полиповидной гипертрофией, полиповидной дегенерацией, полипозным ларингитом, отёком Рейнке и болезнью Рейнке-Гайека.
Хронический гиперпластический ларингит – хронический ларингит, характеризующийся диффузной гиперплазией слизистой оболочки гортани или ограниченной гиперплазией в виде узелков, грибовидных возвышений, складок или валиков.
Хронический отёчно-полипозный ларингит – полиповидная гиперплазия голосовых складок.
Абсцедирующий или флегмонозный ларингит – острый ларингит с образованием абсцесса, чаще на язычной поверхности надгортанника или на черпалонадгортанных складках; проявляется резкими болями при глотании и фонации, иррадиирующими в ухо, повышением температуры тела, наличием плотного инфильтрата в тканях гортани,
Хондроперихондрит гортани – острое или хроническое воспаление хрящей гортани, т.е. хондрит, при котором воспалительный процесс захватывает надхрящницу и окружающие ткани.
Код по МКБ-10
- J04 Острый ларингит и трахеит.
- J04.0 Острый ларингит.
- J04.2 Острый ларинготрахект.
- J05 Острый обструктивный ларингит (круп) и эпиглоттит.
- J05.0 Острый обструктивный ларингит (круп).
- J37 Хронический ларингит и ларинготрахеит.
- J37.0 Хронический ларингит.
- J37.1 Хронический ларинготрахеит.
Код по МКБ-10
J04.0 Острый ларингит
J37.0 Хронический ларингит
J04 Острый ларингит и трахеит
J37 Хронический ларингит и ларинготрахеит
J04.2 Острый ларинготрахеит
J06.0 Острый ларингофарингит
J37.1 Хронический ларинготрахеит
J05 Острый обструктивный ларингит [круп] и эпиглоттит
J05.0 Острый обструктивный ларингит [круп]
Эпидемиология острого и хронического ларингита
Хронические ларингиты составляют 8,4-10% всей патологии уха, горла и носа. Отёк Рейнке составляет 5,5-7,7% всех заболеваний гортани, приводящих к нарушениям фонации.
[1], [2], [3], [4], [5]
Причины острого и хронического ларингита
Острый ларингит сравнительно редко развивается как самостоятельное заболевание и может быть воспалительной и невоспалительной природы. Обычно острый ларингит составляет симптомокомплекс ОРВИ (гриппа, парагриппа, аденовирусной инфекции), при которой в воспалительный процесс вовлечена также слизистая оболочка носа и глотки, а иногда н нижних дыхательных путей (бронхи, лёгкие). Мерное место среди причин развития острого ларингита занимают респираторные вирусы (до 90% случаев), далее следуют бактериальная (стафилококки, стрептококки), хламидийная и грибковая инфекции. Острый зпиглоттит, абсцесс надгортанника чаще вызывает Haemophilus influenzae, Streptococcus pneumoniae, Streptococcus pyogenes. Причины ларингита – инфекция, наружная и внутренняя травма шеи и гортани, в том числе ингаляционные поражения и попадание инородного тела, аллергия, гасгроэзофагеальный рефлюкс.
Острый и хронический ларингит – Причины и патогенез
[6], [7], [8], [9]
Симптомы острого и хронического ларингита
Симптомы ларингита – охриплость, кашель и затруднение дыхания. Для острых форм характерно внезапное начало заболевания при общем хорошем состоянии или на фоне небольшого недомогания. Температура тела остаётся нормальной или повышается до субфебрильных цифр при катаральном остром ларингите. Фебрильная температура, как правило, отражает присоединение воспаления нижних дыхательных путей или переход катарального воспаления гортани во флегмонозное. Для инфильтративных и абсцедирующих форм острого ларингита характерны сильные боли в горле, нарушение глотания, в том числе жидкости, выраженная интоксикация, нарастающая симптоматика стеноза гортани. Выраженность клинических проявлений напрямую коррелирует с тяжестью воспалительных изменений. Общее состояние больного становится тяжёлым. Возможно развитие флегмоны всей и медиастинита, сепсиса, абсцедирующей пневмонии.
Острый и хронический ларингит – Симптомы
Скрининг
Для выявления патологии уха, горла и носа необходимо регулярно npоводить диспансерное обследование населения, а всем пациентам с охриплостью – ларингоскопию.
Диагностика острого и хронического ларингита
Больные с катаральной формой острого или хронического ларингита не нуждаются в специальном обследовании. Бальным с острыми абсцедирующими, инфильтративными и хроническими ларингитами проводят комплексное общеклиническое обследование. Кроме того, необходимо микробиологическое, микологическое, гистологическое исследования; в ряде случаев для выявления этиологических факторов заболевания проводят диагностику с применением ПЦР.
Острый и хронический ларингит – Диагностика
[10], [11], [12], [13]
Лечение острого и хронического ларингита
Большое значение имеет ограничение голосовой нагрузки, при этом шепоткам речь запрещена. Высокую клиническую эффективность доказала местная противовоспалительная, особенно ингаляционная терапия. С этой целью применяют антибактериальные, муколитические, гормональные лекарственные грсдиии растительные препараты с противовоспалительным и антисептическим эффектом, а также минеральную воду. Хороший эффект даёт применение физиотерапевтических методов: электрофореза 1% калия йодида, гиалуронидазы или кальция хлорида на гортань, терапевтического лазера, микроволн, фонофореза, в том числе эндоларингеального и др. При осложнённых абсцедируюших и флегмонозных ларингитах, хондроперихондритах возможно применение гипербарической оксигенации.
Острый и хронический ларингит – Лечение
Профилактика острого и хронического ларингита
Профилактика хронического воспалительного процесса гортани заключается и своевременном лечении острого ларингита, гасгроэзофагеальной рефлюксной болезни, инфекционных заболеваний верхних и нижних дыхательных путей, отказе от курения, соблюдении голосового режима.
Прогноз
При неосложнённых формах ларингита прогноз благоприятный. Хронический гиперпластический ларингит считают предраковым заболеванием.
[14], [15]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Гортанный рефлюкс, Рефлюкс-ларингит, Экстраэзофагеальный рефлюкс.
Названия
Название: Ларингофарингеальный рефлюкс.
Ларингофарингеальный рефлюкс
Описание
Ларингофарингеальный рефлюкс. Это ретроградный вход желудочного содержимого в гортань. Оно сопровождается кашлем, дисфонией, дисфагией, жжением, потливостью и наличием «комка» в горле, откашливающего большое количество слизи. Диагностика основывается на жалобах пациента, истории болезни, результатах фарингоскопии, ларингоскопии, ПГФ, суточного внутриэзофагеального рН-метра. Программа лечения включает коррекцию образа жизни и характера питания, назначение ингибиторов протонной помпы, антацидов, прокинетиков или альгинатов. При необходимости операция проводится.
Дополнительные факты
Ларингофарингеальный рефлюкс (LFR) является распространенным заболеванием в популяции. По результатам отдельных исследований сочетание гастроэзофагеального рефлюкса и патологий ЛОР-органов наблюдается в 79-87% случаев. Согласно статистике, распространенность ГЭРБ среди населения составляет от 11 до 23%, более 15% пациентов страдают от LHF. Одиночные или редко встречающиеся симптомы, подобные этой патологии, наблюдаются у 40-60% людей из общей популяции. Основную группу пациентов составляют люди молодого и среднего возраста от 20 до 60 лет. Уровень заболеваемости среди женщин несколько выше, чем среди мужчин.
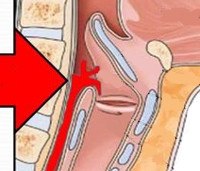
Ларингофарингеальный рефлюкс
Причины
В основе заболевания лежит гастроэзофагеальная рефлюксная болезнь, которая сопровождается нарушением нормальной моторики пищевода, тонуса нижнего и верхнего пищеводного сфинктера (НПС и ИБС) с рефлюксом содержимого полости желудка в пищевод и вышестоящие структуры. Существует ряд факторов, способствующих формированию этих патологических изменений. Это включает:
• Силовые функции. Обратное употребление желудочного содержимого провоцирует потребление большого количества поваренной соли, жирной пищи, шоколада, газированных и кофеиновых напитков, злоупотребление алкоголем и курение.
• Коморбидные заболевания. Формированию LFR способствуют такие патологии желудочно-кишечного тракта, как язвенная болезнь желудка и двенадцатиперстной кишки, хронический гастродуоденит, грыжа пищевода, желчнокаменная болезнь, различные формы энтерита.
• Поведенческие особенности. Некоторые привычки способны усиливать гастроэзофагеальный рефлюкс: переедание, особенно перед сном, неправильное питание, работа в наклонном или наклонном положении или принятие таких поз сразу после еды, прием пищи «на ходу». Частые напряжения идентифицируются отдельно.
• Повышенное брюшное давление. Снижение тонуса нижнего пищеводного сфинктера наблюдается при всех состояниях, повышающих давление внутри брюшной полости, даже во время беременности, метеоризм, основные новообразования внутренних органов или забрюшинного пространства, выраженное ожирение.
• Прием лекарств. Нарушения нормальной перистальтики пищевода и гипотонии НПВ вследствие изменений тонуса гладких мышц выявляются при длительном лечении фармакотерапевтическими средствами из групп нитратов, блокаторов кальциевых каналов, β-адренергических препаратов. Антидепрессивная терапия оказывает раздражающее и травматическое действие на слизистые оболочки, что также способствует развитию LHF.
Патогенез
В физиологических условиях перистальтическая деятельность пищевода обеспечивает движение пищи в желудке, а верхний и нижний пищеводный сфинктеры, закрываясь, мешают обратному движению пищи и их поступлению в дыхательные пути. Это поддерживает рН в дистальном или слабокислом пищеводе (6,0). Защитную роль также играет кашлевой рефлекс гортани, из-за хорошей иннервации последней. Первый патогенный (прямой) механизм формирования LFR основан на снижении тонуса пищевода, регионарных сфинктеров и гортани. В этом случае агрессивное содержимое желудка засыпается в полость рта и дыхательные пути. Желчь, соляная кислота и ферменты, из которых состоит рефлюкс, оказывают прямое раздражающее действие на слизистые оболочки, сдвигая pH на кислотной стороне (до 4,0).
Второй (непрямой) механизм развития заболевания основан на нарушении активности рефлекторных дуг гортани. В этом контексте первичное раздражение не вызывает спазма регионарных мышц, поэтому вагусная реакция не активируется, защитного сухого кашля не возникает. Предсердный эпителий задней стенки глотки теряет свои свойства. В нормальных условиях он обеспечивает эвакуацию слизистого секрета из трахеобронхиального дерева благодаря ферменту карбоангидразе III и связанным с ним бикарбонатам. Дефицит этих веществ в сочетании с нарушением местного кислотно-щелочного баланса приводит к застою слизи, образованию воспалительных реакций и субъективных симптомов заболевания.
Симптомы
Клиническая картина с LFR обычно не соответствует классическим симптомам гастроэзофагеальной рефлюксной болезни. Редкая изжога или постоянная отрыжка являются кислыми или сломанными. Заболевание может протекать в течение длительного времени без явных симптомов. Респираторные жалобы играют важную роль. Сначала возникает дискомфорт и жжение, повышенное слюноотделение и парестезия. Затем появляются кровоточащие десны, появляются скопления легко отхаркивающих слизистых выделений из горла и гортани, которые пациент описывает как «ком в горле». У некоторых пациентов самостоятельно обнаруживаются серые или желтоватые налеты и следы зубов на языке.
По мере развития заболевания наблюдается хронический непродуктивный кашель, умеренная или сильная боль в горле. Болевой синдром ухудшается сразу после приема пищи. Одной из характерных особенностей является появление жгучего кашля при перемещении в горизонтальное положение. Из-за воспаления слизистых оболочек пища может попасть в ловушку во время глотания, что ухудшит потребление слюны. У пациентов с длительным анамнезом заболевания развивается дисфония – голос становится хриплым, шипят формы, иногда обнаруживается афония. В некоторых случаях, когда слизистая оболочка глотки участвует в патологическом процессе в области входа слуховых труб, выявляются неприятные ощущения в ухе, «попса», «закупорка».
Ассоциированные симптомы: Изжога. Кашель. Метеоризм. Осиплость голоса. Отрыжка. Першение в горле.
Возможные осложнения
Осложнения гортанно-глоточного рефлюкса связаны с длительным раздражением тканей полости рта и верхних отделов дыхательной системы содержимым желудка с образованием медленных воспалительных процессов. Развиваются хронический тонзиллит, стоматит, фарингит, ларингит, аденоидит, реже тубоотит, средний отит, ринит, синусит. При ретроградном слиянии большого количества рефлюкса может возникнуть хронический трахеобронхит, аспирационная пневмония. Иногда возникают осложнения со стороны пищевода, чаще всего – язвенный стеноз.
Диагностика
На начальном этапе пациент обычно обращается к семейному врачу, который проводит первоначальное обследование и выявляет заметный разрыв между объективными изменениями и жалобами пациента. Более детальное обследование проводится отоларингологом на основании истории болезни, субъективных ощущений, фарингоскопического изображения, результатов лабораторных исследований и приборов. Рекомендуется консультация гастроэнтеролога. План обследования включает в себя: Собирая анамнез и детализируя жалобы, специалист обращает внимание на сопутствующие патологии, факторы, способствующие повышению внутрибрюшного давления, характер питания пациента, привычки питания и наличие аналогичные болезни у близких. Фарингоскопия показывает слегка увеличенные лимфоидные фолликулы на задней и боковой стенках, умеренно гипертрофическую и цианотическую слизистую оболочку, инъекцию сосудов, скопление слизистой секреции между небными дугами, казеозные пробки в увеличенных миндалинах. Визуальные изменения в гортани во время ларингоскопии включают отек и гиперемию слизистой оболочки задней стенки, аритеноидного хряща, межреберного пространства и задней трети голосовых складок, образование изъязвлений в этих областях.
• Фиброгастродуоденоскопия. Во время ФГДС выявляют гиперемию и отек внутренней стенки пищеводной трубки, снижают тонус пищеводных сфинктеров. При инсуффляции воздуха обнаруживается торпидность рефлекса гортани.
• Ежедневный мониторинг pH. РН-метрия в пищеводе – это технически сложный, дорогой, но самый надежный метод диагностики LFR. Во время теста устанавливаются 2 датчика – на 5 см выше NPS и на 4,5-5 см ниже IPN – для регистрации суточных колебаний pH и его выраженного снижения в присутствии рефлюкса.
Лечение
Лечение заболевания проводится амбулаторно. Терапевтическая программа разработана отоларингологом в сотрудничестве с гастроэнтерологом. Основная цель – остановить воспалительный процесс в гортани и других отделах дыхательной системы, нормализовать двигательную активность пищевода и тонус его сфинктеров, предотвращая обратное изменение массы желудка. Программа лечения включает в себя следующие мероприятия:
• Смена образа жизни. Это основа для лечения пациентов с LHF. Это означает нормализацию веса, отказ от курения, ношение тесных поясов и тесной одежды, устранение переедания, прием пищи перед сном, сильные наклоны и ложь после еды, использование кровати с поднятым подголовником. Он основан на ограничении или полном исключении из рациона продуктов, снижающих тонус НПВ и стимулирующих секрецию соляной кислоты в желудке. Не показаны жирные, жареные продукты, цитрусовые, шоколад, кофе, алкоголь. При одновременном ожирении диетолог рассчитывает рекомендуемое суточное потребление калорий, разрабатывает индивидуальный план питания.
• Фармакологическое лечение. Он используется одновременно с вышеуказанными методами. Он состоит из монотерапии ингибиторами протонного насоса (ИПП) в стандартных дозах с дополнительным снижением дозировки и переходом на поддерживающую терапию на период от 6 месяцев до 1 года. Если схема неэффективна, дополнительно назначают прокинетики, антациды или альгинаты в различных комбинациях.
• Хирургическое лечение. Он представлен лапароскопической фундопликацией Ниссена, при которой образуется «манжета» от нижней части желудка до нижней части пищевода. Показаниями к операции являются невозможность медикаментозного лечения или его неэффективность, диафрагмальная грыжа пищевода, аномальный некислотный рефлюкс у пациентов, устойчивых к терапии IPP.
Список литературы
1. Ларингофарингеальный рефлюкс в гастроэнтерологической практике/ Плотникова Е. Ю. , Краснова М. В. , Краснов К. А. , Баранова Е. Н. // Лечащий врач – 2014 – №2.
2. «Маски» гастроэзофагеальной рефлюксной болезни. Ларингофарингеальный рефлюкс/ Плотникова Е. Ю. / IDoctor – 2014 – № 6(25).
3. Evaluation and management of laryngopharyngeal reflux/ Ford C. N. // JAMA – 2005.
4. Ларингофарингеальный рефлюкс: вчера, сегодня, завтра/ Косяков С. Я. , Лоранская И. Д. , Анготоева И. Б. , Мулдашева А. А. // Медицинский совет. – 2016.
Источник
 Фарингит, код по МКБ-10 — J02, представляет собой воспалительный процесс слизистой оболочки глотки. Он бывает острый и хронический. Острый фарингит проявляется вследствие воздействия инфекции на слизистую оболочку глотки, является вирусным заболеванием и возникает в 70 % случаев.
Фарингит, код по МКБ-10 — J02, представляет собой воспалительный процесс слизистой оболочки глотки. Он бывает острый и хронический. Острый фарингит проявляется вследствие воздействия инфекции на слизистую оболочку глотки, является вирусным заболеванием и возникает в 70 % случаев.
Остальные 30 % приходятся на хронический фарингит. Острая форма болезни фарингит часто возникает в результате действия раздражающих факторов на слизистую ткань горла. Это могут быть: грязный воздух, слишком холодные напитки, перегревание организма или его переохлаждение, различные инфекции ротовой полости (например, кариес). Першение в горле (покраснение его слизистой оболочки), кашель, незначительное повышение температуры (до 38°) являются последствием этих вредных воздействий.
Фарингит может проявляться одновременно с другими болезнями: ОРВИ, корью, гриппом. Тогда основные симптомы могут видоизменяться и приобретать различные сочетания. Острый фарингит имеет общие симптомы с острым тонзиллитом (ангиной). Однако последний характеризуется явно выраженным воспалением лимфатического глоточного кольца. Хронический фарингит часто обусловлен длительным раздражением горла, может быть связан с вредными условиями работы, неправильным или запущенным лечением заболеваний горла, злоупотреблением аэрозолями или сосудосуживающими каплями.
ul
Осложнения острого тонзиллита
Ангина представляет собой опасность из-за возможных осложнений:
- Паратонзиллярный абсцесс
- Тонзилогенный сепсис
- Шейный лимфаденит
- Тонзилогенный медиастинит
- Острый средний отит и другие.
Осложнения могут появиться вследствие неправильного, неполного, несвоевременного лечения. Также рискуют те, кто не обращается к врачу и пытается справиться с заболеванием самостоятельно.
ul
Лечение острого тонзиллита
Лечение ангины направлено на местное и общее воздействие. Проводится общеукрепляющее и гипосенсибирующее лечение, витаминотерапия. Данное заболевание не требует госпитализации, исключение составляют лишь тяжелые случаи.
Лечить острый тонзиллит следует только под наблюдением врача. Для борьбы с заболеваниям принимают следующие меры:
- Если болезнь вызвана бактериями, то назначают антибиотики: общие и местного воздействия. В качестве местных средств используют спреи, например, Каметон, Мирамистин, Биопарокс. Для рассасывания назначают леденцы с антибактериальным эффектом: Лизобакт, Гексализ и другие.
- Для снятия боли в горле назначают препараты, которые содержат антисептические компоненты – Стрепсилс, Тантум Верде, Стрепсилс.
- Жаропонижающие средства необходимы при высокой температуре.
- Для полосканий используют антисептические и противовоспалительные средства – Фурацилин, Хлоргексилин, отвары целебных трав (шалфей, ромашка).
- Антигистаминные препараты назначают при сильном отеке миндалин.
Больного изолируют и назначают щадящий режим. Нужно соблюдать диету, не есть горячую, холодную, острую пищу. Полное выздоровление наступает через 10-14 дней.
ul
Хронический тонзиллит код по мкб 10, симптомы
Хронический тонзиллит может сформироваться в результате перенесенной ранее ангины, то есть, когда воспалительные процессы скрыто продолжают переходить в хронические. Однако, бывают случаи, когда болезнь появляется и без предшествующих ангин.
К основным симптомам заболевания относят:
- Головная боль
- Быстрая утомляемость
- Общая слабость, вялость
- Повышенная температура
- Дискомфорт при глотании
- Плохой запах изо рта
- Боли в горле, появляющиеся периодически
- Сухость во рту
- Кашель
- Частые ангины
- Увеличенные и болезненные регионарные лимфоузлы.
Симптомы схожи с симптомами острого тонзиллита, поэтому назначают схожее лечение.
При хроническом тонзиллите часто возникает поражение почек или сердца, так как из миндалин во внутренние органы поступают токсические и инфекционные факторы.
Хронический тонзиллит по МКБ 10 – J35.0.
ul
Лечение хронического тонзиллита
В период обострения ангины принимают те же меры, что и при острой форме заболевания. С заболеванием борются следующим образом.
- Физиотерапевтические процедуры для восстановления тканей миндалин, ускорение их регенерации.
- Антисептические средства (перекись водорода, Хлоргексидин, Мирамистин) для промывания лакун.
- Для укрепления иммунитета назначают витамины, закаливание, Имудон.
Удаление миндалин (тонзилоэктомию) проводят тогда, если хронический тонзиллит протекает с частыми обострениями.
Имеющая свой код по МКБ 10, лакунарная ангина — это крайняя форма воспаления небных миндалин, расположенных в углублении рта между верхним небом и языком. Название заболевания происходит от слова «лакуна», обозначающего небольшое углубление с протоками. В лакунах скапливаются болезнетворные микробы, которые образуют желтовато-белый налет и вызывают воспаление.
Лакунарная ангина является самой тяжелой формой протекания острого тонзиллита. Слово тонзиллит происходит от латинского «миндалины». Более привычное и знакомое название этого заболевания — ангина. Международная классификация болезней 10 пересмотра (сокращенно МКБ 10) присвоила острому тонзиллиту код J03 (подвид острых респираторных заболеваний верхних дыхательных путей).
ul
Острая ангина
Согласно международной классификации, бывает первичной и вторичной. Первичную, в свою очередь, подразделяют на следующие виды:
- катаральная характеризуется лишь поверхностным поражением небных миндалин, небольшим увеличением в размере и покрытием тонкой слизисто-гнойной пленкой;
- фолликулярная — это воспаление фолликулярного аппарата, проявляющееся в и образовании на их поверхностях множества желтоватых точек округлой выпуклой формы;
- лакунарная схожа с фолликулярной, но имеет более тяжелую форму — на месте желтоватых точек образуются бело-желтые налеты, заполняющие собой полости лакун.
ul
Причины лакунарной формы болезни
Миндалины человека служат фильтром, впитывающим и нейтрализующим патогенные микроорганизмы, поступающие в ротовую полость извне. При ослаблении иммунитета они не могут справляться со своей функцией полностью. Болезнетворные бактерии, попадая в организм, притягиваются гландами, как губкой, но не нейтрализуются, а оседают и накапливаются в лакунах, вызывая воспалительный процесс и патологические изменения на поверхности небных миндалин.
Группа риска для возникновения и развития этой формы тонзиллита — дети, так как у них еще нет полностью сформированной надежной иммунной системы. Детский организм не в состоянии справиться с огромным количеством бактерий, поступающим извне.
Основные возбудители заболевания гланд — стрептококки, стафилококки, вирусы (особенно герпеса) и грибок (как правило, род Candida). В меньшей степени влияют менингококк, аденовирус, гемофильная палочка, пневмококк.
В большинстве случаев заболевание развивается у детей, поскольку, как уже было сказано, их иммунная система не сформировалась полностью и еще не способна справляться с обилием патогенных микроорганизмов. Провоцировать развитие болезни могут различные причины.
Причины развития болезни:
- переохлаждение в целом или только части тела;
- истощение, перегрузка организма и, как следствие, ослабление иммунитета;
- хроническая форма воспаления в одной из рядом расположенных зон (нос и пазухи около носа, ротовая полость);
- травмирование гланд;
- заболевания вегетативной или центральной нервной системы;
- контакт с инфицированных человеком (передается воздушно-капельным способом, поэтому обязательна изоляция больных людей на период лечения);
- кариес и другие заболевания зубов (способствуют созданию благоприятной среды для размножения вредных микроорганизмов в ротовой полости);
- затрудненное носовое дыхание;
- несвоевременное или неправильное лечение первых стадий ангины (катаральной и фолликулярной);
- неблагоприятная внешняя среда (резкие скачки температуры воздуха, загрязненная атмосфера, высокая влажность воздуха).
ul
Чистка миндалин при остром тонзиллите
Для от налета используют отвары и настои на основе шалфея, календулы или ромашки. Ими проводят полоскания горла, которые можно сделать самостоятельно. Врач может делать промывку специальным средством.
Врачи прописывают пациентам компрессы, которые согревают, сухое тепло. В некоторых случаях могут назначить особую терапию при помощи микроволн или токов ультравысокой частоты на тех областях, где лимфоузлы увеличены.
Дополнительно врач может назначить прием антигистаминных средств. С их помощью уменьшается отек гланд, снижаются болезненные ощущения и улучшается дыхание.
Все назначения, которые указаны выше, направлены на то, чтобы устранить острые проявления заболевания. Когда состояние начинает стабилизироваться, и больной приходит в норму, то приступают к восстановлению организма. Для этого назначают лекарственные средства с пробиотиками, витаминосодержащие препараты, прописывается специальная диета.
Очень серьезным видом заболевания считается лакунарная ангина. Лечение этого заболевания следует осуществлять под наблюдением квалифицированного врача, который сможет произвести терапию в верном направлении.
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98).
Исключен: фаринготонзиллит, вызванный вирусом простого герпеса [herpes simplex] (B00.2)
Тонзиллит (острый):
- БДУ
- фолликулярный
- гангренозный
- инфекционный
- язвенный
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Примечание. Если поражение органов дыхания вовлекает более чем одну анатомическую область, не обозначенную специально, его следует квалифицировать по анатомически ниже расположенной локализации (например, трахеобронхит кодируется как бронхит в рубрике J40).
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки, отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- J00-J06 Острые респираторные инфекции верхних дыхательных путей
- J09-J18 Грипп и пневмония
- J20-J22 Другие острые респираторные инфекции нижних дыхательных путей
- J30-J39 Другие болезни верхних дыхательных путей
- J40-J47 Хронические болезни нижних дыхательных путей
- J60-J70 Болезни легкого, вызванные внешними агентами
- J80-J84 Другие респираторные болезни, поражающие главным образом интерстициальную ткань
- J85-J86 Гнойные и некротические состояния нижних дыхательных путей
- J90-J94 Другие болезни плевры
- J95-J99 Другие болезни органов дыхания
Звездочкой отмечены следующие категории:
- J17* Пневмония при болезнях, классифицированных в других рубриках
- J91* Плевральный выпот при состояниях, классифицированных в других рубриках
- J99* Респираторные нарушения при болезнях, классифицированных в других рубриках
Загрузка…
ul
Источник
