Код по мкб липодистрофия

Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Инсулиновая липодистрофия.
Инсулиновая липодистрофия
Описание
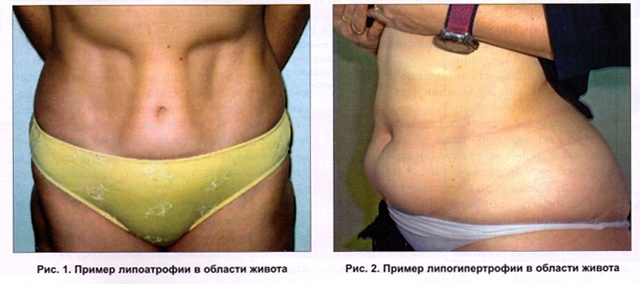
Инсулиновые липодистрофии — одно из осложнений инсулинотерапии, проявляющееся в виде атрофии (атрофическая форма) или гипертрофии (гипертрофическая форма) подкожной основы в местах введения инсулина. Чаще страдают дети и женщины.
Причины
В основе развития липодистрофий зачастую лежат нейродистрофические нарушения в зоне инъекции, обусловленные влиянием механических, физико-химических и термических раздражителей, связанных с нарушением процедуры инъекции и свойствами применяемого инсулина. Определенную роль в генезе липодистрофий отводят иммунологическим факторам, зависящим от качества инсулина. Это подтверждается значительным уменьшением случаев липодистрофий при использовании высокоочищенных инсулинов с нейтральной реакцией.
Липодистрофия развивается в различные сроки инсулинотерапии (от 1 мес до нескольких лет). Глубина поражения варьирует от небольших углублений до полного исчезновения подкожной основы на значительной поверхности. Проявление липодистрофии, кроме косметического дефекта, сопровождается нарушением всасывания инсулина, что может вести к декомпенсации сахарного диабета. Инъекции могут становиться болезненными, что особенно негативно у детей.
Симптомы
Липодистрофия проявляется, как правило, в виде атрофии подкожной основы в местах инъекций инсулина. Реже наблюдается гипертрофическая форма — образование своеобразной липомы, плотного жирового комочка в местах введения инсулина. Иногда липодистрофия образуется на местах, близких к участкам инъекций, — реперкуссионная липодистрофия.
Лечение
Профилактика и лечение при данном виде осложнений инсулинотерапии направлены на уменьшение факторов риска, способствующих возникновению липодистрофии. В целях максимального уменьшения механических, термических, химических раздражающих факторов, воздействующих на один и тот же участок кожи, нужно строго соблюдать правила введения инсулина. Необходимо использовать инсулин только комнатной температуры, ни в коем случае из холодильника. В настоящее время уже не используется протирание кожи спиртом перед инъекцией. Если же это происходит, необходимо подождать, пока спирт высохнет, и только затем делать инъекцию. Обязательна смена мест введения инсулина, что предполагает инъекцию в один и тот же участок тела не чаще 1 раза в 60 дней. Инъекции следует делать разовыми пластиковыми шприцами или шприц-ручками с острыми тонкими иглами, что делает процедуру атравматичной. При выполнении правил техники инъекций и использовании человеческого или свиного монокомпонентного инсулина с нейтральной реакцией рН, липодистрофии практически не развиваются.
Если липодистрофии уже возникли, необходимо проанализировать, какие правила введения инсулина нарушаются. Иногда просто смена места инъекции приводит к исчезновению липодистрофии. Рекомендуется введение человеческого или свиного инсулина в участки здоровой ткани, граничащие с липодистрофией. В места липодистрофий вводить инсулин нельзя, так как в этих участках нарушается его всасывание, что вызывает декомпенсацию заболевания. Иногда рекомендуется введение инсулина с раствором новокаина. В целях блокады источников раздражения и восстановления нервной трофики рекомендуют смешивать всю дозу инсулина или часть ее с равным по объему 0,5% раствором новокаина (или соответствующим эквивалентом 2% раствора новокаина). Такое обкалывание проводят длительно в зависимости от размеров участка липодистрофий. Новокаин можно назначать и в виде электрофореза на участки поражения. Для увеличения проницаемости тканей и ускорения всасывания инсулина применяют обкалывание участков липодистрофий лидазой или электрофорез с лидазой.
Обычно перечисленных мероприятий достаточно для профилактики и лечения липодистрофий.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Причины
- Симптомы
- Лечение
Названия
Инсулиновая липодистрофия.

Инсулиновая липодистрофия
Описание
Инсулиновые липодистрофии — одно из осложнений инсулинотерапии, проявляющееся в виде атрофии (атрофическая форма) или гипертрофии (гипертрофическая форма) подкожной основы в местах введения инсулина. Чаще страдают дети и женщины.
Причины
В основе развития липодистрофий зачастую лежат нейродистрофические нарушения в зоне инъекции, обусловленные влиянием механических, физико-химических и термических раздражителей, связанных с нарушением процедуры инъекции и свойствами применяемого инсулина. Определенную роль в генезе липодистрофий отводят иммунологическим факторам, зависящим от качества инсулина. Это подтверждается значительным уменьшением случаев липодистрофий при использовании высокоочищенных инсулинов с нейтральной реакцией.
Липодистрофия развивается в различные сроки инсулинотерапии (от 1 мес до нескольких лет). Глубина поражения варьирует от небольших углублений до полного исчезновения подкожной основы на значительной поверхности. Проявление липодистрофии, кроме косметического дефекта, сопровождается нарушением всасывания инсулина, что может вести к декомпенсации сахарного диабета. Инъекции могут становиться болезненными, что особенно негативно у детей.
Симптомы
Липодистрофия проявляется, как правило, в виде атрофии подкожной основы в местах инъекций инсулина. Реже наблюдается гипертрофическая форма — образование своеобразной липомы, плотного жирового комочка в местах введения инсулина. Иногда липодистрофия образуется на местах, близких к участкам инъекций, — реперкуссионная липодистрофия.
Лечение
Профилактика и лечение при данном виде осложнений инсулинотерапии направлены на уменьшение факторов риска, способствующих возникновению липодистрофии. В целях максимального уменьшения механических, термических, химических раздражающих факторов, воздействующих на один и тот же участок кожи, нужно строго соблюдать правила введения инсулина. Необходимо использовать инсулин только комнатной температуры, ни в коем случае из холодильника. В настоящее время уже не используется протирание кожи спиртом перед инъекцией. Если же это происходит, необходимо подождать, пока спирт высохнет, и только затем делать инъекцию. Обязательна смена мест введения инсулина, что предполагает инъекцию в один и тот же участок тела не чаще 1 раза в 60 дней. Инъекции следует делать разовыми пластиковыми шприцами или шприц-ручками с острыми тонкими иглами, что делает процедуру атравматичной. При выполнении правил техники инъекций и использовании человеческого или свиного монокомпонентного инсулина с нейтральной реакцией рН, липодистрофии практически не развиваются.
Если липодистрофии уже возникли, необходимо проанализировать, какие правила введения инсулина нарушаются. Иногда просто смена места инъекции приводит к исчезновению липодистрофии. Рекомендуется введение человеческого или свиного инсулина в участки здоровой ткани, граничащие с липодистрофией. В места липодистрофий вводить инсулин нельзя, так как в этих участках нарушается его всасывание, что вызывает декомпенсацию заболевания. Иногда рекомендуется введение инсулина с раствором новокаина. В целях блокады источников раздражения и восстановления нервной трофики рекомендуют смешивать всю дозу инсулина или часть ее с равным по объему 0,5% раствором новокаина (или соответствующим эквивалентом 2% раствора новокаина). Такое обкалывание проводят длительно в зависимости от размеров участка липодистрофий. Новокаин можно назначать и в виде электрофореза на участки поражения. Для увеличения проницаемости тканей и ускорения всасывания инсулина применяют обкалывание участков липодистрофий лидазой или электрофорез с лидазой.
Обычно перечисленных мероприятий достаточно для профилактики и лечения липодистрофий.
Источник
Рубрика МКБ-10: E88.1
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E70-E90 Нарушения обмена веществ / E88 Другие нарушения обмена веществ
Определение и общие сведения[править]
Первичная липодистрофия
Первичные липодистрофии представляют собой гетерогенную группу очень редких заболеваний, характеризующуюся генерализованной или локальной потерей подкожно-жирового слоя в организме (липоатрофия).
Распространенность первичной липодистрофии оценивается менее чем 1/100 000.
Этиология и патогенез[править]
Генетические формы генерализованной липодистрофии (синдром Берардинелли-Сейпа) в большинстве случаев возникают в результате рецессивных мутаций в одном из двух генов – BSCL2, кодирующий сипин, либо BSCL1, кодирующий ацилтрансферазу (AGPAT2), участвующую в синтезе триглицеридов.
Этиология приобретенной генерализованной липодистрофии (синдром Лоуренса, синдром Сейпа- Лоуренса) неизвестна, но синдрому иногда сопутствуют признаки аутоиммунных заболеваний.
Парциальные липодистрофии могут быть семейными с доминирующей передачей. Гетерозиготные мутации были идентифицированы в гене LMNA, кодирующим ламин A/C ядер или в гене PPARG, кодирующем адипогенный транскрипционный фактор PPARgamma.
Некоторые менее типичные формы липодистрофии, сочетающиеся с признаками преждевременного старения, связаны с мутациями в генах LMNA или ZMPSTE24, кодирующем протеазу, ответственную за созревание преламина А в ламин А.
Приобретенная парциальная липодистрофия (синдром Барракера-Симонса) характеризуется потерей цефалоторакальной жировой ткани. Его этиология неизвестна, но мутации в гене LMNB2, кодирующие белок ламин B2, могут представлять собой факторы восприимчивости.
В настоящее время, высокоактивная антиретровирусная терапия (ВААРТ) для лечения ВИЧ-инфекции – является наиболее частой причиной приобретенных вторичных липодистрофических синдромов.
Клинические проявления[править]
В некоторых формах липоатрофия сочетается с селективной гипертрофией других жировых отложений. Часто присутствуют клинические признаки резистентности к инсулину: акантокератодермия (acanthosis nigricans), симптомы гиперандрогенизма. Все липодистрофии ассоциированы с дисметаболическими нарушениями с инсулинорезистентностью, изменением толерантности к глюкозе или диабетом и гипертриглицеридемией, что приводит к риску острого панкреатита. Диабет приводит к развитию хронических осложнений, затрагивающих сетчатку, почки, нервную и сердечно-сосудистую систему, а также стеатоза печени, что может привести к циррозу.
Липодистрофия, не классифицированная в других рубриках: Диагностика[править]
Генетическая диагностика проводится в специализированных лабораториях, в наиболее тяжелых формах может быть предложена антенатальная диагностика.
В подкожной жировой ткани отмечают тотальную атрофию, обнаруживают молодые (незрелые) липоциты. В органах системы кровообращения – склероз стенок сосудов, склероз стромы миокарда (в том числе с повреждением проводящей системы сердца), гипертрофия миокарда. Скелетные мышцы гипертрофированы. В печени – жировая дистрофия, острый и хронический гепатит. В ЦНС – атрофия и дистрофия нейронов мезо- и диэнцефальной области головного мозга. В яичниках развиваются склерокистоз, а также гипертрофия и гиперплазия воротных (лейдиговских) клеток яичников. Кроме того, отмечают системный фиброз стромы паренхиматозных органов, склероз сухожилий и капсул.
Дифференциальный диагноз[править]
Липодистрофия, не классифицированная в других рубриках: Лечение[править]
Лечение диабета, дислипидемии и возникающие осложнений – классические стратегии вмешательства. Полезны инсулин-сенсибилизирующие препараты. Терапевтические исследования рекомбинантного лептина человека у пациентов с очень низким уровнем лептина показали хорошие результаты в отношении метаболических и печеночных изменений.
Прогноз
Прогноз связан с ранним развитием и тяжестью диабетических, сердечно-сосудистых и печеночных осложнений.
Профилактика[править]
Прочее[править]
Очаговая липодистрофия
Синонимы: локализованная липодистрофия, парциальная липодистрофия
Определение и общие сведения
Очаговая липодистрофия характеризуется потерей подкожно-жирового слоя на небольших участках тела. Этот термин охватывает гетерогенную группу состояний. Липодистрофия часто бывает вызвана плохой техникой инъекции инсулина.
Этиология и патогенез
Очаговая липодистрофия также может быть ятрогенной этиологии, вследствие инъекций стероидов, соматостатина, глатирамера ацетата и др. Иногда патология вызвана давлением или является следствием панникулита, например шаровидного негнойного панникулита (синдром Вебера-Крисчена).
Болезнь Деркума (Adiposis dolorosa) является редкой патологией, которая характеризуется появлением болезненных жировых отложений, как правило, в период менопаузы у женщин с ожирением. Склеродермиформная липодистрофия живота и бедер может быть вызвана реакцией трансплантат против хозяина (РТПХ) после аллотрансплантции костного мозга. Идиопатические причины также нередки.
Дифференциальный диагноз
Дифференциальный диагноз включает в себя склеродермию, идиопатическую кожную атрофию, идиопатическую атрофодермию Пазини и Пьерини, генерализованную атрофию Гауэрса.
Лечение
Лечение должно способствовать устранению причины возникновения локализованной липодистрофии: модификация метода инъекции при инсулинотерапии, пластической хирургии, при необходимости – иммуносупрессивная терапия в случае реакции трансплантат против хозяина. Локализованная липодистрофия, связанная с инсулиновой терапией, как правило, проходит в течение нескольких недель после изменения места введения или изменения длины иглы.
Прогноз
Прогноз зависит от причины, но является более серьезным в случае панникулита или реакции трансплантат против хозяина.
Источники (ссылки)[править]
“Патологическая анатомия [Электронный ресурс] : национальное руководство / Под ред. М.А. Пальцева, Л.В. Кактурского, О.В. Зайратьянца – М. : ГЭОТАР-Медиа, 2011. – (Серия “Национальные руководства”).” – https://www.rosmedlib.ru/book/ISBN9785970419922.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Метилпреднизолон
- Метрелептин
Источник
Генерализованная липодистрофия – малоизвестное заболевание, которое может рассматриваться не как совокупность отдельных симптомов, а как единый патологический процесс с присущими ему закономерностями и особенностями развития, хотя термин «синдром генерализованной липодистрофии» (СГЛ) вполне приемлем.
Основными проявлениями заболевания является исчезновение подкожной жировой клетчатки на большой поверхности тела или на определенных его участках, а также наличие метаболических нарушений, таких как инсулинорезистентность и/или гиперинсулинемия, гиперлипидемия, гипергликемия.
Впервые сообщение об этом синдроме было сделано L. H. Ziegler в 1923 г., а в 1946 г. R. D. Lawrence дал его подробное клиническое описание. В мировой литературе данное заболевание обозначается также как «липоатрофический диабет», «тотальная липодистрофия», «синдром Лоренса». Этот синдром был впервые описан Н. Т. Старковой и соавт. (1972) под названием «гипермускулярная липодистрофия».
Несмотря на то, что в литературе приведены данные о небольшом количестве больных с синдромом генерализованной липодистрофии, клинический опыт позволяет считать, что в действительности данное заболевание встречается значительно чаще. Плохая осведомленность врачей затрудняет раннюю диагностику заболевания. К тому же синдром генерализованной липодистрофии длительное время рассматривали только как косметический дефект, а другие клинические проявления с основным заболеванием обычно не связывали. В то же время тенденция синдрома к прогрессированию, возникновение у ряда больных трудоспособного возраста таких тяжелых осложнений, как цирроз печени, инфаркт миокарда, динамическое нарушение мозгового кровообращения, высокая обращаемость больных с синдромом генерализованной липодистрофии к гинекологам по поводу бесплодия, обусловливают необходимость разработки подходов к лечению и профилактике данного заболевания.
Причины генерализованной липодистрофии. Причина синдрома генерализованной липодистрофии неизвестна. Толчком к развитию заболевания могут служить разнообразные неблагоприятные факторы (инфекция, черепно-мозговая травма, оперативное вмешательство, беременность и роды, различного рода стрессовые ситуации). В ряде случаев причину заболевания установить не удается. Известны случаи как врожденного, так и приобретенного синдрома генерализованной липодистрофии. Заболевание встречается главным образом у женщин и проявляется в большинстве случаев до 40 лет.
Большинство исследователей придерживаются «центральной» теории происхождения синдрома генерализованной липодистрофии. В пользу этой теории убедительно свидетельствуют результаты серии научных исследований, проведенных в 1963-1972 гг. L. H. Louis и соавт.. Эти авторы выделили из мочи больных, страдающих синдромом генерализованной липодистрофии, белковое вещество, которое при систематическом введении экспериментальным животным вызвало у них клиническую картину заболевания, а при однократном введении человеку – гипертриглицеридемию, гипергликемию и гиперинсулинемию. По мнению авторов, это вещество обладает выраженным жиромобилизующим действием и имеет гипофизарное происхождение.
Причины и патогенез генерализованной липодистрофии
Симптомы генерализованной липодистрофии. Ведущим симптомом синдрома генерализованной липодистрофии является полное или частичное исчезновение у больных подкожного жирового слоя. По этому признаку можно выделить 2 клинические формы генерализованной липодистрофии: тотальную и парциальную.
Для тотальной формы генерализованной липодистрофии характерно исчезновение подкожного жира с лица и всех других отделов тела, часто имеется выпячивание пупка. При парциальной форме подкожная жировая ткань исчезает в основном с туловища, конечностей, но не с лица, а у некоторых больных имеется даже увеличение подкожного жира на лице и в надключичных областях. Однако при обеих формах генерализованной липодистрофии выявляются вполне определенные, сходные метаболические нарушения с одинаковыми конечными результатами в изменении углеводного и липидного обмена. Основные из них – это инсулинорезистентность, гиперинсулинемия, гипергликемия, гиперлипидемия. В отдельных случаях развивается не только нарушение толерантности к глюкозе, но и сахарный диабет. Заболевание может возникнуть в любом возрасте: у детей и у лиц пожилого возраста.
Симптомы генерализованной липодистрофии
Диагностика генерализованной липодистрофии. Диагноз синдрома генерализованной липодистрофии устанавливают на основании характерного внешнего вида больных (полное отсутствие подкожной жировой клетчатки или ее специфическое перераспределение с избыточным развитием в области лица и шеи и исчезновением на туловище и конечностях, гипертрофия скелетных мышц, признаки акромегалии, гипертрихоз) и жалоб на головную боль, боли и тяжесть в правом подреберье, нарушение менструального цикла, гирсутизм.
Диагностика генерализованной липодистрофии
Лечение больных с синдромом генерализованной липодистрофии будет успешным только тогда, когда мы сможем в каждом конкретном случае устанавливать первопричину заболевания. В настоящее время лечение в основном симптоматическое. Перспективным направлением является борьба с гиперинсулинемией. Она дает возможность снизить инсулинрезистентность и гипергликемию, значительно улучшить показатели липидного обмена, несколько уменьшить гипертрофию скелетной мускулатуры, замедлить развитие гипертензии и гипертрофии миокарда. В ряде случаев с успехом применялось лечение парлоделом, который при синдроме генерализованной липодистрофии не только нормализовал содержание в крови пролактина, способствовал исчезновению у больных лактореи и восстановлению нормального менструального цикла, но также вызывал вышеперечисленные положительные сдвиги в клинико-метаболической картине заболевания на фоне снижения концентрации инсулина в плазме крови. Секреция инсулина модулируется вентромедиальной областью гипоталамуса, причем действие гипоталамуса на секрецию инсулина в основном тормозное и обусловлено дофаминергическими механизмами.
Лечение генерализованной липодистрофии
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
