Компьютерный синдром или синдром сухого глаза
Офтальмолог. Врач высшей категории
Уважаемые господа, целью статьи является необходимость объяснить, какую роль играют компьютеры в формировании здоровья пользователей, как страдает орган зрения от современного научно-технического прогресса.
Еще несколько десятилетий назад мое поколение врачей сталкивалось с пациентами с «красными глазами» и соответствующими специфическими жалобами. И у молодых, и у пожилых пациентов данное состояние интерпретировалось как хронический конъюктивит и, соответственно, лечение ни этиологически, ни патогенетически не было обоснованным (с позиций современности). Понятие «слезная пленка» появилось позже, она изучена с помощью современно разработанных методик, которыми в настоящее время владеют (или должны владеть) все офтальмологи.
В настоящее время мы имеем в арсенале более точные методы исследования: электронная микроскопия, исследование осмолярности слезной жидкости, пробы Норна и Ширмера, цитологическое исследование соскоба с конъюктивы, позволяющие оценить состояние бокаловидных клеток конъюктивы, тиаскопия и др.
С 1999 года определено понятие компьютерного зрительного синдрома — это клинический синдром, являющийся результатом длительной работы за компьютером. Он проявляется в двух формах:
- синдром хронического зрительного утомления (астенопия);
- синдром сухого глаза.
Компьютерным зрительным синдромом страдают до 60-90% пользователей персональных компьютеров. Треть пользователей жалуются на дискомфорт, боли в шее, спине, плечевом поясе. Это связано с эргономикой данного труда, особенно страдающей в домашних условиях. На амбулаторном приеме у офтальмолога примерно каждый шестой пациент глазного профиля имеет проблемы, связанные с работой на персональным компьютером. Работа же в офисе более эргономична. При работе с компьютером уже через два часа появляются признаки нарушения аккомодации и жалобы.
Работа за персональным компьютером (развитие компьютерного зрительного синдрома) входит в 40 наиболее вредных профессий. При экранном времени более трех часов очень высокий шанс развития синдрома.
Огромное значение имеет также осанка. В то же время занятие с компьютером в постели лежа на боку — развитие синдрома очень велико. Кто работает за столом 2-3 часа — риск развития синдрома примерно 55%, а если, не дай Бог, лежа еще на боку в постели, риск развития синдрома огромен.
В патогенезе развития компьютерного зрительного синдрома имеют значение:
- Работа с непривычным изображением. Мы привыкли к восприятию изображения транспорантного типа, исходящего от окружающих предметов, а здесь изображение проекционного типа. Поэтому мы быстро утомляемся. Изображение на ПК самосветящееся, свет идет непосредственно в глаз.
- Некорригированные аномалии рефракции (близорукость, дальнозоркость или астигматизм).
- Перефокусировка оптической системы при работе с ПК и книгой.
- Неправильная эргономика рабочего места.
- Сопутствующие заболевания.
Мониторы являются источником:
- электростатического поля;
- слабых магнитных излучениях Hr и Br;
- рентгеновского излучения, ультрафиолетового, инфракрасного излучения видимого диапазона, с которыми мы работаем. Оно проекционного типа.
Особенности работы с монитором:
- это источник освещения;
- состоит из дискретных точек (пикселей);
- не имеет границ;
- слабоконтрастное;
- мерцающее;
- неправильная эргономика рабочего места (особенно дома);
- отсутствие оптимального освещения;
- блики на мониторе;
- при работе «монитор-книга» за столом происходит перефокусировка, отсюда утомляемость.
Освещение помещения и стола должно быть слабее освещения монитора. Это очень важно, особенно тогда, когда нужно дополнительно светить книгу на рабочем столе.
Зрительный дискомфорт возникает при напряжении аккомодации, ответ аккомодационный либо понижается, либо повышается. Возникает привычно избыточное напряжение аккомодации (ПИНА). Добавляется мышечный тип астенопии. Возникает мышечное утомление.
В результате при компьютерном зрительном синдроме:
- Снижается объем аккомодации;
- Развивается ПИНА (не спазм аккомодации);
- На фоне имеющейся близорукости начинается ее прогрессирование;
- Снижается частотно-контрастная чувствительность сетчатки.
Наибольшая нагрузка на аккомодационный аппарат при компьютерной графике и работе в диалоговом режиме.
Симптомы хронического зрительного утомления:
- снижение остроты зрения;
- затуманивание зрения;
- трудности при переводе взгляда с ближних предметов вдаль;
- кажущиеся изменения окраски предметов;
- диплопия (редко);
- «мурашки» и потемнение в глазах;
- избыточная световая чувствительность;
- снижение зрительной работоспособности;
- аккомодационная астенопия.
Кроме зрительного утомления возникает еще синдром сухого глаза. Почему он возникает?
- Редкие мигания (моргания).
- Широко открытая глазная щель при пристальном взгляде на монитор (избыточно испаряется слезная пленка, воздух сухой, ионизированный, более того, больше ионизированный вокруг ПК, поэтому мы реже моргаем, получается замкнутый круг).
- Ионизация воздуха помещения.
- Сопутствующие факторы (здоровых лиц даже среди молодых нет, есть недообследованные).
- Снижается, исходя из выше сказанного, чувствительность роговицы.
Таким образом, компьютерный зрительный синдром является причиной развития синдрома сухого глаза. Складывается непростая ситуация, когда напряженная работа с ПК в условиях ионизированного воздуха вокруг него, сухого воздуха в офисе (особенно при наличии кондиционера) приводит к повышенной испаряемости слезной пленки, редкому морганию и развитию синдрома сухого глаза.
К примеру, при повторной посещении офтальмолога пациент говорит, что капал по назначению препараты искусственной слезы, помогало. Через какое-то время садится за ПК, все повторяется. Пациент говорит, что доктор лечить не может. Здесь не доктор плохой, а пациент не может менять работу. Поэтому лечение синдрома сухого глаза должно идти параллельно с условиями труда.
Исследовано, что в норме обычной жизни человек делает 10-15 мигательных движений в 1 минуту. За ПК —5 миганий. За чтением книги — 10 миганий.
В норме при работе с персональным компьютером и редких миганиях происходит разрыв слезной пленки, следом должно быть мигательное движение. Слезная пленка восстанавливается, и нет повода для развития синдрома сухого глаза. Если между разрывом слезной пленки и миганием будет определенное время, то развивается состояние нестабильной слезной пленки. Если это состояние продолжается месяц и более, то развивается синдром сухого глаза.
Открытие глазной щели зависит от расстояния до монитора. Самое неблагоприятное положение «монитор-глаза» — взгляд исподлобья, когда монитор располагается выше лица пользователя.
На развитие синдрома сухого глаза действует множество факторов риска. Факторов развития ССГ в популяции человека множество. Что может повлиять на развитие синдрома сухого глаза и компьютерного зрительного синдрома? Человек садится за компьютер, и у него уже запланировано развитие ССГ. При наличии факторов риска развитие ССГ увеличивается в разы. У наших пациентов, особенно молодых, встречаются:
- Состояние после кераторефракционных операций.
- Ношение контактных линз. Чувствительность роговицы у пациентов с компьютрным зрительным синдромом снижается, у пациентов с контактными линзами чувствительность тоже снижается, и в большей степени. Поэтому если есть возможность работать за компьютером без контактных линз, то это будет идеально.
- Офисный синдром, когда к ПК прибавляются особенности офисного помещения: освещенность, испарение лакокрасочных покрытий, работа кондиционера и тд.
- Использование средств косметики.
Ряд медикаментов снижают чувствительность роговицы, а также глазные капли (бета-блокаторы) и капли с консервантами.
Признаки синдрома сухого глаза:
- раздражение глазных яблок;
- гиперемия конъюнктивы в пределах открытой глазной щели;
- чувство песка за веками;
- жжение, резь в глазах;
- слезотечение.
Компьютерному зрительному синдрому сопутствуют:
- патология суставов и мышц;
- синдром компьютерного стресса;
- синдром эмоционального выгорания;
- угнетение иммунитета;
- стимуляция гипофиз-надпочечниковой системы;
- снижение половой активности;
- гепатогенный эффект;
- эффект электромагнитного поля.
В текущий период времени в связи с самоизоляцией возникает проблема дистанционного обучения. Самоизоляция увеличила «экранное время» пользователей компьютерами на 60-70%.
Профилактика
- Совершенствование экранного изображения (приближение к естественному). Не надо экономить на ПК! Монитор должен быть как можно лучше.
- Правильная организация труда (организовывать перерывы в работе). В Европе активно применяется правило 20-20-20-2, предложенное проф. Клявером (Нидерланды). Оно гласит: «Every 20 minutes, take 20 seconds and look feet away», — рекомендуется через каждые 20 минут работы за ПК делать перерыв на 20 секунд с фиксацией взора на дальние объекты не ближе 20 футов (6 метров). При этом ежедневно школьники должны пребывать на воздухе не менее 2 часов. Также полезно заниматься спортом: теннис, бадминтон, плавание.
При занятиях на ПК необходима правильная коррекция зрения. Слабая миопия не требует коррекции. При миопии средней и высокой степени можно пользоваться своими очками для дали, возможно подбирать очки для расстояния 70 см. При дальнозоркости требуются очки для постоянного ношения или на 1 диоптрию больше для персонального компьютера. Желательно дома находиться без контактных линз.
Перед лечением ПИНА стоят 2 задачи:
- Снятие избыточного напряжения аккомодации;
- Нормализация сократительной способности цилиарной мышцы, либо уменьшение напряжения аккомодативных мышц. Препараты М-холинолитики (это атропин и аналоги). Они вызывают парез аккомодации, возникают трудности при чтении, длительный мидриаз, возможен разный размер зрачков.
Но мы пошли другим путем, выбрав группу препаратов, которые вызывают мидриаз, эффект 2 часа, применяются у взрослых и детей старше 12 лет. Это ирифрин 2,5%, неосинефрин 5% и 10%.
Тонизируют цилиарную мышцу антиоксиданты: пищевые добавки стрикс и антоциан-форте, окулист, детский комплекс лютеин и др.
Лечение синдрома сухого глаза
В России зарегистрировано 45 препаратов искусственной слезы, 23 из них на гиалуроновой кислоте. Гиалуроновая кислота — это полимер естесственного происхождения. Она присутствует в организме. Максимально гидрофильна, удерживает на себе воду. Она сродни к слезной пленке, фиксируется к глазной поверхности. Гиалуроновая кислота обладает антиоксидантными свойствами, влияет на восстановление клеток конъюктивы, роговицы (в том числе стромы роговицы), обладает противовирусной активностью, высокомолекулярная.
Препараты гиалуроновой кислоты: хило-комод, хилозар-комод, хилопарин-комод, визмед, хилабак, оксиол, артелак-баланс, окутиарз, визмед гель, стилавит, визмед лайт, визмед мульти, гилан комфорт, хиламакс комод, блинк интенсив, артелак всплеск УНО, гилан ультра комфорт. Концентрация их от 0,1 % до 0,3%. Гиалуроновая кислота >0,4% имеет побочный эффект: 1) отложение корочек на ресницах, 2) затуманивание зрения.
Сухой глаз развивается на основе усиленной испаряемости слезной пленки. Она становится гипертонической и вытягивает воду из клеток роговицы и конъюктивы, она высушивает глазную поверхность. Гиалуроновая кислота «разбавляет» слезную пленку, улучшает смачивание глазной поверхности. Как следствие, улучшается кровоток конъюктивы.
В назначении препаратов искусственной слезы ориентируется только врач. Самолечение здесь недопустимо. Таким образом, лечение и профилактика компьютерного зрительного синдрома осуществляется комплексно:
- Предупреждение и купирование зрительного утомления (качество ПК, правильное положение у монитора, правильное освещение, осанка (без наклона головы), не лежа!);
- Лечение привычно-избыточного напряжения аккомодации (ПИНА);
- Лечение синдрома сухого глаза.
Ответы на часто задаваемые вопросы
- Каково оптимальное время работы с персональным компьютером?
Ответ: правило 20-20-20-2. Чем больше экран монитора, тем лучше. Чем меньше экран, тем он ближе к лицу, и тем быстрее наступит ПИНА. - Синдром сухого глаза и привычно-избыточное напряжение аккомодации. Как совмещать лечение?
Ответ: капли по назначению врача. Слезозаменители 4-6 раз. Главное, не перекапывать, чтобы не смывать свою слезную пленку. Рядом с компьютером должен стоять флакон со слезозаменителем. Закапывать за 5-7 минут до начала работы. - Как уберечь ребенка от компьютерного зрительного синдрома?
Ответ: родители, вы сами увидите покраснение глаз у ребенка даже без жалоб. Далее срочное посещение офтальмолога.- Если у школьника или студента миопия слабой степени (до 3 диоптрий), и он привык носить очки постоянно, то для работы с ПК можно выписать очки на 1 диоптрию меньше.
- Ни один препарат искусственной слезы ни одному ребенку не навредил (кроме ситуации с аллергизацией).
- Освещение монитора должно быть ярче, чем освещенность стола и комнаты.
- В качественном современном мониторе уже есть защита, поэтому защищать его дополнительно не нужно, и защитное напыление на очки несущественно.
- Препараты искусственной слезы закапываются по собственному ощущению. Пациент сам определяет частоту закапывания. Рекомендуется повторно капать через какое-то время при возобновлении жалоб, но не чаще 6-8 раз, так как может вымываться слезная пленка.
Будьте внимательны к собственному здоровьею и здоровью своих близких!
Источник
В последнее время особую актуальность для офтальмологической практики приобретает синдром сухого глаза, являющийся одной из причин хронического раздражения органов зрения и воспаления сосудов конъюнктивы. Мы расскажем, как избежать проявлений этого недуга и вовремя его предотвратить.
Век цифровых технологий сделал компьютер обязательным атрибутом работающих людей. Программисты и врачи, бухгалтеры и учителя, дизайнеры и менеджеры — все они вынуждены работать за ПК, разрабатывая программное обеспечение, составляя отчеты, строя графики. Ни для кого не секрет, что от компьютера портится зрение. Каждому знакомы неприятные ощущения в глазах: зуд, резь, жжение, слезотечение. Наиболее распространенной патологией является синдром сухого глаза, также называемый сухим кератитом, характеризующийся недостаточным увлажнением роговой оболочки, что приводит к ее пересыханию.
Специалисты выделяют множество причин, вызывающих данный недуг, однако наиболее распространенной является продолжительная работа за компьютером. Глаза, как правило, краснеют, отмечается ощущение песка, зрение может затуманиваться, а моргание доставлять дискомфорт. Причиной возникновения такого состояния часто становится и неблагоприятный климат на рабочем месте, ведь из-за работающих сплит-систем летом и отопительных приборов зимой воздух в офисе постепенно высушивается, а зрительные органы утрачивают жидкость. Данная патология одинаково часто встречается, как у людей, обладающих 100% зрением, так и у тех, кто вынужден носить очки или контактные линзы.

Профилактика симптомов
По мнению офтальмологов, основной причиной снижения зрительных функций является компьютер. И зрение, и костная система, и общая активность организма могут ухудшаться из-за продолжительной работы за ПК. Однако больше всего страдают именно органы зрения. Для профилактики синдрома сухого глаза специалисты рекомендуют:
- оборудовать рабочее место специальным увлажнителем воздуха, который поможет избежать чрезмерной сухости в помещении;
- не забывать каждый час делать зрительную гимнастику, по возможности старайтесь выходить на свежий воздух;
- установить монитор таким образом, чтобы устранить блики отражений, а окна закрыть плотными шторами или жалюзи;
- дополнить рацион свежими овощами и фруктами, а также натуральными соками, обеспечивающими витаминами организм;
- купить очки для работы за компьютером, которые защищают глаза от компьютерного излучения;
- утром и вечером делать теплые компрессы для глаз, которые помогут улучшить кровообращение;
- избегать прокуренных помещений, а во время сушки волос не попадать струей теплого воздуха, исходящего из фена, в глаза.
Следование этим советам позволит избежать зрительной патологии и сохранить комфорт в рабочей обстановке.

Методы лечения
Если же признаки сухого кератита не проходят и даже постепенно усиливаются, то необходимо обратиться к врачу. Офтальмолог проведет биомикроскопию — осмотр глаза при помощи щелевой лампы. Если данная процедура не поможет в установке верного диагноза, то врач назначит сделать пробу Норна, которая позволит определить стабильность муцина, и пробу Ширмера, позволяющую измерить уровень продукции слезной жидкости.
Одним из основных способов лечения является применение препаратов, увеличивающих количество слезы и улучающих ее качество. Входящие в их состав гидропрофильные полимеры смешивают с нативной слезой, создавая прероговичную пленку. Для достижения необходимого эффекта, каплями рекомендовано пользоваться не менее 5 раз в день. Офтальмологи часто назначают следующие препараты:
- Хилокомод;
- Офтальмикс Comfort;
- Визин Чистая Слеза;
- Стиллавит.


Если Вы страдаете сухим кератитом и носите линзы для глаз, то стоит заказать оптические изделия, отличающиеся более высоким уровнем влагосодержания и кислородной проницаемости. Например:
- Аcuvue Oasys with Hydraclear Plus;
- Biofinity;
- Contact Day 30 Compatic;
- Proclear;
- MyDay daily disposable.

Интернет-магазин контактных линз Очков.нет предлагает огромный выбор продукции для коррекции зрения. Наши цены порадуют Вас своей демократичностью, а высокое качество оптических изделий и средств по уходу обеспечит прекрасное зрение.
Источник
Дата публикации 11 ноября 2019Обновлено 11 ноября 2019
Определение болезни. Причины заболевания
Синдром сухого глаза (сухой кератоконъюнктивит) — это воспалительное состояние глаза, при котором слёзная плёнка изменяется по своему химическому и количественному составу. Проявляется комплексом симптомов, таких как жжение, чувство рези и инородного тела в глазу.
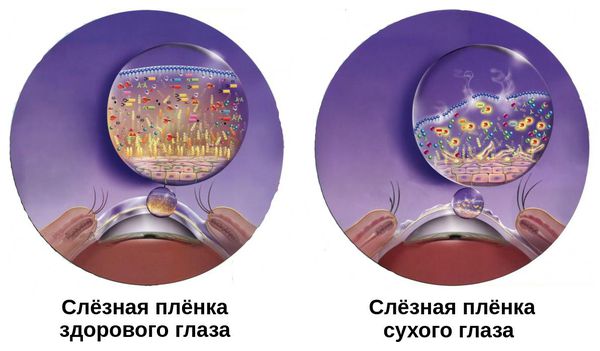
По данным различных авторов, сухость глаза встречается примерно у 15-17 % взрослых, проживающих в развитых странах. Этот показатель каждый год увеличивается. За последние 30 лет синдром сухого глаза стал встречаться в 4,5 раза чаще [1].
Одна из причин такого увеличения распространённости синдрома связана с развитием рефракционных хирургических вмешательств — лазерного кератомилёза, фоторефракционной кератэктомии, передней радиальной кератотомии и других. Во время этих операций нарушается иннервация роговицы.
На рост данной патологии также оказывают влияние:
- повсеместное использование смартфонов, планшетов, компьютеров, другого офисного оборудования, а также кондиционеров, так как они высушивают воздух;
- ношение мягких контактных линз;
- регулярный приём лекарств — мочегонных, противоаллергических препаратов, антидепрессантов, средств для снижения холестерина, бета-блокаторов, противозачаточных таблеток [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома сухого глаза
Часто встречаемые симптомы [11]:
- раздражение (покраснение) глаз;
- ощущение инородного тела в глазах;
- чувство жжения;
- слизистое отделяемое в виде нитей;
- периодические “затуманивание”.
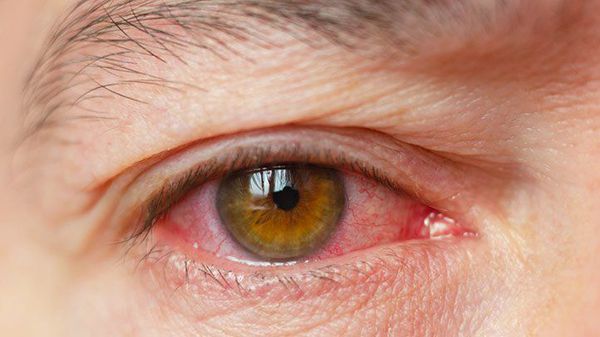
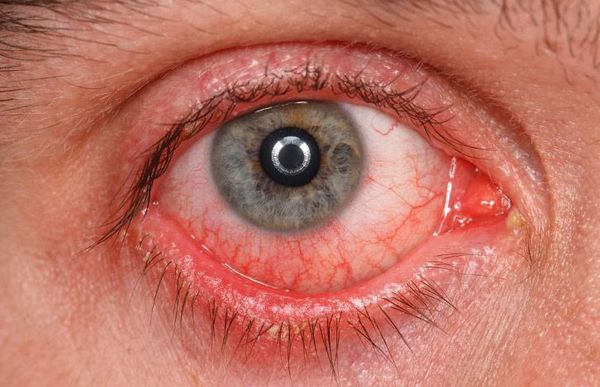
Реже наблюдается зуд в глазу, светобоязнь, утомление или чувство тяжести в глазах. При этом чувства стянутости и давления за глазами не возникают.
Как правило, все перечисленные симптомы проявляются на обоих глазах, но иногда они возникают только в одном глазном яблоке.
Любопытно, что пациенты с синдромом сухого глаза редко жалуются на сухость глаз, хотя иногда они отмечают нехватку эмоциональных слёз или отсутствие слезотечения в ответ на раздражитель, например, лук. В некоторых случаях пациентов беспокоит слезотечение, особенно на улице, так как там много раздражающих факторов — яркое солнце, ветер, холод. От возникающего слезотечения они испытывают дискомфорт.
Признаки сухого кератоконъюнктивита часто усиливаются из-за воздействия внешних факторов, связанных с повышенным испарением слезы от ветра, кондиционера, отопления или при длительном чтении, так как человек начинает реже моргать. При закрытых веках симптомы уменьшаются [5].
Патогенез синдрома сухого глаза
Патогенез сухого кератоконъюнктивита связан с нарушением стабильности слёзной плёнки. Она покрывает переднюю поверхность глаза. В норме её толщина составляет около 10 мкм. При развитии синдрома она становится тоньше.
Распределение слёзной плёнки поверхности глаза происходит благодаря рефлекторному морганию. Для её эффективного распределения должны сочетаться несколько факторов:
- нормальный моргательный рефлекс;
- контакт век и глазной поверхности;
- нормальный эпителий (внешний слой) роговицы.
Слёзная плёнка неоднородна. Она имеет три слоя:
- первый (внешний) слой — липидный — вырабатывается мейбомиевыми железами;
- второй слой — водный — вырабатывается слёзными железами;
- третий слой — муциновый — вырабатывается бокаловидными клетками роговицы.
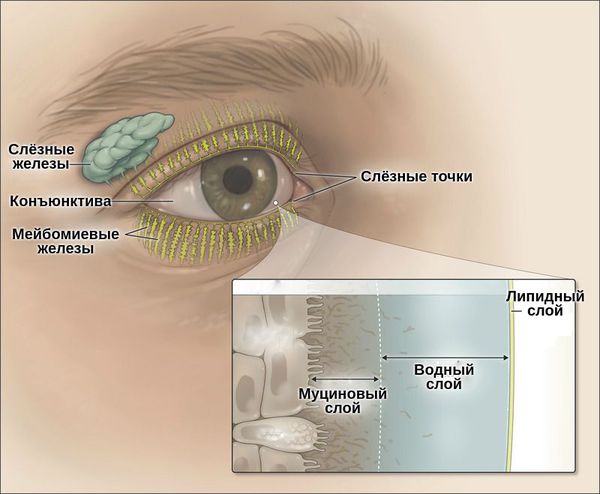
Липидный слой — самый тонкий. Его основная задача — задерживать испарения водного слоя и поддерживать слёзную плёнку. При его нехватке увеличивается испаряемость слезы, что приводит к “сухому глазу”.
Водный слой является основой слёзной плёнки. Он состоит из воды, электролитов и белков. За счёт непрерывного обновления он выполняет своё предназначение — доставляет кислород к эпителию роговицы, защищает от бактерий, вымывает инородные тела, обеспечивает гладкость и ровность оптической поверхности.
Муциновый слой состоит из муцинов, которые помогают слёзной плёнке удерживаться на роговице. Он увлажняет и смазывает роговичный эпителий. Его дефицит может быть вызван как нехваткой водного слоя, так и высокой испаряемостью слёзной жидкости. Другой причиной нарушения муцинового слоя может стать повреждение бокаловидных клеток, которые его продуцируют. Это происходит при рубцующемся конъюнктивите, нехватке витамина А, химических ожогах, токсическом воздействии медикаментов [3].
Исходя из особенностей строения слёзной плёнки, патогенез сухого кератоконъюнктивита затрагивает несколько звеньев образования и функционирования слёзной плёнки [1]:
- выработка слезы, муцинов и липидов;
- скорость испарения слёзной плёнки;
- образование слёзной плёнки на поверхности эпителия роговицы.
Классификация и стадии развития синдрома сухого глаза
Единой классификации данного синдрома пока нет, но существует несколько авторских классификаций. Вот некоторые из них.
Национальный глазной институт Америки выделяет две основные категории синдрома:
- Снижение выработки слезы:
- синдром Шегрена — нарушение работы слюнных и слёзных желёз, которое приводит к развитию синдрома сухого глаза;
- снижение выработки слезы, не связанное с синдромом Шегрена.
- Увеличение испарения слезы:
- воспалительное заболевание мейбомиевой железы;
- атрофия мейбомиевых желёз.
Доктор B. Dohlman классифицирует синдром в зависимости от причин снижения слезопродукции слёзным железами:
- Дефицит слезопродукции — обычно связан со скоплением лимфоцитов в ткани слёзной железы:
- синдром Шегрена;
- коллагеноз (синдром Райли — Дея) — редкое наследственное заболевание, которое поражает периферическую нервную систему.
- Дефицит муцина:
- синдром Стивенса Джонсона — тяжёлая системная аллергия, которая снижает защитные свойства муцина;
- глазной пемфигоид — хроническое заболевание глаз аутоиммунного генеза, приводит к недостатку муцина;
- авитаминоз витамина А, который входит в состав муцина.
- Изменённая поверхность роговицы — наблюдается при трахоме (хроническом конъюнктивите, вызванном хламидиями), простом герпесе, роговичных дистрофиях. Повреждённые места уязвимы для инфекций и появления язв.
- Недостаточность увлажнения. Связана с нейропаралитическим кератитом — воспалительно-дистрофическим изменением роговицы на фоне поражения тройничного нерва. Проявляется снижением или отсутствием чувствительности роговицы, невралгическими болями, помутнением и язвой роговицы.
Азиатское общества сухих глаз (ADES) также классифицирует синдром по причинам его возникновения [2]:
- дефицит воды;
- снижение смачиваемости;
- увеличение испарения.
По клиническим проявлениям — жжению, зуду, рези, ощущению тяжести и инородного тела в глазах, слезотечению, светобоязни, уменьшению симптомов после закрытия глаз — синдром сухого глаза бывает:
- слабым — 1-2 симптома;
- умеренным — 3-5 симптомов;
- тяжёлым — более 5 симптомов.
Осложнения синдрома сухого глаза
В зависимости от стадии синдрома у человека может временно ухудшаться зрение, которое восстанавливается при моргании.
Сухость глаза повышает вероятность возникновения бактериального кератита и частого изъязвления, которые могут стать причиной появления перфорации роговицы [5]. Клинически бактериальный кератит проявляется:
- острой болью в глазу;
- отёком;
- корнеальным синдромом — светобоязнью, слезотечением, непроизвольным “зажмуриванием”;
- выраженной воспалительной инъекцией глазного яблока;
- слизисто-гнойными выделениями;
- помутнениями роговицы;
- поверхностными или глубокими изъязвлениями роговицы.
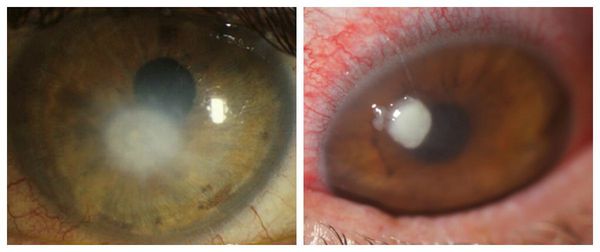
Перфорация роговицы опасна серьёзным снижением зрения, которое может потребовать пересадку роговицы.
Диагностика синдрома сухого глаза
При проведении биомикроскопии врач-офтальмолог может разглядеть признаки нарушения слёзной плёнки и роговицы.
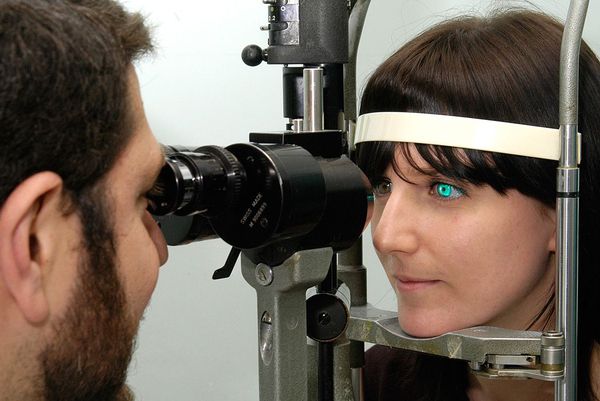
Нарушения слёзной плёнки:
- Появление нитей муцина — признак раннего сухого кератоконъюнктивита. В здоровом глазу после разрыва слёзной плёнки муциновый и липидный слои смешиваются и быстро смываются. При синдроме сухого глаза муцин также смешивается с липидным слоем, но не вымывается, а скапливается в слёзной плёнке и смещается при мигании.
- Уменьшение слёзного мениска — объёма водного слоя слёзной плёнки. В норме он представляет собой выпуклую полосу с правильным верхним краем. При сухом кератоконъюнктивите слёзный мениск становится вогнутым, неравномерным, тонким, а иногда вовсе исчезает.
- Отделяемое в виде пены — возникает в слёзной плёнке или по краю века при нарушении работы мейбомиевых желёз.
Нарушения роговицы:
- Точечная эрозия роговицы — возникает в нижней половине роговицы.
- Появление роговичных нитей. Они состоят из небольших комочков слизи в форме запятой. Одни концы нитей прикрепляются к поверхности роговицы, другие свободно двигаются при мигании.
- Наличие нитчатых инфильтратов — полупрозрачные бело-серые немного выпуклые образования. Как правило, их обнаруживают одновременно с нитями слизи во время окрашивания бенгальским розовым красителем [5].
Для подтверждения и постановки диагноза сухости глаз также проводят различные тесты. Чем выраженнее синдром, тем они надёжнее. Во время тестов измеряют следующие параметры [3]:
- стабильность слёзной плёнки и время её разрыва;
- выработка слезы — тест ширмера, осмолярность слезы;
- заболевание глазной поверхности — окрашивание поверхности глаза.
Тест на время разрыва слёзной плёнки
Время разрыва слёзной пленки — показатель её стабильности. Его измеряют следующим образом:
- в нижний свод конъюнктивы закапывают флуоресцеин;
- просят пациента мигнуть несколько раз, а затем не моргать;
- через щелевую лампу с кобальтовым синим фильтром исследуют срез слёзной плёнки.
Через некоторое время в окрашенной плёнке возникают чёрные линии или пятна, которые указывают на появление сухих участков. Важно зафиксировать время между последним миганием и появлением первых сухих участков. Если данный промежуток длится менее 10 секунд, то это отклонение от нормы.
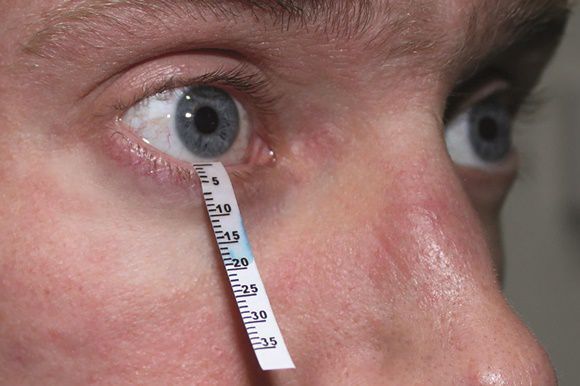
Тест Ширмера
Данный тест проводят для оценки слезопродукции. С его помощью измеряют увлажнённую часть специальными бумажными фильтрами. Тест проводят следующим образом:
- осторожно убирают имеющуюся слезу;
- согнутый бумажный фильтр помещают в полость конъюнктивы, не касаясь роговицы;
- просят пациента не закрывать глаз и моргать как обычно;
- через пять минут фильтры убирают и оценивают уровень увлажнения: 6-10 мм — это норма, диапазон менее 6 мм указывает на снижение выработки слезы.
Тест с окрашиванием глазной поверхности
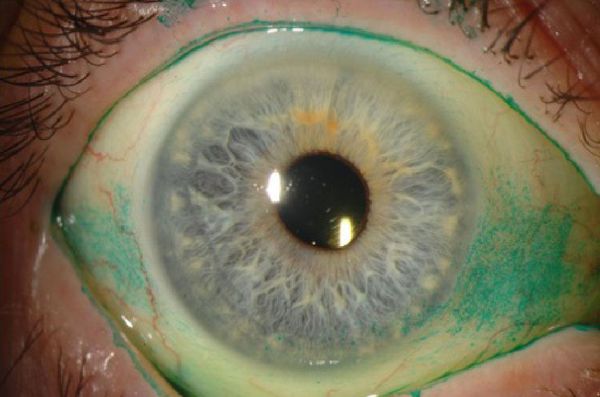
Специальные красители используют для окрашивания нежизнеспособных клеток муцина. Бенгальский розовый краситель прокрашивает изменённую поверхность роговицы в виде двух треугольников. Роговичные нити и инфильтраты также окрашиваются, но ещё интенсивнее. Минусом бенгальского розового в том, что он может вызвать гиперемию (покраснение) глаз, особенно при выраженном синдроме [5]. Тест с лиссаминовым зелёным вызывает меньше раздражения.
Другие способы диагностики
Помимо основных перечисленных методов диагностики иногда используют следующие тесты [3]:
- осмолярность слёзной плёнки;
- измерение состава слезы;
- слёзная менискометрия;
- импрессионная цитология;
- тест на лактоферрин;
- тест красной нити фенола;
- клиренс-флюоресцииновый тест.
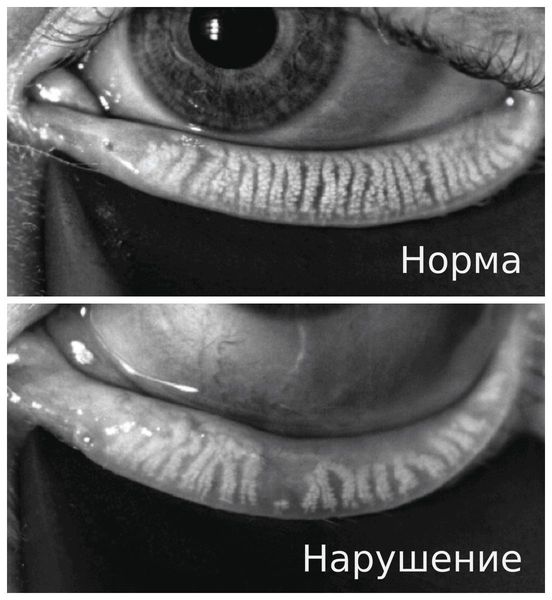
Также применяется мейбография — бесконтактная визуальная оценка структуры мейбомиевых желёз. Она проводится независимо от возраста и пола пациента [9]. Данный метод диагностики используется редко, так как он достаточно новый и не везде есть нужное оборудование.
Лечение синдрома сухого глаза
Главная задача при лечении “сухого глаза” — уменьшить неприятные ощущения, сохранить оптическую поверхность роговицы и не допустить повреждения её структур. Одновременно можно применять сразу несколько способов лечения [5].
Сохранение вырабатываемой слезы:
- Уменьшение комнатной температуры — позволяет минимизировать испарения слёзной плёнки.
- В помещении можно использовать увлажнители воздуха, но чаще всего это не даёт результатов. Аппарат не способен значительно увеличить относительную влажность воздуха. Местно повысить влажность можно при помощи специальных очков. У них есть съёмная прокладка, которая защищает глаза от ветра и других раздражающих факторов.

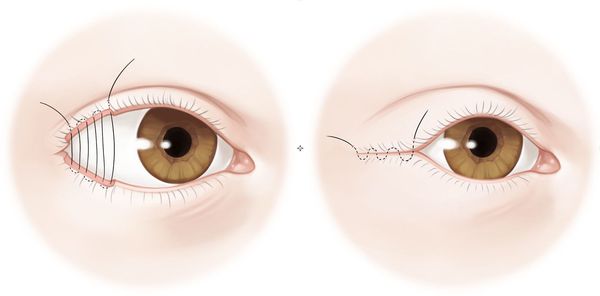
- Частичная боковая тарзорафия — операция, которая заключается в полном или частичном ушивании краёв век. Она уменьшает расстояние между веками глаза, чем может благотворно повлиять на состояние пациента.
Заместители слезы:
- Капли используются довольно часто. Их главный недостаток — короткий период действия и развитие чувствительности к консерванту.
- Гели состоят из карбомеров — заместителей слезы. Их приходится наносить не так часто, как капли, поэтому использование гелей предпочтительней.
- Также используют мази, которые содержат вазелин и минеральные липиды.
- Спреи для век обычно содержат средство на основе липосома. Они позволяют уменьшить испарение и стабилизировать слёзную плёнку.
Муколитические препараты
Ацетилцистеин 5 % в форме капель можно использовать для лечения пациентов с нитчатым кератитом и инфильтратами. Капли применяют четыре раза в день. Они могут вызвать покраснение после закапывания.
Уменьшение оттока слезы
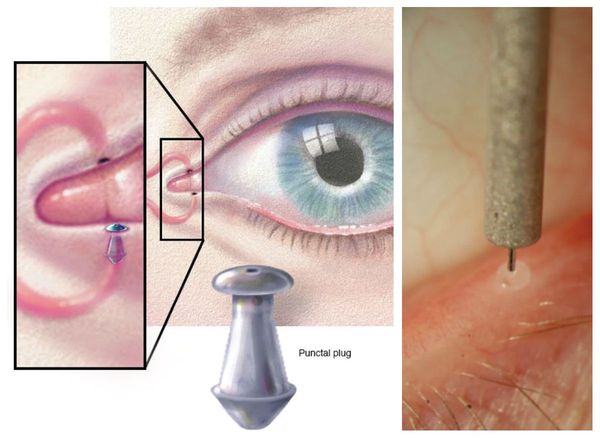
Окклюзия (закупорка) слёзной точки сохраняет отток слезы и продлевает эффект воздействия искусственных слёз. Это процедура показана пациентам с выраженным синдромом, особенно из-за токсичности консервантов.
Временная закупорка слёзной точки происходит при помещении коллагеновой заглушки в слёзные канальцы. Самая важная задача временной окклюзии — убедиться в том, что после неё не возникнет обильное слезотечение. Для временной окклюзии на несколько месяцев используются силиконовые заглушки. Постоянная окклюзия проводится пациентам с выраженным сухим кератоконъюнктивитом.
Другие варианты лечения:
- Местное использование циклоспорина 0,05 % или 0,1 % — безопасный, хорошо переносимый и эффективный препарат. Он позволяет уменьшить воспаление слёзной плёнки на уровне клеток.
- Системный приём холинергических препаратов типа пилокарпина — весьма эффективен в лечении ксеростомии — сухости во рту. У 40 % пациентов с сухим кератоконъюнктивитом наблюдается положительный эффект.
Лечение мейбомиевых желёз
Нарушение работы данных желёз является основной причиной появления синдрома сухого глаза. Существует множество вариантов его лечения. Консервативные меры включают тёплые ком?
