Корешковый синдром поясничного отдела как обезболить
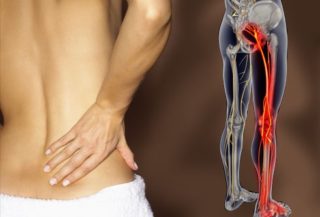
Радикулит – заболевание воспалительной этиологии, характеризующееся поражением корешков спинного мозга. Воспаляется передний и задний корешок, поэтому возникает ограничение подвижности и нарушение чувствительности в комплексе. Учитывая область поражения, существует шейный, грудной, поясничный, пояснично-крестцовый радикулит. Чаще диагностируют патологию поясничного отдела. Заболевание протекает с выраженной болью, которую можно снимать соответствующими препаратами.
Как выбрать обезболивающее средство
Выбирая эффективное обезболивающее при радикулите, врач принимает во внимание возраст, причину развития (остеохондроз позвоночника, грыжа и др.) корешкового синдрома, общее состояние здоровья.

При лечении корешкового синдрома в первую очередь подбирают обезболивающее, курс приема — 7 дней
При наличии сильного острого болевого синдрома определяют риск развития побочной симптоматики со стороны желудочно-кишечного тракта, осложнений кардиоваскулярного типа. При отсутствии таких рисков и диспепсических явлений назначают обезболивание любыми нестероидными противовоспалительными средствами. Если присутствует диспепсия, предпочтение отдают Ибупрофену, Нимесулиду.
Когда присутствует риск негативных реакций со стороны сердечно-сосудистой системы, нестероидные противовоспалительные лекарства не назначают. В таком случае используют опиоиды или Парацетамол. Если риск умеренный, можно принимать Нимесулид, Амлодипин.
При наличии высокого риска желудочно-кишечного кровотечения используют обезболивающие лекарства из группы нестероидных противовоспалительных в комплексе с ингибиторами протонной помпы (Омепразол или др.).
Если сочетаются риски осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистой системы, используют комбинацию Нимесулид + ацетилсалициловая кислота + Омепразол.
При отсутствии положительных изменений на протяжении 7 дней использования анальгетических препаратов назначают прием миорелаксантов или местных анестетиков в форме мазей, гелей. Локально (инъекции внутримышечно) вводят кортикостероиды, но только при отсутствии туберкулеза суставов или позвоночного столба.
Если болевой синдром не купируется болеутоляющими средствами, имеет выраженный характер, человека направляют на комплексную диагностику, методом которой исключают инфекционную этиологию дискомфорта: туберкулез, гонорею, сифилис и др.
Виды обезболивающих при радикулите
Список обезболивающих при радикулопатии
Для снятия острой боли при радикулите можно принимать лекарства из группы нестероидных противовоспалительных средств в форме таблеток. Однако стоит учесть, что такие препараты обладают замедленным наступлением терапевтического действия и часто вызывают осложнения со стороны желудочно-кишечного тракта, если сравнивать с местными уколами.
В домашних условиях при наличии корешкового синдрома можно принимать следующие таблетки для обезболивания:
- Нимесулид, Нимид, Нимесил;
- Налгезин;
- Мовалис, Мелоксикам, Артрозан;
- Кетанов, Кеторолак, Кетарол;
- Налгезин, Напроксен;
- Диклак, Вольтарен, Ортофен.
К комбинированным таблеткам, способным убирать приступ корешкового синдрома, относят Паноксен (диклофенак + парацетамол), Некст (парацетамол + ибупрофен), Нейродикловит (диклофенак + витамины группы В).
Людям с проблемами пищеварения рекомендуется принимать миорелаксанты в виде свечей
Вторичный корешковый синдром поясничного или другого отдела может быть вызван мышечными спазмами. В таких случаях используют миорелаксанты в качестве болеутоляющего средства:
- Мидокалм, Толперизон с периферическим действием;
- Гидроксизин, Атаракс с центральным действием, торможением ЦНС;
- Баклофен, Баклосан с центральным действием;
- Тизанидин, Тизанил с центральным действием.
При люмбаго спины в пояснице, боли в другом отделе используют и комбинированные витаминные комплексы, обладающие умеренным обезболивающим действием. В составе таковых – витамины группы В (В1, В6, В12). Более значительное анальгетическое действие имеет витамин В12.
Комбинированные комплексы считаются нейротропными, способствуют нормализации иннервации мышц, ускоряют передачу возбуждения, восстанавливают обменные процессы в нервной системе и поврежденные нервы.
Среди составляющих большинства комплексов с витаминами группы В – анестетик лидокаин, усиливающий местный болеутоляющий эффект. Стоит учесть, что подобные препараты эффективны лишь при острых болях, тогда как при хронических процессах их терапевтическое действие снижается.
Для снятия острого приступа корешкового синдрома в любом отделе спины используют уколы растворов из группы нестероидных противовоспалительных, с помощью которых можно снизить интенсивность воспалительной реакции и боли:
- Мелоксикам;
- Кетопрофен;
- Кеторолак;
- Диклофенак;
- Лорноксикам.
Если присутствует сильная боль, которую не облегчают ни инъекции, ни таблетки, ставят блокаду обезболивающим препаратом. В большинстве случаев используют Новокаин и Лидокаин. Такой метод позволяет «отключить» пораженный нерв. При хронической болевой симптоматике проводится эпидуральная блокада.
При сильных болях помимо таблеток используются мази
Местно используют средства из группы нестероидных противовоспалительных в форме мазей, гелей, оказывающих выраженное обезболивающее действие не только при корешковом синдроме, но и при иных патологиях, в том числе вызванных дегенеративными процессами. Например, гель Фастум включает в состав вещество кетопрофен, которое эффективно снимает боль любой этиологии.
Иные мази, используемые при радикулопатии у лиц любой категории (молодых, пожилых, в некоторых случаях – у беременных):
- Быструм гель;
- Финалгель;
- Найз гель;
- Вольтарен;
- Дикловит;
- Нурофен.
Лечение боли на дому можно проводить комбинированными препаратами местной формы. Это Долобене гель, который способствует устранению воспалительной реакции, боли, улучшению регенерации тканей, рассасыванию тромболитических новообразований. В составе препарата – гепарин, декспантенол, диметилсульфоксид.
Местно-раздражающим и обезболивающим эффектом обладают средства Финалгон, Никофлекс, Аналгос, Капсикам, Апизартрон. В мази Финалгон присутствуют вещества никобоксил и нонивамид, которые расширяют сосуды, нормализуют кровообращение в пораженной области спины, улучшают обменные процессы, обезболивают.
 В некоторых случаях оказываются эффективными препараты гомеопатического характера. Это может быть мазь Цель Т или Траумель С. Средства обладают противовоспалительным, обезболивающим, противоотечным, хондропротекторным, иммуностимулирующим действием.
В некоторых случаях оказываются эффективными препараты гомеопатического характера. Это может быть мазь Цель Т или Траумель С. Средства обладают противовоспалительным, обезболивающим, противоотечным, хондропротекторным, иммуностимулирующим действием.
Хорошо обезболивают ректальные свечи, в составе которых присутствует папаверин или индометацин. К тому же препараты в такой форме выпуска имеют невысокую цену, что делает доступным лечение для каждого среднестатистического человека.
Существуют специальные болеутоляющие пластыри, которые накладывают на область с дискомфортом: Вольтарен, Нанопласт, Салонпас, Парамед и др.
Обезболивание препаратами не избавляет от причины дискомфорта. Одновременно рекомендуется проводить лечебные упражнения, принимать медикаменты против воспаления, хондропротекторы и др., проходить физиотерапию, массаж. Любое заболевание требует комплексного подхода.
Источник
Уточнить
Фармацевтические препараты, применяемые по показанию корешковый синдром
Ацеклофенак: нестероидный противовоспалительный препарат (НПВП). Таблетки, покрытые пленочной оболочкой.
Бинавит (пиридоксин+тиамин+цианокобаламин+лидокаин): Поливитамин.
Пиридоксин + тиамин + цианокобаламин: витамины группы В. Таблетки, покрытые пленочной оболочкой.
Декскетопрофен: нестероидный противовоспалительный препарат (НПВП). Раствор для внутривенного и внутримышечного введения.
нестероидный противовоспалительный препарат (НПВП). Раствор для внутривенного и внутримышечного введения.
Торговое название: Диалрапид Международное непатентованное наименование:
диклофенак Лекарственная форма порошок для приготовления раствора для приема внутрь 50 мг Состав
1 саше содержит:…
Димексид – местное противовоспалительное средство диметилсульфоксид в виде концентрата для приготовления раствора при воспалительных и инфекционно-воспалительных заболеваниях от российского производителя
Дипроспан (бетаметазон): Глюкокортикостероид. Суспензия.
Нестероидный противовоспалительный препарат (НПВП), суппозитории ректальные.
Камфорное масло (камфора): Местнораздражающее. Раствор для наружного применения. 0,1
Кетонал Актив Плюс (лизиновая соль кетопрофена, для приема внутрь). Быстрорастворимый НПВП с улучшенной переносимостью для симптоматической терапии различных болевых синдромов от слабого до выраженного. Производитель: «Сандоз д.д.» (Словения).”
Тиамин + пиридоксин + цианокобаламин + лидокаин. Поливитамин. Раствор.
Пиридоксин + Тиамин + Цианокобаламин: витамины группы В. Раствор для внутримышечного введения.
Тиамин + пиридоксин + цианокобаламин + лидокаин. Поливитамин. Таблетки.
Комплигам В (тиамин+пиридоксин+цианокобаламин+лидокаин): Поливитамин. Раствор.
Пиридоксин + Тиамин + Цианокобаламин + [Лидокаин]: витамины группы В + прочие препараты. Раствор для внутримышечного введения.
Пиридоксин + Тиамин + Цианокобаламин + [Лидокаин]: Витамины группы В + прочие. Раствор для внутримышечного введения.
Нестероидный противовоспалительный препарат (НПВП). Гель для наружного применения.
Нимесулид: нестероидный противовоспалительный препарат (НПВП). Спрей для наружного применения.
Нейробион для инъекций (тиамин+пиридоксин+цианокобаламин): Поливитамин.
Нейробион таблетки (тиамин+пиридоксин+цианокобаламин): Поливитамин. Таблетки. Нейротропные витамины В1, В6, В12 в высоких дозах
Диклофенак + орфенадрин: нестероидный противовоспалительный препарат. Раствор для инфузий.
Анальгезирующее средство комбинированное (нестероидное противовоспалительное средство + анальгезирующее ненаркотическое средство + психостимулирующее средство). Таблетки, покрытые пленочной оболочкой.
Декскетопрофен: нестероидный противовоспалительный препарат. Таблетки, покрытые пленочной оболочкой.
Пиридоксин + тиамин + цианокобаламин + [лидокаин]: витамины группы В + прочие препараты. Раствор для внутримышечного введения.
Бенфолипен (бенфотиамин+пиридоксин+цианокобаламин): Поливитамин. Таблетки.
Пиридоксин + тиамин + цианокобаламин + [лидокаин], витамины группы В + прочие препараты. Раствор для внутримышечного введения.
Нестероидный противовоспалительный препарат (НПВП). Таблетки, покрытые пленочной оболочкой.
Нейромультивит (тиамин+пиридоксин+цианокобаламин): Поливитамин. Таблетки.
Нимесулид: нестероидный противовоспалительный препарат (НПВП). Таблетки.
Нестероидный противовоспалительный препарат (НПВП). Гранулы для приготовления суспензии для приема внутрь.
Пиридоксин + Тиамин + Цианокобаламин + [Лидокаин]: витамины группы В + прочие. Раствор для внутримышечного введения.
Толперизон + [Лидокаин]: миорелаксант центрального действия. Раствор для внутривенного и внутримышечного введения.
Пиридоксин + тиамин + цианокобаламин: поливитаминное средство. Таблетки покрытые пленочной оболочкой.
Бенфотиамин + пиридоксин: витамины группы В. Таблетки, покрытые пленочной оболочкой.


Источник
Поясничная радикулопатия (корешковый синдром) – это неврологическое состояние обусловленной компрессией одного из корешков L1-S1, для которого характерно наличие боли в пояснице с иррадиацией в ногу. Компрессия корешка может проявляться не только болью (иногда простреливающего характера), но и нарушением чувствительности онемением, парестезиями или мышечной слабостью. Радикулопатия( корешковый синдром) может возникать в любой части позвоночника, но она наиболее часто он возникает в поясничном отделе . Люмбо-сакральная радикулопатия встречается примерно у 3-5% населения, как у мужчин так и женщин, но ,как правило, у мужчин синдром встречается в возрасте 40 лет, а у женщин синдром развивается в возрасте от 50 до 60 лет. Лечение корешкового синдрома пояснично-крестцового отдела позвоночника может быть проведено как помощью консервативных методов, так и с использованием оперативных техник.

Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания

У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
- Боль в спине с иррадиацией в ягодицу, ногу и простирающаяся вниз позади колена, в стопу – интенсивность боли зависит от корешка и степени компрессии.
- Нарушение нормальных рефлексов в нижней конечности.
- Онемение или парестезия (покалывание) могут наблюдаться от поясницы до стопы, в зависимости от зоны иннервации пораженного нервного корешка.
- Мышечная слабость может возникать в любой мышце, которая иннервируется защемленным нервным корешком. Длительное давление на нервный корешок может вызвать атрофию или потерю функции конкретной мышцы .
- Боль и местная болезненность локализуются на уровне поврежденного корешка.
- Мышечный спазм и изменения позы в ответ на компрессию корешка.
- Боль усиливается при нагрузке и уменьшается после отдыха
- Потеря возможности совершать определенные движения туловищем: невозможность разгибаться назад, наклоняться в сторону локализации компрессии или долго стоять.
- Если компрессия значительная, то могут быть затруднительны такие виды активности как сидение, стояние и ходьба.
- Изменение нормального лордоза поясничного отдела позвоночника.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.

Паттерны боли
- L1 – задняя, передняя и внутренняя поверхность бедра.
- L2 – задняя, передняя и внутренняя поверхность бедра.
- L3 – задняя и передняя, ??а внутренняя поверхность бедра с распространением вниз .
- L4 – задняя и передняя поверхность бедра, к внутренней поверхности голени, в стопу и большой палец стопы .
- L5 – По заднебоковой части бедра, передней части голени, верхней части стопы и среднего пальцы стопы
- S1 S2 – Ягодица, задняя часть бедра и голени.
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
- Псевдорадикулярный синдром
- Травматические повреждения дисков в грудном отделе позвоночника
- Повреждения дисков в пояснично-крестцовом отделе
- Стеноз позвоночного канала
- Cauda equina
- Опухоли позвоночника
- Инфекции позвоночника
- Воспалительные / метаболические причины – диабет, анкилозирующий спондилоартрит, болезнь Педжета, арахноидит, саркоидоз
- Вертельный бурсит
- Интраспинальные синовиальные кисты
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
- Рентгенография – может обнаружить наличие дегенерации суставов, определить переломы, пороки развития костей, артрит, опухоли или инфекции.
- МРТ – ценный метод визуализации морфологических изменений в мягких тканях, включая диски, спинной мозг и нервные корешки.
- КТ (МСКТ) предоставляет полноценную информации о морфологии костных структур позвоночника и визуализацию спинальных структур в поперечном сечении.
- ЭМГ (ЭНМГ) Электродиагностические (нейрофизиологические) исследования необходимы для исключения других причин сенсорных и двигательных нарушений, таких как периферическая невропатия и болезнь моторных нейронов
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
- Покой: необходимо избегать действий, которые вызывают боль (наклон, подъем, скручивание, поворот или наклон назад. Покой необходим при остром болевом синдроме
- Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты.
- Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур. После купирования острого периода физиотерапия проводится курсами( ультразвук, электростимуляция, холодный лазер, и др.).
- Корсетирование. Использование корсета возможно при остром болевом синдроме для уменьшения нагрузки на нервные корешки, фасеточные суставы, мышцы поясницы. Но длительность ношения корсета должна быть непродолжительной, так как продолжительная фиксация может привести к атрофии мышц.
- Эпидуральные инъекции стероидов или инъекции в область фасеточных суставов используются для уменьшения воспаления и купирования боли при выраженном корешковом синдроме.
- Мануальная терапия. Манипуляции позволяют улучшить мобильность двигательных сегментов поясничного отделе позвоночника , снять избыточное напряжение мышц . Использование методов мобилизации также помогает модулировать боль.
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
- ЛФК. Физические упражнения включают упражнения на растяжку и укрепление мышц . Программа упражнений позволяет восстановить подвижность суставов, увеличить диапазон движений и усилить мышцы спины и брюшной полости. Хороший мышечный корсет позволяет поддерживать, стабилизировать и уменьшать напряжение на спинномозговые суставы, диски и снизить компрессионное воздействие на корешок. Объем и интенсивность физических упражнений должны увеличиваться постепенно для того, чтобы избежать рецидивов симптоматики.
- Для того чтобы добиться стойкой ремиссии и восстановления функциональности позвоночника и двигательной активности в полном объеме необходимо, чтобы пациент после прохождения курса лечения продолжал самостоятельные занятия, направленные на стабилизацию позвоночника. Программа упражнений должна быть индивидуальной .
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
- Усиление радикулярной боли
- Признаки усиления раздражения корешка
- Слабость и атрофия мышц
- Недержание или нарушение функции кишечника и мочевого пузыря
При нарастании симптоматики, может быть показано хирургическое вмешательство, для того чтобы снять компрессию и удалить дегенеративные ткани, которые оказывают воздействие на корешок. Хирургические методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника будут зависеть от того, какая структура вызывает компрессию . Как правило, эти методы лечения включают какой-либо способ провести декомпрессию корешка , либо стабилизировать позвоночник.

Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
- Фиксация позвонков (спондилодез – передний и задний)
- Поясничная ламинэктомия
- Поясничная микродискэктомия
- Ламинотомия
- Трансфораминальный поясничный интеркорпоральный спондилодез
- Имплантация кейджа
- Коррекция деформации
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Профилактика
Развитие корешкового синдрома в пояснично-крестцовом отделе позвоночника можно предотвратить. Чтобы уменьшить вероятность развития этого состояния необходимо:
- Практиковать хорошую осанку, сидя и стоя, в том числе во время вождения автомобиля.
- Использовать правильную механику тела при подъеме, толкании, вытягивании или выполнении любых действий, которые оказывают дополнительную нагрузку на позвоночник.
- Поддерживать здоровый вес. Это уменьшит нагрузку на позвоночник.
- Не курить.
- Обсудить свою профессию с врачом ЛФК, который может провести анализ рабочих движений и предложить меры по снижению риска получения травмы.
- Мышцы должны быть сильными и эластичными. Необходимо последовательно поддерживать достаточный уровень физической активности .
Чтобы предотвратить рецидивы поясничной радикулопатии, необходимо:
- Продолжать использовать новые привычки, позы и движения, которые рекомендованы врачом ЛФК.
- Продолжать выполнять программу домашних упражнений, которую подобрал врач ЛФК.
- Продолжать оставаться физически активными и поддерживать форму.
Источник
