Лабораторная диагностика по двс синдрому

Для диагностики ДВС-синдрома не существует одного простого теста, необходимо использование комплекса лабораторных методов для выявления данной патологии. Диагностика синдрома диссеминированного внутрисосудистого свертывания должна быть срочной, информативной, основанной на системе простых и легко выполняемых тестов. Кроме того, диагностическая ценность применяемых методик определяется регулярным мониторингом.
I. Первая группа диагностических тестов основана на выявлении разрушения, потребления и агрегации клеток крови — тромбоцитов и эритроцитов:
- прогрессирующие снижение количества тромбоцитов в периферической крови;
- одновременное повышение содержания в плазме фактора 4 кровяных пластинок (антигепариновый фактор), что свидетельствует о внутрисосудистой агрегации этих клеток и интенсивном выделении из них компонентов плотных гранул;
- интенсивное разрушение эритроцитов в зоне микроциркуляции приводит к повышению непрямого билирубина, а в мазках крови появлению фрагментов разрушенных, разделенных на части эритроцитов;
- повышение спонтанной агрегации тромбоцитов.
II. Определение фибрин-мономерных комплексов (продуктов паракоагуляции):
- этаноловый тест;
- протаминсульфатный тест (при ДВС-синдроме тест реже дает положительный результат, чем этаноловый, но нередко определяется положительным, когда последний становится отрицательным);
- определение фибриногена В. Метод основан на осаждении фибриногена В спиртовым раствором бета-нафтола. Этот тест менее специфичен, чем этаноловый тест, так как бета-нафтол осаждает не только заблокированные фибрин-мономерные комплексы, но и другие белки, не имеющие отношения к свертывающей системе крови;
- определение продуктов деградации фибриногена (ПДФ). В норме в плазме выделяется 0,05 г/л ПДФ. При диссеминированном внутрисосудистом свертывании крови и массивных тромбозах, сопровождающихся активацией фибринолиза, уровень ПДФ значительно поднимается;
- наиболее специфичным тестом в настоящее время считается выявление D-димеров.
III. Изменение (укорочение или удлинение) общих хронометрических коагуляционных тестов:
- Общее время свертывания по Ли-Уайту;
- Аутокоагуляционный тест;
- Активированное парциальное тромбопластиновое время;
- Протромбиновое время;
- Тромбиновое время.
IV. Увеличение или снижение концентрации фибриногена.
V. Угнетение или активация фибринолитической системы:
- ХIIа-зависимый фибринолиз;
- Спонтанный фибринолиз;
- Содержание плазминогена, его активаторов и ингибиторов.
VI. Снижение активности антитромбина III.
При наличии соответствующей клинической ситуации и симптомов ДВС, выявление совокупности хотя бы 4—5 из вышеперечисленных тестов должно рассматриваться как подтверждение диагноза.
В первой фазе ДВС-синдрома (гиперкоагуляционной) выявляется гиперкоагуляция, сочетающаяся с повышенной агрегацией тромбоцитов и снижением их содержания в периферической крови. Часто в первой фазе появляется гиперфибриногенемия. ПДФ могут быть еще нормальными.
Во 2-й фазе ДВС синдрома (нормокоагуляции или переходной) часть тестов еще выявляет гиперкоагуляцию, тогда как другие показывают гипо- или нормокоагуляцию. Таким образом, появляется разнонаправленность показателей коагулограммы. Паракоагуляционные тесты, появившиеся в 1-й фазе, остаются положительными. Повышается уровень ПДФ в плазме. Имеется выраженная тромбоцитопения. Агрегационная функция тромбоцитов снижена. Нарастает дефицит AT-III.
В 3-й фазе (гипокоагуляционной) определяется удлинение времени свертывания во всех тестах. Снижается концентрация фибриногена вплоть до афибриногенемии. Углубляется тромбоцитопения, резко нарушена функция тромбоцитов. Этаноловый и протаминсульфатный тесты становятся отрицательными. Увеличивается содержание растворимых фибрин-мономерных комплексов и продуктов деградации фибриногена. Выявляется активация фибринолиза (табл. 1).
Таблица 1
Лабораторная диагностика ДВС-синдрома (А. А. Рагимов, Л. А Алексеева, 1999)
Лабораторные показатели | I стадия | II стадия | III стадия |
Количество тромбоцитов | Не меняется или ↓ | ↓ | ↓↓↓ |
АЧТВ | ↓ | ↑ | ↑↑↑ |
Протромбиновое время | Не меняется | ↑ | ↑↑ |
Фибриноген | ↑ или N | Снижается до N | ↓↓↓ |
AT III | Не меняется | ↓ | ↓↓↓ |
Время кровотечения | ↓ | ↑ | ↑↑ |
Время свертывания | ↓ | ↑ | ↑↑↑ |
Тесты паракоагуляции | + | ++ | Отр. |
ПДФ | Норма или ↑ | ↑↑ | ↑↑↑ |
Лысенков С.П., Мясникова В.В., Пономарев В.В.
Неотложные состояния и анестезия в акушерстве. Клиническая патофизиология и фармакотерапия
Опубликовал Константин Моканов
Источник
Лабораторная диагностика ДВС – анализы
Больной ДВС представляет анемию с ретикулезом благодаря геморрагиям или гемолизу. Мазок крови может показывать наличие шистоцитов (шлемовидные, треугольные, искривленные эритроциты, фрагменты) и сфероцитов, в результате микроангиопатического гемолиза. Признаки интраваскулярного гемолиза могут также присутствовать: рост гемоглобинемии, сокращение гаптоглобина, рост кислотной лактикодегидрогеназы.
Тромбоциты обычно намного понижены; на мазке крови видны редкие макро- и мегалотромбоциты, которые являются показателем повышенной медуллярной продукции. Число мегакариоцитов в костном мозге повышено.
Время кровотечения (TS) удлинено, даже в случаях с нормальным или умеренно пониженным числом тромбоцитов, благодаря присутствию FDP.
Время Quick (TQ) и время частичного тромбопластина (РТТ) удлинены благодаря деплеции коагуляционных факторов (II, V, VIII). Время тромбина (TTr) обычно удлинено, благодаря понижению фибриногена и присутствию FDP. Фибриноген понижен. Присутствие нормального фибриногена не исключает диагноз. В некоторых случаях (беременность, раки) существует гипериноз, а путем индуцированного ДВС расхода достигаются нормальные значения.
В других случаях, фибриноген может быть нормальным, когда его синтез превышает расход. Сокращение циркулирующего фибриногена демонстрируется и присутствием маленького, хрупкого сгустка, наблюдаемого при производстве тестов на коагуляцию. Можно производить специальные пробы для определения концентрации факторов II, V, VIII.
Тест на лизис ейглобулинового сгустка (TLCE) обычно нормальный. TLCE может быть сокращенным в случаях ДВС в сочетании с вторичным системным фибринолизом с гиперплазминемией, или вследствие деплеции фибриногена.

О присутствии FDP может свидетельствовать удлинение TTr. Удлиненное время тромбина благодаря присутствию FDP остается удлиненным и после добавления к плазме пациента равной части нормальной плаззмы.
Время рептилазы удлинено в присутствии FDP и не реагирует на гепарин. FDP имеют общий с фибриногеном антигенный детерминант. Их можно выявлять используя сыворотку с антителами антифибриногена. Разнообразные иммунологические тесты производились для детерминации присутствия FDP: тесты на флокуляцию, иммунодиффузию, иммуноэлектрофорез, тест на ингибицию гемагглютинации таннированных эритроцитов. Скорый метод выявления FDP использует фактор “clumping” из стафилококка.
Тесты на «паракоагуляцию», посредством которых выявляется наличие фибриновых мономеров в плазме являются важным этапом в исследовании больного с ДВС. В течение ДВС, фибриновые мономеры остаются в растворе, благодаря соединению с FDP или даже с фибриногеном. Ряд агентов, так называемые паракоагулянты (этанол, сульфат протамина), диссоциируют эти комплексы, а высвобожденные мономеры образуют нерастворимый фибрин. Такие комплексы растворимых фибриновых мономеров преципитуируют на холоде (криофибриноген) и в гепаринизированной плазме.
Выявление фибриновых мономеров представляет верное доказательство, что тромбин воздействовал на фибриноген in vivo и является аргументом в пользу диагноза ДВС.
Определение уровня AT III (на которую не действует гепарин или FDP) имеет большое значение для диагноза ДВС (Bick).
Самое верное доказательство в пользу ДВС состоит в демонстрации генерирования тромбина в общей циркуляции. Были выработаны радиоиммунные методы для выявления фибринопептида А и В. Выявление фибринового мономера производится путем измерения инкорпорации 14С-глицил-этил-эстера (14C-GEE) в фибрин. Идентифицирование фибринового мономера в плазме осуществляется посредством хроматографии на геле агароза.
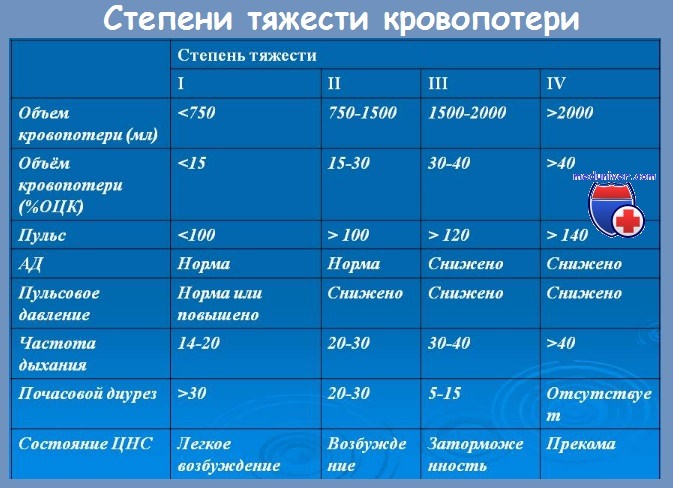
Диагноз ДВС основывается на пяти группах критериев, а именно:
1) Клинические признаки: несмотря на разнообразие клинической картины, являющееся последствием целой гаммы различных этиологических агентов, некоторые клинические признаки появляются с большей частотой: гипотензия (шок), предрасположение к кровотечению, олигурия или анурия, тошнота и рвоты, понос, абдоминальная и поясничная боль, диспноэ и цианоз, конвульсии и кома. Это «созвездие» клинических признаков, независимо от этиологического агента или от наличия других признаков, показательно для диагноза ДВС, в особенности когда эти признаки появляются одновременно (McKay).
2) Изменение тестов на гемостаз. Диагноз ДВС устанавливается когда больной, после отборных тестов, представляет следующее сочетание: TQ удлинен (при отсутствии дилюции или гепатического заболевания), тромбоцитопения и сокращение фибриногена. Если лишь два из этих тестов позитивные, для постановки диагоза требуются подтвержающие тесты: рост FDP, позитивный тест на «паракоагуляцию» для выявления фибриновых мономеров и понижение AT III (Colman и сотр.).
С точки зрения лабораторных тестов, было обнаружено три разных типа ДВС: декомпенсированный, компенсированный и сверхкомпенсированный (Sharp). Декомпенсированный тип распознается легко, благодаря ассоциации геморрагического синдрома с типичными для ДВС диагностическими тестами. Тесты на гемостаз имеют парадоксальный аспект при компенсированной форме (наличие FDP, тромбоциты и нормальные или пониженные факторы коагуляции) и при сверхкомпенсированной форме (наличие FDP, нормальные или возросшие тромбоциты и факторы коагуляции).
Диагноз ДВС можно уточнить лишь путем последовательной мониторизации тестов на гемостаз и внимательного клинического надзора. Компенсированная и сверхкомпенсированная формы встречаются часто при подострой и хронической ДВС при злокачественных заболеваниях.
3) Наличие микроангиопатического гемолиза является доказательством персистентности отложений фибрина в микроциркуляции. АНМ может быть в некоторых случаях первым проявлением синдрома ДВС, осложняющего метастазированный рак. Возникновение АНМ у больного с злокачественным заболеванием, которое, как известно, осложняется ДВС, является аргументом в пользу ДВС, даже когда тесты на гемостаз не указывают на ее существование (Rappaport).
4) Ответ на лечение: применение гепарина больным с ДВС сопровождается часто нормализацией тестов на гемостаз. Ритм возвращения к норме медленный, фибриноген и тромбоциты достигают нормальных значений за 3—5 дней. Ответ на гепарин подтверждает существование ДВС Применение гепарина приводит к прекращению геморрагии.
5) Патологоанатомическое подтверждение: самым верным доказательством существования ДВС является обнаружение фибриновых тромбов в артериолах, капиллярах и венулах различных органов. Отсутствие тромбов при исследовании срезов органов не может опровергать диагноз ДВС, так как у некоторых пациентов образовавшийся фибрин лизируется скоро. Если фибриновые тромбы персистируют более долгое время, они вызывают геморрагии и ишемические некрозы в соответствующем органе. Чаще всего затронуты почка, мозг, гипофиз, легкие, надпочечная железа, слизистя оболочка желудочно-кишечного тракта.
Разница между ДВСМ и первичным фибринолизом
| Признак | ДВС | Первичный фибриволиз |
| Частота Основное заболевание Тромбоциты Фибриноген Фактор II Тест на паракоагуляцию плазмы TLCB PDP | Сравнительно высокая Присутствует Понижены Понижен Понижен Позитивный Вариабильный Присутствуют | Очень редкая Часто отсутствует Нормальные Понижен Нормальный Негативный Сокращенный Присутствуют |
Дифференциальная диагностика между ДВС и первичным фибринолизом приводится выше в таблице. В некоторых редких ситуациях (рак простаты, эмболия аминиотической жидкостью, тепловой шок) может возникать самостоятельно, как процесс ДВС, так и первичный фибринолиз.
– Также рекомендуем “Лечение ДВС – принципы”
Оглавление темы “Гематология”:
- Диссеминированное внутрисосудистое свертывание (ДВС) – причины, механизмы развития
- Симптомы ДВС – клинические формы
- Лабораторная диагностика ДВС – анализы
- Лечение ДВС – принципы
- Аномалии клеток крови – причины
- Аномалии эритроцитов – классификация, виды
- Аномалии лейкоцитов – классификация, виды
- Аномалии лимфоцитов – семейная амавротическая идиотия
- Аномалия тромбоцитов Геммелера (Hemmeler) – причины, клиника
- Аномалии Алиуса-Григнаского (Alius-Grignaschi), Джорданса (Jordans) – причины, клиника
Источник
ДВС синдром, или диссеминированное внутрисосудистое свертывание (иначе — тромбогеморрагический синдром), относится к вторичным патологиям гемостаза. Заболевание обычно становится следствием имеющихся нарушений в работе органов, систем. По мере развития тромбогеморрагического синдрома изменяется структура крови, нарушается свертываемость, повышается интенсивность кровотечений.
Патологическое изменение функциональности гемостаза встречается повсеместно, практически во всех отраслях медицины. Около 15% всех клинических случаев заболеваний крови приходится на диссеминированное свертывание крови.
Современные методы диагностики ДВС синдрома – тесты, лабораторные исследования и аппаратная диагностика
Для установления ДВС синдрома тщательно изучают жизненный и клинический анамнез, учитывают общее состояние пациента на текущий момент.
Учитывая вторичность возникновения патологического процесса, на этапе диагностики обязательно определяют основное заболевание, ставшее пусковым механизмом к развитию осложнения. Обычно проведения лабораторных тестов достаточно для манифестации функционального расстройства гемостаза.
Важное клиническое значение имеет тяжесть коагулопатии, степень поражения тканей внутренних органов. Недопустимо окончательно диагностировать синдром диссеминированного свертывания крови только на основании какого-то одного критерия.
Важно!
ДВС синдром дифференцируют от тромбоцитопении, геморрагического диатеза, аллергического васкулита, сосудистой псевдогемофилии, лейкозов, системной красной волчанки.
Учитывая множество заболеваний крови со схожей симптоматикой, необходимо оценивать целый комплекс диагностических показателей.
Лабораторные тесты
Наиболее перспективным диагностическим направлением является проведение ряда лабораторных тестов. Достоверные данные можно получить только в лабораторных условиях. Биологический материал — венозная кровь.
Существует несколько базисных лабораторных проб на определение ДВС синдрома:
- Уровень антитромбина III. Фактор плазмы, гликопротеид. Антитромбин 3 является первичным регулятором здорового гемостаза. В норме уровень составляет 70-115%. При ДВС синдроме его уровень резко снижен.
- Паракоагуляционная протромбиновая проба. Параметры указывают на количество фибрина в плазменном компоненте крови. При патологии гемостаза проба становится положительной.
- D-димер. Важный компонент крови, представляет собой белковую фракцию — результат распада фибрина при растворении сгустков крови (процесс фибринолиза). D-димер вырабатывается организмом в момент образования тромбов, именно поэтому анализ считается информативным при коагулопатиях различного генеза. Анализ помогает определить как коагуляторную способность, так и фибринолиз. При патологии крови уровень заметно снижен.
- Фибринопептид А. Компонент позволяет оценить объем продуктов распада фибриногена. Синдром ДВС сопровождается активностью тромбообразующих компонентов, в частности, тромбина, поэтому уровень фибринопептида А повышается.
- Коагулограмма. Анализ определяет общий объем тромбоцитов в составе периферической крови. Важными показателями являются протромбиновове время , фибриноген плазмы, тромбоциты.
Обязательно изучают количество ферритина, гемоглобина и железа в крови.
Железодефицитная анемия 2 и 3 степени свидетельствует о внутренних кровотечениях.
Инструментальные исследования
Инструментальная диагностика ДВС синдрома показана для оценки поражения тканей внутренних органов, состояния сосудистого компонента.
Основными мероприятиями являются:
- Ультразвуковая диагностика при помощи допплера.
- Узи органов брюшной полости.
- Рентгенконтрастные методы.
Диагностика и лечение ДВС синдрома взаимосвязаны. Только благодаря своевременному определению болезни, можно говорить об успешности выбранного лечения.
Обратите внимание!
Бесперспективность инструментальных обследований в качестве монодиагностики заболеваний крови обусловлена спецификой локализации синдрома.
Аппаратные методы применяют для дифференциальной диагностики. Дополнительно могут быть назначены МРТ или КТ-исследования.
Лечение ДВС синдрома – терапия нормализации кровотока и свёртываемости крови
В основе терапии – устранение основного заболевания, которое приводит к повышенному тромбообразованию. Не устранив истинную причину коагулопатии, невозможно избавиться от симптоматических проявлений.
Нередко начало адекватного лечения первопричины приводит к самоустранению ДВС синдрома.
Лечебный процесс выстраивается на основании стадии болезни:
- I стадия. На этом этапе назначают профилактику гиперкоагуляции и тромбообразования путем введения гепариновых вливаний вместе с глюкозой, реополиглюкином, гормонами. Рекомендации по лечению ДВС синдрома на начальной стадии заключаются в регулярных анализах крови и контроле медикаментозной терапии.
- II стадия. К гепариновым инфузиям добавляют введение альбуминов, плазмы, эритроцитарной массы или цельной крови. Это необходимо не только для предупреждения гемостаза, но и для улучшения состояния крови при выраженном ДВС синдроме.
- III стадия. Подход к лечению меняется, на первый план выходит постоянное разжижение крови и контроль над фибриногенезом. Назначают препараты против свертывания (Контрикал, Гордокс). Дополнительно вливают плазму, назначают препараты против тромбообразования (например, Этамзилат). При резко сниженном гемоглобине назначают железосодержащие препараты перорального, внутривенного или внутримышечного введения. При вливании цельной крови на III стадии прекращают гепариновые инфузии.
- IV стадия. Повторяет лечение на III стадии, добавляют препараты на основе желатина.
Описанное лечение ДВС синдрома влияет только на кроветворение и состав кровяной массы.
Дополнительно назначается терапия для основного заболевания.
Так, при почечной недостаточности назначают ферменты (Кетостерил), щелочную жидкость (содовый раствор для снижения окисления), антигипертензивную терапию (Моноприл+Амлодипин+Диувер) или заместительные мероприятия (гемодиализ, перитонеальный диализ).
Симптоматическая терапия назначается и при других функциональных расстройствах органов и систем.
Профилактика ДВС синдрома у взрослых и детей
Зная истинные причины возможного формирования диссеминированного внутрисосудистого свертывания крови, можно предпринять все меры для профилактики патологии.
Профилактика заключается в консервативном или хирургическом лечении основного заболевания.
Типичными мерами являются:
- Применение медикаментозных препаратов.
- Своевременная реакция пациентов на признаки нездоровья.
- Исключение интоксикаций (укусы животных, воздействие ядов, химикатов).
- Минимальное применение цельной крови при переливаниях (удачная альтернатива — плазма, эритроцитарная масса).
- Своевременное лечение онкологии.
Эффективная профилактика носит индивидуальный характер, так как в каждом случае пусковые механизмы могут быть обусловлены множественными факторами.
Рекомендации врачей пациентам после лечения ДВС синдрома
Курс лечения заболеваний может быть длительный, но нередко носит пожизненный характер.
Если основное заболевание требует только медикаментозной коррекции, то достаточно четко соблюдать назначенные схемы.
При хирургическом вмешательстве следуют всем правилам ранней и поздней реабилитации.
Врачи рекомендуют пациентам соблюдать следующие правила:
- Правильное питание (исключение продуктов, сгущающих кровяную массу).
- Охранительный режим (беречься от простуд, инфекционных заболеваний любой природы).
- Исключение травм, негативного воздействия окружающих факторов.
Если женщина ранее принимала пероральные контрацептивы, то рекомендуется подобрать иной способ контрацепции.
Рекомендации ДВС синдрома носят индивидуальный характер.
Важно!
После лечения пациентов ставят на учет к врачу-гематологу. Обязательно прохождение плановой сдачи крови не менее 3 раз в год для контроля состава крови.
Прогноз при ДВС синдроме — крайне вариативный. Своевременная диагностика и правильная схема лечения обеспечивают благоприятный прогноз. При отсутствии лечения заболевание завершается гибелью пациента.
Тромбогеморрагический синдром относится к опасным осложнениям заболевания. Процент летальности достигает 65%. Именно поэтому профилактика и регулярная диагностика имеют наибольшую клиническую ценность, нежели сама терапия.
Источник
