Лечение синдрома фиксированного спинного мозга
Синдром фиксированного спинного мозга характеризуется прогрессирующей неврологической, урологической, ортопедической дисфункцией, обусловленной натяжением спинного мозга, вследствие фиксации оккультными формами спинального дизрафизма и вторично развившейся фиксации, у ранее оперированных детей (открытые пороки развития – миеломенингоцеле, менингорадикулоцеле, липомиеломенингоцеле и.т.д), с аномально низким расположением конуса спинного мозга ниже L1 – L2 позвонка и подтверждённое данными МРТ сканирования. Синдром фиксированного спинного мозга является функциональным заболеванием индуцированное фиксацией и натяжением каудальных отделов спинного мозга неэластическими структурами, приводящими к компрессии, ишемии и как следствие к нейрональной дисфункции.
Различают три патофизиологические группы:
- с истинным синдромом фиксированного спинного мозга, при котором неврологическая симптоматика коррелировала с тракцией спинного мозга и соответствовала нижележащим сегментам от последней пары зубовидных связок на уровне Th12 – L1. В данной категории дизрафизмы представлены в виде утолщённой конечной нити, каудальной и небольшой переходной липомам, сакральной менингоцеле.
- синдром фиксированного спинного мозга у пациентов с аномально низким расположением конуса (в промежутке L1 – S1). Спинальные дизрафизмы данной категории составили протяжённые дорзальные и переходные липомы, миеломенингоцеле
- Группа пациентов с синдромом фиксированного спинного мозга без признаков и симптомов натяжения, при низком расположении и фиксации конуса. Среди данной категории, часть пациентов страдают параплегией и тотальным недержанием с явной фиксацией в рубцовой ткани на грудном и поясничном уровнях, часть с липоматозным перерождением спинного мозга и очевидным отсутствием функциональной нервной ткани.
Клиническая картина
Синдром фиксированного спинного мозга лежит в основе симптоматики большинства скрытых и открытых пороков развития спинного мозга. В большинстве случаев проявление синдрома фиксированного спинного мозга возникает в периоды роста ребенка: 1-й от 0 до 3-4 лет (прирост 24 см в 1й год жизни) и 2-й от 11 – 15 лет у девочек и от 13 – 18 у мальчиков (прирост 10-12 см в год). Клинические симптомы характеризуются прогрессирующим течением с формированием четырех синдромов. Кожный синдром – 54 % (подкожная липома, кожный «хвостик», рубец, пигментация, гемангиома, гипертрихоз, дермальный синус Неврологический синдром – (нарушение походки – 93%; гипотрофия мышц – 63 %; чуствительные расстройства – 70 %; боли в ногах, спине – 37 %) Нейрогенная дисфункция тазовых органов – (мочевого пузыря – 40 %, прямой кишки – 30 %) Ортопедический синдром – (деформация стоп, укорочение конечностей – 63 %; сколиоз, кифоз – 29 %).
Диагностика
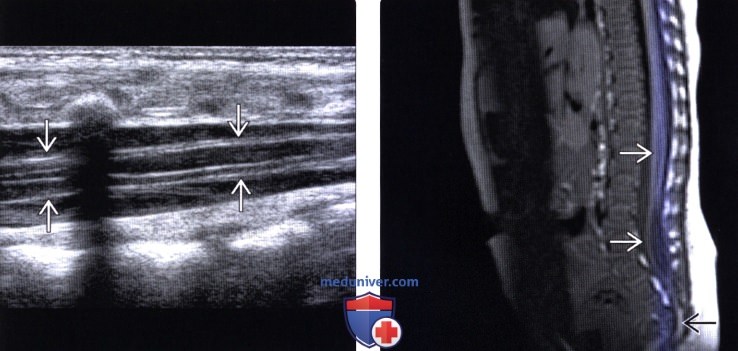
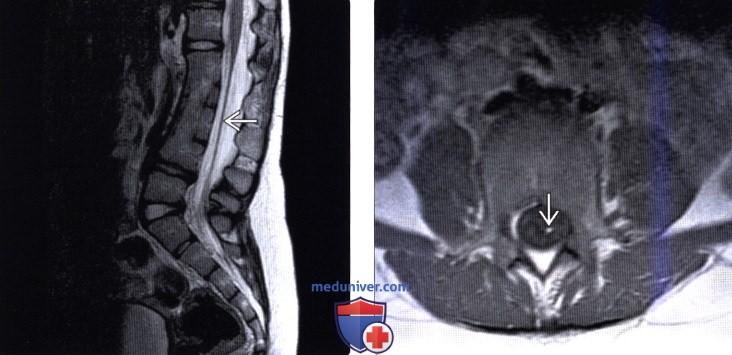
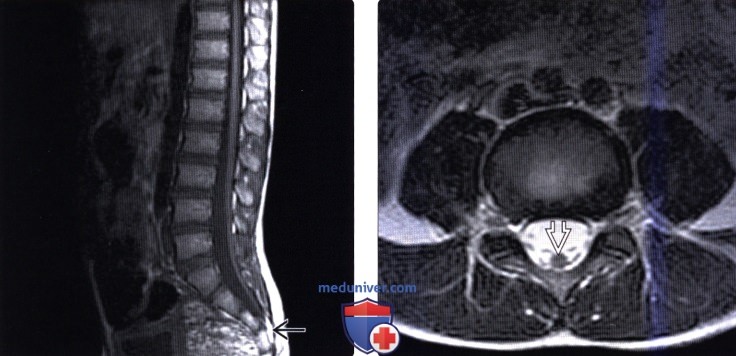
«Золотым стандартом» диагностики позвоночника и спинного мозга является магнитно – резонансная томография (МРТ), позволяющая определить анатомо–морфологические взаимоотношения в сложной анатомической системе «спинной мозг – позвоночный канал – мягкие ткани, выявить скрытые формы спинальных пороков и уточнить прямые и косвенные признаки «фиксации спинного мозга». Патогномоничный симптом синдрома фиксированного спинного мозга — опущение конуса спинного мозга ниже L1 – L2 позвонка, с признаками утолщения конечной нити.
Хирургическое лечение (высвобождение спинного мозга)
Используя современные нейрохирургические технологии (микроскоп, интраоперационный нейрофизиологический мониторинг, пластические материалы мировых производителей) позволяет достичь в хирургии аномалий позвоночника и спинного мозга высоких результатов, с минимальным риском операционных осложнений, тем самым улучшить качество жизни ребёнка в рамках имеющегося неврологического дефицита (обычно парапарез с тазовыми нарушениями) и профилактике возможных вторичных осложнений (ликворея, бульбарные расстройства, сирингомиелия, кифосколиоз).
При скрытых формах дизрафизма, своевременная хирургия позволяет предупредить появления неврологического дефицита, связанного с развитием “синдром фиксированного спинного мозга”, и восстановление нормальных анатомических взаимоотношений (искусственная нейруляция, формирование нормального субарахноидального пространства, дурального мешка), коррекция факторов фиксации (конечная нить, липома, диастематомиелия, дермоид), что приводит к улучшению функции тазовых органов, неврологического статуса у симптомных больных.
Источник
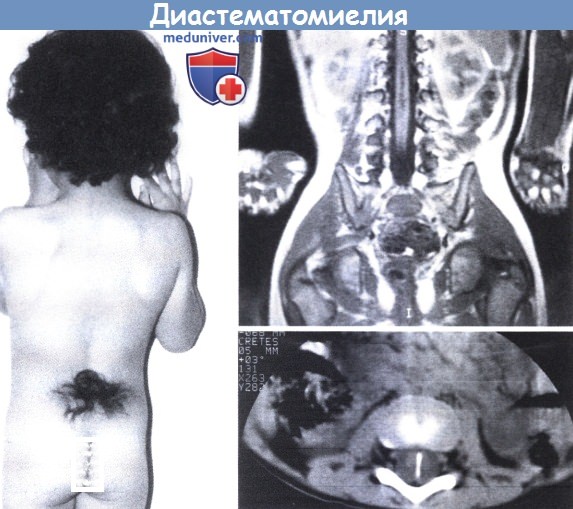
Диастематомиелия: синдром фиксированного спинного мозгаДиастематомиелия представляет собой сагиттальную щель, разделяющую спинной мозг на две «половинки», каждая из которых окружена собственной мягкой мозговой оболочкой. Расщелина может распространяться на всю толщину мозга или только частично через заднюю половину (частичная сирингомиелия) (Hilal.et al., 1974, Schijman, 2003). Щель обычно располагается между T9 и S1, но имеются сообщения о случаях с шейной локализацией (Simpson и Rose, 1987). Примерно в половине случаев можно обнаружить костные шпоры (James и Lassman, 1981). Шпоры могут быть единичными, исключительно хрящевыми или фиброзными. Приблизительно в 40% случаев арахноидальная и твердая мозговая оболочка по отдельности окружают каждую половину мозга в некоторых сегментах. Между половинками получается два слоя твердой мозговой оболочки. При этой форме имеется фиброзная или костная шпора, которая находится в самом нижнем конце расщелины. В остальных случаях две половины, покрытые мягкой мозговой оболочкой, располагаются рядом в единственной арахноидальной оболочке, окруженные неразделенной твердой мозговой оболочкой. Позвоночный столб имеет выраженные патологические изменения у более 90% пациентов, страдающих диастематомиелией. Спинной канал расширен, нарушение сегментации тел позвонков присутствует в 85% случаев, часто обнаруживают spina bifida, а сколиоз встречается в более половине случаев. По опыту Hilal.et al. (1974), из 392 случаев сколиоза 4,9% были обусловлены диастематомиелией. Возможна пренатальная диагностика (Pierre-Kahn et al., 2003). У 75% пациентов имеется патологические изменения кожи. Как правило, над дефектом обнаруживают пучок волос или углубление, но также встречаются липома, ангиома или дермальный синус.
Диастематомиелия и синдром фиксированного спинного мозга имеют общие неврологические проявления. Встречаются два варианта клинической неврологической картины. Первый представлен врожденной атрофией, слабостью и деформацией одной из нижних конечностей или обеих с заметным односторонним преобладанием. Рефлексы в пораженной области понижены или отсутствуют, и появляются нарушения сфинктерной функции по типу, который имеется при низкой spina bifida, особенно при липомиеломенингоцеле. Второе проявление определяется прогрессирующим неврологическим дефицитом, способным возникать в любом возрасте и накладываться на ранее наблюдавшуюся картину. Характерна смесь периферических и центральных симптомов и кожная патология. Этот синдром может возникнуть в результате травмы или спонтанно вследствие всплеска в росте или быстрого прибавления в весе. Иногда тяжелый неврологический синдром развивается внезапно со значительной или массивной параплегией или тетраплегией. После такого эпизода выздоровление неполное, даже после операции (Albright et al, 1989). Лечение синдрома фиксированного спинного мозга связано с различными проблемами. Цель заключается в освобождении спинного мозга от нижнего и заднего прикрепления без повреждения невральной плакоды или корешков, это достаточно легко выполняется при неосложненной диастоматомиелии, когда обычно достаточно освободить шпору. Труднее разделить натянутую концевую нить, поскольку корешки сложно отличить от фиброзных нитей, и обязательна электростимуляция. – Также рекомендуем “Сирингомиелия – клиника, диагностика” Редактор: Искандер Милевски. Дата публикации: 28.11.2018 |
Источник
Лучевая диагностика фиксированного спинного мозгаа) Терминология: б) Визуализация: 1. Общие характеристики фиксированного спинного мозга: 2. Рентгенологические данные: 3. КТ при фиксированном спинном мозге: 4. МРТ: 5. Ультразвуковые данные: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика: 1. Низкое расположение конуса спинного мозга как вариант нормы: 2. Открытая или закрытая дизрафия позвоночника: 3. Послеоперационное низкое расположение конуса спинного мозга: г) Патология: 1. Общие характеристики фиксированного спинного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия: д) Клинические особенности: 1. Клиническая картина фиксированного спинного мозга: 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение фиксированного спинного мозга: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: ж) Список использованной литературы: – Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 17.7.2019 |
Источник