Лечение туннельных синдромов верхних конечностей


Туннельный синдром относится к группе компрессионно-ишемических невропатий – заболеваний периферических нервов, не связанных с инфекционными и вертеброгенными факторами. Защемление срединного нерва в запястном канале является следствием утолщения нервных волокон или уплотнения окружающих сухожилий. Причинами патологии могут быть механические травмы, воспаления суставов, опухоли, эндокринопатии. Во время сдавления нервной ткани нарушается кровоснабжение нерва. Подобные изменения наблюдаются при регулярном перенапряжении одних и тех же мышц запястья.
Туннельный синдром запястья — профессиональное заболевание лиц, которые выполняют однотипные движения кистью руки в процессе трудовой деятельности. Данной патологией страдают кассиры продовольственных магазинов, пользователи компьютера, художники, парикмахеры, скрипачи, шахтеры, обмотчики, гитаристы. У женщин заболевание встречается гораздо чаще, чем у мужчин, что связано с относительно небольшим объемом запястного канала. Первые клинические признаки заболевания возникают в 30-45 лет, а его пик приходится на 50-60 лет. Туннельный синдром кисти — хроническое заболевание с частой сменой обострения и ремиссии, проявляющееся болью, парестезией, двигательной дисфункцией. Данные клинические признаки имеют различную степень выраженности.

К этой же группе невропатий относится локтевой туннельный синдром. Травмы локтевого сустава приводят к воспалению и поражение сухожильной дуги. Она утолщается, каналы сужаются. Развитию туннельного синдрома локтевого нерва в наибольшей степени подвержены лица, которые испытывают постоянное сдавливание локтевого нерва.

второй по распространенности – локтевой туннельный синдром
Далее подробнее рассмотрим туннельный синдром запястья, как составляющий подавляющее большинство случаев заболевания.
Существует два типа компрессионно-ишемической невропатии кисти:
- Первичный – самостоятельная патология, не зависящая от других процессов, происходящих в организме. Обычно причиной первичной невропатии является перенапряжение мышц запястья, а также длительное и чрезмерное воздействие на сустав.
- Вторичный – симптом или осложнение какого-либо заболевания организма. Системные заболевания соединительной ткани, артрозы, артриты проявляются туннельным синдромом.
Синдром запястного канала был открыт хирургом из Англии Педжетом в 1854 году. Он впервые описал клинические признаки заболевания и механизм его развития. В настоящее патология диагностируется крайне редко. Ее патогенез и этиология мало изучены, поэтому туннельный синдром плохо распознается и выявляется. Если оставить эту проблему без внимания, могут развиться негативные последствия.
Причины
Туннельный синдром развивается при уменьшении размеров запястного канала или увеличении объема тканей внутри него. Основное значение в развитии компрессионно-ишемической невропатии отводится травмам в быту, на производстве или во время занятий спортом.

Причины подобных процессов:
- растяжения, вывихи и переломы запястья,
- беременность и связанная с ней отечность мягких тканей,
- длительный прием оральных контрацептивов,
- период лактации,
- диабет,
- дисфункция щитовидной железы или ее удаление,
- ожирение,
- нарушение водного баланса,
- гормональный дисбаланс,
- акромегалия,
- почечная недостаточность,
- резкое похудение,
- амилоидоз,
- ревматоидный артрит,
- подагра,
- гематологические болезни,
- опухоли, деформирующие запястье,
- наследственная предрасположенность.
В редких случаях невропатия развивается в результате острых инфекционных заболеваний: сыпного или брюшного тифа, туберкулеза, сифилиса, бруцеллеза, герпеса. Туннельный синдром может быть вызван сосудистой патологией. Спазм или тромбоз кровеносного сосуда приводит к ишемии тканей, кровоснабжаемых им, отеку и сдавлению нерва в канале.
Факторы, способствующие прогрессированию патологии:
- интенсивные занятия спортом,
- многократная однообразная деятельность,
- переохлаждение,
- лихорадка,
- длительная вибрация,
- вредные привычки.
Канал, состоящий из твердых тканей, надежно защищает срединный нерв от экзогенных факторов. Постоянные нагрузки на один и тот же участок приводят к его стойкой деформации. При этом страдают нервные волокна, нарушается трофика мягких тканей. Ткани туннеля утолщаются, разрыхляются и отекают, в канале не остается свободного пространства, давление на нерв становится максимальным. В это время появляются первые клинические признаки синдрома. Организм старается самостоятельно избавиться от заболевания. Лимфа скапливается в суставах кисти и вымывает воспаленные клетки. Значительная нагрузка на руки приводит к застою лимфы и усилению воспаления. Суставы начинают болеть и отекать.

Еще одной причиной туннельного синдрома является отек нервных волокон, обусловленный общей интоксикацией организма отравляющими веществами. Некоторые лекарственные препараты, применяемые длительно и в больших дозах, способны вызвать развитие патологии. К ним относятся антибиотики, диуретики, вазодилататоры.
Категории населения, входящие в группу риска:
- лица, которые по роду своей трудовой деятельности совершают однотипные движения кистью;
- пожилые люди;
- больные с эндокринопатиями — дисфункцией щитовидки, поджелудочной железы или гипофиза;
- пациенты с заболеваниями костей и суставов;
- люди с неизлечимыми заболеваниями – васкулитами, ревматизмом, псориазом и подагрой.
Патология, развившаяся на фоне системного заболевания, приводит к потере эластичности суставных хрящей, их старению, растрескиванию. Со временем пораженный хрящ гибнет, а суставные поверхности срастаются. Подобные деформаций нарушают полностью анатомическую структуру кисти.
Симптоматика

Симптоматика туннельного синдрома нарастает по мере сдавливания нервного ствола.
- Клиническими признаками начальной стадии являются неприятные ощущения и дискомфорт в кисти, возникающие после длительной нагрузки на данный участок тела. Больные жалуются на дрожь, зуд и небольшое покалывание в конечности. На начальной стадии симптомы носят временный характер. При встряхивании руками или при изменении положения рук дискомфортные ощущения исчезают.
- Сужение канала проявляется острой болью в кисти, усиливающейся после нагрузок. Верхняя конечность у больных немеет. Любое движение кисти в запястном суставе причиняет невыносимую боль. Онемение, покалывание и тяжесть в руках становятся неприятными и раздражающими. Боль и парестезии локализуются в области первых трех пальцев кисти. Они возникают ночью или ранним утром. Онемение и уменьшение чувствительности конечности лишает ее подвижности.
- Значительное сужение туннеля проявляется тугоподвижностью пораженного сустава, гипотонией и гипотрофией мышечных волокон. При этом боль и онемение сохраняются и усиливаются. У больных возникают общие симптомы: бессонница, раздражительность, депрессия. Судороги и постоянная боль выбивают из колеи. Человек больше не может поднять тяжелый предмет, набрать номер на сотовом телефоне, работать мышкой за компьютером, водить автомобиль. Нарушается мелкая моторика, изменяется цвет кожи. У пациентов наблюдается слабость при сгибании кисти, слабость сгибания первого и второго пальцев, особенно конечных фаланг. Значительно понижается чувствительность ладонной поверхности первого и второго пальцев.
Болевой синдром — основной клинический признак патологии. Пациенты жалуются на жжение или покалывание в кисти, возникающие по ночам и нарушающие сон. Больные просыпаются, чтобы встряхнуть руками. Приток крови к пальцам уменьшает выраженность боли. В запущенных случаях боль появляется не только по ночам. Она мучает больных круглосуточно, что сказывается на их нервно-психическом состоянии и приводит к нарушению работоспособности. Боль часто сопровождается нарушением вегетатики и трофики, что клинически проявляется отеком, гипертермией и гиперемией запястья, ладони и трех первых пальцев.
Карпальный туннельный синдром не представляет опасности для жизни, но нарушает ее качество. Интенсивность и длительность боли возрастает, возникает бессонница и раздражительность, развиваются заболевания нервной системы.
Диагностика

Диагностикой и лечением туннельного синдрома занимаются неврологи, а также врачи смежных специальностей — травматологи-ортопеды, эндокринологи, хирургии. Диагностика тоннельного синдрома заключается в обследовании больного и исключении других заболеваний со схожими симптомами.
- Сбор анамнеза заболевания – появление и нарастание клинической симптоматики. Больного подробно расспрашивают о причинах, вызвавших заболевание, прошлых травмах, характере болей, движениях, их провоцирующих.
- Осмотр — оценка чувствительности пальцев и силы мышц руки с помощью кистевого динамометра.
- Существует несколько функциональных тестов, позволяющих выявить повреждения в нервном стволе. К ним относятся симптом Тиннеля, манжетки, поднятых рук. Эти диагностические процедуры выполняются по разному, но обозначают одно и тоже. Если больной чувствует онемение и покалывание после теста, значит имеет место туннельный синдром.
- Электронейромиография позволяет точно определить место и степень повреждения нервных волокон, уровень повреждения нервных корешков, формирующих запястный сустав. В расслабленную мышцу больной конечности вводят электроды и измеряют ее сократительную активность. На мониторе появляются данные исследования в виде кривой разной амплитуды. При сдавлении срединного нерва скорость проведения замедляется.
- МРТ, рентгенография и УЗИ – вспомогательные методики, выявляющие врожденные аномалии кисти, переломы и вывихи при травмах и позволяющие оценить изменения тканей опорно-двигательного аппарата.
Лечение
Лечение туннельного синдрома направлено на предупреждение еще большего ущемления срединного нерва. Больным проводят противовоспалительную и противоотечную терапию, избавляющую от боли и дискомфорта. Лечение основного заболевания, проявляющегося туннельным синдромом – обязательное условие, не выполнение которого может привести к частым рецидивам и развитию осложнений.
При появлении первых признаков патологии необходимо фиксировать запястье. Больным рекомендуют прикладывать холод к очагу поражения. Если причиной патологии стала трудовая деятельность, ее необходимо сменить.
Медикаментозное лечение
Для устранения симптомов запястного туннельного синдрома специалисты назначают:
-
 НПВС – «Ибуклин», «Диклофенак», «Нимесил»,
НПВС – «Ибуклин», «Диклофенак», «Нимесил», - кортикостероидные гормоны – «Бетаметазон», «Преднизолон», «Дипроспан»,
- диуретики – «Фуросемид», «Лазикс», «Гипотиазид»,
- вазодилататоры – «Кавинтон», «Пирацетам», «Винпоцетин»,
- миорелаксанты – «Сирдалуд», «Мидокалм»,
- нейрометаболиты — витамины группы В, «Неостигмин», «Никотиновая кислота»,
- введение анестетика «Новокаина» в место сдавливания,
- согревающие мази и фиксирующий бандаж на запястье для облегчения симптомов по ночам,

- компресс из «Димексида», «Лидокаина», «Гидрокортизона» и воды,
- «Метотрексат» и прочие цитостатики назначают для подавления активности иммунной системы,
- хондропротекторы для восстановления суставов – «Румалон», «Алфлутоп»,
- гормоны щитовидной железы при гипотиреозе,
- диабетикам назначают инсулин или сахароснижающие препараты,
- при гипертонии назначают ингибиторы АПФ или антагонисты кальция.
Физиотерапия
Физиотерапевтические процедуры при кистевом туннельном синдроме:
- электрофорез,
- ультрафонофорез,
- ударно-волновая терапия,
- рефлексотерапия,
- транскраниальная электроаналгезия;
- УВЧ-терапия,
- магнитотерапия,
- лечение лазером,
- озокерит,
- грязелечение,
- нейроэлектростимуляция,
- лечебная физкультура.
Хирургическое лечение
Оперативное вмешательство заключается в иссечении связки, сдавливающей срединный нерв.
- Эндоскопическая операция является малотравматичной и не оставляет шрамов. Через небольшой размер в срединный канал вводят видеокамеру и специальное устройство, разрезающее связки. После операции на запястье накладывают гипсовую лангету.

- Открытое вмешательство заключается в выполнении крупного разреза на ладони вдоль линии прохождения срединного канала. Связку разрезают с целью снятия давления на срединный нерв. Восстановительный период после открытой операции длится намного дольше.
Пациентам рекомендуют движение пальцами на следующий день после операции. Спустя 1,5 месяца назначают физиотерапию и трудотерапию. В реабилитационном периоде показаны массаж и гимнастика. Больным следует совершать вращения кистями, разминать ладони и пальцы. При необходимости можно принять болеутоляющее средство.
Видео: операция при туннельном синдроме
Упражнения, применяемые при обострении туннельного синдрома:
- Сжатие пальцев в кулак.
- Вращение кулаками в стороны.
- Сжатие ладоней, разведение локтей.
- Давление одной руки на другую.
- Сжатие резинового мячика.
Видео: упражнения для профилактики туннельного синдрома
После нормализации общего состояния больных с туннельным синдромом им показано санаторно-курортное лечение в Крыму, Краснодарском и Ставропольском крае.
Народная медицина
Лечение туннельного синдрома в домашних условиях включает не только медикаментозную общую и местную терапию, но и применение средств народной медицины. Наиболее эффективные и распространенные народные рецепты:
- Настойка огурца снимает онемение пальцев и нормализует кровообращение. Ее используют для натирания больных пальцев.
- Парят руки в подогретой смеси из ягод облепихи и воды.
- Больные запястья растирают нашатырным спиртом с солью.
- Перцовое растирание поможет вылечить синдром запястного канала.
- Отвар из брусники принимают внутрь.
-
 Настой из корня петрушки или листьев белой березы обладает противоотечным действием.
Настой из корня петрушки или листьев белой березы обладает противоотечным действием. - Толокнянка усиливает диурез и снимает воспаление.
- Мумие втирают в кожу над очагом поражения ежедневно в течение нескольких минут.
- Горчичные, шалфейные, скипидарные ванны раздражают свободные нервные окончания.
Профилактика
Не допустить развития туннельного синдрома помогут следующие правила:
- внимательное отношение к своему здоровью,
- ведение здорового образа жизни,
- достаточная физическая активность – гимнастика, плавание, ходьба, йога,
- комфортное спальное и удобное рабочее место,
- периодическое изменение положения тела,
- систематические тепловые процедуры — бани, сауны,
- сбалансированное питание,
- предупреждение и своевременное лечение различных недугов,
- обращение к врачу при появлении первых признаков патологии.
Лечение запястного туннельного синдрома направлено на устранение боли и дискомфортных ощущений, но самое главное – на ликвидацию причины патологии. Лечить туннельный синдром необходимо комплексно, чтобы навсегда избавиться от патологии и не допустить рецидивов. Это заболевание существенно снижает качество жизни больных. Но прогноз патологии в настоящее время считается благоприятным. Заболевания периферической нервной системы настолько многообразны, что не всегда удается определить их причину и поставить точный диагноз. Этим заниматься должны только высокопрофессиональные специалисты. За последние годы число больных с синдромом запястного канала увеличилось, что обусловлено прочным внедрением в жизнь современного человека компьютерной техники.
Видео: специалисты о туннельном синдроме
Источник
Заболевания периферической нервной системы являются в настоящее время социально значимой проблемой. Туннельные невропатии – поражения периферической нервной системы – достаточно часто встречаются в клинической практике [1]. Туннельные невропатии составляют 1/3 от заболеваний периферической нервной системы. В литературе описано более 30 форм туннельных невропатий [2]. Туннельным синдромом (син.: туннельная невропатия, компрессионно-ишемическая невропатия, ловушечная невропатия, капканный синдром) принято обозначать комплекс клинических проявлений (чувствительных, двигательных и трофических), обусловленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Стенками анатомического туннеля являются естественные анатомические структуры (кости, сухожилия, мышцы), и в норме через туннель свободно проходят периферические нервы и сосуды. Но при определенных патологических условиях канал сужается и возникает нервно-канальный конфликт [3].
На сегодняшний день выявлено множество причин, которые могут привести к развитию компрессионных и компрессионно-ишемических невропатий [4, 5] (табл. 1).
По срокам развития выделяют острые (развиваются в течение от нескольких дней до 4-х недель), подострые (развиваются в течение нескольких недель) и хронические, в т. ч. рецидивирующие (развиваются в течение нескольких месяцев или лет), туннельные невропатии [6].
Основные туннельные невропатии верхних конечностей представлены в таблице 2 [7, 8].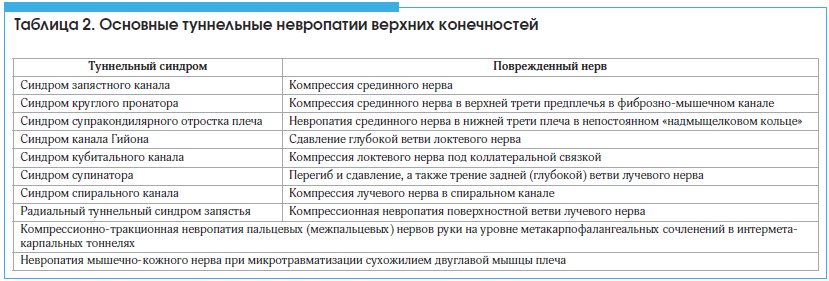
Данные исследований
По нашим данным, среди 68 пациентов, обратившихся с диагнозом «туннельная невропатия», карпальный туннельный синдром имел место в 70,6% случаев (n=48), кубитальный туннельный синдром – в 19,1% (n=13), туннельная невропатия срединного нерва на уровне круглого пронатора – в 4,4% (n=3), синдром ложа Гийона – в 2,9% (n=2), туннельная невропатия глубокой ветви лучевого нерва на уровне аркады Фрозе – в 1,5% (n=1) и компрессионная невропатия срединного нерва в нижней трети плеча – в 1,5% (n=1).
Невропатия срединного нерва и его ветвей: на плече нерв может быть сдавлен шпорой, расположенной на внутренней поверхности плечевой кости на 5–6 см выше медиального надмыщелка плечевой кости. Симптоматика – поражение основного ствола срединного нерва. В верхней трети предплечья срединный нерв может сдавливаться при его прохождении через круглый пронатор.
Туннельный синдром пронатора определяется как сдавление срединного нерва в верхней трети предплечья в фиброзно-мышечном канале, образованном локтевой и плечевой головками круглого пронатора, а также как перегиб и трение нерва при прохождении фиброзной аркады в проксимальной части поверхностного сгибателя пальцев, имеющие место при повторных форсированных пронаторных движениях с одновременным сгибанием пальцев [9–12]. Термин «пронаторный синдром» был впервые использован H. Seyffarth в 1951 г. для описания компрессионной невропатии срединного нерва на проксимальном уровне предплечья [13]. Причиной служит хроническая профессиональная, бытовая или спортивная травма, вызываемая обычно повторяющейся напряженной пронацией предплечья и кисти и сопровождающаяся одновременным напряженным сгибанием пальцев руки (например, при пользовании отверткой, при выжимании белья). Такие алгоритмы движений часто встречаются у музыкантов (пианистов, скрипачей, флейтистов и особенно часто – у гитаристов), стоматологов, спортсменов. Кроме того, пронаторный синдром может быть обусловлен повторяющимся продолжительным давлением на ладонную поверхность верхней трети предплечья. Основная жалоба при пронаторном синдроме – боль в области верхней половины ладонной поверхности предплечья, иррадиирующая дистальнее по предплечью. Боль усиливается при работе и уменьшается или проходит в покое. При пальпации выявляется локальная боль в зоне круглого пронатора (ладонная поверхность верхней трети предплечья), в этой же зоне вызывается симптом Тинеля. Классический пронаторный туннельный синдром представляет собой парестезии по ходу срединного нерва и боль в проксимальном предплечье с минимальной слабостью. Его можно спутать с наиболее часто диагностированным карпальным туннельным синдромом, поскольку клиническая картина может быть очень похожей [14–16]. Отсутствие ночной боли и снижение чувствительности по ходу ладонной кожной ветви срединного нерва могут быть полезны при разграничении этих двух синдромов [11].
Синдром переднего межкостного нерва предплечья. Нерв является чисто двигательным ответвлением срединного нерва и обычно отходит от последнего несколько дистальнее круглого пронатора. Место компрессии переднего межкостного нерва предплечья связано с наличием патологических тканевых масс, локализованных на расстоянии около 6–8 см от наружного надмыщелка на передней поверхности предплечья [17]. Kilon и Nevin (1952) впервые связали случаи изолированного паралича длинного сгибателя большого пальца и наружной части глубокого сгибателя пальцев с поражением переднего межкостного нерва [18]. Идиопатическая невропатия переднего межкостного нерва (синдром Кило – Невина) может быть следствием его хронической травматизации (сгибание труб, ношение сумок, письмо в неудобном положении). Основной симптом при этом – парез длинного сгибателя большого пальца. Кроме того, возникает парез глубокого сгибателя среднего пальца. При этом кисть при сгибании пальцев в кулак имеет характерный вид: дистальные фаланги большого, указательного и среднего пальцев оказываются разогнутыми. Специфичной для синдрома является поза большого и указательного пальца при щипковом захвате: дистальные фаланги находятся в положении разгибания, больной не может указательным и большим пальцем сложить букву «О».
Синдром запястного канала. Карпальный канал образован удерживателем сгибателей, костями и суставами запястья, покрытыми связками [19, 20]. Срединный нерв в запястном канале разветвляется на конечные чувствительные и двигательные нервы, иннервируя преимущественно ладонную поверхность кожи I, II, III и лучевую половину IV пальцев и мышц тенара. Нередко двигательная ветвь срединного нерва к мышце тенара проходит сквозь толщу удерживателя сгибателя. Эта анатомическая особенность может обусловить избирательное выпадение функций мышц тенара, иннервируемых указательной ветвью, при ее сдавлении (чувствительность при этом не нарушается). Распространенность карпального туннельного синдрома варьирует от 1–5% среди населения в целом и до 14,5% среди конкретных профессиональных групп [21–23]. Результаты исследований показывают, что частота карпального туннельного синдрома у женщин составляет 1,5 на 1000 по сравнению с 0,5 на 1000 у мужчин [24]. В Великобритании в 2000 г. ежегодная стандартизованная частота развития карпального туннельного синдрома на 100 000 человек составляла 87,8 для мужчин и 192,8 для женщин [25]. Пик заболеваемости среди женщин приходится на возраст 45 лет – 54 года. Напротив, заболеваемость у мужчин увеличивается с возрастом [26, 27]. Клиническая картина характеризуется преимущественно ночным и утренним болезненным онемением пальцев рук. Чаще онемение локализуется в I, II, III пальцах, иногда во всех [20, 28]. Реже наблюдаются боли в пальцах и кистях, иногда распространяющиеся на предплечья, плечи и даже на шею. У подавляющего числа больных поднятие рук вверх усиливает симптомы болезни, а опущенное положение рук уменьшает их (тест поднятия конечностей – элевационный). Перкуссия ствола срединного нерва пораженной руки на уровне лучезапястного сустава вызывает иррадиирующие в пальцы боли (симптом Тинеля). Часто проявляется положительный симптом Фалена, особенно часто возникают парестезии в среднем пальце. В поздних стадиях выявляется атрофия тенара, ослабевают короткая отводящая мышца и мышца, противопоставляющая большой палец, что проявляется уменьшением силы сдавления между большим и указательным пальцами [29–31].
По нашим данным, при обследовании 60 пациентов с электрофизиологическими и клиническими критериями впервые выявленной туннельной невропатии срединных нервов на уровне карпального канала без прямой травмы верхних конечностей в анамнезе односторонний карпальный туннельный синдром наблюдался в 40% (n=24), двусторонний – в 60% (n=36). Средний возраст пациентов составил 43±8,2 года. Достоверные признаки стойкой и эпизодической невропатической боли имели место в 63% (n=38) случаев, из которых в 26% (n=16) отмечались постоянные ощущения невропатической боли и в 36% (n=22) – эпизодические боли. Были выделены 3 группы пациентов: 1-я группа (n=16) – пациенты с клинико-электрофизиологическими критериями карпального туннельного синдрома и симптомами стойкой невропатической боли, возникающей в зоне иннервации срединного нерва; 2-я группа (n=22) – пациенты с карпальным туннельным синдромом и эпизодическими невропатическими болями; 3-я группа (n=22) – пациенты с карпальным туннельным синдромом без признаков невропатической боли, при сохранении онемения и парестезии в зоне чувствительной иннервации срединного нерва. Все пациенты обследовались однократно и не получали специфического местного и общего лечения до обследования (имел место впервые выявленный карпальный туннельный синдром). Среди факторов риска согласно классификации Ю.Э. Берзиньш (1989) [32] выделены общие (системные) и местные факторы (табл. 3). Среди пациентов 1–й группы выявлены в 25% (n=4) случаев воспалительные изменения окружающих тканей (артриты, тендовагиниты), в остальных группах такие случаи не зарегистрированы.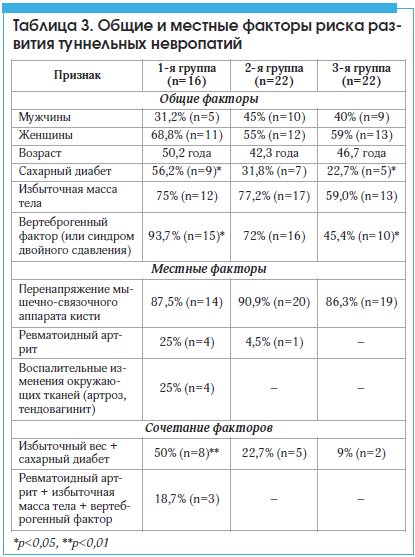
Невропатия локтевого нерва и его ветвей. Есть две потенциальные области, где локтевой нерв может подвергаться сдавлению: в области локтевого сустава и на запястье (канал Гийона).
Кубитальный туннельный синдром – вторая по распространенности компрессионная невропатия верхней конечности [33, 34]. Уровень заболеваемости – 25 случаев на 100 000 человеко-лет [35, 36], и у мужчин встречается в 2 раза чаще, чем у женщин [37]. Многие пациенты становятся нетрудоспособными в связи с болью, парестезиями и мышечной слабостью [38–42], что создает значительную экономическую нагрузку. Компрессия локтевого нерва на уровне локтевого сустава может локализоваться в двух типичных местах: в канале локтевого нерва (кубитальный канал), образованном бороздой локтевого нерва, расположенной позади медиального надмыщелка плеча, и фиброзной пластинкой, натянутой между медиальным надмыщелком плеча и локтевым отростком, и в месте выхода локтевого нерва из кубитального канала, где он сдавливается фиброзной аркой, натянутой между двумя головками локтевого сгибателя запястья [43, 44]. Продолжительное сдавление локтевого нерва, возникающее при длительном постельном режиме (особенно у больных в бессознательном состоянии), нередко приводит к невропатии локтевого нерва в связи со сдавлением его ствола между рукой и краем кровати. Длительное пользование телефоном приводит к дисфункции локтевого нерва. Ранним признаком невропатии являются парестезии, боль или зуд по локтевому краю кисти, в V и локтевой половине IV пальца. Пальпация и перкуссия ствола локтевого нерва на уровне локтевого сустава сопровождаются его болезненностью и парестезиями в зоне иннервации локтевого нерва на кисти. По мере развития болезни возникают двигательные расстройства, проявляющиеся слабостью отведения и приведения V и IV пальцев, типичным положением пальцев рук по типу когтистой кисти, атрофией мышц гипотенара и межкостных мышц, особенно первой межкостной мышцы. В диагностике используют тест Тинеля: при поколачивании молоточком над областью прохождения нерва в области медиального надмыщелка возникает боль в латеральной части плеча, иррадиирующая в безымянный палец и мизинец; тест с резким сгибанием локтя, когда появляются парестезии в безымянном пальце и мизинце; тест Питра, когда, положив руку ладонью на стол, больной не может привести последние два пальца к средней линии и не в состоянии поцарапать стол ногтем мизинца [45, 46].
Синдром ложа Гийона. Jean Casimir Félix Guyon описал этот туннельный синдром запястья в 1861 г. [47]. В подавляющем большинстве случаев синдром ложа Гийона обусловлен хронической профессиональной, бытовой или спортивной травматизацией ладонной ветви локтевого нерва на уровне лучезапястного сустава и кисти: велосипедный (мотоциклетный) паралич, развивающийся от сдавления локтевого нерва ручками руля, давление рабочими инструментами, длительное пользование костылем. Другими причинами туннельного синдрома Гийона являются анатомические аномалии, ревматоидный артрит, мышечные аномалии, опухоли, патология локтевого нерва, беременность и др. [48‒56]. Синдром Гийона проявляется болью и парестезиями в зоне иннервации ладонной ветви локтевого нерва, слабостью приведения и отведения V и IV пальцев кисти. В поздней стадии болезни возникает атрофия гипотенара и межкостных мышц (рис. 1). При ущемлении ладонной ветви локтевого нерва в ложе Гийона, в отличие от компрессии локтевого нерва на уровне локтевого сустава, сохраняется чувствительность в зоне иннервации тыльной ветви локтевого нерва на локтевой половине тыльной поверхности кисти [57, 58]. 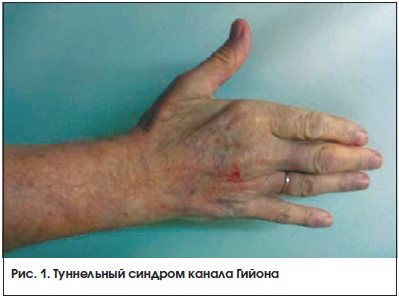
Лечение
Лечение туннельного синдрома канала Гийона может быть консервативным и хирургическим. В основе лечения туннельных синдромов лежит консервативная терапия, направленная на декомпрессию нервного ствола и восстановление его функций. Патогенетическая терапия включает применение дегидратирующих препаратов, лекарственных средств, улучшающих микроциркуляцию в периферических сосудах, препаратов для усиления регенерации нервных волокон и улучшения проведения возбуждения в нервно-мышечных синапсах [59]. Также применяются физиотерапевтические методы, акупунктура, лечебная физкультура. Как правило, пациенты с мягкими симптомами, недлительным течением заболевания выбирают консервативные методы, такие как шинирование, глюкокортикостероиды, модификация двигательной активности, нестероидные противовоспалительные препараты (НПВП), диуретики, витамины группы B, анальгетики (габапентин), венотоники, нейрометаболические средства (препараты альфа-липоевой кислоты), антигипоксанты, антиоксиданты и др. Радикальный метод лечения туннельных невропатий – оперативное вмешательство (рассекаются окружающие нерв ткани, проводится пластика канала) – проводится при неэффективности консервативных методов, наличии грубых неврологических нарушений, быстром прогрессировании симптоматики, частых рецидивах [31, 60–62].
Первая и принципиально важная задача, стоящая перед врачом, – максимально быстрое и эффективное купирование боли. НПВП являются препаратами выбора при необходимости обезболивания. Нимесулид (Найз®) – широко применяемый препарат из группы НПВП. Молекула нимесулида обладает «щелочными» свойствами, что затрудняет ее проникновение в слизистую верхних отделов желудочно-кишечного тракта (ЖКТ), существенно снижая вероятность контактного раздражения. С другой стороны, благодаря своим химическим свойствам нимесулид может легко проникать и накапливаться в очагах воспаления (например, в воспаленном суставе) в концентрации, большей, чем в плазме крови [63, 64]. Данные о лучшей переносимости нимесулида по сравнению с другими НПВП получены в ряде исследований. F. Bradbury оценил частоту осложнений со стороны ЖКТ при использовании в реальной клинической практике диклофенака (n=3553), нимесулида (n=3807) и ибупрофена (n=1470). Большая часть больных (77,8%) получали НПВП не более 14 дней. Оказалось, что суммарная частота гастроинтестинальных осложнений при использовании нимесулида не отличалась от таковой при применении ибупрофена (8,1 и 8,6%), но была существенно меньше в сравнении с диклофенаком (2,1%; р<0,05) [65]. А. Conforti A. et al. оценили число сообщений о серьезных нежелательных эффектах, связанных с приемом различных НПВП. В ходе этого исследования было проанализировано 10 608 подобных сообщений. Согласно полученным данным, нимесулид вызывал серьезные осложнения со стороны ЖКТ в 2 раза реже, чем иные НПВП. Число осложнений, связанных с этим препаратом, составило 10,4%, в то время как с диклофенаком – 21,2%, кетопрофеном – 21,7%, пироксикамом – 18,6% [66].
Таким образом, нимесулид (Найз®) – препарат с весьма благоприятным сочетанием анальгетического, противовоспалительного действия и хорошей переносимости. Риск развития побочных эффектов при длительном использовании нимесулида суммарно ниже, чем при применении традиционных (неселективных) НПВП. Поэтому нимесулид представляется препаратом выбора лечения различных болевых синдромов. Важнейшим фактором, определяющим целесообразность использования препарата Найз® в нашей стране, служит финансовая доступность, что имеет принципиальное значение при длительном применении НПВП для социально незащищенных групп пациентов.
Весьма эффективным и приемлемым для большинства видов туннельных невропатий методом лечения является блокада с введением анестетика (новокаина) и гормона (гидрокортизона) в область ущемления. Эффективным способом уменьшения бол?
