Лихорадочный синдром в практике терапевта

Субфебрилите́т
(лат. sub под, немного + febris лихорадка)
повышение
температуры тела в пределах 37—37,9°,
выявляемое постоянно или в какое-либо
время суток на протяжении нескольких
недель либо месяцев, иногда лет.
Длительность существования С. отличает
его от
кратковременно наблюдаемой при острых
заболеваниях субфебрильной лихорадки
(Лихорадка).
Повышение
температуры тела в пределах 37,0—37,9 °С
обозначают как субфебрилитет, который
в практической деятельности врача
встречается наиболее часто.
Под
затяжным субфебрилитетом понимают
повышение температуры тела длительностью
более двух недель, часто являющееся
единственной жалобой больного.
Субфебрилитет
продолжительностью до трех недель
обозначают как длительный, который
бывает двоякого происхождения:
пирогензависимый, и тогда это субфебрильная
лихорадка, и непирогензависи-
мый,
имеющий самостоятельное клиническое
значение. Заболевания, характеризующиеся
субфебрилитетом, целесообразно
сгруппировать следующим образом.
1. Заболевания, сопровождающиеся воспалительными изменениями
инфекционно-воспалительный
субфебрилитет:
а)
малосимптомные (асимптомные) очаги
хронической ин-
фекции:
—
тонзиллогенные,
—
одонтогенные,
—
отогенные,
—
локализованные
в носоглотке,
—
урогенитальные,
—
локализованные
в желчном пузыре,
—
бронхогенные,
—
эндокардиальные
и др.;
б)
трудновыявляемые формы туберкулеза:
— в
мезентериальных лимфоузлах,
— в
бронхопульмональных лимфоузлах,
—
другие
внелегочные формы туберкулеза
(урогенитальные,
костные);
в)
трудновыявляемые формы более редких,
специфических ин-
фекций:
—
некоторые
формы бруцеллеза,
—
некоторые
формы токсоплазмоза,
—
некоторые
формы инфекционного мононуклеоза;
субфебрилитет
патоиммуновоспалительной природы
(имеет
место
при заболеваниях, временно манифестирующих
только
субфебрилитетом
с четким патоиммунным компонентом пато-
генеза):
—
хронический
гепатит любой природы,
—
воспалительные
заболевания кишечника (неспецифический
язвенный
колит (НЯК), болезнь Крона),
—
системные
заболевания соединительной ткани,
—
ювенильная
форма ревматоидного артрита, болезнь
Бехте-
рева;
субфебрилитет
как паранеопластическая реакция:
— при
лимфогранулематозе и неходжкинских
лимфомах,
— при
злокачественных новообразованиях любой
неустановлен-
ной
локализации (почки, кишечник, гениталии
и др.).
2.
Заболевания, как правило, не сопровождающиеся
изменением
в
крови показателей воспаления скорости
оседания эритроцитов
(СОЭ),
фибриногена, α2-глобулинов, С-реактивного
белка (СРБ):
нейроциркуляторная
дистония (НЦД);термоневроз
постинфекционный;гипоталамический
синдром с нарушением терморегуляции;гипертиреоз;
субфебрилитет
неинфекционного происхождения при
некоторых внутренних заболеваниях:
хронических железодефицитных анемиях,
В12-дефицитной анемии; язвенной болезни
желудка
и
двенадцатиперстной кишки.
3.
Физиологический субфебрилитет:
предменструальный;
конституционный.
Вопросы, которые необходимо уточнить у больного с субфебрилитетом.
1.
Сопровождалось ли повышение температуры
тела симптомами интоксикации?
2.
Длительность повышения температуры
тела.
3.
Эпидемиологический анамнез:
•
окружение
пациента, контакт с инфекционными
больными;
•
пребывание
за границей, возвращение из путешествий;
•
контакты
с животными.
5.
Вредные привычки.
6.
Фоновые заболевания.
7.
Травмы и оперативные вмешательства.
8.
Предшествующий прием медикаментов.
9.
Профессиональные вредности.
Как
и любая лихорадка, С. обусловлен
перенастройкой процессов теплообразования
и теплоотдачи в организме, что может
быть вызвано первичным усилением обмена
веществ либо дисфункцией центров
терморегуляции (Терморегуляция)
или их раздражением пирогенными
субстанциями инфекционной, аллергической
или иной природы. При этом возрастание
интенсивности обмена веществ в организме
проявляется не только лихорадкой, но и
усилением функции систем дыхания и
кровообращения, в частности учащением
пульса, пропорциональным повышению
температуры тела (см. Пульс).
Клиническое
значение С. в случаях, когда известны
его причины, ограничивается тем, что
выраженность С. отражает степень
активности обусловливающего его
заболевания. Однако С. часто имеет
самостоятельное диагностическое
значение, что особенно важно, когда он
является практически единственным
объективным симптомом еще не распознанной
патологии, а объективные признаки
болезни неспецифичны (жалобы на слабость,
утомляемость,
плохой аппетит
и т.д.) или отсутствуют. В подобных случаях
перед врачом стоит одна из наиболее
сложных диагностических задач, т.к. круг
заболеваний для дифференциальной
диагностики достаточно велик и включает
среди прочих прогностически тяжелые
заболевания, обязательно требующие их
исключения или как можно более ранней
диагностики. Поэтому даже у кажущихся
практически здоровыми молодых лиц
недопустимо без должного обследования
сразу ориентироваться на функциональную
природу С. (расстройства терморегуляции)
и ограничивать по этой причине объем
необходимых диагностических обследований.
При
обследовании больного с неясным С.
необходимо иметь в виду, что в его основе
чаще лежит заболевание
одной из следующих 5 групп: 1) хронические
болезни инфекционной этиологии, в т.ч.
туберкулез (Туберкулёз),
бруцеллез (Бруцеллёз),
инфекционный Эндокардит
и другие формы хронического Сепсиса
(при ослабленной иммунореактивности),
хронические тонзиллит
(Тонзиллит
хронический), синусит
(см. Придаточные
пазухи носа), Пиелонефрит,
аднексит (см. Сальпингоофорит)
и любая другая очаговая хроническая
инфекция;
2) болезни с иммунопатологической
(аллергической) основой, в т.ч. Ревматизм,
Ревматоидный артрит и другие Диффузные
заболевания соединительной ткани,
Саркоидоз, васкулиты (Васкулиты
кожи), Постинфарктный
синдром, Язвенный неспецифический
колит, Лекарственная
аллергия; 3) злокачественные
новообразования, в частности аденокарцинома
почки (см. Почки),
злокачественные лимфомы (см.
Лимфогранулематоз,
Лимфосаркомы, Парапротеинемические
гемобластозы и др.), гепатома,
Лейкозы; 4) болезни эндокринной системы,
особенно сопровождающиеся возрастанием
интенсивности обмена веществ, прежде
всего Тиреотоксикоз,
патологический климакс
(см. Климактерический
синдром), феохромоцитома
(см. Хромаффинома);
5) органические заболевания ц.н.с., в том
числе в исходе черепно-мозговой травмы
(Черепно-мозговая
травма) или нейроинфекции (особенно
осложненные гипоталамическими синдромами
(Гипоталамические
синдромы)), а также функциональные
расстройства деятельности центров
терморегуляции при неврозах и наблюдаемые
иногда в течение нескольких месяцев
после перенесенных тяжелых, в частности
инфекционных (особенно вирусных),
заболеваний. Связь С. с воздействием на
температурный центр
эндогенных пирогенных веществ отмечается
только при заболеваниях, относящихся
к первым трем из перечисленных групп
патологии.
Последовательность
диагностических исследований при
неясном С. определяется характером
жалоб больного, данными анамнеза
(перенесенное инфекционное заболевание,
контакт с больным туберкулезом, отклонения
в менструальном цикле и т.д.) и результатами
первичного обследования больного,
позволяющими предположить возможные
причины субфебрилитета. Если появление
С. четко связано с перенесенным острым
заболеванием инфекционной этиологии,
то в первую очередь исключают затяжное
его течение или переход в хроническую
форму (например, пневмонии) либо осложнение
воспалительными процессами той же
этиологии или вследствие вторичной
бактериальной инфекции на фоне вирусной
(в т.ч. обострение
имевшихся очагов хронической инфекции).
В случаях, когда между острым инфекционным
заболеванием (например, ангиной) и
появлением С. обнаруживается интервал
в 2—3 нед., исключают ревматизм,
васкулиты и другие заболевания,
возникающие вследствие сенсибилизации
организма инфекционными аллергенами
или продуктами повреждения
тканей в острой фазе инфекционного
заболевания. Лишь после тщательного
исключения связи С. с текущим инфекционным
или аллергическим процессом можно
предположить функциональное расстройство
терморегуляции в результате перенесенного
острого (обычно вирусного) заболевания,
но и в этих случаях необходимо наблюдение
за динамикой состояния больного в
течение 6—12 мес., за которые С. такого
генеза обычно исчезает.
В
тех случаях, когда анализ
обстоятельств возникновения С. не дает
оснований для предпочтения определенных
направлений диагностики, обследование
больного целесообразно провести по
нескольким направлениям в последовательности,
предполагающей постепенное ограничение
числа дифференцируемых причин С. и
возможность конкретизации плана
обследования в зависимости от получаемых
результатов. На первом этапе обследования
необходимо убедиться в истинности С.,
определить его характер
и исключить связь с лекарственной
аллергией у больных, уже получающих без
достаточных обоснований лекарственные
средства, особенно антибиотики.
Термометрию (Термометрия)
проводят проверенным градусником каждые
3 ч
в течение 2 дней подряд на фоне отмены
всех лекарственных средств. Если не
исключена возможность симуляции (у
истерических психопатов, призывников
в армию и т.п.), о которой следует подумать
в случаях, когда С., особенно высокий,
не сочетается с учащением пульса,
температуру измеряют в присутствии
медперсонала. У лиц с лекарственной
аллергией уже в первые 2 дня после отмены
лекарственных средств С. в большинстве
случаев значительно уменьшается или
исчезает. По данным проведенной
термометрии оценивают С. как низкий или
высокий и определяют суточные колебания
температуры тела с преимущественным
ее повышением утром, днем или вечером,
без связи или в связи с приемом пищи,
физическою нагрузкой, эмоциями. Высокий
С. возможен при системных инфекционных
процессах (туберкулез, бактериальный
эндокардит
и др.), наличии гнойных очагов хронической
инфекции, обострении диффузных заболеваний
соединительной ткани, лимфопролиферативных
заболеваниях (особенно при
лимфогранулематозе), аденокарциноме
почки, выраженном тиреотоксикозе.
Суточные колебания температуры свыше
1° наиболее характерны для инфекционных
процессов (особенно при максимальных
значениях температуры в вечерние часы),
но возможны и при других формах патологии,
однако чем меньше диапазон суточных
колебаний температуры, тем меньше
вероятность инфекционной этиологии С.
Следует учитывать также, что С., особенно
высокий, обычно намного легче переносится
больными с неинфекционной природой
лихорадки, чем инфекционной, а С. при
туберкулезе часто переносится легче,
чем при неспецифических бактериальных
инфекциях.
Термометрию
дополняют данными внимательного осмотра
всего тела больного и подробного
обследования (см. Обследование
больного), что может способствовать
конкретизации дальнейших диагностических
исследований. При осмотре кожи и слизистых
оболочек могут быть обнаружены признаки
анемии
(при опухолях, септических состояниях),
желтушность (при холангите, гемолитической
анемии, некоторых опухолях), пигментация
(при недостаточности надпочечников у
больных туберкулезом), аллергическая
сыпь,
пурпура при васкулите, глоссит,
хейлит и стоматит
при кандидамикозе, изменения миндалин
при обострении хронического тонзиллита,
увеличение щитовидной железы и т.д.
Необходимо тщательно пальпировать все
группы лимфатических узлов, увеличение
которых возможно при туберкулезе,
саркоидозе, лимфогранулематозе и других
вариантах злокачественной лимфомы,
метастазах опухолей и т.д. Пальпация
внутренних органов может дать основания
к целенаправленному исключению
аденокарциномы почки, пиелонефрита
(увеличение почки, болезненность),
болезней крови (увеличение селезенки),
внутрибрюшных опухолей. При перкуссии
легких особое внимание
уделяют изменениям перкуторного звука
над
верхушками и корнями легких, выслушивание
их проводят по сегментам и обязательно
непосредственно над диафрагмой по всему
ее периметру. При аускультации сердца
имеют в виду возможность выявления
признаков миокардита (приглушение
сердечных тонов, нарушения ритма),
эндокардита (появление сердечных шумов)
и обязательно оценивают соответствие
темпа сердечных сокращений высоте
лихорадки. Особое внимание уделяют
состоянию вегетативных функций и
характеру выявляемых отклонений. Так,
сочетание выраженной тахикардии,
систолической артериальной гипертензии,
обильной подмышечной потливости, тремора
кистей (обычно теплых и влажных) даже
при отсутствии глазных симптомов
тиреотоксикоза обязывают его исключить
(в крови исследуют концентрацию
трийодтиронина и тироксина). Сходные
симптомы при умеренной тахикардии,
холодных кистях и стопах, выраженных
кожных вазомоторных реакциях более
характерны для нейрогенной вегетативной
дисфункции и вегетативной дисфункции,
развивающейся при патологическом
климаксе. Диагностическое значение
имеет и выявление сегментарной потливости,
например ночной потливости затылочной
части головы, шеи и верхней половины
туловища (характерна для инфекционного
процесса в легких, например хронической
пневмонии), потливости поясничной
области (при пиелонефрите), резкой
потливости ладоней (при нейрогенной
вегетативной дисфункции).
Независимо
от результатов первичного обследования
больного во всех случаях проводят
клинические анализы крови и мочи,
рентгенографию грудной клетки, пробу
Манту, электрокардиографию, а при
появлении в связи с первичным обследованием
какой-либо диагностической версии
назначают соответствующие специальные
исследования (урологическое,
гинекологическое и т.д.), необходимость
которых на этом этапе обследования
может потребовать госпитализации
больного. Если результаты проведенных
исследований недостаточны для суждения
о возможной природе С. даже в категориях
общей патологии (является он инфекционным,
аллергическим или иным), то следующий
этап диагностики включает проведение
амидопириновой (пирамидоновой) пробы,
одновременное измерение температуры
тела в обеих подмышечных впадинах и в
прямой кишке (так называемая термометрия
в трех точках), исследование в крови так
называемых белков острой фазы воспаления
(α2 и
γ-rлoбулины, С-реактивный протеин и др.).
В условиях стационара лабораторные
исследования крови могут быть значительно
шире и включать так называемые
ревматические пробы, исследование
ферментов (например, альдолазы, щелочной
фосфатазы),
парапротеинов, фетопротеина, фракций
Т- и В-лимфоцитов, титра антител к
различным аллергенам и др.
Амидопириновая
проба основана
на свойстве жаропонижающих средств, в
частности амидопирина, подавлять влияние
на температурный центр эндогенных
пирогенных веществ, в то время как на
лихорадку, обусловленную иными причинами
(например, при тиреотоксикозе, нейрогенной
вегетативной дисфункции), они не влияют.
Проба проводится в течение 3 дней в
условиях одинакового режима питания и
физической активности. Температуру
тела измеряют в течение дня каждый час
с 6 до 18 ч,
не используя в первый и третий дни
никаких лекарственных средств, а в
течение второго дня — на фоне приема
0,5% раствора амидопирина, который в 6 ч
утра принимают в дозе 60 мл,
а затем каждый час (одновременно с
измерением температуры) по 20 мл
(всего 300 мл
или 1,5 г
амидопирина в день). Исчезновение С. в
день приема амидопирина (положительная
проба) свидетельствует о наибольшей
вероятности инфекционной этиологии
лихорадки, хотя при этом не исключаются
аденокарцинома почки, лимфогранулематоз
и другие неинфекционные заболевания,
при которых образуются эндогенные
пирогены.
Положительная амидопириновая
проба при отсутствии диагностической
версии требует привлечения к участию
в диагностическом процессе разных
специалистов, в т.ч. фтизиатра,
инфекциониста, оториноларинголога,
стоматолога, уролога, гинеколога,
гематолога: нередко необходим их
консилиум.
При отрицательной амидопириновой пробе
круг дифференцируемых заболеваний на
этом этапе обследования ограничивают
неинфекционной патологией, исключая
прежде всего опухоли,
тиреотоксикоз и аллергические заболевания.
Заключение
о связи С. с первичным расстройством
терморегуляции обосновывается как
исключением других его причин, так и
наличием хотя бы 2 из следующих 5 признаков:
заболевание или травма
ц.н.с. в анамнезе: наличие других проявлений
вегетативной дисфункции (особенно
соответствующих гипоталамическому
синдрому); связь повышения температуры
тела с приемом пищи, физической и
эмоциональной нагрузками; патологические
результаты измерения температуры в
трех точках — асимметрия
в подмышечных впадинах (разница более
0,3°) и тенденция к подмышечноректальной
изотермии (разница менее 0,5°); значительное
уменьшение или исчезновение С. на фоне
применения сибазона (диазепама,
седуксена).
Лечение
собственно субфебрилитета (применение
жаропонижающих средств) противопоказано.
Во всех случаях проводится лечение
только основного заболевания или
лежащего в основе С. патологического
процесса (например, воспаления). В
случаях, когда С. обусловлен первичными
расстройствами терморегуляции и
представляется одним из ведущих
проявлений вегетативной дисфункции, в
комплексную терапию целесообразно
включать воздушные ванны
и водные закаливающие процедуры (см.
Закаливание),
начиная с применения воды комнатной
температуры короткими (до 1 мин)
сеансами (риск простуды у больных с С.
повышен!), которые постепенно удлиняют
и очень постепенно на (1—2° в нед.) снижают
температуру воды. Больные должны
одеваться так, чтобы исключить перегревание
тела с появлением потливости при ходьбе
и в транспорте. Одежда,
особенно нижнее белье, по возможности
не должна содержать синтетических
материалов.
Соседние файлы в предмете Поликлиническая терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
25.01.20201.18 Mб2Классификация пневмоний.ppsx
- #
- #
Источник

Синдром лихорадки в практике врача-терапевта поликлиники

• Лихорадка – повышение температуры тела в результате неспецифической защитноприспособительной реакции организма, характеризующейся неспецифической перестройкой терморегуляции и возникшей в ответ на воздействие патогенных раздражителей. • В 1868 г. немецкий клиницист Wunderlich указал на значение измерения температуры тела, после чего термометрия стала одним из методов объективизации и количественной оценки заболевания.

Различают лихорадку: • инфекционно-воспалительной природы; • неинфекционного генеза. Регуляция температуры тела осуществляется при сложном взаимодействии нервной, эндокринной и иммунной систем. Наиболее часто пусковым звеном в развитии гипертермии являются экзогенные пирогены (бактерии, вирусы, токсины и т. д. ), которые при попадании в организм стимулируют выработку эндогенных пирогенов (ИЛ-1, ИЛ-6, ФНО-α, α-, β-, g-интерфероны).
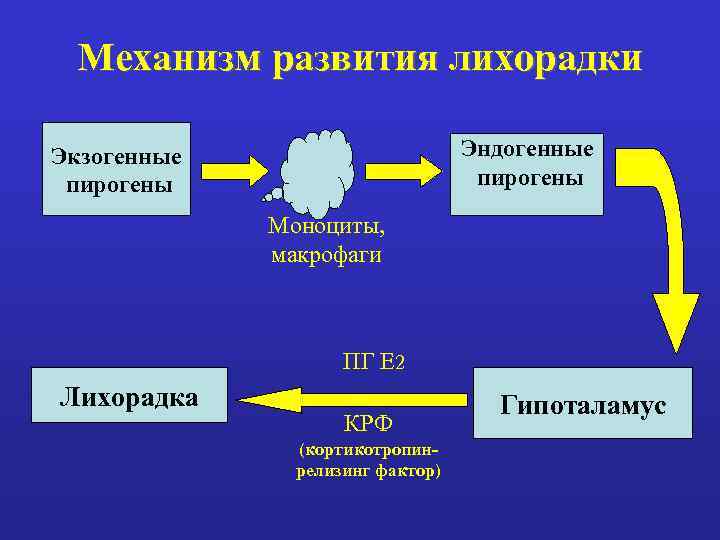
Механизм развития лихорадки Эндогенные пирогены Экзогенные пирогены Моноциты, макрофаги ПГ Е 2 Лихорадка КРФ (кортикотропинрелизинг фактор) Гипоталамус

Фазы (периоды) течения лихорадки: • продромальный период; • период подъема температуры; • период относительной стабильности; • период снижения температуры.

Негативные последствия лихорадки: • Тахикардия (повышение t° тела на 1°С ЧСС увеличивается на 10 -15 уд. в мин. ) • Экстрасистолия (токсическое действие, повышение активности САС) • Повышение АД, при снижении t° – падение АД до коллапса) • Потеря жидкости ( за счет потоотделения /до 1 л/сут. / и гипервентиляции), снижение ОЦК • Нарушение двигательной секреторной и абсорбционной активности ЖКТ

Негативные последствия лихорадки: • Нарушения со стороны ЦНС (вплоть до спутанного сознания) • Повреждающее действие на почки (транзиторная протеинурия, цилиндрурия, повышение креатинина) • Усиление окислительно-восстановительных процессов, увеличение потребления кислорода, возможно повышение уровня глюкозы, потеря белка до 300 -400 г/сут. , развитие метаболического ацидоза • Активация латентной герпесвирусной инфекции

Одной из диагностических проблем в клинической практике являются лихорадки неясного генеза (ЛНГ) • Термином «лихорадка неясного генеза» (был введен Bean в 1967 г. ) обозначаются клинические ситуации, при которых лихорадка является основным или единственным признаком различных заболеваний, диагноз которых остается неясным после проведения обычного (рутинного), а в ряде случаев и дополнительного обследования.

Критерии, позволяющие расценить клиническую ситуацию как ЛНГ: • наличие у больного температуры 38°С и выше; • длительность лихорадки 3 недели и более или периодические подъемы температуры в течение этого срока; • неясность диагноза после проведения обследования пациента с помощью общепринятых (рутинных) методов исследования.

Группы ЛНГ: • «классический» вариант ЛНГ, включающий наряду с известными ранее лаймскую болезнь, синдром хронической усталости; • ЛНГ на фоне нейтропении; • нозокомиальные ЛНГ • ЛНГ, связанные с ВИЧ-инфекцией

Причины ЛНГ: • генерализованные или локальные инфекционно-воспалительные процессы (3050%) • опухолевые заболевания – 20 -30% • системные поражения соединительной ткани (системные васкулиты) – 10 -20% • прочие заболевания, разнообразные по этиологии, патогенезу, методам диагностики, лечения и прогнозу – 10 -20% • примерно у 10% больных причину ЛНГ расшифровать не удается, несмотря на использование современных методов обследования

Заболевания, которые могу проявляться лихорадкой: А. Более часто встречаемые заболевания. • Туберкулез. • Злокачественные (реже доброкачественные) новообразования неуточненной локализации. • Некоторые формы гемобластозов. • Очаги бактериальной, реже паразитарной инфекции (чаще в брюшной полости). • Диффузные болезни соединительной ткани.

Заболевания, которые могу проявляться лихорадкой: А. Относительно редко встречаемые заболевания. • Гранулематозные поражения неуточненной природы и локализации. • Нейроэндокринные заболевания. • Лекарственная болезнь. • Лихорадочная форма периодической болезни. • Дебюты некоторых относительно редких заболеваний (НЯК, миксома предсердия, ТЭЛА) • Лихорадка, природа которой остается невыясненной, несмотря на повторные и тщательные обследования больного.

Варианты ЛНГ: 1. Лихорадка в течение длительного периода является единственным проявлением болезни или сочетается с такими неспецифическими симптомами, как слабость, потливость, повышенная возбудимость при отсутствии воспалительных острофазовых сдвигов в плазме крови и локальных проявлений болезни

Варианты ЛНГ: 2. Лихорадка сочетается с неспецифическими, порой весьма выраженными острофазовыми реакциями (увеличенная СОЭ, увеличение фибриногена, выраженные изменения в структуре глобулиновых фракций и др. ) при отсутствии локальной патологии, выявляемой клинически и при использовании инструментальных методов исследования (Rg, эндоскопические, УЗИ и т. д. ). Результаты лабораторных исследований исключают при этом данные в пользу какой-либо острой специфической инфекции.

Варианты ЛНГ: 3. Лихорадка сочетается с выраженными неспецифическими острофазовыми реакциями, так и с органными изменениями невыясненной природы (артралгии, боли в брюшной полости, небольшой выпот в плевральную полость, гепатомегалия и др. ). Варианты сочетаний органных изменений могут быть самыми различными, не связанными единым механизмом. В этих случаях следует прибегнуть к более информативным лабораторным, функциональноморфологическим и инструментальным методам исследования.

Формы туберкулеза, сопровождающиеся ЛНГ: • милиарный ТБК • диссеминированные формы с внелегочными поражениями (периферических и мезентериальных лимфатических узлов, серозных оболочек, печени, селезенки, урогенитального тракта, позвоночника)

Трудности диагностики туберкулеза: • могут отсутствовать изменения в легких с характерной локализацией; • могут отсутствовать анамнестические указания; • могут отсутствовать данные бактериоскопии мокроты и др. биологических жидкостей (не у всех больных можно получить материал на исследование); • туберкулиновые пробы отражают состояние клеточного иммунитета и могут быть отрицательными или невыраженными у больных с иммунодефицитом

Для распознавания туберкулеза имеют значение: • проведение ПЦР (100% специфичность); • проведение офтальмоскопии для выявления хориоретинита; • выявление кальцинатов в селезенке; • морфологическое исследование органов и тканей (лимфоузлы, печень др. ), проведение лапароскопии.

Нагноительные заболевания брюшной полости: • абсцессы брюшной полости и таза (поддиафрагмальный, подпеченочный, внутрипеченочный, межкишечный, тубоовариальный, паранефральный); • холангиты; • апостематозные нефриты.

Необходимо обратить внимание на: • анамнестические данные (операции, травмы живота, наличие заболеваний кишечника, ЖВП, тяжелых фоновых заболеваний – СД, цирроз печени, алкоголизм, лечение ГКС • высокое стояние купола диафрагмы; • развитие реактивного выпотного плеврита

Методы дополнительного исследования: • УЗИ брюшной полости (нередко повторные) • КТ-исследование (ЯМРТ) • лапароскопия • лапаротомия (при необходимости)

Инфекционный эндокардит: • первичный на неизмененных клапанах (нет аускультативной картины порока), источники (панариций, остеомиелит, эндометрит) выявляется не всегда; • эндокардит на измененных клапанах. • результаты посева крови у 30% больных отрицательные (нарушение правил забора крови, назначение антибиотиков, необычная флора).

Инфекционный эндокардит (необходимы исследования): • повторные (до 6 -8) микробиологические исследования крови • повторные эхокардиографические исследования

Остеомиелит: • Наиболее частая локализация – позвоночник, кости таза, стопы. • Проявления костного поражения – от незначительного дискомфорта, до выраженного болевого синдрома. • В анамнезе указания на травмы, характер профессиональной деятельности

Остеомиелит (необходимы исследования): • Рентгенологическое исследование соответствующих участков скелета. • Компьютерная томография. • Радиоизотопное сканирование костей. • Биопсия кости.

Инфекции, часто сопровождающиеся ЛНГ: • Пиелонефрит • Холангит • Гепатит В и С • Цитомегаловирусная инфекция. • Инфекционный мононуклеоз (ПЦР) • ВИЧ-инфекция

Опухолевые заболевания: • Лимфопролиферативные заб?
