Липофиброма молочной железы код по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Лечение
- Диагностика
Названия
Название: Фибролипома молочной железы.
Фибролипома молочной железы
Описание
Фибролипома молочной железы. Доброкачественная опухоль, состоящая из жировой и фиброзной ткани. Обычно возникает у женщин старше 40 лет. Представляет собой плотный подвижный безболезненный узел, не спаянный с кожей и подлежащими тканями. Течение длительное, бессимптомное. При увеличении может вызывать видимую деформацию молочной железы. Возможна кальцификация. Озлокачествление наблюдается редко. Основанием для постановки диагноза становятся данные осмотра, результаты маммографии, УЗИ молочной железы и других исследований. Лечение хирургическое. При небольших фибролипомах, не вызывающих косметического дефекта, иногда ограничиваются наблюдением..
Дополнительные факты
Фибролипома молочной железы – разновидность липомы, доброкачественное новообразование, состоящее из жировой и соединительной фиброзной ткани. Чаще диагностируется в преклимактерическом или климактерическом периоде. Реже встречается у молодых девушек. Обычно бывает одиночной. Иногда выявляются множественные липомы, расположенные в разных частях тела (липоматоз). Малигнизация наблюдается редко, характерно длительное течение, фибролипома молочной железы может существовать годами и даже десятилетиями, не увеличиваясь или незначительно увеличиваясь в диаметре. Наиболее высокий риск озлокачествления отмечается при интенсивном росте фибролипом в преклимактерическом периоде. Лечение проводят специалисты в сфере онкологии и маммологии..

Фибролипома молочной железы
Причины
Причины развития фибролипомы точно не установлены. Одни исследователи полагают, что новообразование возникает в результате нарушений эмбриогенеза (внутриутробного образования нетипичных клеток жировой ткани в области молочной железы). Другие ученые считают, что основным фактором в развитии заболевания являются системные расстройства обмена. Кроме того, специалисты акцентируют внимание на возможной связи фибролипом молочной железы с изменениями гормонального фона – в пользу такой связи свидетельствует частая манифестация болезни в период гормональной перестройки организма (в климаксе или преклимаксе)..
В числе других факторов, способствующих развитию фибролипомы, указывают заболевания гипофиза, щитовидной железы, печени и поджелудочной железы. Существуют предположения, что риск возникновения фибролипомы молочной железы возрастает при алкоголизме, сахарном диабете, проживании в неблагоприятных экологических условиях и длительном психоэмоциональном напряжении. В некоторых случаях выявляется наследственная предрасположенность..
Симптомы
Заболевание чаще развивается у женщин старше 40 лет. Может долгое время протекать бессимптомно, впервые выявляется во время очередного самоосмотра либо осмотра маммолога. При расположении в глубине молочной железы небольшие узлы иногда не прощупываются, опухоль обнаруживается только при проведении планового УЗИ или маммографии. Фибролипома молочной железы представляет собой плотное, эластичное, безболезненное подвижное новообразование. Узел не спаян с окружающими тканями, кожа над опухолью не изменена..
Диаметр фибролипомы молочной железы колеблется от 1-2 до 10 и более сантиметров. Крупные новообразования вызывают видимую деформацию молочной железы. При длительном течении в толще опухоли могут откладываться соли кальция. В подобных случаях узел приобретает хрящевую плотность, возможны боли и дискомфорт при ношении бюстгальтера и давлении на область поражения. Скорость роста существенно различается. Одни фибролипомы молочной железы существуют годами, практически не увеличиваясь в размере, другие проявляют признаки быстрого роста. Быстрое увеличение опухоли, особенно – у женщин предменопаузального и менопаузального возраста свидетельствует о повышении риска малигнизации..
Ассоциированные симптомы: Боль в грудной клетке..
Лечение
Диагноз устанавливается на основании анамнеза, внешнего осмотра и данных дополнительных исследований. В пользу доброкачественного характера новообразования свидетельствует подвижность узла, неизмененная кожа и отсутствие спаек с окружающими тканями. Наличие фиброзной ткани можно предположить, исходя из плотной упругой консистенции опухоли. Для подтверждения диагноза используют маммографию и УЗИ молочной железы. В сомнительных случаях назначают КТ молочной железы, термомаммографию и анализ крови на онкомаркеры. При сохранении диагностических затруднений проводят биопсию молочной железы..
Лечение фибролипомы молочной железы оперативное. Абсолютными показаниями к хирургическому вмешательству являются быстрый рост опухоли, наличие существенного косметического дефекта, боли и неприятные ощущения, обусловленные кальфицикацией новообразования. Кроме того, фибролипому молочной железы рекомендуют удалять в период планирования беременности, чтобы избежать возможного роста узла на фоне изменений гормонального статуса и предотвратить проблемы в период лактации..
Диагностика
Обычно осуществляют энуклеацию опухоли. При подозрении на злокачественное перерождение возможна секторальная резекция молочной железы. При небольших узлах решение об операции принимается индивидуально. При отсутствии роста возможно длительное наблюдение. Больным фибролипомой молочной железы рекомендуют регулярно посещать маммолога и проходить маммографию. Консервативная терапия с использованием рассасывающих препаратов малоэффективна. Прогноз благоприятный..
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Классификация
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Липома молочной железы.
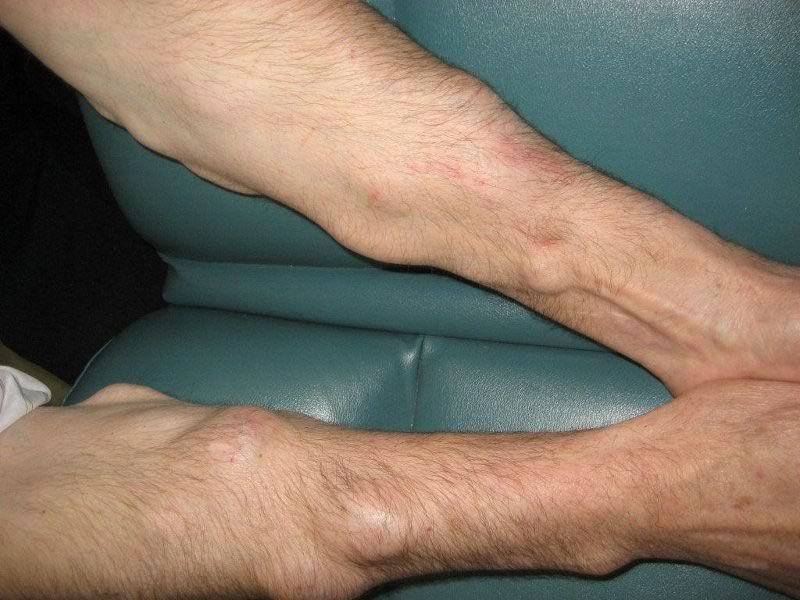
Множественные липомы
Описание
Липома молочной железы. Доброкачественная опухоль груди, происходящая из жировой ткани. Обычно рост неоплазии не сопровождается болью или другими дискомфортными ощущениями. Липома выявляется случайно в виде округлого, гладкого, эластичного, безболезненного объемного образования. Диагностируется с использованием методов ультразвукового исследования, маммографии и цитологического анализа материала, полученного с помощью аспирационной биопсии. При отсутствии клинических симптомов показано наблюдение в динамике. Большие и быстрорастущие опухоли удаляют хирургически путем энуклеации, аспирации или секторальной резекции..
Дополнительные факты
Липомы (жировые опухоли, жировики) молочных желез могут быть как самостоятельным заболеванием, так и проявлением липоматоза — множественного поражения организма подобными неоплазиями, обычно имеющего наследственный характер. Липомы составляют до 10% случаев объемных образований, выявляемых в груди. Чаще патологию диагностируют у женщин после 40 лет, вступивших в период инволютивных изменений. У 94-95% пациенток опухоль расположена поверхностно и отличается небольшими размерами (не более 2 см). У больных репродуктивного возраста жировые неоплазии имеют разное гистологическое строение, в климактерическом периоде чаще выявляют липомы с фиброзными элементами..
Симптомы
Ассоциированные симптомы: Боль в грудной клетке. Боль в молочной железе..
Причины
Образование жировой опухоли груди — полиэтиологический процесс, который может быть вызван как внутренними (генетическими, метаболическими и гормональными), так и внешними факторами. Хотя специалисты в сфере маммологии не пришли к окончательным выводам о причинах возникновения липом, было предложено несколько теорий происхождения этих новообразований. Основными из них являются:
• Генетическая. Доброкачественное разрастание жировой ткани в молочной железе может быть проявлением наследственной патологии, возникающей при дефекте гена HMG I-C и некоторых других участков хромосом. Обычно в таких случаях липомы являются множественными и служат одним из клинических проявлений наследуемых липоматозов: синдромов Вернея-Потена, Грама, Деркума, Роша-Лери..
• Гормональная. Поскольку заболевание чаще выявляют у женщин старше 40-45 лет, некоторые авторы с вязывают его происхождение с гормональной перестройкой, происходящей в климактерическом возрасте. Образование липомы может стать результатом сбоя процессов естественной инволюции молочной железы или метаболического менопаузального синдрома..
• Обменная. У части пациенток с липомой груди в крови повышена концентрация ЛПНП (липопротеидов низкой плотности). Плохо проникая через эндотелий сосудов, такие жиры накапливаются в тканях и инкапсулируются. Уровень ЛПНП повышается при гиподинамии, избыточном потреблении продуктов животного происхождения, дефектах ферментных систем..
• Экзогенная. Физиологичное распределение клеток жировой ткани управляется тонкими механизмами внутренней саморегуляции. К их сбою и локальному накоплению жира в молочных железах могут привести местные повреждающие факторы: травмы груди, термические воздействия (ожоги, отморожения), разрезы при пластических операциях, ношение неудобного белья..
Наиболее вероятно, что образование липом в тканях молочной железы происходит при сочетании нескольких названных причин. Некоторые исследователи указывают на роль соблюдения правил личной гигиены в возникновении патологии жировой ткани из-за накопления так называемого кожного сала, производимого сальными железами кожи. Однако в развитии жировиков грудных желез эта причина не является ведущей..
Патогенез
Основным механизмом формирования липом в грудных железах является опухолевидный рост образования без возникновения атипии клеток. По данным многочисленных гистологических исследований, в большинстве случаев жировая неоплазия происходит из одной камбиальной клетки, в результате клонирования (размножения) которой формируется вся популяция. Подтверждением этой гипотезы патогенеза служит дольчатая структура многих липом и выявление в них клеток с высокой митотической активностью. Кроме адипоцитов в состав таких новообразований могут входить мышечные, сосудистые и фиброзные клеточные элементы..
Классификация
При определении типа липомы молочной железы оценивают ее гистологический состав, локализацию, степень отграничения от окружающих тканей. Размеры неоплазии в классификации обычно не учитывают. Ключевой критерий отнесения новообразования к определенному виду — соотношение жировых, фиброзных, мышечных и сосудистых элементов в его структуре. Соответственно различают:
• Классические липомы, представленные исключительно жировыми клетками (адипоцитами)..
• Липофибромы, состоящие из жировой и соединительной ткани с преобладанием первой..
• Фибролипомы, в составе которых преобладают соединительнотканные элементы, но присутствует и жир..
• Ангиолипомы, содержащие в жировой ткани значительное количество кровеносных сосудов..
• Миксолипомы, жировые клетки которых продуцируют слизь, накапливающуюся в новообразовании..
• Миолипомы, объединяющие в структуре жировые дольки и гладкомышечные волокна..
Миолипомы и миксолипомы в ткани грудных желез встречаются крайне редко, основной формой заболевания являются классические липомы и фибролипомы. Обычно доброкачественные жировые неоплазии молочных желез бывают единичными, реже — попарно-симметричными или множественными. Для оценки прогноза и выбора врачебной тактики важно определить, как опухоль отграничена от других тканей и где она находится. С учетом этих критериев выделяют:
По степени отграничения:
• Узловые липомы — хорошо сформированные новообразования с капсулой из соединительной ткани..
• Диффузные липомы — редко встречающиеся неоплазии, которые проникают в окружающую жировую клетчатку..
По локализации:
• Подкожные липомы, не проникающие в паренхиму грудной железы..
• Интрамаммарные липомы, локализующиеся между дольками груди..
• Глубокие липомы, расположенные за молочной железой..
Возможные осложнения
Обычно липомы груди причиняют только косметическое неудобство. Подтвержденных статистических данных о частой малигнизации таких новообразований нет – считается, что жировики мало склонны к перерождению в липосаркому. Риск возрастает в случаях, когда неоплазия имеет большие размеры и регулярно подвергается травматическим воздействиям. Новообразования с соединительной тканью в своем составе иногда склонны к кальцификации, при этом за счет уплотнения и давления на нервные волокна могут возникать болезненные ощущения. Одним из редких осложнений липом является их нагноение или некроз вследствие нарушения кровоснабжения..
Диагностика
Поскольку липома молочной железы не имеет специфической симптоматики, основными диагностическими методами становятся инструментальные и лабораторные исследования. С их помощью можно точно определить локализацию неоплазии, ее размеры, форму и гистологическое строение. Это позволяет исключить другие виды новообразований и выбрать оптимальную врачебную тактику. Для постановки диагноза наиболее информативны:
• УЗИ молочных желез. Образование имеет четкие контуры, является изо- или гиперэхогенным. Повышенная плотность тканей характерна для неоплазий с фиброзным компонентом..
• Маммография. На снимке липома представлена рентгенопрозрачным (серым) образованием с четким контуром и рентгеноконтрастной капсулой. Диффузные опухоли таким методом выявить сложно..
• Пункционная биопсия груди. Наиболее достоверный способ, позволяющий точно определить состав неоплазии. Обычно материал для цитологического исследования получают аспирационным методом..
Дифференциальная диагностика
Дифференциальная диагностика липомы выполняется с узловыми формами мастопатии, фиброаденомами и другими доброкачественными опухолями молочных желез, раком груди, липосаркомой, инволюцией грудных желез по липо-фиброзному или фиброзно-кистозному типу. При необходимости дополнительно назначают МРТ, КТ, исследование уровня онкомаркеров крови (гликопротеина CA 15-3 и тд ). К постановке диагноза может привлекаться онколог-маммолог..
Лечение
В подавляющем большинстве случаев при подтвержденном диагнозе доброкачественной липомы пациенткам с небольшими новообразованиями и отсутствием боли рекомендовано динамическое наблюдение. Такие женщины 1-2 раза в год должны проходить осмотр у маммолога и маммографию. Эффективных консервативных методов лечения жировых опухолей не существует. Некоторые специалисты сообщают о рассасывании образований диаметром до 2 см после введения в них глюкокортикоидного препарата дипроспана. Однако такой подход широкого распространения не получил, достаточного массива достоверных данных о его результативности пока что не накоплено. При ускорении роста опухоли, наличии грубого косметического дефекта, значительных болевых ощущениях рекомендовано хирургическое удаление неоплазии. Способ выполнения операции и объем вмешательства определяются с учетом типа липомы:
• Энуклеация опухоли с капсулой. Показана при узловых новообразованиях. Вылущивание неоплазии с окружающей ее оболочкой позволяет предотвратить рецидив. Вмешательство выполняется традиционным способом при помощи скальпеля, с использованием лазерного или радиоволнового аппарата..
• Аспирация содержимого опухоли. Жировая ткань удаляется через прокол кожи молочной железы и капсулы новообразования. Рубцов после такого вмешательства не остается. Недостатком метода является невозможность удалить оболочку липомы. В последующем это может привести к рецидиву опухолевого процесса..
• Секторальная резекция груди. Операция показана при диффузных формах липомы, больших опухолях и подозрении на злокачественный характер новообразования. Неоплазия иссекается в пределах здоровых тканей груди по нанесенным под УЗИ-контролем контурам..
Прогноз
Прогноз благоприятный. Опухоль растет очень медленно и обычно не доставляет неприятных ощущений. При правильно проведенном оперативном вмешательстве заболевание не склонно к рецидивированию..
Профилактика
Первичная профилактика липом груди предполагает исключение факторов, способствующих неогенезу, в первую очередь травматических и других повреждений. Рекомендуется рациональный прием гормональных препаратов, ограниченное выполнение вмешательств, способных спровоцировать дисгормональные состояния, достаточная двигательная активность и здоровое питание. Задачей вторичной профилактики является своевременное обнаружение опухоли и исключение злокачественного характера новообразования..
Источник
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Категории МКБ:
Доброкачественное новообразование молочной железы (D24)
Разделы медицины:
Онкология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
По определению ВОЗ (Женева, 1984) мастопатия – дисплазия молочной железы, фиброзно-кистозная болезнь, характеризующаяся широким спектром пролиферативных и регрессивных изменений ткани молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов. Эти изменения сочетаются в различных вариантах, что может вызвать появление пальпируемого узла.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Доброкачественные новообразования молочной железы (фиброаденома, киста, липома, цистаденома, локализованный фиброаденоматоз и т.д.)
Код протокола:
D 24 –Доброкачественные новообразования молочной железы
Сокращения, используемые в протоколе:
РМЖ – рак молочной железы
ДГМЖ – дисгормональная гиперплазия молочной железы
Дата разработки протокола: апрель 2013 г.
Категория пациентов: пациенты с наличием в молочных железах доброкачественных новообразований.
Пользователи протокола: врачи-маммологи медицинских учреждений.
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация
Гистологическая классификация доброкачественных опухолей молочной железы (ВОЗ, 1984)
I. Эпителиальные опухоли:
1. интрадуктальная папиллома
2. аденома соска
3. аденома: а) тубулярная; б) лактирующая
4. прочие
II. Смешанные соединительно-тканные и эпителиальные опухоли:
1. фиброаденома:
а) периканакулярная (околопротоковая) фиброаденома;
б) интраканакулярная (внутрипротоковая) фиброаденома
2. листовидная опухоль (кистозная карцинома филлоидная)
III. Другие типы опухолей:
1. опухоли мягких тканей
2. опухоли кожи
IV. Неклассифицируемые опухоли.
V. Дисплазия молочной железы (фиброзно-кистозное заболевание)
VI. Опухолеподобные процессы:
1. эктазия протока
2. воспалительные псевдоопухоли
3. гамартома
4. гинекомастия
5. прочие
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические исследования, которые необходимо выполнять при первичном обращении больной до начала лечения:
Лабораторные исследования:
– Общий анализ крови
– Группа крови, Rh-фактор
– Общий анализ мочи
– Биохимический анализ крови (мочевина, билирубин, глюкоза, белок)
– RW (реакция Вассермана)
– Коагулограмма
– Анализ крови на ВИЧ, HbsAg, гепатит В и С
Инструментальная диагностика:
-УЗИ молочных желез и регионарных зон
– Маммография
– Флюорография
– ЭКГ
Морфологическая диагностика
– цитологическая (пункционная) биопсия (тонкоигольная биопсия).
– трепан-биопсия или секторальная резекция молочной железы.
Дополнительные диагностические мероприятия:
– Консультация гинеколога (по показаниям)
– Консультация эндокринолога (по показаниям)
– УЗИ органов малого таза, щитовидной железы (по показаниям)
– МРТ или рентгенография турецкого седла (для исключения гормон продуцирующих опухолей гипофиза) (по показаниям)
Жалобы и анамнез
Жалобы: образование в молочной железе Анамнез: Наличие онкологических заболеваний у близких родственников, раннее начало или позднее наступление менархе (до 12 лет), неспособность к деторождению, поздний климактерический период (старше 55 лет), поздний возраст первой беременности и первых родов (старше 30 лет), неконтролируемый прием ОК или ГЗТ, гинекологические заболевания (миома матки, эндометриоз, эндометрит и т.д.), патология щитовидной железы увеличивает риск развития образований молочной железы.
При осмотре определяют:
– симметричность расположения и форму молочных желез;
– уровень стояния сосков и их вид (втяжение, отклонение в сторону);
– состояние кожи (гиперемия, отек, морщинистость, втяжения или выпячивания на ней, сужение ареолярного поля и т.д.);
– патологические выделения из соска (количество, цвет, длительность);
– наличие отека руки на стороне поражения.
Пальпация молочных желез проводится в вертикальном и горизонтальном положениях.
Пальпация регионарных и шейно-надключичных лимфатических узлов (как правило, производят в вертикальном положении).
Лабораторная диагностика: диагностического значения не имеет.
Инструментальная диагностика
Рентгенологическая диагностика является одним из ведущих методов выявления доброкачественных заболеваний и рака молочной железы, особенно если опухоль небольших размеров и не пальпируется.
Маммография показана всем больным в возрасте 40 лет и старше. Методы обследования, которые необходимо выполнить больной до начала лечения:
а) пункционная биопсия опухоли с цитологическим исследованием и/или трепан-биопсия.
б) ультразвуковое исследование органов малого таза;
в) рентгенологическое исследование легких;
г) ультразвуковое исследование молочных желез, регионарных лимфоузлов.
Маммография и УЗИ дополняют друг друга, т.к. при маммографии могут быть видны опухоли, которые не определяются при УЗИ, и наоборот.
Показания для консультации специалистов: при наличии сопутствующих заболеваний.
Дифференциальный диагноз
Дифференциальная диагностика включает в себя исключение плазмоцитарного мастита, рака молочной железы, особенно отечно-инфильтративной формы, болезни Педжета, маститоподобного, «панцирного» и язвенно-некротического рака молочной железы.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цель лечения: удаление доброкачественных образований молочной железы.
Немедикаментозное лечение:
– режим,
– диета питание богатое белками, витаминами,
– здоровый образ жизни,
– регулярное обследование (1 раз в 6 мес.),
– борьба с ожирением.
Медикаментозное лечение проводится при образованиях до 1 см. (стандартной схемы лечения нет. Лечение как при фиброзно-кистозной болезни).
Другие виды лечения не проводятся.
Хирургическое вмешательство является основным методом лечения доброкачественных новообразований молочной железы.
Выполняется секторальная резекция молочной железы со срочным гистологическим исследованием удаленного операционного материала.
Основные виды оперативных вмешательств
Лампэктомия
Удаление опухоли обычно выполняется по поводу фиброаденомы. Кожный разрез делается либо над самой опухолью, либо по краю ареолы (околососковый кружок), либо по субмаммарной складке (складка под молочной железой). Два последних варианта более эстетичны. Обычно, через год рубец от такого разреза довольно трудно найти. Производится удаление самой опухоли, при этом не повреждаются протоки молочной железы (и не возникает проблем для последующего кормления грудью), не возникает деформации железы, не возникает дефицита объѐма железы. Ушивается «ямка» в месте расположения опухоли, накладывается внутрикожный шов.
Секторальная резекция молочной железы
Такую операцию делают при узловой мастопатии (сборный диагноз, включающий и ситуации с уплотнением в молочной железе неизвестной природы). Кожный разрез производят либо над уплотнением, либо по краю ареолы, либо по субмаммарной складке. Удаляется уплотнение, образовавшийся дефект ткани железы ушивается, накладывается внутрикожный шов.
Особая техника секторальной резекции применяется при внутрипротоковой папилломе (обычно это маленькая опухоль, расположенная в протоке и проявляющаяся выделениями из соска). В проток вводится красящее вещество. Кожный разрез делается по краю ареолы, за соском находят прокрашенный проток, в этом месте его пересекают, выделяют к периферии от соска с тем, чтобы была удалена папиллома. Ушивается ткань железы и кожа внутрикожным швом.
Центральная резекция молочной железы
Применяется при внутрипротоковой папилломе, когда еѐ не удаѐтся локализовать, при множественных внутрипротоковых папилломах, располагающихся в центральных отделах протоков. Операция приемлема в тех случаях, когда не предвидится кормление грудью. После кожного разреза, выполненного по краю ареолы, за соском пересекают все протоки. Ткань железы с центральными отделами протоков выделяют на 2–3 см и удаляют. Дефект ткани железы ушивается, накладывается внутрикожный шов.
Используется при аденоме соска – редкой доброкачественной опухоли или как диагностический этап для морфологической диагностики рака Педжета. Клиновидно резецируется сосок, накладываются узловые швы тонким шовным материалом. Часть протоков при этом пересекаются, что может осложнить последующую лактацию.
Профилактические мероприятия
Первичная профилактика:
– режим,
– диета,
– здоровый образ жизни,
– регулярное обследование (осмотр, УЗИ, маммография),
– борьба с ожирением.
Факторы риска:
– раннее начало месячных (раньше 12 лет),
– позднее наступление менопаузы (старше 55 лет),
– поздний срок первой беременности и родов (старше 30 лет),
– частые аборты в анамнезе,
– неконтролируемый прием ОК или ГЗТ,
– гинекологические заболевания (миома матки, эндометриоз, эндометрит и т.д.),
– патология щитовидной железы.
– осмотр маммолога каждые 3 месяца в течение 3-х лет
– УЗИ 1 раз в 6 месяцев.
– Маммография 1 раз в год.
При выявлении злокачественного новообразования диагностика и специализированное лечение в онкологическом учреждении.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: отсутствие признаков наличия доброкачественных новообразований в молочной железе по данным клинического обследования, УЗИ и маммографии.
Госпитализация
Показания для госпитализации: наличие доброкачественного новообразования в молочных железах.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Берг В.А., Блюм Д.Д., Кормак Д.Б., и соавт. Комбинированный скрининг УЗИ и маммографии по сравнению с только лишь маммографией женщин с повышенным риском рака молочной железы. 2008 май 14; 299(18): 2151 – 63.
2. Маккаверт М., Одоннел М.Е., Арури С., и соавт. Ультразвуковое исследование является полезным дополнением к маммографии в оценке опухолей молочной железы всех пациентов. Международный журнал клинической практики. 2009 ноябрь; 63(11): 1589 – 94.
3. Гимайр Б., Хан М.И., Бибусал Т., и соавт. Точность тройного тестирования при диагностике пальпируемого уплотнения груди. Журнал Непальской медицинской ассоциации. 2008; 47(172): 189 – 92.
4. Корсетти В., Хуссами Н., Феррари А., и соавт. Скрининг груди с помощью УЗИ у женщин с маммографически отрицательной плотностью груди: Данные выявления нарастающего рака и ложноположительных результатов. Европейский онкологический журнал. 2008; 44: 539 – 44.
5. Хунг В.К., Чан С.В.В., Суен Д.Т.К., и соавт. Направление в клинику к специалистам маммологам. Хирургический журнал. 2006 декабрь; 76(5): 310 – 12.
6. Афонсо Н. Женщины с высоким риском развития рака молочной железы – Что необходимо знать врачам первичной медицинской помощи. Американский журнал семейной медицины. 2009; 22: 43 – 50.
7. Медицинский консультативный секретариат. Маммографический скрининг женщин в возрасте от 40 до 49 лет со средним риском развития рака молочной железы. Серийные исследования оценки медицинских технологий Онтарио. 2007; 7(1).
8. Готсц П.К., Нилсен М. Скрининг рака молочной железы с помощью маммографии. Кохрановская база данных систематических анализов. 2009 октябрь 7(4): CD001877.
9. Тистлвейт Д, Стюарт Р.А. Клиническое обследование груди у бессимптомных женщин: Изучение данных. Австралийский семейный врач. 2007 март; 36(3): 145 – 50.
10. Агентство по качеству и медицинскому исследованию. Руководство к рекомендациям клинической профилактики Американской рабочей группы по профилактическим мерам, правительство 2009. (интернет коммуникация 12 февраля 2010 на https://epssahrq).
11. Костерс Д.П., Готсц П.К. Регулярные самостоятельные и клинические обследования по раннему выявлению рака молочной железы. Кохранская база данных систематических анализов. 2003; 2: CD003373.
12. Харви M., Хупер Л., Хоуэль A.Х. Центральное ожирение и риск развития рака молочной железы: систематический анализ. Анализ ожирения. 2003 август; 4(3): 157 – 73.
13. Инну M., Нода M., Курахаши Н., и соавт. Влияние метаболических факторов на последующий онкологический риск: результаты крупного когортного исследования, основанного на населении в Японии. Европейский журнал по профилактике рака. 2009 июнь; 18(3): 240 – 47.
14. Маккормак В.А., Дос Сантос Сильва И. Плотность молочных желез и паренхиматозные особенности как маркеры риска развития рака молочной железы: Мета-анализ. Эпидемиологические биологические маркеры онкологической профилактики. 2006; 15(6): 1159 – 69.
15. Марчбэнкс П.А., Макдональд Д.А., Уилсон Х.Г., и соавт. Пероральные контрацептивы и риск развития рака молочной железы. Медицинский журнал Новой Англии. 2002; 346 (26): 2025 – 32.
16. Гао И., Шу Х., Дай К., и соавт. Взаимосвязь менструальных и репродуктивных факторов с риском развития рака молочной железы: результаты Шанхайского исследования рака молочной железы. Международный онкологический журнал. 2000; 87: 295 – 300.
17. Хартман Л.К., Селлерс Т.А., Фрост M.Х., и соавт. Доброкачественные заболевания молочной железы и риск развития рака молочной железы. Медицинский журнал Новой Англии. 2005; 353(3): 229 – 36.
18. Коллинс Л., Баер Х.Д., Тамими Р.М., и соавт. Влияние семейного анамнеза на риск развития рака молочной железы у женщин с биопсией доброкачественного заболевания молочной железы. Онкологические заболевания. 2006; 107: 1240 – 7.
19. Воршам М.Д., Абрамс Д., Ражу У., и соавт. Уровень заболеваемости рака молочной железы в группе женщин с доброкачественным заболеванием груди. 2007; 13(2): 115 – 21.
- 1. Берг В.А., Блюм Д.Д., Кормак Д.Б., и соавт. Комбинированный скрининг УЗИ и маммографии по сравнению с только лишь маммографией женщин с повышенным риском рака молочной железы. 2008 май 14; 299(18): 2151 – 63.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Нургазиев К.Ш. д.м.н., директор Каз НИИ онкологии и радиологии
Мухамбетов С.М. к.м.н., врач-маммолог Казахского НИИ онкологии и радиологии
Рецензенты:
Зав. кафедрой онкологии АГИУВ д.м.н. Балтабеков Н.Т.
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или бес
