Люмбалгия код в мкб
Люмбалгией называют заболевание поясничного или крестцового отдела позвоночника, сопровождающееся выраженным болевым синдромом из-за интенсивного раздражения нервных корешков, волокон и мышечной ткани.
Во всех странах мира люмбалгия по МКБ 10 имеет код М54.5, что определяет действия врача в плане диагностических и терапевтических мероприятий. Шифр наиболее информативен относительно этиологии, патоморфологии люмбалгии, что позволяет специалисту-неврологу своевременно распознать патологию и назначить комплекс адекватных методов лечения и профилактики рецидивов, единого во всем мире для ведения пациентов с данной патологией.
Так, в Международной классификации болезней существуют определенные локальные протоколы, согласно которым невропатолог определяется в выборе необходимых лекарственных препаратов и методах физиотерапевтических воздействий на организм пациента. Врач обязательно учитывает возраст, пол и наличие сопутствующих заболеваний у человека, страдающего патологическими изменениями в структурах и тканях позвоночного столба.
Этиология вертебральных проблем
Люмбалгия всегда диагностируется как следствие какого-то определенного неврологического заболевания позвоночного ствола. Специалисты в данной области выделяют следующие этиологические факторы, которые провоцируют выраженность симптоматики:
- остеохондроз занимает ведущее место в развитии люмбалгии;
- артроз;
- позвоночная грыжа, особенно в стадии ущемления;
- сколиоз;
- спондилез;
- протрузия межпозвоночных дисков;
- туннельный синдром.
Клиническая картина вертебральной патологии
Люмбалгия в международной классификации болезней подразумевает ряд патологической симптоматики и субъективных ощущений пациента. Невропатолог может предположить вертеброгенную патологию при наличии следующей симптоматики:
-
 спастические боли в крестцовом или поясничном отделе позвоночника;
спастические боли в крестцовом или поясничном отделе позвоночника; - постоянная напряженность мышц;
- периодические острые, пронизывающие болевые ощущения в поясничном отделе спины;
- скованность в движениях;
- изменение походки;
- невозможность полностью выпрямить спину;
- быстрая утомляемость при выполнении незначительной физической нагрузки;
- в некоторых случаях отмечаются трудности даже в опускании головы;
- отмечается выраженная ишалгия, то есть боль активно иррадиирует в нижние конечности, вызывая спастику бедренных и икроножных мышц.
Следует отметить, что вертеброгенная люмбалгия по клиническим проявлениям имеет сходство с заболеваниями урологического и гинекологического плана, поэтому следует тщательным образом дифференцировать диагноз.
Тянущие и ноющие боли в некоторых случаях могут характеризовать острый или хронический процесс, например, в почках или яичниках, что представляет потенциальную угрозу для жизни.
Особенности диагностических мероприятий
Код люмбалгии подразумевает ряд диагностических мероприятий, от которых зависит успех лечения и прогноз на будущее. Обычно для дифференциации диагноза врач использует магнитно-резонансную и компьютерную томографию, которая считается наиболее информативным средством в исследовании позвоночника.
Оцените статью
Загрузка…
Источник
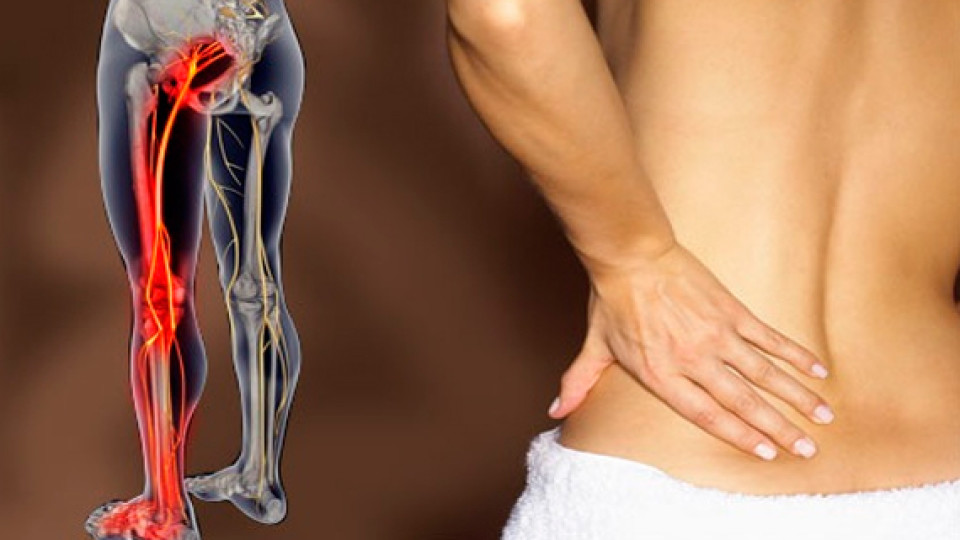
Своевременный человек благодаря малоподвижному образу жизни и неправильному питания уже в молодом возрасте страдает от различных типов патологии позвоночного столба. Чаще всего поражается поясничный и крестцовый отдел, поскольку именно тут анатомически располагается центр тяжести.
Люмбалгия в МКБ 10 (международная классификация болезней) имеет код 54.5.
Это обозначение используется для учета в медицинской статистике, при заполнении больничных листов и талонов посещения врача. К каждому коду привязаны медицинские экономические стандарты, предписывающие как схемы используемого традиционной медициной лечения, так и его длительность в днях нетрудоспособности. Зная код люмбалгии по МКБ 10, можно сопоставить правильность назначенного лечения и соблюдение стандартных сроков прохождения терапии.
В качестве дополнительной расшифровки могут добавляться и другие цифры, указывающие на форму патологии (острая или хроническая), степень поражения, наличие сопутствующих деструктивных изменений. Иногда в листах временной нетрудоспособности код люмбалгии по МКБ 10 идет следом за обозначением другого заболевания, на фоне которого развивается болевой синдром. Это вполне логично, поскольку боль является лишь симптомом таких заболеваний как остеохондроз, грыжа межпозвоночного диска, протрузии, спондилёз и многие другие.
В таблице далее представлены сроки предоставления больничного листа пациентам с разными формами люмбалгии (в зависимости от того, на фоне какого заболевания она возникла):
Основное заболевание | Стандартный срок нетрудоспособности согласно регламенту МЭС | Срок больничного листа по решению ВКК |
Остеохондроз пояснично-крестцового отдела с люмбалгией | 10 дней | 21 день |
Нестабильность положения позвонков со смещением и люмбалгией | 14 дней | 30 дней |
Плексит пояснично-крестцового отдела с люмбалгией | 12 дней | 24 дня |
Грыжа межпозвоночного диска L5-S1 с люмбалгией | 15 дней | 40 дней |
Спондилез осложненный люмбалгией | 10 дней | 16 дней |
Болезнь Бехтерева | 21 день | 40 дней |
Трещина позвонка с люмбалгией | 30 дней | 60 дней |
Далее рассмотрим кратко классификацию основных видов патологии и рекомендуемые методы их терапии.
Разновидности патологии и их классификация
Прежде всего, классификация разновидностей патологии проводится по принципу патогенеза. Это может быть вертеброгенная, дисциркуляторная или мышечно-тоническая форма. Первая возникает при наличии выраженной деструкции хрящевой ткани межпозвоночного диска. Перенапряжение мышечных волокон возникает в качестве компенсаторной реакции на поражение корешкового нерва. Часто сопровождается признаками ишиалгии.
При дисциркуляторной форме наблюдается нарушение процессов циркуляции крови и иннервации окружающих позвоночный столб тканей. Мышечно-тоническая люмбалгия может развиваться практически у каждого здорового человека при подъеме тяжестей, растяжении мышц спины или на фоне миозита.
Второй вид классификации – по первичности проявления симптомов. Это может быть острая (внезапно возникшая и полностью устраненная в течение 5-7 дней боль) или хроническая (неприятные ощущения сохраняются на протяжении длительного времени и периодически усиливаются) люмбалгия.
Также в коде люмбалгии по МКБ могут быть указаны степени выраженности болевого синдрома. Но чаще всего такие сложные диагнозы устанавливает врач невропатолог. За основу оценочного фактора принимается во внимание выраженность синдрома натяжения мышечных волокон.
Для лечения всех форм рекомендуется использовать методы мануальной терапии, поскольку только они гарантируют воздействие непосредственно на причину боли. Хотя для купирования сильной люмбалгии в первые 2-3 дня можно порекомендовать внутримышечные инъекции нестероидных противовоспалительных средств.
Из средств мануальной терапии для устранения боли можно порекомендовать тракционное вытяжение (при компрессии корешковых нервов), рефлексотерапию, расслабляющий мышцы массаж
Необходимый объем обследований
Медико-экономическими стандартами предусмотрен необходимый объем диагностических обследований. Он применяется с целью дифференциальной диагностики и исключения риска развития у пациента других патологий.
Итак, при постановке диагноза люмбалгия назначаются следующие виды лабораторных обследований:
- общий анализ крови – показывает, если ли воспаление в организме, нет ли нарушения функции кроветворения и т.д.;
- биохимический анализ крови – позволяет исключить вероятность развития подагры, ревматоидного полиартрита позвоночного столба и ряд других патологий;
- общий анализ мочи – для диагностики состояния почек и мочеотделительной системы;
- УЗИ внутренних органов брюшной полости (иногда боль в пояснице может быть связана с развитием воспаления и опухолей кишечника, желчного пузыря, матки и т.д.);
- МТР пояснично-крестцового отдела позвоночника – показывает состояние хрящевой ткани, связок, сухожилий, мышц и непосредственно поясничного и крестцового нервных сплетений;
- Рентгенографические снимки пояснично-крестцового отдела позвоночного столба в разных проекциях и динамике (показывает состояние костной ткани тел позвонков и их отростков, межпозвоночных суставов, искривления и т.д.).
Весь объем обследований пациент проходит во время нахождения на больничном листе. Отказ от обследований автоматически приводит к выписке пациента к труду. В лист временно нетрудоспособности может вноситься отметка об отказе от обследований как нарушение рекомендованного режима.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(2) чел. ответили полезен
Источник
Вертеброгенная люмбалгия – это патологическое состояние, проявляющееся симптомами боли в области поясницы.
Болевой синдром может быть связан с рядом заболеваний, среди которых на первом месте по частоте стоит остеохондроз.
Вообще, поясничный отдел позвоночника подвержен большим нагрузкам, именно поэтому часто поражаются как мышцы и связки, так и сам позвоночный столб. Больше всего страдают люди, ведущие малоподвижный, сидячий образ жизни, страдающие ожирением или, наоборот, много работающие физически. Такая закономерность связана с тем, что сильнее всего мышцы поясничного пояса напрягаются в момент поднятия и ношения тяжестей, а также при долгом сидении. Чтобы выявить истинную причину люмбалгии, человеку назначаются рентгенологические обследования, магнитно-резонансная томография.
Как и любое заболевание, люмбалгия имеет свой код по МКБ-10. Это международная классификация болезней, с помощью которой происходит шифрование заболеваний в разных странах. Классификация регулярно пересматривается и дополняется, именно поэтому цифра в названии означает 10 пересмотр.
Люмбалгия, согласно шифру МКБ-10, имеет код M-54.5, болезнь включена в группу дорсалгии и относится к боли внизу спины. Если разбирать код M-54.5 подробнее, то при описании может звучать термин поясничной боли, напряжения внизу спины или люмбаго.
1
Причины развития патологии
В большинстве случаев люмбалгия бывает связанной с дегенеративно-дистрофическими процессами в позвоночном столбе. Чаще всего синдром болезненности вызывается остеохондрозом, связанным с поражением межпозвоночных дисков и хрящей.
Остеохондроз – это хроническая болезнь, которая мучает человека не один месяц, и даже не один год. Болезнь также имеет свой международный код по МКБ -10 – M42, но такой диагноз выставляется только после комплексного обследования. Остеохондроз опасен ущемлением нервных корешков, сосудов, разрушением межпозвоночных дисков и рядом других осложнений, когда возникает сильная боль в пояснице. Так вот пока у пациента не поставлен точный диагноз – ему устанавливается предварительный, то есть вертеброгенная люмбалгия.
Еще одна причина болевого синдрома в пояснице – это протрузия и межпозвоночная грыжа. Эти два состояния в чем-то схожи:
- При протрузии происходит разрушение фиброзного кольца межпозвоночного диска, отчего полужидкое ядро начинает частично выпячивать, сдавливая нервные корешки, вследствие чего появляется боль.
- А вот при межпозвоночной грыже происходит полное смещение пульпозного ядра, при этом фиброзное кольцо разрывается и симптоматика носит более яркий характер.
В любом случае эти состояния опасны появлением боли в спине и развитием неврологической симптоматики. Причины остеохондроза, грыжи и протрузии практически одинаковы:
- чрезмерные физические нагрузки во время занятий спортом, при физическом труде;
- получение травм в области поясницы;
- малоподвижный образ жизни;
- нарушенный обмен веществ;
- инфекции, затрагивающие опорно-двигательный аппарат;
- возрастные изменения.
Это далеко не весь перечень причин, приводящих к люмбалгии, именно поэтому при появлении боли в пояснице нужно обратиться к врачу, который не только назначит лечение, но и поможет устранить причины боли.
К другим патологическим состояниям, приводящим к люмбалгии, относят стеноз позвоночного канала, артрозы суставов позвоночника, искривления и травмы спины.
Как проявляет себя вертеброгенная люмбалгия?
2
Характерные симптомы
Вертеброгенная люмбалгия у каждого пациента проявляется по-разному. Все зависит от причины, которая ее вызвала, от возраста человека и его образа жизни. Конечно, основной признак заболевания – это боль, которая чаще всего имеет острый характер, нарастает при нагрузке и уменьшается в состоянии покоя. При пальпации определяется состояние мышечного напряжения в поясничном отделе позвоночника.
Из-за боли и воспалительного процесса у пациента отмечаются признаки скованности в движениях. Люди, страдающие приступом люмбалгии, являются быстро утомляемыми, раздражительными. Им становится тяжело наклоняться, они не могут резко встать с кровати или стула. При хронических заболеваниях, таких как остеохондроз или артроз, у человека бывают периоды обострения и ремиссии.
Даже если симптоматика проявляется незначительно и человек может терпеть боль, ему рекомендовано обращение к врачу. Большинство заболеваний, приводящих к люмбалгии, имеют склонность к прогрессированию, и симптомы будут только нарастать со временем.
Признаки люмбалгии могут появиться у беременной женщины, что приводит к развитию синдрома болезненности. Такое бывает связано с перенапряжением мышц из-за набора веса и перераспределения нагрузки. Женщинам не нужно впадать в панику, но по возможности необходимо пройти курс лечебной физкультуры.
Признаки растяжения мышц спины и лечение при боли в пояснице
3
Диагностика больных
Цель диагностики при люмбалгии – это определение причины поражения позвоночного столба и исключение других патологий. Боль в пояснице может быть связана с заболеваниями почек, женских половых органов, при онкологических процессах.
Основной метод диагностики – это рентген-исследование позвоночника. С помощью рентгеновского снимка удастся обследовать костные элементы позвоночного столба и выявить патологические участки. Еще один современный метод обследования пациентов с болью в спине – это магнитно-резонансная томография. Благодаря такой процедуре можно обнаружить отклонения не только в самой костной ткани, но и в мягких тканях. Этот метод считается лучшим в диагностировании онкологических процессов.
Для обследования внутренних органов применяется ультразвуковая методика. В первую очередь исследуются почки и органы малого таза. Все остальные манипуляции проводятся на усмотрение врача. Ну и конечно, нельзя забывать про анализы крови, мочи.
Симптомы и лечение межпозвоночной грыжи пояснично-крестцового отдела позвоночника
4
Лечебная тактика
При лечении люмбалгии акцент делается на избавление пациента от боли и воспаления. Для этой цели назначаются препараты группы нестероидных противовоспалительных средств. Они эффективно помогают при умеренной и слабой боли, причем в некоторых случаях хватает только наружных средств.
При люмбалгии чаще всего назначаются такие препараты:
- проверенный годами Диклофенак, который в первые дни колется, после чего пациент переходит на прием таблетированной формы;
- Ибупрофен, назначаемый в таблетках и считающийся безопасным даже для детей;
- Ксефокам – современный препарат группы НПВС;
- Кеторолак – самый сильный препарат из этой группы.
Если пациент жалуется на сильную боль, и указанные выше препараты не помогают, то тогда врач может назначить проведение блокады в область позвоночника, вернее, нервных окончаний. Для блокады применяются препараты группы глюкокортикостероидов: Дипроспан, Кеналог. Если боль связана с ревматизмом и схожими заболеваниями, то человеку придется пройти курс лечения гормонами, цитостатиками.
Нельзя забывать, что, когда пройдет острый период, нужно будет заниматься лечебной гимнастикой, провести курс массажа. Хорошо снимает воспаление физиотерапия, санаторно-курортное лечение. В любом случае, если возникла боль в пояснице, нужно пройти обследование, чтобы не запустить болезнь. Опытный врач поставит правильный диагноз и назначит эффективное лечение.
Источник
Что такое люмбалгия, как вести себя, если у вас заболела спина, какие уществуют методы диагностики и лечения расскажем в информационной памятке для врачей.
 Боль в нижней части спины (БНС) или люмбалгия (люмбаго) — одно из наиболее распространенных ревматических заболеваний во всем мире.
Боль в нижней части спины (БНС) или люмбалгия (люмбаго) — одно из наиболее распространенных ревматических заболеваний во всем мире.
Долгое время люмбаго считалось одним из проявлений пояснично-крестцового радикулита, однако современные исследования выявили, что поражение корешков спинномозговых нервов имеет место лишь у небольшой части больных с люмбалгией.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Поэтому на сегодняшний день БНС считается следствием широкого спектра деструктивно-дегенеративных патологий позвоночника, мышц и связок.
Люмбалгия: МКБ-10
В последней МКБ люмбалгия относится к дорсопатиям и имеет собственный код М54.4 (люмбалгия с ишиасом).
✔ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум.
Причины возникновения люмбалгии
Люмбаго — широкий термин, объединяющий в себе различные патологии костно-мышечного аппарата спины.
По сути это — название основного проявления патологии, болевого синдрома, причины которого могут быть различными.
Среди наиболее частых причин БНС можно выделить:
- спондилоартроз;
- дисфункциональные состояния мышц и связок спины;
- грыжи межпозвоночных дисков;
- стеноз канала позвоночника.
При этом для каждой из перечисленных причин характерны определенные клинические особенности болевого синдрома, а также динамики и прогноза заболевания.
Помимо конкретных причин люмбаго выделяют также факторы, способствующие обострению патологического процесса.
К ним относятся травмы, подъем тяжестей, пребывание в нефизиологическом положении, переохлаждение, резкие движения, рывки без подготовки, доброкачественные и злокачественные опухоли, острые воспалительные процессы и др.
Классификация
Существует несколько клинических классификаций БНС.
В частности, люмбалгия может быть:
- по характеру течения заболевания — острая, подострая, хроническая;
- по этиологическим особенностям — вертеброгенная (причина болевого синдрома — в поражении собственно позвонков) и дискогенная (причина болей — в ущемлении или дегенерации межпозвонковых дисков);
- по типу клинического синдрома — с корешковым синдромом (сопровождается ущемлением корешков спинномозговых нервов), с мышечно-тоническим синдромом (сопровождается вовлечением в патологический процесс околопозвоночных мышц и снижением их тонуса), с ишиасом (сопровождается ущемлением или раздражением седалищного нерва);
- по стороне развития патологического процесса — односторонняя или двусторонняя.
В январе вступил в силу закон о клинических рекомендациях. Пять положений клиники должны учесть уже в 2019 году.
Кто будет создавать рекомендации, как их применять в работе и что станет обязанностью начмеда, читайте в журнале «Заместитель главного врача»
Симптоматика и диагностика
Основной клинический признак люмбаго — боль в поясничном отделе позвоночника. При этом в зависимости от того, какая конкретно причина спровоцировала БНС, особенности болевого синдрома могут различаться.
Так, при грыже межпозвоночного диска изначально беспокоит боль, связанная с растяжением фиброзного кольца диска.
К боли позднее, при возникновении грыжи, может присоединяться корешковый синдром.
Стеноз позвоночного канала проявляется, помимо боли, перемежающейся хромотой (при этом ишемии стоп не наблюдается), парестезиями или онемением нижних конечностей, реже — проходящими нарушениями мочеиспускания.
При мышечных дисфункциях могут беспокоить как боли, так и нестабильность позвоночного столба, связанная со снижением тонуса мышц и дегенерацией связочного аппарата.
Присоединение ишиаса проявляется болями, которые отдают в ягодицу и конечность по ходу седалищного нерва, ограничением объема движений в конечности.
Спондилоартроз фасеточных суставов позвоночника дает характерную локализацию боли не по средней линии позвоночника, а вдоль него, по бокам с двух сторон.
Для болевого синдрома при люмбаго характерно усиление при движении, кашле, и облегчение во время отдыха в горизонтальном положении (при расслаблении мышц).
Диагностические критерии
Существует перечень диагностических критериев, на основании которых ставится диагноз люмбалгии.
Эти критерии можно условно разделить на две группы: «большие» (для постановки диагноза необходимо наличие всех пяти) и «малые» (должен присутствовать хотя бы один из трех критериев).
«Большие» критерии | «Малые» критерии |
|
|
Для подтверждения диагноза и выявления точных причин БНС больному проводится МРТ или КТ пояснично-крестцового отдела позвоночника, в ходе которой можно выявить наличие межпозвоночных грыж, спондилоартроза.
В ходе диагностики важно исключить вторичных характер БНС, связанной, например, с компрессионным переломом позвоночника, опухолевыми процессами.
Также важно исключить заболевания, не связанные с позвоночником, но имеющие в отдельных случаях схожий болевой синдром: аневризму брюшного отдела аорты, дивертикулит, забрюшинные опухоли и др.
Что делать, если при диагностике врач совершил ошибку? Алгоритм действий, который поможет медорганизации избежать суда, читайте в журнале «Заместитель главного врача»
Лечение люмбалгий
Больным показана срочная госпитализация в том случае, когда люмбалгия:
- проявляется в виде длительного, неослабевающего, интенсивного болевого приступа;
- сопровождается повышением температуры тела выше 38°С на протяжении двух и более суток;
- сопровождается нарушением чувствительности ног ниже колен, слабостью мышц ног;
- сопровождается самопроизвольными мочеиспусканиями, неконтролируемым опорожнением кишечника;
- сопровождается прочими прогрессирующими симптомами неврологического дефицита.
В остальных случаях, при удовлетворительном состоянии больного и отсутствии выраженного неврологического дефицита возможно лечение больного амбулаторно.
Выбор лечебной тактики зависит от причин болевого синдрома. При дискогенной люмбалгии, в особенности сопровождающейся стенозом отверстия позвоночного столба методом выбора является хирургическое вмешательство на позвоночнике, в ходе которого проводится устранение грыжи диска.
Хронический деструктивный процесс при спондилоартрозе может требовать как консервативного лечения, так и, в запущенных случаях, хирургического.
Консервативная терапия при БНС включает в себя прием НПВС с первого дня болевого приступа. Предпочтение должно оказываться ингибиторам ЦОГ.
Применение инъекционных и пероральных НПВС позволяет существенно снизить вероятность развития неинфекционного воспаления в тканях, уменьшить их отечность, облегчить болевой синдром.
Постельный режим применяется только при интенсивном болевом синдроме, причем соблюдать его рекомендуется недолго — не более трех суток.
При умеренных болях необходимости в нахождении в постели нет, более того, постельный режим в таких случаях может способствовать хронизации люмбаго.
После снятия острого болевого синдрома, а также в реабилитационном периоде после операции больному рекомендовано прохождение курсов физиотерапии, лечебной физкультуры, массажа, мануальной терапии.
Хорошо себя зарекомендовало плавание, которое, с одной стороны, оказывает расслабляющее действие на мышцы, снимает спазм, а с другой — мягко укрепляет мышечный корсет.
Алгоритмы лечения, протоколы первичного приема, новые формы ИДС, памятки для пациентов и врачей — читайте и скачивайте материалы на www.provrach.ru
Источник
