Метастазы без первичного очага код мкб
МКБ-10
C76Злокачественное новообразование других и неточно обозначенных локализацийC77Вторичное и неуточненное злокачественное новообразование лимфатических узловC78Вторичное злокачественное новообразование органов дыхания и пищеваренияC79Вторичное злокачественное новообразование других локализацийC80Злокачественное новообразование без уточнения локализации
1. 2017 Клинические рекомендации “Метастазы злокачественных опухолей без выявленного первичного очага” (Ассоциация онкологов России).
Определение
Эпидемиология
Этиология
Классификация
Диагностика
Лечение
Профилактика
Метастазы злокачественной опухоли без выявленного первичного очага (ВПО) – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании.
Критерии оценки качества медицинской помощи
№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
1. | Выполнено хирургическое вмешательство | IV | C |
2. | Выполнена анестезия в соответствии с объемом оперативного вмешательства и тяжестью состояния пациента | IV | C |
3. | Отсутствие повторных хирургических вмешательств в период госпитализации | IV | C |
4. | Выполнено морфологическое исследование препарата удаленных тканей (при хирургическом вмешательстве | IV | C |
5. | Выполнена периоперационная антибиотикопрофилактики (у больных, кому выполнено хирургическое лечение) | Ia | A |
6. | Отсутствие тромбоэмболических осложнений в период госпитализации (при хирургическом вмешательстве) | Ia | A |
7. | Отсутствие кровотечения в раннем послеоперационном периоде (при хирургическом вмешательстве) | IV | C |
8. | Выполнен 1 курс адъювантной химиотерапии не позднее 28 дня от момента хирургического и при отсутствии медицинских противопоказаний | IIb | B |
Уровни достоверности доказательств в соответствии с классификацией Агентства по политике медицинского обслуживания и исследований (AHCPR, 1992)
Уровни достоверности доказательств | Описание |
Ia | Доказательность, основанная на мета-анализе рандомизированных контролируемых исследований |
Ib | Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном |
IIa | Доказательность, основанная как минимум на одном крупном нерандомизированном контролируемом исследовании |
IIb | Доказательность, основанная как минимум на одном квазиэксперементальном исследовании с хорошим дизайном |
III | Доказательность, основанная на неэкспериментальных описательных исследованиях с хорошим дизайном, типа сравнительных исследований, корреляционных исследований и исследований случай-контроль |
IV | Доказательность, основанная на мнении экспертов, на опыте или мнении авторов |
Уровни убедительности рекомендаций в соответствии с классификацией Агентства исследований и оценки качества медицинского обслуживания (AHRQ, 1994)
Уровень убедительности рекомендации | Уровни достоверности доказательств | Описание |
A | Ia, Ib | Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном |
B | IIa, IIb, III | Доказательность, основанная на хорошо выполненных нерандомизированных клинических исследованиях |
C | IV | Доказательность, основанная на мнении экспертов, на опыте или мнении авторов. Указывает на отсутствие исследований высокого качества |
Источник
1. 2017 Клинические рекомендации “Метастазы злокачественных опухолей без выявленного первичного очага” (Ассоциация онкологов России).
Физикальное обследование
- Рекомендуется выполнять тщательный физикальный осмотр, включающий осмотр всех кожных покровов и видимых слизистых, пальпацию всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости, пальцевое ректальное исследование, осмотр гинекологом (женщины), исследование наружных половых органов, пальпация яичек (мужчины), оценка нутритивного статуса.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
Комментарии:
При обращении пациентов за медицинской помощью часто встречаются следующие изменения: наличие опухолевого образования, боль, увеличение печени, боли в костях, патологические переломы, респираторные нарушения, потеря веса, неврологические расстройства. Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса. Первым симптомом чаще всего является увеличение размеров периферических лимфатических узлов. Общие проявления: слабость, потливость, похудание, гипертермия более характерны при поражении органов – легких, печени.
Лабораторная диагностика
- Рекомендуется выполнять развернутые клинический и биохимический анализы крови, исследование свёртывающей системы крови, анализ мочи.
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – IIb)
- Рекомендуется выполнять анализы крови на онкомаркеры PSA (мужчины старше 40 лет), СА-125 (женщины), альфа-фетопротеин (АФП), хорионический гонадотропин (ХГЧ), раково-эмбриональный антиген (РЭА), СА 19.9, NCE, S100.
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – IIb)
Комментарии:
Определение опухолевых маркеров в сыворотке крови в ряде случаев оказывает большую помощь в поиске первичного очага, при этом необходимо определять панель, поскольку отсутствие значения даже одного из опухолевых маркеров может отрицательно повлиять на правильную интерпретацию результатов. Определения практически любого из опухолевых маркеров изолированно не несет точной информации, за исключением случаев с их очень высокими значениями. Так, РЭА, в силу недостаточной специфичности, может быть умеренно повышенным при многих заболеваниях, но, если одновременно повышен уровень СА15.3, можно предположить локализацию первичной опухоли в молочной железе, NCE – в легком, СА 19,9 – в пищеварительном тракте. СА125 может быть связан не только с диагнозом: рак яичников, но и с наличием асцита или гидроторакса любой этиологии. Также специфичными являются PSA – простатический антиген (специфичность 85-90% при раке предстательной железы у мужчин), АФП – маркер неэпителиальных опухолей яичка, герминогенных опухолей, маркер первичного рака печени (высокая репрезентативность – 96% при дифференциальной диагностике между метастатическим поражением печени и гепатоцеллюлярной карциномой), ХГ – хорионический гонадотропин – маркер герминогенных опухолей, S100 – может указывать на возможную метастатическую меланому.
Инструментальная диагностика
- Рекомендуется выполнить рентгенографию органов грудной клетки.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить ультразвуковое исследование (УЗИ) органов брюшной полости, забрюшинного пространства, малого таза, периферических лимфатических узлов.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить остеосцинтиграфию при подозрении на метастатическое поражение костей.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить цитологическое исследование пунктатов метастазов.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
Комментарии:
При цитологическом исследовании метастазов без ВПО наиболее часто встречаются: умеренно дифференцированная или высокодифференцированная аденокарцинома в 50% случаях, низкодифференцированная или недифференцированная аденокарцинома или рак в 30%, плоскоклеточный рак у 15% больных и недифференцированная опухоль – 5%. Реже выявляют опухоли с нейроэндокринной дифференцировкой, меланому, лимфомы, герминогенные опухоли, саркомы, эмбриональный рак.
- Рекомендуется выполнить идентификацию гистогенетической принадлежности опухоли путем морфологического исследования материала, полученного припункции или биопсии.
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – IIb)
Комментарии:
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. На этом этапе пациенты распределяются на группы: нет признаков злокачественного роста; метастазы рака; лимфома; метастазы меланомы; метастазы злокачественной опухоли без уточнения гистогенеза. Больные первой группы из дальнейшего исследования исключаются. При выявлении лимфомы дальнейшее обследование и лечение проводится гематологом.
В соответствии с гистологическим строением опухоли без ВПО, согласно рекомендациям ESMO (2015 г), целесообразно разделять на следующие группы: высокодифференцированные и умеренно дифференцированные аденокарциномы; низкодифференцированные карциномы; плоскоклеточный рак; недифференцированная опухоль; рак с нейроэндокринной дифференцировкой. Подобная дифференцировка пациентов позволяет в последующем выработать оптимальную схему лечения пациента.
- Рекомендуется выполнить иммуногистохимический метод.
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – IIb)
Комментарии:
Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. У пациентов с метастазами без чётких морфологических признаков железистой (аденогенной), нейроэндокринной или плоскоклеточной дифференцировки главной задачей дополнительных методов исследования является уточнение гистогенеза опухоли (точнее установление направления дифференцировки опухолевых клеток).
Дополнительная диагностика
- Рекомендуется выполнить компьютерную томографию (КТ) органов грудной клетки, брюшной полости с внутривенным контрастированием.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV)
- Рекомендуется выполнить КТ/магниторезонансную томографию (МРТ) головного мозга с внутривенным контрастированием при подозрении на метастатическое поражение головного мозга.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить позитронно-эмиссионную томографию, совмещенную с КТ (ПЭТ-КТ) при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
Комментарии:
Применение ПЭТ-КТ при множественных метастазах иногда не дает желаемого результата, так как трудно отличить первичную опухоль от метастазов. Низкая метаболическая активность для 19F-ФДГ характерна также для бронхоальвеолярного рака, гепатоцеллюлярной карциномы, рака почки, карциноида, низкодифференцированных и некоторых других опухолей. По рекомендациям NCCN от 2016 года ПЭТ-КТ не рекомендуется в качестве первичного диагностического теста. Однако существуют благоприятные подгруппы для данного вида исследования: это немногочисленные или единичные метастазы, а также метастазы плоскоклеточного рака в шейных лимфатических узлах. У таких пациентов ПЭТ-КТ может изменить тактику лечения в 30-35% случаев.
- Рекомендуется выполнить рентгенографию костей в зонах накопления радиофармпрепарата при сканировании.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить маммографию.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить МРТ молочных желез.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить ЛОР обследование.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить эндоскопические исследования: эпифарингоскопию, фибробронхоскопию, фиброэзофагогастродуоденоскопию, фиброколоноскопию.
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – IIb)
Комментарии:
Эндоскопические методы исследования выполняются в зависимости от жалоб, симптоматики и результатов лабораторных анализов.
- Рекомендуется выполнить биопсию под контролем УЗИ/КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить видеолапароскопию.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
- Рекомендуется выполнить видеоторакоскопию.
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – IV)
Комментарии:
Получение материала для морфологического исследования не представляет трудности при поражении периферических лимфатических узлов. В случае поражения медиастинальных или забрюшинных лимфатических узлов выполняется чрезкожная пункция под контролем УЗТ или КТ. Если материала недостаточно для всестороннего гистологического исследования, может обсуждаться вопрос о торакоскопии или лапароскопии с биопсией. Аналогичная тактика оправдана и при поражении органов грудной и брюшной полостей, плевры, брюшины, органов и тканей забрюшинного пространства. Если метастазы локализуются в костях, последовательность диагностических процедур такова: пункция, трепанобиопсия, открытая биопсия пораженной кости.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Метастатические опухоли мозга.
Метастатические опухоли мозга
Описание
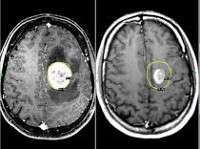
Метастатические опухоли мозга. Вторичные очаги, возникающие вследствие местного агрессивного роста, гематогенного и лимфогенного метастазирования злокачественных новообразований других локализаций. У 30% больных протекают бессимптомно. В остальных случаях опухоли головного мозга проявляются головными болями, головокружениями, тошнотой, рвотой, очаговой симптоматикой, психическими и эмоциональными нарушениями. При поражении спинного мозга возникают боли, чувствительные и двигательные расстройства. Диагноз выставляется с учетом анамнеза, симптомов, КТ, МРТ и других исследований. Лечение – радиотерапия, реже оперативное удаление или химиотерапия.
Дополнительные факты
Метастатические опухоли мозга – группа злокачественных новообразований различного происхождения, возникших в спинном либо головном мозге в результате распространения клеток первичной опухоли. Метастазы в головной мозг выявляются у каждого пятого онкологического больного. Метастатическое поражение спинного мозга по различным данным наблюдается у 30-70% пациентов. По данным исследователей, вторичные поражения ЦНС встречаются примерно в 10 раз чаще первичных.
Пик заболеваемости приходится на 50-70 лет, мужчины и женщины страдают одинаково часто. Иногда симптомы метастатической опухоли мозга становятся первым сигналом о появлении другого новообразования. К примеру, 10% пациентов с раком легких впервые обращаются за помощью из-за возникновения неврологических расстройств. Прогноз обычно неблагоприятный, вторичное поражение мозга является одной из ведущих причин смертности при злокачественных опухолях. Лечение осуществляют специалисты в сфере онкологии и неврологии.

Метастатические опухоли мозга
Причины
Метастазы в ЦНС могут возникать при злокачественных новообразованиях любой локализации. От 30 до 60% от общего количества метастатических опухолей мозга появляются при раке легких, от 20 до 30% – при новообразованиях молочной железы. Третье место по распространенности занимают метастазы при меланомах (10%), четвертое – при раке толстого кишечника (5%). Реже метастатические опухоли мозга встречаются при лимфомах, саркоме и новообразованиях щитовидной железы.
Иногда причиной вторичных процессов в головном мозге становится инфильтративный рост новообразований назофарингеальной области. Вторичное поражение спинного мозга в результате агрессивного роста первичного очага может выявляться при новообразованиях позвонков, абдоминальной форме лимфомы Беркитта и других объемных процессах, локализующихся рядом со спинномозговым каналом. В числе редких онкологических заболеваний, иногда осложняющихся метастатическими опухолями мозга – тератома яичка и хориокарцинома. По неизвестным причинам в мозг редко метастазируют злокачественные опухоли яичников, шейки матки и мочевого пузыря.
80% метастатических опухолей головного мозга располагаются в зоне больших полушарий, 15% – в мозжечке, 5% – в стволе мозга. Большинство вторичных очагов в спинном мозге локализуются на уровне нижних грудных либо верхних поясничных позвонков. Поражения твердой мозговой оболочки составляют около 10% от общего количества метастатических опухолей мозга. Более 70% метастазов множественные, что ухудшает прогноз. Гистологическое строение вторичной опухоли – как у первичного новообразования. Симптомы обусловлены как непосредственным давлением узла на нервные структуры, так и перифокальным отеком окружающих тканей.
Симптомы
Метастатическая опухоль мозга проявляется головными болями, головокружениями, тошнотой, рвотой, припадками, нарушениями сознания, сенсорными расстройствами и очаговой неврологической симптоматикой. Возможны психические и эмоциональные нарушения: эмоциональная неустойчивость, сонливость, заторможенность, когнитивные расстройства, личностные изменения Выраженность симптомов метастатической опухоли мозга сильно варьирует – от незначительных нарушений памяти или настроения до тяжелых эпиприпадков.
Распирающие головные боли, тошнота и расстройства сознания свидетельствуют о повышении внутричерепного давления. Особенно упорная тошнота наблюдается у детей. У 30% больных метастатическими опухолями мозга выявляются эпилептиформные судороги, от них страдают преимущественно люди старше 45 лет. Очаговая симптоматика различается. Возможны снижение либо потеря чувствительности, нарушения зрения, нарушения слуха, параличи и парезы конечностей. Расстройства возникают на стороне, противоположной расположению метастатической опухоли мозга.
Ассоциированные симптомы: Апатия. Изменение аппетита. Изменение веса. Истощение. Лихорадка. Обонятельные галлюцинации. Отсутствие аппетита. Персеверация. Потеря веса. Рассеянность. Рвота. Слабость мышц (парез). Слуховые галлюцинации. Судороги. Тонико-клонические судороги. Тошнота.
Диагностика
Диагноз устанавливается онкологом и нейрохирургом с учетом клинических проявлений и данных дополнительных исследований. Важную роль играют анамнестические данные: подозрение на злокачественную опухоль либо наличие уже диагностированного новообразования внемозговой локализации, а также состояние после оперативного или консервативного лечения по поводу данной патологии. Необходимо учитывать, что иногда симптомы метастатической опухоли мозга становятся первым проявлением патологического процесса в другом органе.
Настораживающими признаками в отношении новообразований головного мозга являются головные боли, тошнота, эпилептиформные припадки (обнаруживаются у 35% пациентов) и прогрессирующая очаговая симптоматика. Подозрение на вторичный процесс в спинном мозге возникает при продолжительных нарастающих болях, двигательных и чувствительных нарушениях и расстройствах деятельности тазовых органов. Основные инструментальные методы диагностики метастатических опухолей мозга – КТ и МРТ. Обычно исследования начинают с более доступной КТ головного мозга и КТ позвоночника, а полную информацию о количестве, размере и расположении очагов получают при проведении МРТ с контрастным усилением. При поражении спинного мозга также информативна люмбальная пункция с ликвородинамическими пробами.
Лечение
Пациентам назначают противосудорожные препараты, стероиды, обезболивающие и психотропные средства. Основным методом лечения метастатических новообразований головного мозга обычно становится радиотерапия, которая используется отдельно, в сочетании с химиотерапией либо хирургическим вмешательством. Показанием к оперативному лечению является наличие операбельного солитарного метастаза (вторичного очага при невыявляемом первичном процессе) либо одиночного метастаза при контролируемом первичном новообразовании.
Обычно операции выполняют при метастатических опухолях мозга, расположенных в мозжечке, височных и лобных долях, то есть, в зонах с относительно невысоким операционным риском. После операции назначают радиотерапию либо химиотерапию. Иногда целью хирургического лечения является не удаление метастатической опухоли мозга, а экстренное снижение опасного для жизни внутричерепного давления. При необходимости подобные вмешательства могут проводиться многократно.
Химиотерапия обычно неэффективна. Исключением являются ситуации, когда первичное новообразование хорошо реагирует на цитостатики, например, при раке молочной железы, мелкоклеточном раке легкого либо лимфоме. Пациентам с метастатической опухолью мозга, чувствительной к химиотерапии, назначают лекарственные средства, способные проникать через гематоэнцефалический барьер. Химиотерапию обязательно дополняют другими способами лечения (обычно – радиотерапией).
Перспективным современным методом лечения метастатических опухолей мозга является 3D-конформная лучевая терапия – облучение тонкими пучками радиации, направленными на опухоль. Эта методика позволяет обеспечить максимальное воздействие на опухоль при минимальной лучевой нагрузке на здоровые ткани. Процедура проводится под контролем МРТ либо КТ. Метод имеет ряд преимуществ перед традиционными операциями (безболезненность, неинвазивность, отсутствие наркоза и послеоперационного периода). Показан при множественных метастатических опухолях мозга и при высоком операционном риске, обусловленном особенностями расположения метастаза.
При вторичных очагах в спинном мозге применяют те же методы, что при поражении головного мозга. Назначение кортикостероидных препаратов позволяет уменьшить боли у 85% больных, радиотерапия – у 70% больных. У половины пациентов на фоне радиотерапии отмечается улучшение двигательных функций. Оперативные вмешательства осуществляют при нечувствительности метастатических опухолей мозга к радиотерапии, при прогрессировании неврологических расстройств либо сдавлении нервной ткани отломком кости. Выполняют переднюю декомпрессию либо ламинэктомию. После операции назначают локальную радиотерапию (за исключением новообразований, нечувствительных к лучевой терапии).
Прогноз
Прогноз при метастатических опухолях мозга обычно неблагоприятный. Средняя продолжительность жизни с момента выявления вторичного очага составляет 6-8 недель. При солитарных метастазах и одиночных метастазах в сочетании с первичными новообразованиями, хорошо реагирующими на терапию, своевременно начатое лечение позволяет продлить среднюю продолжительность жизни больных с метастатическими опухолями мозга до 10 месяцев с момента постановки диагноза.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
