Мкб код хронического гломерулонефрита
Хронический гломерулонефрит (ХГН) – заболевание почек, при котором воспаляются мелкие сосуды (клубочки). Впоследствии может стать причиной почечной недостаточности. ХГН оказывает негативное влияние на работу почек: нарушается процесс образования мочи, снижается выведение токсичных веществ, что приводит к изменениям в кислотно-щелочном балансе всего организма.
Заболеванию больше подвержены дети, реже – взрослые от 20 до 40 лет. Хронический гломерулонефрит (код по МКБ 10 N03) диагностируют у мальчиков в несколько раз чаще, чем у девочек.
Появление отеков является основным признаком проблем с почками. Так же, как и изменения в моче: снижается объем, моча темнеет (из-за наличия клеток крови), появляется мутность (из-за присутствия белка). Одышка и повышенное артериальное давление тоже сигнализируют о нарушениях в работе мочевыделительной системы.
Классификация патологии
Согласно международному классификатору болезней 10-го пересмотра, хронический гломерулонефрит МКБ 10 соответствует коду N03 – хронический нефритический синдром. Если лечение острого гломерулонефрита не дает результатов в течение года, то считается, что заболевание перешло в хроническую форму.
ХГН подразделяется на несколько клинических форм:
- Латентный ХГН встречается часто, симптомы выражены слабо: отсутствует отечность, артериальное давление в норме. Может перейти в гипертоническую или нефротическую формы. Развивается на протяжении 10-20 лет.
- Для гипертонического ХГН характерно постоянное увеличение давления до отметок 140 на 90 мм рт. ст. и выше, возможно незначительное нарушение выделения мочи. Формируется за 15-20 лет.
- При гематурическом ХГН наблюдается превышение показателей крови в моче: наличие крови видно невооруженным глазом (макрогематурия) или обнаруживается под микроскопом в анализе мочи (микрогематурия). Также встречается протеинурия – наличие белка в анализе мочи до 1 г/сут. Может развиться на протяжении 5-25 лет.
- Нефротическая форма ХГН характеризуется отеками, слабостью, головными болями, снижением количества и качества мочи, потерей аппетита, тошнотой, рвотой, бледностью и сухостью кожи, ломкостью ногтей и волос.
- Смешанная форма может сочетать в себе многие признаки нефротического, гематурического или гипертонического ХГН. Развивается на фоне системных заболеваний (красная волчанка, склеродермия)
При хроническом гломерулонефрите часто возникают рецидивы, которые необходимо своевременно лечить. При отсутствии терапии осложнения могут привести к инвалидности или летальному исходу.
Этиология явления
Хронический гломерулонефрит развивается на фоне неэффективного лечения острой формы заболевания или под воздействием бактериальных инфекций, вызванных стрептококком (ангина, пневмония, стрептодермия). Возможно развитие ХГН после заражения стафилококком и гепатитом В.
К провоцирующим факторам относятся:
- снижение иммунитета на фоне частых ОРВИ;
- переохлаждение;
- побочное действие лекарственных препаратов;
- аллергические реакции;
- наследственность;
- хронические инфекции (кариес, цистит);
- беременность;
- аутоиммунные заболевания;
- отравление алкогольными, наркотическими и токсическими веществами.
Бактериальные инфекции часто дают осложнения на выделительную систему организма. Сначала вызывают острую форму гломерулонефрита, которая впоследствии может перейти в хроническую. При остром течении болезни характерны сильные боли в пояснице и при мочеиспускании, помутнение мочи и ее потемнение, общее ухудшение состояния (головокружение, слабость, черные точки перед глазами). При обнаружении симптомов следует как можно быстрее обратиться к врачу. Не стоит заниматься самолечением.
Хронический гломерулонефрит может обладать такими же явными признаками, а может, наоборот, остаться незамеченным. Если патология проходила бессимптомно, то человек может даже не подозревать о болезни. Тогда болезнь можно выявить при прохождении диспансеризации (1 раз в 3 года) или ежегодного планового осмотра терапевта, для детей – педиатра. Общий анализ мочи способен прояснить ситуацию. Для точной диагностики назначают ультразвуковое исследование почек и электрокардиограмму.
Грамотная антибактериальная терапия, диета и соблюдение режима помогут эффективно справиться с болезнью и вернуть прежнее качество жизни.
Источник https://pochkam.ru
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический гломерулонефрит.
Хронический гломерулонефрит
Описание
Это инфекционно-аллергическое заболевание почечных гломерул, которое развивается после перенесенного острого или без предшествующего острого начала в результате латентно протекающего малосимптомного процесса. Для хронического гломерулонефрита характерно преимущественное поражение почечных клубочков.
Симптомы
Выделяют 5 основных клинических форм хронического гломерулонефрита — латентный, гематурический, нефротический, гипертонический и смешанного типа. Латентный гломерулонефрит проявляется только изменениями мочи — умеренной протеинурией, гематурией, лейкоцитурией, иногда отмечается умеренное повышение АД, значительных отеков обычно нет. Гематурический гломерулонефрит проявляется постоянной гематурией иногда с эпизодами макрогематурии без значительной протеинурии и общих симптомов (подъемов АД, отеков). Хронический гломерулонефрит с нефротическим синдромом проявляется выраженными отеками, значительной протеинурией и цилиндрурией. В крови отмечается снижение количества общего белка (до 40 — 50 г/л), увеличение уровня холестерина крови до 15,5 ммоль/л (600 мг/100 мл и выше). Хронический гломерулонефрит со вторичной гипертензией проявляется изменениями со стороны сердечно-сосудистой системы: значительным повышением АД, повторными носовыми кровотечениями, ухудшением зрения, возможно развитие сердечной астмы. Изменения в моче незначительны — умеренная микрогематурия и протеинурия.
Хронический гломерулонефрит смешанного типа характеризуется упорными отеками, высоким АД. Для всех форм хронического гломерулонефрита характерно развитие хронической почечной недостаточности.
Жажда. Колебания веса. Недомогание. Одышка. Привкус во рту. Сильная жажда. Слабость. Увеличение СОЭ.

Хронический гломерулонефрит
Причины
В основе развития этого заболевания лежит нарушение деятельности иммунной системы под влиянием перенесенных бактериальных инфекций (ангина, скарлатина), вирусных инфекций (грипп, ОРВИ, вирусный гепатит) и некоторых других заболеваний. В результате повышается чувствительность организма к так называемым антигенам— веществам белковой природы, входящим, например, в состав болезнетворных микробов или продуктов их жизнедеятельности (токсинов). В ответ на попавшие в организм антигены в крови появляются антитела. Они блокируют антигены, связывают их, образуя иммунные комплексы «антиген — антитело». У здорового человека эти комплексы поглощаются клетками крови, в том числе лейкоцитами, или выводятся из организма с мочой. В организме больного хроническим гломерулонефритом образующиеся иммунные комплексы не полностью выводятся через почки, а оседают в стенках капилляров почечных клубочков, где происходит первый этап образования мочи— фильтрация плазмы крови. Но, бывает, антитела связываются не только с антигенами, но и с мембраной клубочков— основным структурным элементом стенки капилляров почечных клубочков. В ответ на это развивается воспалительный процесс как в стенке капилляров, так и на ее внутренней поверхности, где оседают фибрин, тромбоциты и другие клетки крови. Постепенно просвет капилляров суживается, ток крови по ним замедляется, а со временем становится невозможным вовсе. Капилляры запустевают. Как только клубочек перестает функционировать, выключаются из работы и канальцы, то есть погибает весь нефрон— структурная единица почки, а на его месте разрастается соединительная ткань, образуется рубец. Однако резервные возможности почек очень велики, поскольку общее количество нефронов в них достигает немногим менее двух миллионов. Выключение из работы даже половины нефронов еще не приводит к нарушению жизнедеятельности организма. И только в том случае, когда функционирует менее 40—30 % всех нефронов, нарушается процесс образования мочи. Выведение с мочой конечных продуктов белкового обмена затрудняется. Концентрация азотистых веществ, в частности мочевины, в крови повышается, развивается хроническая почечная недостаточность.
Лечение
Лечение хронического гломерулонефрита заключается в соответствующем режиме, диете, применении медикаментозных средств и должно быть строго индивидуализированным в зависимости от формы, стадии, фазы, частоты обострений, наличия сопутствующих заболеваний. Режим в фазе ремиссии и стадии сохранения функций почек должен быть щадящим. Больным следует избегать переутомления и переохлаждения. Им противопоказан тяжелый физический труд, работа в ночную смену, на открытом воздухе в холодное время года, в горячих цехах, в душных помещениях. По, возможности больному следует рекомендовать дневной отдых лежа в течение 1-1,5 При возникновении интеркуррентного заболевания рекомендуется обязательное соблюдение постельного режима, соответствующая терапия, при необходимости назначение антибактериальных средств (антибиотики, не обладающие нефротоксическим действием). Для предупреждения обострений и стабилизации состояния больного необходима санация очагов хронической инфекции. Для женщин, болеющих хроническим гломерулонефритом, беременность всегда является серьезным испытанием и может угрожать обострением процесса в почках, появлением (или увеличением) гипертонии. При нефротической форме и, особенно, наличии гипертонии беременность противопоказана. Особенно она опасна при нарушении функций почек. Важное значение имеет соблюдение диеты. Общие требования, предъявляемые к диете, независимо от формы нефрита: ограничение (вплоть до полного исключения) поваренной соли, экстрактивных веществ, специй, алкоголя; назначение полноценной витаминизированной пищи. Больным полезно употреблять в пищу арбузы, дыни, тыкву, виноград. Лечение антибиотиками применяют только при обострении хронического гломерулонефрита, возникновении интеркуррентных заболеваний, обострении воспалительного процесса в очагах инфекции и во время гормонотерапии. Латентная форма хронического гломерулонефрита (особенно без обострений) не требует особенных ограничений в режиме и питании, кроме вышеуказанных, касающихся всех форм нефрита. Питание должно соответствовать физиологическим потребностям при незначительном ограничении поваренной соли (до 6-8 г в сутки). Употребление жидкости не ограничивают. В стадии ремиссии нет необходимости в медикаментозной терапии.
В случае обострения можно рекомендовать лечение аминохинолиновыми препаратами. Больные латентной формой гломерулонефрита подлежат диспансерному обследованию 1-2 раза в год: измерение артериального давления, общий анализ крови и мочи, проба Каковского – Аддиса, определение суточной протеинурии, оценка функционального состояния почек по клиренсу эндогенного креатинина. В фазе обострения хронического гломерулонефрита больных лечат в стационаре, применяют антибиотики, назначают диеты № 7а, 7; исключают поваренную соль или ограничивают до 2-4 г в сутки, следят за водным балансом. Назначается патогенетическая и симптоматическая терапия. При гематурическом варианте латентной формы хронического гломерулонефрита больным запрещают длительную ходьбу, подвижные спортивные игры, купание в открытых водоемах. Временный эффект может дать назначение аминокапроновой кислоты (если гематурия обусловлена повышением фибринолитической активности плазмы крови). В отдельных случаях гематурия может уменьшиться при длительном (3-4 недели) приеме настоя или экстракта крапивы. Больные нефротической формой хронического гломерулонефрита должны придерживаться щадящего режима. В пищевом рационе ограничивают прием поваренной соли до 2-4 г в сутки, а периодически (на 1-1,5 месяца) полностью ее исключают. Строго следят за водным балансом: количество употребляемой в сутки жидкости должно равняться объему выделенной за предыдущие сутки мочи плюс 300-500 мл (не более). Количество белка в суточном рационе при сохраненной функции почек должно соответствовать физиологической необходимости плюс то количество, которое больной за сутки теряет с мочой. При наличии отеков эффективны разгрузочные дни 1-2 раза в неделю с соблюдением яблочной или картофельно-яблочной диеты. В качестве симптоматической терапии назначают мочегонные с различным механизмом действия. Широко используют гипотиазид, фуросемид. Для предупреждения развития гипокалиемии одновременно с мочегонными препаратами назначают препараты калия.
При обострении нефротической формы хронического нефрита хороший эффект оказывает длительное применение хингамина (при условии отсутствия резкой гипертензии и азотемии). При гипертонической и нефротической форме хронического гломерулонефрита назначается симптоматическая терапия гипотензивными (резерпин и ) и мочегонными средствами. В стадии компенсации этих форм заболевания хороший эффект дает санаторно-курортное лечение. В патогенетическую терапию хронического диффузного гломерулонефрита могут быть включены стероидные гормоны (преднизолон и ), обладающие противовоспалительным и иммунодепрессивным действием. Они способствуют увеличению диуреза путем влияния на секрецию антидиуретического гормона и альдостерона. Следует отметить, что гормонотерапия противопоказана при стойкой гипертонии и явлениях нарушения азотовыделительной функции почек. При уремии особое значение уделяется борьбе с азотемией. Прием белка с пищей ограничивают до 18-30 г в сутки, в основном за счет мяса. Назначают курсами антибиотики широкого спектра действия и кисломолочные продукты (для подавления гниения в кишечнике). При отсутствии отеков рекомендуется обильное питье. Чтобы снять явления интоксикации, назначают витамины группы В, глюкозу, аскорбиновую кислоту, промывание желудка, клизмы с гидрокарбонатом натрия, а также проводят гемодиализ с помощью аппарата “искусственная почка”. В настоящее время ведутся успешные разработки операций по пересадке почек.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
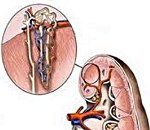
Хронический гломерулонефрит — имуннологическое поражение ткани почек, при котором происходит воспаление структурной единицы органа — почечных клубочков, что в конечном итоге ведёт к их некрозу.
На месте отмерших гломерункулов образуются рубцы из соединительной ткани. Со временем почки теряют свою функциональность, и развивается почечная недостаточность.
Патогенез
Главная роль почек — отфильтровывать поступающую в неё кровь. При нормальной работе органа клетки крови отделяются от вредных составляющих (мочи и токсинов) — они остаются в почках, а «очищенные» клетки проходят дальше.
Строение почек
Но дело в том, что первичная моча на этом этапе содержит много необходимых веществ: белков, электролитов и др. Чтобы вернуть их обратно в кровь, урина из почечных клубочков поступает в систему канальцев. Здесь полезные компоненты проходят сквозь стенки трубок и на выходе (в конечной моче) остаются лишь токсичные соединения.
Клубочки заключены в особый мешочек – Боуменову капсулу. Вместе с канальцами они образуют структурную почечную единицу — нефрон.
Гломерулонефрит разрушает (воспаляет) в первую очередь почечные капилляры и в них происходит следующее:
- сквозь стенки сосудов клубочка просачиваются клеточные элементы, то есть нарушается фильтрация;
- в просвете капилляров начинает формироваться тромб;
- в итоге кровь с трудом проходит по сосудам клубочка и проникает в Боуменову капсулу;
- поступая далее, в почечные канальца, кровяные клетки закупоривают их;
- фильтрация, как крови, так и первичной мочи в нефроне полностью нарушается;
- нарушенный кровоток образует тромб, после которого формируется пустой просвет сосуда. Он слипается, погибает и на этом месте формируется соединительная ткань. То же происходит с капиллярами клубочков и канальцев, а затем и со всем нефроном;
- «погибшие» гломерункулы не могут отфильтровывать кровь полностью, и развивается почечная недостаточность;
- в результате кровь накапливает множество ядовитых веществ. А полезные соединения оставшиеся здоровые нефроны не успевают возвращать в кровь.
Причиной сбоя в работе почек являются следующие воспаления в тканях клубочков:
- инфекционные заболевания: брюшной тиф и ангина, тонзиллит и скарлатина, гепатит В и ветрянка, пневмония;
- воспаления стенок сосудов;
- лёгочно-почечный синдром аутоиммунного характера;
- отравление ртутными парами, химическими растворителями, свинцом или алкоголем;
- патологии, вызванные радиацией;
- переливание крови.
На раннем этапе распознать болезнь довольно затруднительно, поскольку протекает она латентно. Диагностируется патология чаще у детей 3-8 летнего возраста и у взрослых 25-40 лет.
Гломерулонефрит: код по МКБ 10 и основы классификации
Гломерулярные болезни – группа патологий, имеющих схожие функциональные, структурные и клинические особенности и протекающие с преимущественным поражением клубочков почек. В основе их классификации лежит деление по ведущему синдрому – нефритическому, нефротическому или гематурическому. А как кодируется гломерулонефрит по МКБ 10?
Основы медицинской классификации
Главной целью Международной классификации болезней является систематизированная регистрация, анализ, интерпретация и сравнение данных по заболеваниям и проблемам, связанным со здоровьем среди жителей разных стран.
Короткие буквенно-цифровые коды заменяют медикам со всего мира длинные и сложнопроизносимые названия различных патологий в документации.
Это позволяет делать краткие и результативные отчёты по заболеваемости, распространенности и смертности от любой известной человечеству проблемы со здоровьем.
Согласно МКБ 10, все заболевания условно разделены на 21 класс по преимущественному поражению органов. Так, патологиям почек и мочевыводящих путей принадлежит класс XIV.
Гломерулонефрит: клинические и морфологические особенности
Гломерулонефрит – это не отдельное заболевание, а целая группа патологий, объединенных рядом общих черт, отражающих реакцию почек на инфекционно-воспалительное поражение. Главным патогенетическим моментом в развитии ГН является повреждение почечных клубочков. Оно приводит к следующим нарушениям:
- изолированный мочевой синдром – протеинурия, гематурия различной степени выраженности;
- олигоурия – уменьшение объема суточного диуреза;
- снижение скорости клубочковой фильтрации.
По мере прогрессирования заболевания происходит воспаление интерстиция и функциональные расстройства работы канальцев. В клинической картине это проявляется нарушениями транспорта ионов и снижением концентрационной способности почек. Терминальная стадия заболевания сопровождается почечной недостаточностью и уремией.
Как классифицируется заболевание по МКБ
Все гломерулярные заболевания в МКБ имеют буквенно-цифровые коды, начинающиеся с латинской буквы N:
- N00 – острый нефритический синдром (включая острый гломерулонефрит);
- N01 – быстропрогрессирующий нефритический синдром (нефрит, гломерулонефрит и другие формы гломерулярной болезни с соответствующим течением);
- N02 – устойчивая рецидивирующая гематурия;
- N03 – хронический нефритический синдром (включая ХГН);
- N04 – нефротический синдром (включая липоидный нефроз, врождённую форму патологии);
- N05 – нефритический синдром (гломерулонефрит) неуточненный;
- N06 – протеинурия (изолированная);
- N07 – наследственные формы нефропатии (болезнь Альпорта, амилоидная нефропатия, семейный амилоидоз).
К самым распространенным формам патологии относятся острый и хронический гломерулонефрит.
Острый гломерулонефрит кодируется как N00. В основе этого патологии лежит инфекционно-аллергический процесс: атака клубочков почки иммунными комплексами «антиген-антитело», образованными в результате бактериального (чаще стрептококкового) или вирусного заражения.
Хронический гломерулонефрит имеет код по МКБ 10 N03. Он характеризуется прогрессирующим диффузным поражением функционального аппарата почек с исходом в их склероз и недостаточность. Формируется как следствие острого при отсутствующем или неэффективном лечении.
При необходимости указанный выше код дополняется третьим порядком цифр, обозначающих клинические и морфологические особенности заболевания. Острый или хронический гломерулонефрит бывает с:
- незначительными изменениями(.0);
- очаговыми (сегментарными) изменениями – гиалинозом, склерозом (.1);
- диффузными мембранозными изменениями (.2);
- диффузными мезангиальными пролиферативными изменениями (.3);
- диффузными эндокапиллярными пролиферативными изменениями (.4);
- диффузными мезангиокапиллярными изменениями (.5).
- экстракапиллярными изменениями (.7).
Дополнительно выделяют особую форму диффузного мезангиокапиллярного гломерулонефрита — болезнь плотного осадка (.6). Клубочковое воспаление с другими изменениями кодируется цифрой .8, неуточненное — .9.
Знание основ классификации гломерулонефрита важно как с научной, так и с практической точки зрения. Понимание сути патологических процессов, происходящих в организме больного, поможет составить верный план диагностики и лечения.
Источник: https://PochkiZdrav.ru/nefrit/glomerulonefrit-kod-po-mkb-10.html
Симптомы
Проявление болезни зависит от вида хронического гломерулонефрита. Различают:
- латентный вид, самый распространённый — 45% случаев. Проявления почти незаметны: слабая отёчность, возрастает артериальное давление. В анализе мочи наблюдается превышение нормы белка, лейкоцитов и эритроцитов;
- гипертонический вид. Часто диагностируемая форма — 20% случаев. Симптоматика проявляется как стабильно повышенное АД, суточный диурез возрастает, а ночные мочеиспускания учащаются. В урине появляется избыток белка, а её плотность чуть ниже нормы;
- гематурический вид. Эта форма диагностируется редко. Моча становится красноватой, её анализ показывает превышение нормы эритроцитов изменённой формы;
- нефротический вид. Эта форма патологии также распространена (25% случаев). У больного держится высокое давление, сильно выражена отёчность ног и глаз. Диурез снижен. Анализы выявляют аномальную концентрацию белка и холестерина в моче и её увеличенную плотность.
Если заболевание не удалось вылечить в течение года, оно становится хроническим.
Два последних вида заболевания образуют смешанную форму с характерными симптомами.
Диагностические мероприятия
При диагностике хронического гломерулонефрита очень большое значение оказывается лабораторным тестам — это общий анализ мочи и крови. Оцениваются показатели белка, лейкоцитов и эритроцитов, повышение уровня СОЭ.
Для профилактики гломерулонефрита необходимо своевременно лечить все сопутствующие ему заболевания. Переохлаждение тоже неблагоприятно влияет на здоровье, поэтому желательно одеваться по погоде, не застужать почки.
Отличной профилактикой гломерулонефрита являются разгрузочные дни с арбузами или огурцами, однако важно помнить о том, что устраивать такие мероприятия нужно только после согласования с врачом. Рекомендовано также соблюдение безсолевой диеты, в пищу желательно употреблять меньше белков, жиров, но больше овощей, фруктов, витаминов, минералов и жидкости.
Своевременные медицинские обследования, проводимые в профилактических целях, помогут вовремя выявить начинающееся заболевание и приступить к незамедлительному лечению, значительно уменьшив при этом риск появления осложнений и неприятных последствий.
Людям, страдающим какими-либо аллергическими недугами, противопоказаны вакцинации, проводимые в профилактических целях. Важно помнить о том, что при гломерулонефрите ни в коем случае нельзя заниматься самолечением, так как это может, наоборот, значительно затянуть болезнь, что приведет к инвалидности на всю оставшуюся жизнь, а иногда — и к летальному исходу.
Диагноз
После того как больного осмотрят, изучат историю его болезни и соберут анамнез, назначается дифференциальная диагностика.
Суть дифференциальной диагностики — в исключении почечных патологий с похожей симптоматикой. При этом назначается:
- анализ мочи (общий). Выявляется изменение плотности, количество эритроцитов и лейкоцитов, а также белка;
- исследование почечных тканей (биоптата) даёт представление о степени патологического изменения структуры нефронов;
- кровь на биохимию. Исследуются показатели альбумина и креатина, мочевины и холестерина, а также общий белок и азотистые кровяные соединения;
- биопсия почки (пункция) — наиболее точный метод определения заболевания. Выявляет скопление иммунных клеток, проникших в клубочки;
- УЗИ. Показывает размер почки, эхогенность её ткани;
- кровь на иммунитет.
Схожую с хроническим гломерулонефритом симптоматику показывает и так называемая «сердечная почка». Она может стать причиной неправильной диагностики. Этому заболеванию обычно сопутствуют первичные сердечные патологии, увеличенная печень и отёк преимущественно нижних конечностей.
Процесс диагностики при хронической форме гломерулонефрита довольно сложен, поскольку его формы многообразны и часто схожи с другими заболеваниями почек. Так проявления латентной и гипертензивной формы патологии похожи на пиелонефрит.
Пиелонефрит исключает перенесённая больным острая форма гломерулонефрита. Также проводят радионуклидные методы диагностики. В сочетании с перечисленными выше исследованиями они позволяют точно диагностировать тип заболевания.
При хроническом гломерулонефрите у больного выявляются такие внешние признаки как:
- периодические боли в поясничной области;
- жажда;
- объём мочи либо повышен (в начале заболевания), либо понижен – на стадии декомпенсации;
- по утрам заметны отёки век;
- цвет мочи принимает красные оттенки;
- в отдельных случаях наблюдается гипертензия;
- утомляемость, мигрень — результат скопления в моче вредных азотистых соединений.
Диагностика
Первично хронический гломерулонефрит удается заподозрить по клиническим проявлениям. Однако точный диагноз может поставить только врач после прохождения пациентом медицинского осмотра. Проводятся следующие мероприятия:
- Сбор анамнеза. Врач выявляет наличие характерной симптоматики, заболеваний, которые могли стать причиной проблемы, а также отягощающих факторов.
- Общий анализ урины. Повышенная концентрация белка в образце и снижение плотности – симптомы гломерулонефрита нефротической формы. Обнаружение эритроцитов говорит о гематурии.
- Биохимический анализ образца крови. Определяется содержание креатинина, мочевины, рост антител к стрептококку и другие показатели.
- УЗИ почек. Выявляет изменения, происходящие в органах. В раннюю фазу развития болезни такое исследование не результативно.
- Урография. Помогает изучить работоспособность каждой почки в отдельности, а также состояние паренхимы.
- ЭКГ. Проводится при наличии повышения артериального давления.
Диагностика включается в себя и определение чувствительности выявленной патогенной микрофлоры к воздействию лекарственных препаратов. Это позволяет подобрать максимально эффективную методику лечения.
Лечение
Поскольку заболевание носит аутоиммунный характер, его полное излечение — редкий случай. Терапия направлена на облегчение протекания патологии и продление жизни больного.
Лекарства типа антикоагулянтов
Они препятствуют формированию тромбов в капиллярах клубочков. Текучесть крови улучшается. К таким препаратам относятся: Гепарин и Тиклопидин, Дипиридамол. Назначаемая дозировка определяется врачом.
Таблетки Дипиридамол
Нестероидные противовоспалительные лекарства
Препятствуют иммунному поражению почек, улучшая их состояние. Препараты: Ибупрофен или Индометацин. Курс — несколько месяцев с увеличением дозировки в случае нормальной переносимости препарата пациентом.
Иммунносупрессоры
Эти лекарства при гломерулонефрите очень действенны, поскольку подавляют иммунную активность организма, тем самым замедляя разрушение структуры почечных клубочков.
Препараты: Циклофосфамид или Циклоспорин.
Очень эффективен Преднидозол, применяемый по специальной схеме Ланге, когда дозировку циклично повышают и понижают. Длится такая терапия может до года.
Лекарства, направленные на снижение АД
Поскольку почечная недостаточность сопровождается скоплением в организме излишка жидкости и изменением гормонального фона, это провоцирует устойчивую гипертензию. Снизить её можно лишь с помощью специальных средств: Каптоприл, Рамиприл или Эналаприл.
Различные диуретики
Воспалённые почечные клубочки плохо пропускают кровь, образуя её застой. Поэтому необходимо повысить ток жидкости в структуре нефрона.
Мочегонное средство Гипотиазид
При гломерулонефрите используют такие мочегонные препараты как: Гипотиазид и Урегит, а также Фуросемид и Альдактон.
Антибиотики
Е
сли болезнь сопряжена с инфекционными очагами (тонзиллит, гайморит или эндометрит) необходима активная противобактериальная терапия.
Гамма этих препаратов очень широка.
Поэтому врач назначает курс лечения индивидуально, опираясь на вид хронической патологии и чувствительности к антибиотическому средству.
Диета
Гломерулонефрит нарушает химический баланс крови: организм теряет нужные вещества и накапливает токсины. Поэтому диета как обязательный элемент комплексной терапии показана уже с первых дней заболевания. Главный момент — отказ от солесодержащей пищи.
Больным желательно отказаться от соли
Запрещены:
- мясные и рыбные соусы;
- различные соленья;
- животный белок.
Допускаются (без соли) следующие продукты:
- пшеничный хлеб;
- суп из овощей с крупой;
- молочные продукты;
- макароны и различные крупы;
- фрукты и овощи;
- травяные отвары или чаи;
- макаронные изделия;
- подсолнечное масло.
Такая диета поможет:
- мочеотделению;
- снизит аллергию;
- улучшит метаболизм.
Питаться следует понемногу, но часто (до 6 раз в день).
Прогноз
Если лечение заболевания отсутствует, это ведёт к отмиранию здоровых нефронов и грозит развитием почечной недостаточ?
