Надколенно бедренный болевой синдром лечение
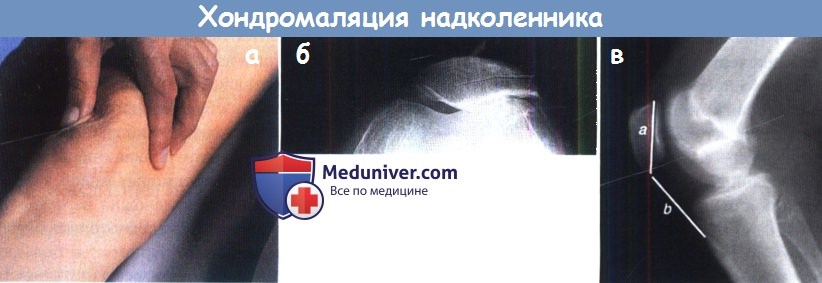
Хрящ бедренно-надколенникового сустава является местом, где проявляется механический и функциональный дисбаланс передачи нагрузки.
Этиология
Хрящ нагружается в процессе периодических мышечных сокращений четырехглавой мышцы при ходьбе и при торможениях. Прямая травма надколенника вследствие вывиха или падения на согнутое колено приводит к повреждению надколенникового хряща.
Могут встречаться многочисленные анатомические варианты – дисплазия надколенника и суставной поверхности бедренной кости, patella alta, patella baja, изменения оси конечности, деформация стоп. Должны учитываться такие факторы как поражение капсульно-связочного аппарата, мышечная гипотрофия, контрактуры и конституциональная слабость связок.
Причины возникновения
Различают первичный и вторичный бедренно-надколенниковый болевой синдром. Первичный связан с бедренно-надколенниковой дисфункцией, в то время как вторичный возникает вследствие:
- Бедренно-надколенникового остеоартроза,
- Нестабильности капсульно-связочного аппарата,
- Предшествующей реконструкции связок,
- Повреждения менисков,
- Гипертрофии складок синовиальной оболочки,
- Синовитов,
- Рассекающего остеохондрита,
- Синдрома подколенниковой контрактуры,
- Циклоп-синдрома,
- Низкого стояния надколенника,
- Внутрисуставных сращений,
- Опухолей,
- Артритов,
- Остеоартроза бедренно-большеберцового сочленения,
- Ущемления синовиальных ворсин.
Классификация
Бедренно-надколенниковый болевой синдром можно классифицировать, основываясь на слабости связочного аппарата или мышечной функции:
Тип 1 – повышенная эластичность связочного аппарата, дисплазия или атрофия четырехглавой мышцы, а также:
- Склонность к отечности,
- Patella alta,
- Genu valgum,
- Нормальный угол Q,
- Выступающий надколенник,
- Наследственная предрасположенность.
Тип 2 – эластичность связочного аппарата не повышена; четырехглавая мышца хорошо развита, но укорочена или гипертрофична; подколенные сухожилия хорошо развиты, но укорочены или гипертрофичны; а также:
- Отсутствие склонности к отечности,
- Повышенный угол Q,
- Patella alta не отмечается,
- Погруженный надколенник,
- Болезненность фасеток надколенника.
Клиническая картина
Главным признаком бедренно-надколенникового болевого синдрома является боль в передних отделах коленного сустава, возникающая при напряжении, после напряжения или в покое. Также отмечаются крепитация в суставе, чувство неустойчивости, заклинивание и отечность.
Диагностика
Для исследования бедренно-надколенникового сочленения описаны многочисленные клинические тесты. Растяжимость связок следует оценивать в первую очередь, чтобы понять гипермобилен сустав или затянут. К специфическим тестам бедренно-надколенникового сустава относятся:
- Тест «скольжения» – смещение надколенника в медиальном или латеральном направлении при расслабленной или напряженной четырехглавой мышце.
- Тест «наклона» – пассивный наклон латерального края надколенника. Тест позволяет оценить степень сокращения латерального удерживателя.
- McConnel тест.
- Положение надколенника (медиальная или латеральная девиация).
- Тест силы мышц (четырехглавая мышца, подколенные сгибатели).
- Тест Ober (тест растяжения подвздошно-большеберцового тракта).
- Болезненность фасеток – инсерционные тендинопатии, синовиты, заболевания хряща.
- Тест крепитации.
Симптом Zohlen, который все еще часто учитывается при диагностике, основан на ущемлении синовиальной ткани, при этом состояние бедренно-надколенникового сустава не оценивается. Даже при отсутствии патологических изменений результаты теста положительны во многих случаях.
Отраженная бедренно-надколенниковая боль может явиться следствием заболеваний тазобедренного сустава, компрессии или нестабильности позвоночного столба, что необходимо исключить при клиническом исследовании.
Рентгенография в стандартных проекциях должна быть дополнена исследованием в тангенциальных проекциях. Последними являются аксиальные проекции для бедренно-надколенникового сустава в положении 30, 60 и 90 градусов сгибания (техника Knutsson). В типичных случаях болевого синдрома в этих проекциях значительные отклонения могут не выявляться. Умеренно выраженные признаки дисплазии надколенника и блока бедра должны учитываться с осторожностью, так как встречаются у большинства людей.
МРТ направлена на определение толщины хряща и расположения надколенника. Однако в большинстве случаев при бедренно-надколенниковом болевом синдроме находки при данном исследовании не являются основанием для изменения тактики лечения.
Артроскопические данные
При бедренно-надколенниковом болевом синдроме нередко единственными артроскопическими данными служат признаки снижения плотности хряща надколенника.
Достаточно часто можно обнаружить нормальный бедренно-надколенниковый сустав, локальное размягчение хряща надколенника или блока бедренной кости. Бедренно-надколенниковый контакт оценивают при исследовании блока бедренной кости и надколенника снаружи или внизу, попеременно сгибая или разгибая конечность в коленном суставе. При разгибании обычно выявляется незначительная латеральная девиация надколенника, но это не является патологическим признаком.
В норме надколенник центрируется в блоке бедра при угле сгибания от 30 до 40 градусов. Если в этом диапазоне сохраняется значительная латерализация, необходимо исключить синдром повышенной латеральной компрессии или предшествующий вывих надколенника. Каждое из этих состояний может вызвать боль в бедренно-надколенниковом сочленении, поэтому они должны быть подтверждены или исключены.
Лечение
К лечению бедренно-надколенникового болевого синдрома, особенно часто встречающегося у молодых девушек, следует подходить крайне осторожно. Необходимо учитывать, что хрящ бедренно-надколенникового сочленения не имеет нервных волокон и, что патогенез этого болевого синдрома до конца не выяснен.
До недавнего времени (а в некоторых центрах и до сих пор) было принято частично резецировать размягченный хрящ, при этом разрушалась lamina splendence и инициировалось прогрессивное разрушение хряща. При сохранении жалоб рекомендовалось и выполнялись (также и в настоящее время) более инвазивные вмешательства – пересадка бугристости большеберцовой кости, стягивающие операции, угловые остеотомии надколенника. В значительном числе случаев эти операции скорее ухудшают состояние пациента, чем уменьшают его жалобы.
Таким образом, артроскопическое вмешательство при бедренно-надколенниковом болевом синдроме должно быть отложено до тех пор, пока не будут исчерпаны все консервативные меры (упражнения на растяжение для напряженных мышечных групп: четырехглавая мышца, подвздошно-большеберцовый тракт, мышцы-сгибатели).
При гипермобильности связок применяются упражнения, направленные на постепенное увеличение мышечной силы. Лечебная физкультура применяется и для лечения функциональных нарушений осанки.
Пробный 4-6 недельный курс консервативного лечения не является достаточным. Артроскопия показана минимум через 3 месяца консервативного лечения.
При артроскопии можно исключить некоторые морфологические причины болей, выявить тяжелые повреждения хряща. В выраженных случаях применяется соответствующее воздействие на хрящ.
Источник
Заболевания, при которых возникает боль в колене при сгибании
[7], [8], [9], [10], [11], [12], [13]
Артрит
Несколько типов артрита может повлиять на здоровье колена. Врачи клиники Мейо считают, что остеоартроз – это наиболее распространенный тип артрита, влияющий на крупные суставы, такие как колено. Другие типы, которые могут потенциально повлиять на колено, это септический артрит, ревматоидный артрит и подагра, а также одна из форм обычного артрита. Люди с артритом испытывают разную степень боли при стоянии и ходьбе, страдают от отеков, жесткости и потери гибкости, в том числе из-за трудности и боли при сгибании колена.
[14], [15], [16], [17], [18], [19]
Тендинит надколенника
Тендинит – это раздражение или воспаление одного или нескольких сухожилий, которые поддерживают соединение коленных суставов. Часто это является результатом перетренированности или слишком большой активности при ходьбе и беге. По данным клиники Майо, спортсмены более склонны к тендиниту надколенника, чем люди с умеренной физической активностью. Сухожилие соединяет четырехглавую мышцу в передней части бедра с костью голени. Бегуны, лыжники и велосипедисты более подвержены риску возникновения боли из-за тендинита, потому что их связки и суставы в постоянном напряжении. Они могут испытывать боль при обычном сгибании, даже без большой нагрузки на колено.
Надколенно-бедренный болевой синдром
Люди с этим синдромом могут ощущать боль под или вокруг коленной чашечки. Боль усиливается при сгибании или после сидения в течение длительного периода времени. Американская академия семейных врачей рекомендует, чтобы люди, которые столкнулись с этим опасным повреждением, старались отдохнуть от своей деятельности. Врачи также рекомендуют им класть лед на колено несколько раз в день и сменить тип обуви, которую они используют, на более удобную. Упражнения также помогают укрепить мышцы вокруг коленной чашечки и облегчить боль в колене.
Бурсит
Это воспаление небольшого мешочка жидкости, которая смягчает пределы коленного сустава. По данным клиники Майо, бурсит вызывает значительную боль в колене при сгибании, особенно если колено несет повышенную нагрузку. Например, при движении по лестнице вверх или вниз. Люди с бурсит также могут испытывать такие симптомы, как покраснение, припухлость, тепло или жар.
[20], [21], [22], [23], [24], [25], [26], [27]
Заболевание Осгуд-Шлаттера
Заболевание Осгуд-Шлаттера – это воспаление костей, хрящей и сухожилий в верхней части голени. По словам детских хирургов, от этого заболевания зачастую страдает только одно колено, как правило, у подростков, которые более склонными к травмам, потому что более физически активны. Заболевание Осгуд-Шлаттера обычно прогрессирует во время скачков роста и чаще всего у подростков, которые занимаются спортом, включающим скручивания, бег или прыжки. Боль в колене может варьироваться от легкой до тяжелой и постоянной. Она ухудшается с помощью упражнений и сгибания.
Киста Бейкера
Киста Бейкера – заболевание, которое представляет собой накопление жидкости, которая образует под коленом. Она может быть вызвана грыжей коленного сустава, разрывом капсулы или разрывом мениска, повреждением хряща коленного сустава. Тромб, образовавшийся при этом, может представлять непосредственную опасность и требует немедленной медицинской помощи.
[28], [29], [30], [31], [32]
Источник
Бедренно-надколенниковый синдром[править | править код]
Спортсмены часто жалуются на боль по передней поверхности коленного сустава — так называемый бедренно-надколенниковый синдром. Причины боли могут быть разнообразны: смещение надколенника, увеличение угла четырехглавой мышцы бедра, чрезмерная пронация стопы или слабость медиальной широкой мышцы бедра; поэтому для установления точного диагноза необходима консультация с опытным врачом.
Угол четырехглавой мышцы бедра (квадрицепсный угол, или угол Q) — угол между брюшком четырехглавой мышцы бедра и ее сухожилием, перекидывающимся на большеберцовую кость; он определяет отклонение надколенника от строго вертикальной линии при сокращении четырехглавой мышцы бедра, измеряется при разогнутой в коленном суставе ноге и образуется пересечением двух отрезков: от верхней передней подвздошной ости к середине надколенника и от середины надколенника к бугристости большеберцовой кости.
Фиксация коленного сустава при бедренно-надколенниковом синдроме[править | править код]
Задача фиксации коленного сустава при бедренно-надколенниковом синдроме заключается в том, чтобы восстановить нормальное положение надколенника и, в ряде случаев, предотвратить его латеральное смещение. Предотвратить латеральное смещение надколенника помогает компрессионная манжета с латеральным фиксатором (рис. 3.12), а для восстановления нормального положения надколенника служит повязка Мак-Коннела (рис. 3.13), требующая особого, более прочного, неэластичного лейкопластыря. При наложении повязки Мак-Коннела важно предварительно оценить положение надколенника, а затем узнать у спортсмена, уменьшает ли она боль при физической нагрузке. Повязка Мак-Коннела является только частью программы лечения и реабилитации при бедренно-надколенниковом синдроме.
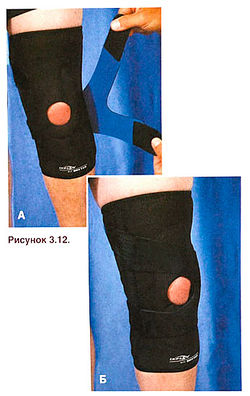
Рисунок 3.12. Компрессионная манжета с латеральным фиксатором для коленного сустава позволяет восстановить нормальное положение надколенника между мыщелками бедренной кости.
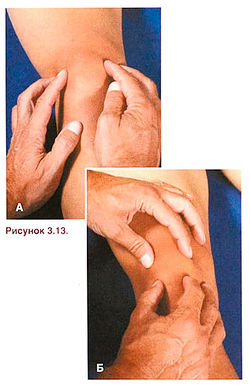
Рисунок 3.13. Наложение повязки Мак-Коннела при бедренно-надколенниковом синдроме. А—Б. Оцените наклон надколен ника во фронтальной и сагиттальной плоскостях.
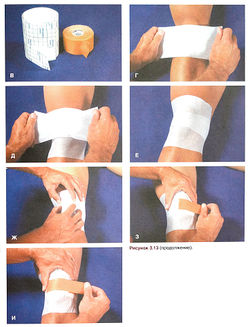
Рисунок 3.13. (продолжение) В. Для повязки используйте клейкий эластичный подкладочный бинт «Cover-Roll Stretch» и высокопрочный неэластичный лейкопластырь «Leukotape». Г—Е. Побрив колено спортсмену, наложите клейкий эластичный бинт на надколенник. Ж. Снова определите положение надколенника. 3. Скорректируйте наклон надколенника в сагиттальной плоскости, наложив лейкопластырь от середины надколенника к медиальному мыщелку бедренной кости. И. Обеспечьте правильное скольжение надколенника, наложив лейкопластырь от латерального края надколенника к медиальному мыщелку бедренной кости.
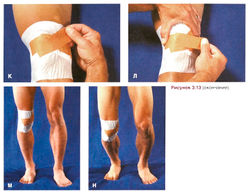
Рисунок 3.13. (окончание) К. Скорректируйте наклон надколенника во фронтальной плоскости, наложив лейкопластырь от нижнего края надколенника вверх, в сторону плеча с противоположной стороны. Л. Если после этого наклон надколенника в сагиттальной плоскости недостаточно скорректирован, наложите еще одну полоску лейкопластыря. М—Н. Попросите спортсмена выполнить движения, которые раньше причиняли ему боль, и оцените выраженность боли при наложенной повязке.
Упражнения при бедренно-надколенниковом синдроме[править | править код]
Описанные ранее упражнения на растяжку и укрепление четырехглавой мышцы бедра и задней группы мышц бедра помогают и при бедренно-надколенниковом синдроме. При выполнении силовых упражнений следует, однако, иметь в виду, что преодоление сопротивления в течение всего разгибания ноги повышает давление на бедренно-надколенниковое сочленение и может усилить боль. Поэтому описанные упражнения модифицируют так, чтобы нагрузка действовала только при разгибании сустава на последние 30° (или находят любой другой безболезненный объем движений). Для укрепления четырехглавой мышцы бедра можно также выполнять подъемы ног из положения лежа на спине (рис. 3.14) — это упражнение менее эффективно, чем разгибание ноги в коленном суставе с преодолением сопротивления, зато почти не повышает давления на бедренно-надколенниковое сочленение. При необходимости для избирательного укрепления медиальной широкой мышцы бедра можно использовать электростимуляцию мышц или методы биологической обратной связи.

Рисунок 3.14. Подъем прямых ног из положения лежа на спине позволяет укреплять четырехглавую мышцу бедра, не повышая давление на бедренно-надколенниковое сочленение.
Электрическая стимуляция мышц — применение электрического тока с целью вызвать сокращение мышц.
Биологическая обратная связь — обратная связь за счет зрительного или слухового восприятия.
Читайте также[править | править код]
- Боль в колене с передней стороны
Источник
На сегодняшний день нет единого мнения относительно терминологии, этиологии и лечения болевого синдрома в переднем отделе коленного сустава. Пателло-феморальный болевой синдром (хондромаляция надколенника, синдром перегрузки надколенно-бедренного сустава) довольно часто можно встретить у активно занимающихся спортом подростков и молодых людей.
Нередко (однако не всегда) это состояние связано с размягчением и фиброзными изменениями суставной поверхности надколенника — хондромаляцией надколенника. В отсутствии каких-либо других патологических изменений ортопеды рассматривают хондромаляцию как причину (а не следствие) заболевания. Против этого свидетельствуют следующие факты: (1) хондромаляцию нередко диагностируют в ходе артроскопии коленного сустава у лиц молодого возраста, не предъявляющих жалоб на боль в переднем отделе коленного сустава и (2) у некоторых пациентов с типичным болевым синдромом не находят изменений хряща надколенника.
а) Механизмы развития боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Боль в переднем отделе коленного сустава может быть одним из симптомов достаточно известных заболеваний, наиболее распространенными из которых являются бурситы, болезнь Осгуда-Шляттера, невромы, синдром синовиальной складки, пателло-феморальный артроз и тендиниты зоны прикрепления сухожилия четырехглавой мышцы или собственной связки надколенника — болезнь Синдинга-Ларсена.
При исключении всех названных состояний и отсутствии других видимых причин врач сталкивается с достаточно известным клиническим синдромом, который получил не совсем удачное название «болевого синдрома в переднем отделе коленного сустава» или «пателло-феморального болевого синдрома».
Основной причиной такого болевого синдрома возможно является механическая перегрузка надколенно-бедренного сустава. Изредка причиной может быть единственная травма коленного сустава (прямой удар по передней поверхности колена), которая может привести к повреждению суставных поверхностей. Чаще же постоянные перегрузки сустава обусловлены либо (1) нарушением конгруэнтности надколенно-бедренного сустава вследствие аномального строения надколенника или межмыщелковой борозды, либо (2) аномалиями строения нижней конечности в целом и/или надколенника в частности, либо (3) нарушением баланса мышц нижней конечности, характеризующимся снижением их силы вследствие атрофии, снижения функции или относительной слабости медиальной широкой мышцы, которые приводят к изменению наклона надколенника, его подвывиху или перегрузке одной из его фасеток при сгибании и разгибании, либо (4) гиперактивностью пациента.
Используемый здесь термин «перегрузка» означает либо непосредственную механическую перегрузку суставных фасеток надколенника, либо механические нагрузки, возникающие в глубинных слоях суставного хряща на границе между высоко- и низконагружаемыми зонами (Goodfellow et al.). В ходе обследования пациента также необходимо учитывать его личностные особенности и его реакцию на хронический болевой синдром (Thomee et al.).
Перегрузка надколенно-бедренного сустава приводит к появлению изменений как суставного хряща, так и субхондральной кости, однако не всегда эти изменения развиваются параллельно. Так, суставной хрящ может выглядеть нормально, а изменения его могут носить лишь биохимический характер, характеризующийся гипергидратацией и снижением концентрации протеогликанов, тогда как в подлежащей кости отмечается выраженная сосудистая реакция (которая может быть потенциальной причиной болевого синдрома).
В других случаях в хряще могут наблюдаться видимые размягчение и фиброзные изменения, сопровождающиеся или не сопровождающиеся внутрикостной гипертензией субхондральной кости. Это и обусловливает различные взаимоотношения между (1) аномалиями строения надколенно-бедренного сустава, (2) размягчением хряща, (3) сосудистой реакцией субхондральной кости и (4) болевым синдромом в переднем отделе коленного сустава.
Фиброзные изменения хряща обычно наблюдаются в области внутренней фасетки надколенника или в области срединного гребешка; как правило, они ограничиваются поверхностными зонами хряща и заживают спонтанно (Bentley). Не являются они и предпосылками развития и прогрессирования остеоартроза коленного сустава в последующем. Иногда наблюдается поражение наружной фасетки надколенника — синдром «зоны избыточного давления» Фика (Ficat), который может приводить к прогрессирующим изменениям надколенно-бедренного сустава (Ficat и Hungerford).

Хондромаляция надколенника.
Патогномоничных признаков хондромаляции надколенника, на основании которых можно было бы поставить диагноз, не существует,
однако есть ряд симптомов, которые позволяют заподозрить ее наличие.
(а) Зафиксируйте надколенник относительно мыщелка бедра и попросите пациента напрячь мышцы бедра:
даже здоровый человек в такой ситуации может испытать дискомфорт,
пациенты же с хондромаляцией надколенника в подобной ситуации отмечают острую боль в области пателло-феморального сустава.
(б) Тангенциальная проекция в положении неполного сгибания коленного сустава.
(в) На рентгенограмме в боковой проекции в положении сгибания коленного сустава до 45° длины надколенника и собственной связки надколенника в норме практически равны (отношение 1:1),
при patella alta это отношение будет менее, чем 1:1.
б) Симптомы и клиника боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Пациенты, нередко девушки подросткового возраста или молодые спортсмены, предъявляют жалобы на боль в области переднего отдела коленного сустава или в его глубине «под коленной чашечкой». Иногда в анамнезе у пациентов имеет место травма коленного сустава или рецидивирующие подвывихи. Симптоматика усиливается при физической активности, подъеме по лестнице или при подъеме после длительного пребывания в положении сидя. Коленный сустав может «подворачиваться», иногда развивается его отек. Иногда сустав «блокируется», однако такие блокады не являются истинными. Нередко поражаются оба коленных сустава.
Нa первый взгляд коленный сустав может казаться совершенно нормальным, однако при тщательном клиническом осмотре можно выявить изменение нормального расположения или наклон надколенника. Другими признаками заболевания могут быть гипотрофия четырехглавой мышцы, наличие в полости коленного сустава выпота, болезненность при пальпации по краю надколенника и хруст при движениях в коленном суставе.
Пателло-феморальный болевой синдром провоцируется прижатием надколенника к мыщелку бедра при одновременном сокращении четырехглавой мышцы, при этом сначала надавливают на надколенник целиком, а затем по отдельности на медиальную и латеральную фасетку. Если в дополнение к описанным симптомам имеет место положительный симптом предчувствия, то скорее всего в анамнезе у пациента имел место подвывих или вывих надколенника.
Трекинг надколенника оценивают в положении пациента сидя на краю кушетки со свешенными вниз ногами, в этом положении пациента просят согнуть и разогнуть голени с сопротивлением, в ряде случаев при этой пробе удается выявить подвывих надколенника.
В положении сидя или лежа на спине положение надколенника можно оценить количественно путем измерения величины квадрицепс-угла, или Q-угла, — этот угол образован линией тяги четырехглавой мышцы (линия, соединяющая переднюю верхнюю подвздошную ость и середину надколенника) и линией, соответствующей положению собственной связки надколенника. В норме этот угол составляет 14-17°, увеличение угла более 20° рассматривается как предрасполагающий фактор к развитию болевого синдрома в переднем отделе коленного сустава.
Другим предрасполагающим фактором является высокое стояние надколенника (patella alta), при котором компрессионные силы, действующие на суставную поверхность надколенника при сгибании коленного сустава, скорее всего будут выше, чем в норме. Высоту стояния надколенника лучше всего оценивать по рентгенограмме в боковой проекции.
Наконец, в ходе клинического осмотра оценивают состояние околосуставных образований, которые также могут быть источниками болевого синдрома, для исключения отраженного болевого синдрома необходимо осмотреть и тазобедренный сустав.
Причины болевого синдрома в переднем отделе коленного сустава:
1. Отраженная боль со стороны тазобедренного сустава
2. Заболевания надколенно-бедренного сустава:
Нестабильность надколенника
Перегрузка надколенно-бедренного сустава
Остеохондральные повреждения
Пателло-феморальный артроз
3. Заболевания коленного сустава:
Рассекающий остеохондрит
Свободное внутрисуставное тело Синовиальный хондроматоз
Синдром синовиальной складки
4. Заболевания периартикулярных образований:
Тендинит собственной связки надколенника
«Растяжение» собственной связки надколенника
Бурсит
Болезнь Осгуда-Шляттера
в) Лучевая диагностика. Рентгенологическое исследование должно включать рентгенографию надколенника в тангенциальной проекции, которая позволяет выявить изменение наклона или подвывих надколенника, и в боковой проекции в положении сгибания коленного сустава наполовину для оценки высоты стояния надколенника.
Наиболее точными методами, позволяющими оценить и измерить взаиморасположение надколенника и мыщелка бедра, являются КТ или МРТ в положении полного разгибания и при различных углах сгибания.
г) Артроскопия. Размягчение суставного хряща довольно часто можно наблюдать и у людей, не предъявляющих никаких жалоб со стороны коленного сустава, в то же время при наличии болевого синдрома в коленном суставе какой-либо патологии также может не обнаружиться. Тем не менее артроскопия является весьма полезной методикой, позволяющей исключить другие возможные причины болевого синдрома в переднем отделе коленного сустава. Также она позволяет оценить конгруэнтность надколенно-бедренного сустава, особенности расположения и трекинга надколенника.
д) Дифференциальный диагноз. Для того, чтобы выставить диагноз пателло-феморального болевого синдрома, необходимо исключить все остальные возможные причины болевого синдрома в переднем отделе коленного сустава. Но даже после этого прежде, чем начать лечение, следует выявить точную причину развития этого синдрома, каковой могут быть постуральные особенности, избыточная нагрузка, аномалии расположения надколенника, подвывих или аномалии строения костей.
е) Лечение без операции боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. В подавляющем большинстве случаев эффективно видоизменение физической активности и физиотерапия в сочетании с разъяснением пациентам причин имеющегося у них болевого синдрома и того, что у большинства пациентов подобное состояние постепенно купируется и без дополнительных медицинских вмешательств.
Назначаемые упражнения должны быть направлены на укрепление медиальной головки четырехглавой мышцы как основного фактора, сдерживающего патологический наклон и подвывих надколенника кнаружи. Ряду пациентов бывает достаточно простого применения ортопедических стелек, корригирующих вальгусную установку стопы. Назначение аспирина позволит всего лишь в той или иной мере снять болевой синдром, тогда как от использования глюкокортикоидов следует воздерживаться.
ж) Операция при боли в надколеннике при синдроме перегрузки надколенно-бедренного сустава. Об операции следует подумать только (1) при наличии явных аномалий строения, которые возможно корригировать оперативным путем, (2) когда проводимое в течение по меньшей мере шесть месяцев консервативное лечение оказывается неэффективным или (3) если у пациента изначально выявляются признаки нетрудоспособности. Оперативное лечение направлено на оптимизацию расположения надколенника относительно мыщелка бедра, улучшение конгруэнтности надколенно-бедренного сустава и снижение действующих в нем динамических нагрузок. С этой целью применяются различные вмешательства, включающие латеральный релиз при сочетании признаков нестабильности надколенника с одним из вмешательств, показанных на рисунке ниже или без таковых, а также операция Маке (Maquet) (подъем собственной связки надколенника) и как последняя мера — пателлэктомия.
Латеральный релиз. Операция заключается в открытом или артроскопическом продольном рассечении наружной капсулы и наружного удерживателя надколенника. Иногда уже одного этого бывает достаточно (особенно если по данным рентгенографии или МРТ имеет место выраженный наклон надколенника), чаще же это вмешательство необходимо дополнять восстановлением нормальной анатомии надколенно-бедренного сустава.
Проксимальная реконструкция. Заключается в открытом релизе наружного удерживателя надколенника и гофрировании косой части медиальной широкой мышцы бедра.
Дистальная реконструкция. Дистальные мягкотканные и костные реконструктивные вмешательства описаны выше. Эти операции позволяют оптимизировать трекинг надколенника, однако сопряжены с риском увеличения давления в зоне контакта надколенника и мыщелка бедра, что в свою очередь может усилить выраженность симптоматики.
Дистальный подъем собственной связки надколенника. Согласно предложенной Maquet методике, бугристость большеберцовой кости вместе с прикрепляющейся к ней собственной связкой надколенника перемещается кпереди и фиксируется в этом положении с помощью костного блока. Такое вмешательство позволяет снизить давление на границе контакта надколенника и мыщелка бедра.
Некоторых пациентов начинает беспокоить образующийся после такой операции на передней поверхности большеберцовой кости костный выступ, поэтому такая операция может стать причиной появления новых жалоб. В качестве альтернативы Fulkerson предложил перемещать и приподнимать относительно исходного положения передне-медиальный сегмент бугристости большеберцовой кости. Среднесрочные результаты этого вмешательства вполне удовлетворительные.
Хондропластика. Операция заключается в артроско-пической обработке суставной поверхности надколенника с помощью шейвера, в ходе которой удаляется размягченный и фиброзно-измененный хрящ, иногда вплоть до уровня подлежащей субхондральной кости. В последующем обработанный участок должен заполниться волокнистым хрящом. По завершении основного вмешательства выполняют лаваж сустава, также операцию можно сочетать с любым из видов реконструктивных вмешательств.
Пателлэктомия. Это самое последнее, к чему можно прибегнуть для облегчения страданий пациента. Даже при изначальной травматичности вмешательства пациенты остаются порой весьма довольными облечением после всех ранее перенесенных и оказавшихся неэффективными вмешательств.
– Читать далее “Симптомы рассекающего остеохондрита коленного сустава и его лечение”
Оглавление темы “Болезни коленного сустава”:
- Симптомы и диагностика хронической нестабильности коленного сустава
- Симптомы рецидивирующего вывиха надколенника и его лечение
- Причины боли в области надколенника и его лечение
- Симптомы рассекающего остеохондрита коленного сустава и его лечение
- Симптомы свободного тела коленного сустава и его лечение
- Симптомы синовиального хондроматоза коленного сустава и его лечение
Источник
