Нефроангиосклероз код мкб 10
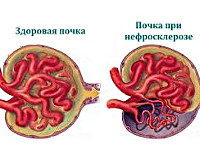
Нефросклероз — это патологическое состояние, вызванное гибелью нефронов, их замещением соединительной тканью с нарастанием почечной недостаточности. Проявляется полиурией, никтурией, гипертензией, отечностью, дискомфортом в пояснице, на поздних этапах — олигурией, гематурией, интоксикацией. Диагностируется с помощью лабораторных анализов, УЗИ, КТ, МСКТ почек, нефросцинтиграфии, ангиографии ренальных сосудов, урографии, биопсии. Для лечения применяют этиопатогенетическую терапию основного заболевания, антикоагулянты, антиагреганты, противоанемические, дезинтоксикационные, витаминно-минеральные средства, заместительную терапию, аллотрансплантацию почки.
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.

Нефросклероз
Причины нефросклероза
Сморщивание почки — полиэтиологический процесс, который осложняет различные сосудистые расстройства и урологические болезни. В зависимости от варианта нефросклероза специалисты в сфере урологии и нефрологии выделяют две группы причин, вызывающих первичное или вторичное замещение почечной паренхимы волокнистыми структурными элементами соединительной ткани. Первично сморщенная почка формируется на фоне поражения ренальных сосудов, обусловленного такими заболеваниями, как:
- Артериальная гипертензия. У больных с эссенциальной гипертонической болезнью и симптоматическими гипертензивными состояниями стойко спазмируются и сужаются почечные сосуды, нарушается питание паренхимы. Соединительнотканное уплотнение сосудистой стенки или гибель артериол, клубочковых капилляров завершается соответственно формированием медленно прогрессирующего артериосклеротического нефросклероза либо злокачественного артериолонекротического гломерулосклероза Фара.
- Атеросклероз ренальных артерий. Отложение на внутренней оболочке атеросклеротических бляшек делает сосудистую стенку менее эластичной, сужает просвет сосудов, питающих почечную паренхиму. Уменьшение тканевой перфузии провоцирует деструкцию нефронов и тканевую гипоксию, способствующую избыточному образованию соединительной ткани. Как следствие, в результате атеросклероза корковое вещество истончается, клетки мочевых канальцев атрофируются, из-за чего снижается функциональная состоятельность почки.
- Хроническое венозное полнокровие. На фоне застоя, вызванного нефроптозом, сужением или хроническим тромбозом ренальных вен, паренхиматозные сосуды паретически расширяются, приток насыщенной кислородом артериальной крови уменьшается, в тканях нарастает ишемия. Ситуация усугубляется уплотнением сосудистых стенок, дополнительно нарушающим тканевой метаболизм. В условиях гипоксии происходит частичное отмирание клеток, и на протяжении 10-15 лет возникает нефросклероз.
У некоторых пациентов ангиогенная деструкция почек возникает остро при частичной или полной тромбоэмболии ренальной артерии. Резкое нарушение кровообращения вызывает инфаркт почки — массовую гибель нефронов в результате острой ишемии. Впоследствии некротизированный участок постепенно замещается соединительной тканью, и развивается нефросклероз.
О вторично сморщенной почке говорят в тех случаях, когда пациент изначально страдает урологическим заболеванием, при которых почечная паренхима разрушается под влиянием инфекционных агентов, аутоиммунных комплексов, механических факторов (растяжения, травматизации конкрементами) и др. Основными причинами вторичного (нефрогенного) нефросклероза являются:
- Болезни почек. Склерозирование паренхимы может стать исходом пиелонефрита, туберкулеза почек, гломерулонефрита, мочекаменной болезни, поликистоза. Отдельную группу причин нефросклероза составляют вторичные нефропатии, осложнившее течение других патологических процессов — сахарного диабета, системной красной волчанки, злокачественных неоплазий, гестоза.
- Заболевания нижних мочевыводящих отделов. Нефросклероз может развиться на фоне гидронефроза, обусловленного обтурационным застоем мочи при склерозе шейки мочевого пузыря, формировании уретеро-вагинальных свищей, сдавливании опухолями малого таза. Атрофические процессы наблюдаются у 30-60% пациентов, страдающих пузырно-мочеточниковым рефлюксом.
Патогенез
Несмотря на разнообразие причин, вызывающих нефросклероз, механизм развития заболевания в целом является общим. Вначале под влиянием различных повреждающих факторов (гипоксии, воспалительных и дистрофических процессов, вызванных факторами патогенности микроорганизмов, аутоиммунными комплексами, прямыми травматическими воздействиями и др.) происходит деструкция клубочкового и канальцевого эпителия с выключение части нефронов из общего кровоснабжения.
Поскольку почечные клетки не способны к регенерации, после фагоцитирования разрушенных клеточных элементов начинается нефросклероз — поврежденный участок замещается соединительными волокнами, а сами почки уплотняются. В оставшихся клубочках усиливаются кровообращение и фильтрация, в результате чего увеличивается объем выделяемой мочи и уменьшается ее относительная плотность. На фоне нарушений кровотока повышается синтез ренина, регулирующего клубочковую фильтрацию, что способствует возникновению или усугублению артериальной гипертензии.
Благодаря высоким компенсаторным возможностям почечной ткани клинические признаки почечной недостаточности появляются только при выраженном нефросклерозе с потерей 70% нефронов обеих почек или 85% — одной. При сохранении 5% клеток и менее возникает функциональная несостоятельность органа, требующая проведения заместительной терапии.

КТ-урография. Выраженная асимметрия размеров почек, значительное уменьшение размеров правой почки.
Симптомы нефросклероза
Клиническая картина заболевания на ранней стадии характеризуется повышением количества суточной мочи (более 2 л), учащением актов мочеиспускания в ночное время (свыше 3-х раз за ночь), постоянными тянущими болями в области поясницы, увеличением артериального давления. По мере прогрессирования нефросклероза появляются отеки: сначала на лице, потом они распространяются равномерно по всему телу. Отечность наиболее выражена утром.
На поздней стадии симптоматика усугубляется: объем суточной мочи снижается до 0,5–0,8 л, в моче может появляться примесь крови, пациента беспокоит сухость во рту, постоянная жажда. Возникают и нарастают общие симптомы интоксикации: головная боль, тошнота и рвота, слабость, мышечные боли.
Осложнения
Серьезные нарушения процессов фильтрации и реабсорбции, возникающие при деструкции более 70-75% исходного числа нефронов, приводят к формированию хронической почечной недостаточности. Поскольку сморщенная почка перестает синтезировать эритропоэтин, необходимый для созревания эритроцитов в костном мозге, часто развивается железодефицитная анемия. У пациентов с нефросклерозом повышается риск нефрогенной артериальной гипертензии вследствие избыточной продукции ренина. При нарушении обмена витамина D возникает остеопороз с повышенной ломкостью костей и склонностью к образованию патологических переломов.
Диагностика
Пациентам с подозрением на нефросклероз назначают комплексное обследование, позволяющее определить особенности морфологической структуры почек, выявить признаки атрофии паренхимы, оценить функциональную состоятельность органа. Наиболее информативными лабораторными и инструментальными методами диагностики сморщенной почки считаются:
- Общий анализ мочи. Для нефросклероза показательно значительное уменьшение относительной плотности мочи (до 1,005-1,015 г/л). При нарастании признаков ХПН возможны эритроцитурия (до 2-3 эритроцитов в поле зрения), цилиндрурия, протеинурия (до 0,033 г/л).
- Общий анализ крови. У пациентов со сморщенной почкой снижается содержание гемоглобина и эритроцитов, отмечается умеренная тромбоцитопения, увеличение длительности кровотечения и времени свертываемости крови. Часто возникает небольшой лейкоцитоз.
- Биохимия крови. Оценка функциональной состоятельности по биохимическим показателям выявляет почечную недостаточность. При нефросклерозе может быть повышено содержание мочевой кислоты, креатинина, мочевины, магния, фосфора, натрия. Снижается уровень белка, калия.
- Сонография. Характерными эхографическими признаками нефросклероза служат уменьшение размеров пораженного органа, истончение паренхимы, атрофия коркового слоя, его нечеткая дифференциация с мозговым веществом. Зачастую по данным УЗИ почек выявляется нефрокальциноз.
- Ренгенологические методы. При обзорной и экскреторной урографии размеры почек, корковый слой уменьшены, в паренхиме определяются кальцификаты. Нарушение заполнения чашечно-лоханочной системы контрастным веществом может свидетельствовать о развитии ХПН.
- Ангиография. На ангиограммах почек артерии обычно сужены, деформированы. У части пациентов мелкий артериальный рисунок может отсутствовать (симптом «обгоревшего дерева»). Корковое вещество истончено. Типична неровность наружного контура почек.
- Динамическая нефросцинтиграфия. При сморщивании почка медленнее накапливает и выводит нефротропный радионуклид. Исследование дополняют статической нефросцинтиграфией, выявляющей дефекты паренхимы по неравномерному распределению радиофармпрепарата.
- Томография почек. На трехмерных моделях и послойных снимках, полученных в ходе КТ, МСКТ, выявляются истонченность коркового слоя, уменьшение размеров органа. Признаками нефросклероза являются сужение и деформация мелких артериальных сосудов.
- Пункционная биопсия почек. При гистологическом анализе биоптата почек отмечается значительное уменьшение количества нефронов, большое количество волокон соединительной ткани. В ходе исследования оценивается состояние артериол и капилляров.
Дифференциальная диагностика нефросклероза проводится с сахарным и несахарным диабетом, острой почечной недостаточностью, быстропрогрессирующим гломерулонефритом, гепаторенальным синдромом, гипохлоремической азотемией. При необходимости пациента, кроме врача-нефролога и уролога консультируют терапевт, кардиолог, фтизиатр, ревматолог, эндокринолог, онколог, онкогематолог.

КТ-урография. Нефросклероз справа.
Лечение нефросклероза
Консервативная терапия начальных стадий сморщивания почек направлена на коррекцию основного заболевания, спровоцировавшего склеротический процесс, и нарастающей почечной недостаточности. С учётом патологии, вызвавшей нефросклероз, пациенту назначают антибиотики, гипотензивные препараты, статины, глюкокортикостероиды, антигликемические, диуретические, нестероидные противовоспалительные и другие этиопатогенетические средства. Для купирования расстройств, вызванных функциональной почечной недостаточностью, могут применяться:
- Антикоагулянты и антиагреганты. За счет влияния на реологические свойства крови улучшают кровоток в ренальных артериолах, капиллярах и благодаря восстановлению тканевой перфузии замедляют нефросклероз. С осторожностью назначаются при нарастании ХПН.
- Витаминно-минеральные комплексы. Для коррекции изменений биохимического состава крови, вызванного нарушением фильтрации, используют препараты калия, кальция, витамин D, поливитаминные составы, бифосфонаты. Их прием улучшает метаболизм и предотвращает остеопороз.
- Противоанемические средства. При выявлении анемии назначают препараты эритропоэтина, стимулирующие образование эритроцитов, и железа, необходимого для синтеза гемоглобина. Уменьшение гемической гипоксии позволяет затормозить склеротические процессы в тканях почек.
- Дезинтоксикационная терапия. Чтобы ускорить выведение токсичных метаболитов, накапливающихся в организме при нефросклерозе, применяют энтеросорбенты, которые связывают продукты обмена в кишечнике. Для снижения уровня мочевины могут назначаться растительные средства на основе артишока.
Если сморщивание почки сочетается с ХПН III-IV стадии, показано проведение заместительной почечной терапии — перитонеального диализа, гемодиализа, гемодиафильтрации, гемофильтрации. Радикальным методом лечения, рекомендованным при нефросклерозе с уменьшением количества жизнеспособных нефронов до 5% и менее, является трансплантация почки после полостной или лапароскопической нефрэктомии.
Прогноз и профилактика
При своевременном выявлении болезни прогноз относительно благоприятный, назначение адекватной терапии позволяет добиться длительного состояния компенсации нефросклероза. Со временем работа нефронов ухудшается, развивается хроническая почечная недостаточность: такие пациенты нуждаются в пересадке органа или регулярном гемодиализе.
Для профилактики нефросклероза необходимо соблюдать рекомендации специалиста по лечению нефрологических заболеваний (особенно воспалительного характера), контролировать уровень артериального давления, глюкозы крови, избегать переохлаждений, не злоупотреблять солью и мясной пищей. Важную роль в предупреждении развития сморщенной почки играет регулярное посещение семейного врача для раннего выявления и коррекции соматической патологии.
Источник
Нефросклероз (синоним: «сморщенная почка») — патологическое состояние, при котором ткань почки заменяется соединительной тканью, а сама почка уменьшается в размерах («сморщивается»), при этом нарушаются её функции вплоть до полного прекращения работы почки.
Классификация[править | править код]
Принято выделять две формы данного заболевания:
- первично сморщенная почка;
- вторично сморщенная почка.
Причины возникновения[править | править код]
Первично сморщенная почка возникает вследствие поражения сосудов почек, что может наблюдаться при таких заболеваниях, как артериальная гипертензия, атеросклероз, инфаркт почки.
Причины вторично сморщенной почки представлены различными заболеваниями, которые вызывают нарушение функции почек — гломерулонефрит, туберкулез почки, сахарный диабет.
Симптомы нефросклероза[править | править код]
У пациента со сморщенной почкой отмечаются следующие симптомы:
- нарушения мочеиспускания, которые включают полиурию (повышенное образование и выведение мочи), никтурию (учащение мочеиспускания в ночное время), гематурию (появление крови в моче);
- наличие постоянных болей в пояснице тянущего характера;
- артериальная гипертензия.
Также у пациентов с нефросклерозом отмечаются такие изменения в анализах мочи, как гипоизостенурия (низкий удельный вес мочи) и протеинурия (появление белка в моче).
Диагностика нефросклероза[править | править код]
Диагностика данного патологического состояния включает оценивание жалоб пациента, анализ анамнеза его жизни, семейного анамнеза и анамнеза заболевания, проведение физикального осмотра, выполнение лабораторных исследований (общего анализа мочи, общего анализа крови, биохимического анализа крови). Также пациенту обязательно проводится ультразвуковое исследование почек. Кроме того, могут выполняться рентгенография органов брюшной области, ангиография почечных артерий, магнитно-резонансная томография и компьютерная томография с контрастированием.
Первично сморщенная почка развивается в результате поражения сосудов почки. Вторично сморщенная почка развивается в результате поражения почечной ткани (паренхимы) при различных болезнях.
Действия пациента[править | править код]
При наличии каких-либо жалоб со стороны мочевыделительной системы необходимо своевременно обратиться за консультацией к врачу (нефрологу).
Лечение нефросклероза[править | править код]
При подтверждении диагноза сморщенной почки, пациенту проводится хирургическое лечение, которое обычно предусматривает удаление пораженной почки (нефрэктомия). Данная операция может выполняться несколькими способами. В частности, возможно проведение полостной или лапароскопической операции, а также эндоскопической чрескожной ретроперитонеальной нефрэктомии.
Осложнения при нефросклерозе[править | править код]
Сморщенная почка может приводить к развитию следующих осложнений:
- нефрогенная артериальная гипертензия;
- хроническая почечная недостаточность.
Профилактика нефросклероза[править | править код]
Профилактические мероприятия, направленные на предупреждение развития сморщенной почки, предусматривают:
- проведение своевременного и адекватного лечения заболеваний почек (в частности, воспалительного характера);
- своевременное и полноценное лечение любых других воспалительных патологий (к примеру, хронического тонзиллита, цистита);
- исключение переохлаждения;
- обеспечение комфортных условий для труда и жизни (в частности, поддержание соответствующей влажности и комфортной температуры в рабочих и жилых помещениях).
Примечания[править | править код]
Ссылки[править | править код]
«Сморщенная почка»
Источник
Утратил силу — Архив
Также:
P-T-027
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Нефротический синдром (N04)
Общая информация
Краткое описание
Нефротический синдром – иммуно-воспалительное поражение клубочков, клинически характеризующееся массивной протеинурией, превышающей 3,0-3,5 г в сутки, гипо- и диспротеинемией, гиперлипидемией, в частности гиперхолестеринемией, и отеками.
Код протокола: P-T-027 “Нефротический синдром”
Профиль: терапевтический
Этап: ПМСП
Код (коды) по МКБ-10:
N04 Нефротический синдром
N04.0 Нефротический синдром, незначительные гломерулярные нарушения
N04.1 Нефротический синдром, очаговые и сегментарные гломерулярные повреждения
N04.2 Нефротический синдром, диффузный мембранозный гломерулонефрит
N04.3 Нефротический синдром, диффузный мезангиальный пролиферативный гломерулонефрит
N04.4 Нефротический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит
N04.5 Нефротический синдром, диффузный мезангиокапиллярный гломерулонефрит
N04.6 Нефротический синдром, болезнь плотного осадка
N04.7 Нефротический синдром, диффузный серповидный гломерулонефрит
N04.8 Нефротический синдром, другие изменения
N04.9 Нефротический синдром, неуточненное изменение
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
1. По этиологическому фактору:
Первичный (первичные гломерулонефриты):
– мембранозный гломерулонефрит;
– фокально-сегментарный гломерулосклероз;
– гломерулонефрит с минимальными изменгениями;
– мембранопролиферативный гломерулонефрит;
– Ig-A-нефропатия;
– фибриллярный/иммунотактоидный гломерулонефрит
Вторичный:
При системных заболеваниях:
– системная красная волчанка;
– смешанный коллагеноз;
– дерматомиозит;
– пурпура Шенлейн-Геноха;
– системные васкулиты (включая болезнь Вегенера);
– криоглобулинемия.
– инфекционный эндокардит;
– гепатиты В и С;
– ВИЧ;
– малярия;
– токсоплазмоз;
– шистосомиаз.
– сахарный диабет;
– множественные миеломы;
– амилоидоз;
– злокачественные лимфомы;
– карциномы;
– синдром Альпорта;
– пре-, эклампсия;
– гломерулопатия трансплантата;
– медикаменты (препараты золота, пеницилламин и др.).
2. По активности: рецидив, неполная ремиссия, полная ремиссия.
3. По состоянию функции почек – международная Классификация стадий хронических болезней почек (ХБП) (по K/DOQI, 2000 – National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: Evaluation, classification and stratification. Part 4, definition and classification of stages of chronic kidney disease. Guideline 1, definition and stages of chronic kidney disease 2000):
– І – СКФ (скорость клубочковой фильтрации) ≥ 90 мл/мин.;
– ІІ – СКФ – 89-60 мл/мин.;
– ІІІ – СКФ – 59-30 мл/мин.;
– IV – СКФ – 29-15 мл/мин.;
– V – СКФ – менее 15 мл/мин.
Факторы и группы риска
1. Инфекции.
2. Лекарства.
3. Аллергические реакции.
4. Генетическая предрасположенность.
5. Солнечная инсоляция.
Диагностика
Диагностические критерии
Жалобы и анамнез
Дебют чаще первично-хронический с появления отеков, обнаружения изменений в анализах мочи в виде протеинурии, возможно с гипертонического криза, возможна связь с перенесенной инфекцией, переохлаждением, вакцинацией и другими аллергическими факторами или без видимых причин. Появляются недомогание, отеки, олигурия, возможна почечная недостаточность острого периода.
Физикальное обследование: выраженные отеки до анасарки, снижение диуреза, возможны как артериальная гипертония (чаще), так и артериальная гипотензия.
Лабораторные исследования
Ускоренное СОЭ, гипопротеинемия, гипоальбуминемия, гиперхолестеринемия, гипер-альфа-2-глобулинемия, повышение СРБ, активный мочевой осадок: протеинурия более 3-3.5г/сут., реже микро-макрогематурия. При вторичном НС: в крови выявляются анти-ДНК, антинуклеарные, антинейтрофильные цитоплазматические и перинуклеарные, антикардиолипиновые и др. антитела, маркеры на вирусные гепатиты В и С.
Инструментальные исследования
При УЗИ: нет специфических диагностических признаков. При резистентности НС к стероидам, наличии неблагоприятных прогностических признаков (персистирующая артериальная гипертензия, гематурия, снижение концентрационной и фильтрационной функций почек в дебюте) в стационарных условиях необходимо проведение чрескожной пункционной биопсии почки, с последующим морфологическим исследованием (световая, иммунофлюоресцентная и электронная микроскопии) и постановкой клинико-морфологического диагноза.
Показания для консультации специалистов
Необходимы консультации: ЛОР-врача, стоматолога, акушер-гинеколога для санации инфекции носоглотки, полости рта и наружных половых органов; окулиста для оценки изменений микрососудов, исключения развития катаракты на фоне гормонотерапии; выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога; при признаках системности процесса – ревматолога; при наличии вирусных гепатитов, зоонозных, внутриутробных и др. инфекции – инфекциониста.
Перечень основных и дополнительных диагностических мероприятий
Минимум обследования при направлении в стационар:
1. ОАМ, с определением уровня креатинина в моче.
2. ОАК.
3. Биохимическое исследование крови – креатинин, мочевина, общий белок, альбумин, трансаминазы, тимоловая проба и билирубин крови.
4. УЗИ почек.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, мочевины, мочевой кислоты.
3. Расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта:
(140 – возраст в годах) х вес (кг) х коэффициент
СКФ, мл/мин. = ——————————————————————-
0.82 х креатинин крови (мкмоль/л)
Коэффициент: для женщин = 0.85; для мужчин =1
4. Определение общего белка, белковых фракций, С-реактивного белка.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Определение калия, натрия, хлоридов, железа, кальция, фосфора.
7. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
8. ИФА на маркеры вирусных гепатитов А, В, С, Д.
9. ИФА на инфекции (токсоплазмоз).
10. ИФА на фракции комплемента С1q, С3, С4.
11. Общий анализ мочи.
12. Тест-полоски на альбумин-, протеинурию.
13. Креатинин/протеиновый коэффициент в моче (отношение креатинина мочи на уровень белка в той же порции мочи), показатель пересчета для оценки суточной протеинурии.
14. Осмолярность мочи.
15. УЗИ органов брюшной полости.
Дополнительные диагностические мероприятия:
1. Исследование кала на скрытую кровь.
2. Посев мочи с отбором колоний.
3. Электрофорез белков мочи (оценка селективности протеинурии).
4. Исследование мочи на парапротеины (протеины Бенс-Джонса).
5. Исследование крови на криоглобулины.
6. Аудиограмма.
7. Исследование кислотно-основного состояния.
8. Определение АСЛ-О, стрептокиназы.
9. ЭКГ, ЭхоКГ.
10. ПЦР на HBV-ДНК и HCV-РНК.
11. ИФА на ауто-антитела к ДНК, антинуклеарные аутоантитела, антинейтрофильные цитоплазматические и перинуклеарные антитела, антитела к гломерулярной базальной мембране.
12. Коагулограмма 2 (РФМК, этаноловый тест, антитромбин III, функции тромбоцитов).
13. ИФА на содержание иммуноглобулинов А, М, G, E.
14. Определение уровеня циклоспорина А в крови.
15. Допплерометрия сосудов почек.
16. Рентгенография грудной клетки (одна проекция).
17. Компьютерная томография, МРТ.
18. ФГДС.
Дифференциальный диагноз
| Признак | Нефротический синдром | Острый нефритический синдром | Хронический нефритический синдром |
Начало заболевания | Острое или постепенное появление отеков | Острое, чаще после стрептококковой инфекции | Постепенное с выявления изменений в анализах мочи, с повышения АД |
| Отеки | Массивные до анасарки, тестоватые | Умеренные, плотные | Обычно только в дебюте, плотные |
Артериальное давление | Склонность к гипотензии | Гипертензия, быстро регрессирует | Умеренная, поддающаяся лечению |
| Гематурия | Отсутствует | Постоянно, выраженная | Постоянно, умеренная |
| Протеинурия | Более 3-3.5 г/сут. | Менее 3 г/сут. | Менее 3 г/сут. |
| Гиперазотемия | Редко, транзиторная на фоне активности НС | Часто, регрессирует в течение 1-2 недель | Нарастает постепенно с прогрессированием заболевания |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Тактика лечения
– своевременная диагностика рецидива (при помощи тест-полосок для мочи) и подавление активности нефротического синдрома (иммуносупрессивная терапия);
– диуретическая;
– антигипертензивная, нефропротективная терапия;
– купирование явлений почечной недостаточности (см. протокол ОПН, ХПН);
– динамический контроль эффективности проводимой терапии, своевременная диагностика токсических проявлений и осложнений терапии.
Немедикаментозное лечение:
– в первые дни режим постельный, затем расширяется до палатного и общего;
– диета с ограничением поваренной соли до 5-6 г/сут. и белка животного происхождения до 0.6-0.8 г/кг/сут.А
На поликлиническом этапе проводится:
1. Поддерживающий альтернирующий курс преднизолонотерапии с постепнным снижением дозы (3-6 мес., редко до 12 мес.).
2. Поддерживающее лечение циклоспорином А в сочетании с небольшими дозами преднизолона (минимум 1 год, до 2-5 лет).
3. Поддерживающий курс лечения циклофосфамидом (2-3 мес.).
4. Поддерживающий курс лечения микофенолатом мофетил (СеллСепт) (1 год и более).
5. Поддерживающий курс лечения азатиоприном (3-6 мес.).
6. Постоянно проводится профилактика и лечение побочных действий (гипокалиемия, остеопороз, инфекции, повышение АД, ухудшение функции почек).
7. Нефропротективная терапия – иАПФ, БРА, статины, коррекция анемии препаратами эпоэтин альфа раствор.
Показания к госпитализации: дебют нефротического синдрома; для установки диагноза, в т. ч. и морфологического (проведение биопсии); а при установленном диагнозе – в случае рецидива; для коррекции иммуносуппрессивной терапии или побочных эффектов от проводимой терапии.
Профилактические мероприятия:
– профилактика вирусных, бактериальных, грибковых инфекций;
– профилактика остеопороза, нарушений электролитного баланса;
– профилактика язвенной болезни при больших дозах стероидов;
– профилактика эклампсии, сердечно-сосудистой недостаточности, ДВС-синдрома.
Дальнейшее ведение, принципы диспансеризации
Цель – максимально длительное поддержание ремиссии НС, сохранение массы действующих нефронов – поддерживающая иммуносупрессия, строгое соблюдение диеты при гипертензии, выраженной протеинурии, длительный прием ингибиторов АПФ, медикаментозная коррекция артериальной гипертензии, контроль креатинина крови, концентрационной и фильтрационной функций почек. При переходе в терминальную почечную недостаточность – программный гемодиализ, трансплантация почки.
Основные медикаменты:
1. Метилпреднизолон, пор. д/и 250 мг, преднизолон, тб 5 мг
2. Циклоспорин А, капс. 25, 50, 100 мг
3. Мофетила микофенолат, капс. 250 мг
4. Фуросемид, амп. 20 мг, фуросемид, тб 40 мг, гидрохлоротиазид, тб 100 мг
5. Фозиноприл, тб 10 мг, эналаприл тб 10 мг, рамиприл тб мг
6. Гепарин, р-р д/и 5000 ЕД/мл фл. 5 мл, фраксипарин, 03 мл шприц-тюбик
7. Дипиридамол, тб 25 мг, пентоксифиллин, амп.
Дополнительные медикаменты:
1. Хлорамбуцил, тб 2 мг
2. Циклофосфамид, пор. д/и 200 мг, циклофосфамид, драже 50 мг
3. Амлодипин, Тб 10 мг, нифедипин, тб 10 мг
4. Эпоэтин альфа раствор для инъекций 1000 МЕ, 10000 МЕ в заранее заполненных шприцах
5. Ампициллин, Амоксициллин + Клавулановая кислота, тб 650 мг, Цефоперазон, фл. 1г, цефтриаксон, фл. 1г, спирамицин, пор. д/и 1500000МЕ фл.
6. Ацикловир, тб 0,2 г, ламивудин, тб 100 мг
7. Итраконазол оральный раствор 150 мл – 10 мгмл
8. Итраконазол 100 мг, капс.
9. Флуконазол, капс. 50 мг
10. Кальцитриол 1,25(ОН2Д3) 0,25 мкг
11. Кальция карбонат, 1-1,6 г/с
12. Кальция глицерилфосфат, тб, калия хлорид, амп.
13. Железа сульфат, капс. 300 мг
14. Атенолол, тб 100 мг
15. Каведилол Тб 25, 50 мг
16. Ранитидин, тб 150 мг
17. Омепразол Тб 20 мг
Индикаторы эффективности лечения:
– снижение или отсутствие активности нефротического синдрома;
– нормализация артериального давления;
– купирование или уменьшение отеков, гиперазотемии;
– восстановление диуреза и показателей гомеостаза;
– санация мочи;
– отсутствие или купирование осложнений.
Профилактика
Первичная профилактика: общая профилактика заболеваний.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Клиническая нефрология: В 2 т. / Под ред. Е. М. Тареева. М., 1983.
2. Nephrologie, Checkliste. B.Grabensee, 1998, Stuttgart, New-York.
3. Badid C., Desmouliere A., Laville M. Mycophenolate mofetil: implications for the
treatment of glomerular disease.// Nephrol. Dial. Transplant.- 2001. – V. 16(9). – P.
1752 – 1756.
4. Dumas R. Glomerulonephrites a g. oissants.// Ann. Pediatr.- 1994.-V.41.-N1.-P.52-
59.
5. K/DOQI clinical practice guidelines for chronic disease: evaluation, classification,
and stratification. Kidney Disease Outcome Initiative. Am J Kidney Dis 2002 Feb;39
(2 Suppl 1): S1-246.
6. I Международный нефрологический семинар «Актуальные вопросы
нефрологии», Алматы, 2006 г;
7. А.Ю. Земченков, Н.А.Томилина. «K/DOQI обращается к истокам хронической
почечной недостаточности». Нефрология и диализ, 2004, №3, с 204-220.
8. Клинические рекомендации для практических врачей, основанные на
доказательной медицине. 2-е издание, ГЕОТАР, 2002.
- 1. Клиническая нефрология: В 2 т. / Под ред. Е. М. Тареева. М., 1983.
Информация
Кабулбаев Кайрат Абдулла улы ГКБ №7 консультант-нефролог.
Канатбаева Асия Бакишевна КазНМУ, кафедра детских болезней леч фак., профессор.
Сарсенова Шынар Абилхановна ГКБ №7 З/о нефрологии.
Наушабаева Асия Еркиновна НЦПиДХ МЗ РК, докторант.
Чингаева Гульнара Нуртасовна КазНМУ, кафедра детских болезней л
