Нейроэндокринный синдром код мкб 10

Нейроэндокринные болезни в гинекологии часто возникают по причине нарушений функционирования гипофиза или гипоталамуса. В состоянии предменструального, менопаузального, посткастрационного, гипоталамического синдрома периода полового созревания, преждевременного полового развития, нейроэндокринного маточного кровотечения, полового гермафродитизма и гипертрихоза у человека ухудшается общее состояние. Каждый синдром характеризуется наличием определенных симптомов, которые доставляют массу проблем и неудобств

Характеристика синдромов
Многих женщин интересует классификация нейроэндокринных синдромов в гинекологии. Существует несколько нейроэндокринных нарушений. Каждый обладает своими особенностями:
- Во время предменструального синдрома у женщины ухудшается самочувствие. За несколько дней до начала менструации неприятные ощущения проявляются в виде ноющей боли внизу живота, возникают проблемы с обменом веществ и нервной системой. У многих встречается этот синдром, но со временем он проходит. Врач ставит диагноз, учитывая классификацию нейроэндокринных синдромов в гинекологии. Последние рекомендации врачей сводятся к тому, чтобы пациент осуществлял лечение согласно указанной инструкции. Только в том случае, если присутствует невыносимая боль, повышается давление, появляются отеки, возникают проблемы с опорожнением мочевого пузыря, терапия осуществляется в стационаре. Чтобы временно устранить болезненные ощущения, врачи часто назначают препарат “Но-шпа”. Таблетки редко вызывают побочные действия, эффективно обезболивают и снимают спазмы.
- При менопаузе или климактерическом нейроэндокринном синдроме часто наблюдаются головная боль, нарушения в работе сердечно-сосудистой системы. При таких условиях не рекомендовано заниматься самолечением. Только гинеколог должен назначить курс терапии, учитывая индивидуальные особенности организма пациентки.
- Существует понятие “усложненный климакс”. При таком диагнозе у женщины значительно ухудшается общее состояние здоровья. В связи с этим она не может вести полноценный образ жизни. По этой причине важно немедленно посетить гинеколога для того, чтобы осуществить тщательную диагностику.
- При посткастрационном эндокринном синдроме у женщины возникают такие симптомы, как и при неосложненном климаксе. Если ухудшилось самочувствие, важно обратиться к гинекологу. Врач назначит эффективные лекарственные препараты. Следует знать, что прием обезболивающих не является лечением. Важно устранить причину, которая провоцирует возникновение дискомфорта.
- Гипоталамический синдром характеризуется ранним половым созреванием, что проявляется в 11-14 лет. В процессе развития такого синдрома возникают серьезные проблемы в работе сердечно-сосудистой и нервной систем. Ребенка следует отвести на прием к педиатру, поскольку лечение в домашних условиях может причинить вред и вызвать развитие осложнений.
- Как показывает медицинская практика, преждевременное половое развитие диагностируется в редких случаях. Такой диагноз устанавливает врач, если присутствует признак половой зрелости у детей младше 8 лет. Такая болезнь нарушает работу многих органов и систем, которые контролируют гипофиз.
- По причине резкого снижения уровня окситоцина может возникнуть маточное кровотечение. Если снизится тонус органов, наблюдается подобная патология. При появлении одного из признаков маточного кровотечения важно незамедлительно вызвать скорую помощь, поскольку такое состояние может привести к летальному исходу. Запрещено использовать народные методы лечения и систематично принимать обезболивающие препараты, поскольку это только усугубит состояние пациента.
- Гермафродитизм характеризуется наличием половых органов как женского, так и мужского пола. После тщательного исследования пациента врач ставит диагноз и назначает лечение.
В домашних условиях невозможно осуществить достоверную диагностику нейроэндокринных синдромов , поэтому важно обратиться за помощью к медицинскому персоналу.

Проведение диагностики
В процессе исследования нейроэндокринных заболеваний важно диагностировать гормональный спектр. Врач в обязательном порядке назначает УЗИ, КТР, доплер, общий клинический анализ крови и мочи. В зависимости от общего состояния здоровья пациента, назначаются дополнительные мероприятия. Выявить патологию полового развития поможет рентген. Снимок кистей рук поможет определить биологическое развитие организма пациента. На основе полученных результатов исследования врач назначает комплексное лечение, которое поможет вернуть здоровое состояние пациенту. Лекарственные препараты назначает специалист с учетом возраста больного, наличия других болезней и физиологических особенностей организма. Длительность лечения определяется строго врачом (многое зависит от тяжести заболевания).

Процесс лечения
В частых случаях лечение гипоталамического нейроэндокринного синдрома включает в себя заместительную терапию, то есть прием синтетического аналога дефицитного гормона. Не менее важно осуществить и симптоматическое лечение в том случае, если заболевание связано с каким-либо соматическим нарушением. При таких условиях важно скорректировать артериальное давление, нормализовать работу сердечно-сосудистой системы, устранить болезненные ощущения. Лекарственные препараты должен назначать строго врач в зависимости от выявленного синдрома.
Гипоталамический синдром: симптомы
Такая патология включает в себя эндокринные, вегетативные и обменные нарушения, которые возникли по причине неполноценного функционирования гипоталамуса. По МКБ-10 нейроэндокринный синдром имеет код Е23.3, что говорит о дисфункции гипоталамуса. Среди основных симптомов данной патологии выделяют:
- Увеличение или снижение массы тела.
- Головную боль.
- Чувство апатии.
- Высокое артериальное давление.
- Чувство жажды.
- Повышенный аппетит.

При появлении одного из симптомов заболевания важно обратиться к врачу и осуществить тщательную медицинскую диагностику. Самолечение может навредить и усугубить течение патологии. Сила проявления симптомов синдрома нейроэндокринного нарушения зависит от того, насколько поражен гипоталамус. На начальном этапе развития заболевания лечение осуществляется значительно эффективнее. Методы терапии назначаются в зависимости от биологических особенностей организма пациента. При несвоевременном лечении возникают:
- Стремительный набор массы тела.
- Серьезные проблемы с артериальным давлением.
- Бесплодие.
Чаще всего заболевание появляется в подростковом возрасте и у людей после 35 лет. Болезнь чаще встречается у женщин, чем у мужчин. Патология опасна тем, что способна активно развиваться и переходить в более тяжелые формы.

Причины возникновения
Существует ряд причин, которые способны спровоцировать развитие заболевания. К ним относят следующие:
- Нарушения в работе головного мозга.
- Инфекционное заболевание.
- Интоксикация организма.
- Психологическая травма.
- Травма головы.
- Злокачественные новообразования.
- Эндокринная болезнь.
- Перенесенный инсульт.
- Запущенные заболевания внутренних органов.
- Беременность.
При возникновении заболевания невролог и эндокринолог осуществляют лечение пациента.

По какой причине возникает послеродовой синдром
Как показывает медицинская практика, однозначно ответить на этот вопрос практически невозможно. Медицинские работники утверждают, что клиническая картина такого синдрома способна появиться в том случае, если не происходит нормализация гомеостаза в период вынашивания малыша. В процессе терапии послеродового нейроэндокринного синдрома врач делает акцент на снижение массы тела и восстановление менструального цикла. Важно соблюдать диету и выполнять все рекомендации врача. Если после снижения веса и ликвидации обменного нарушения менструальный цикл не восстанавливается, врач осуществляет резекцию яичников и назначает лекарственные препараты, которые будут стимулировать овуляцию.
Что общего
Что объединяет все нейроэндокринные синдромы? Врачи утверждают, что нейроэндокринные нарушения – это болезни, которые основываются на возникновении нарушений в гипоталамо-гипофизарной системе.
Гипоталамический синдром у детей
Нейроэндокринный синдром у подростков возникает чаще всего в период гормонального всплеска. В процессе развития заболевания возникают вегетативные и эндокринные нарушения. По причине неполноценного функционирования гипоталамуса повышается уровень гормонов, которые стимулируют гипофиз. Чрезмерное выделение гормона роста является причиной быстрого развития тела у пациентов с таким заболеванием. Вследствие этого сокращается или удлиняется срок полового созревания. У больных с таким диагнозом часто меняется настроение, поскольку имеются проблемы с уровнем концентрации дофамина, серотонина и эндорфина.

Последствия нарушения
Чрезмерный уровень инсулина и глюкокортикоидов провоцирует ожирение. По причине чрезмерного набора массы тела и повышения уровня пролактина у мальчиков набухают молочные железы, расширяется и быстро растет таз. У девочек быстро развиваются вторичные половые признаки, происходит набор массы тела. Возраст пациентов обычно находится в промежутке 11 и 17 лет.
Основные причины гипоталамического синдрома
Существует ряд причин, которые способны спровоцировать такое состояние. Среди них выделяют:
- Конституционную недостаточность гипоталамуса.
- Отравление матери и обострение хронической болезни в период вынашивания малыша.
- Родовую травму.
- Сильный токсикоз матери во время вынашивания ребенка.
- Заболевания мозга.
- Черепно-мозговая травма.
- Перенесенная нейроинфекция.
- Нейроинтоксикация.
- Аутоиммунная болезнь.
- Нарушение функционирования щитовидной железы.
- Систематические стрессы.
- Прием анаболического стероида.
- Вирусная или бактериальная болезнь.
- Плохая экологическая ситуация.
- Ранняя беременность и прием оральных контрацептивов.
На заметку пациенту
Выявить истинную причину, которая спровоцировала развитие болезни, способен только врач после тщательного обследования пациента. При возникновении одного из признаков недуга следует обратиться за помощью к специалисту. Самолечение часто провоцирует развитие осложнений.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Гипоталамический синдром.
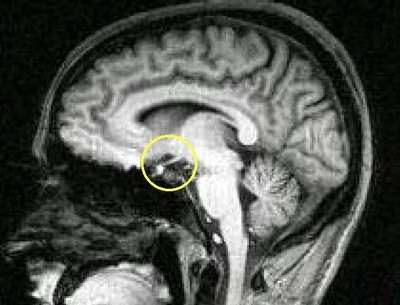
Область гипоталамуса и гипофиза на МР-томограмме
Описание
Гипоталамический синдром представляет собой сочетание вегетативных, эндокринных, обменных и трофических расстройств, обусловленных поражением гипоталамуса. Непременным компонентом гипоталамического синдрома являются нейроэндокринные расстройства.
Симптомы
Наиболее часто поражение гипоталамуса проявляется вегетососудистыми нейроэндокринными расстройствами, нарушениями терморегуляции, расстройствами сна и бодрствования. У больных отмечаются общая слабость, повышенная утомляемость, боли в области сердца, чувство нехватки воздуха, неустойчивый стул. При обследовании обнаруживаются повышение сухожильных и периостальных рефлексов, асимметрия артериального давления, колебания его с наклонностью к повышению, тахикардия, лабильность пульса, повышенная потливость, тремор век и пальцев вытянутых рук, склонность к аллергическим реакциям, выраженный дермографизм, эмоциональные нарушения (тревога, страх), расстройство сна.
На фоне перманентных вегетативных расстройств возникают вегетососудистые пароксизмы (кризы). Обычно их провоцируют эмоциональное напряжение, изменение погодных условий, менструации, болевые факторы. Приступы возникают чаще во второй половине дня или ночью, появляются без предвестников. Продолжительность приступа от 15– 20 мин до 2–3 ч и более. Кризы могут быть симпатоадреналовыми, вагоинсулярными и смешанными.
Нарушения терморегуляции чаще возникают при поражении передней части гипоталамуса. Характеризуются длительной субфебрильной температурой тела с периодическим ее повышением до 38–40 ?С в форме гипертермических кризов. В крови не выявляется изменений, характерных для воспалительных процессов. Применение амидопирина у таких больных не дает снижения температуры. Терморегуляционные нарушения находятся в зависимости от эмоционального и физического напряжения. Так, у детей они нередко появляются во время занятий в школе и исчезают во время каникул. Больные плохо переносят резкие изменения погоды, холод, сквозняки, имеются эмоционально-личностные нарушения, в основном ипохондрического типа.
Нейроэндокринные расстройства развиваются на фоне вегетативных нарушений, возникают нарушения жирового, углеводного, белкового, водно-солевого обмена, отмечаются булимия или анорексия, жажда, сексуальные расстройства. Могут развиваться нейроэндокринные обменные синдромы: Иценко–Кушинга, адипозогенитальной дистрофии Фрейлиха–Бабинского (ожирение, гипогенитализм), Симмондса (кахексия, депрессия), несахарного диабета (полиурия, полидипсия, низкая относительная плотность мочи). Отмечаются признаки гипо– или гипертиреоза, ранний климакс.
Для гипоталамических расстройств характерно хроническое течение с наклонностью к обострениям.
Ассоциированные симптомы: Вялость. Жажда. Нехватка воздуха. Озноб. Потливость. Приливы жара. Приливы жара к голове. Раздражительность. Тошнота. Тремор. Увеличение веса. Удушье.
Причины
Причинами гипоталамического синдрома могут быть острая и хроническая нейроинфекция, черепно-мозговая травма, острая и хроническая интоксикация, опухоли мозга, недостаточность мозгового кровообращения, психическая травма, эндокринные нарушения и хронические заболевания внутренних органов.
Лечение
Лечение должно включать:
Средства, избирательно влияющие на состояние симпатического и парасимпатического тонуса. – беллоид (белласпон), адренолитики (пирроксан), бета-адреноблокаторы (обзидан), холинолитики (платифиллин, препараты красавки), ганглиоблокаторы;
Психотропные препараты – антидепрессанты (амитриптилин, прозак, леривон), анксиолитики (ксанакс, клоназепам);
Общеукрепляющие средства (витамины С, группы В, метаболические препараты);
Препараты для лечения основного заболевания (рассасывающие, противовоспалительные средства), для проведения дезинтоксикационной терапии, гемодез, глюкоза, изотонический раствор хлорида натрия).
В случае симпатоадреналового криза больному придают удобное положение, способствующее расслаблению мускулатуры. Назначают успокаивающие средства (валериана, пустырник, валокордин, транквилизаторы), альфа– и бета-адреноблокаторы (сермион, анаприлин). При необходимости применяют эуфиллин, дибазол, диуретин, диакарб.
При парасимпатическом кризе используют средства, повышающие артериальное давление (кофеин, кордиамин), холинолитики центрального и периферического воздействия (атропин, метацин, амизил, беллатаминал). По окончании криза необходимо провести курс лечения антидепрессантами, вегетотропными препаратами, психотерапевтическое лечение.
Трудоспособность. Определяется ведущим симптомокомплексом. Следует ограничить нервно-психическое и физическое напряжение, исключить работу в ночное время. Как правило, стойкая утрата трудоспособности возникает лишь при выраженных, частых вегетативных пароксизмах (кризах) и при тяжелых нейроэндокринных нарушениях. Этим больным с учетом основной профессии может быть установлена III и даже II группа инвалидности.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Низкорослость [карликовость], не классифицированная в других рубриках (E34.3)
Общая информация
Краткое описание
Низкорослость – значительное отставание в росте (у детей более 2 SDS-сигмальных отклонения, у взрослых – рост менее 145 см у женщин, менее 155 см у мужчин).
Низкорослость – полиэтиологический синдром. Нередко является проявлением морфологической и функциональной недостаточности гипоталамуса и/или передней доли гипофиза врожденного или приобретенного характера со снижением секреции соматотропного гормона (СТГ). Наиболее распространенными клиническими вариантами данного состояния являются церебрально-гипофизарный нанизм (ЦГН) и изолированный дефицит СТГ.
Другими эндокринными причинами низкорослости могут быть: дефицит тиреоидных гормонов (гипотиреоз), дефицит инсулина (некомпенсированный сахарный диабет), дефицит половых гормонов (гипогонадизм), избыток половых гормонов (преждевременное половое развитие), избыток глюкокортикоидов (болезнь и синдром Иценко-Кушинга).
К нарушению роста могут приводить также тяжелые соматические заболевания (соматогенный нанизм), патология костной системы, генетические и хромосомные заболевания (синдром Шерешевского-Тернера).
В ряде случаев низкорослость – проявление конституциональных особенностей (синдром позднего пубертата, семейная низкорослость). Патология характерна для мальчиков.
Код протокола: H-P-007 “Другие нарушения эндокринной системы (низкорослость)”
Профиль: педиатрический
Этап: стационар
Код (коды) по МКБ-10:
E34 Другие эндокринные нарушения
E34.3 Низкорослость (карликовость), не классифицированная в других рубриках
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Классификация низкорослости, обусловленной дефицитом СТГ
I. Задержка роста, вызванная недостаточностью СТГ:
1. Врожденная недостаточность.
А.1. Недостаточность секреции гормона роста:
1.1 Идиопатическая, или спорадическая форма:
а) гипофизарная:
– изолированная недостаточность СТГ;
– недостаточность СТГ в сочетании с недостаточностью других тропных гормонов гипофиза;
– синдром разрыва ножки гипофиза;
б) гипоталамическая изолированная недостаточность соматолиберина;
в) психосоциальный нанизм, или эмоциональный депривационный синдром.
1.2 Наследственная, или семейная форма:
а) тип 1А – делеция гена СТГ, аутосомно-рецессивная форма;
б) тип 1Б – аутосомно-рецессивная форма, сплайсинговая мутация;
в) тип 2 – аутосомно-доминантная форма, сплайсинговая мутация;
г) тип 3-х – сцепленная, чаще доминантная форма;
д) пангипопитуитарная форма, обусловленная мутацией гена Pit-1.
2. Семейный синдром высокого содержания СТГ-связывающего белка.
3. Дефект рецепторов к гормону роста – синдром Ларона.
4. Недостаточность ИФР 1:
– почти абсолютное отсутствие ИФР 1 при нормальном уровне ИФР 2;
– карликовость африканских пигмеев;
– отсутствие рецепторов к ИФР 1;
– пострецепторный дефект действия ИФР 1.
1.1. Дефекты развития:
– анэнцефалия, отсутствие передней доли гипофиза;
– эктопия передней доли гипофиза;
– голопрозэнцефалия;
– гипоплазия зрительных нервов;
– заячья губа или волчья пасть.
II. Приобретенная недостаточность:
1. Опухоли: краниофарингиома, герминома, гамартрома, глиома, саркома аденогипофиза (фибросаркома, остеосаркома).
2. Травмы: роды в ягодичном или лицевом предлежании, внутричерепное кровоизлияние или тромбоз, асфиксия, черепно-мозговая травма, состояние после хирургического вмешательства на гипофизе или основании черепа.
3. Сосудистая патология: аневризмы внутренней сонной артерии и сосудов гипофиза, ангиомы, инфаркт гипофиза.
4. Инфильтративные заболевания: гистиоцитоз, туберкулез, сифилис, аутоиммунный гипофизит, саркоидоз.
5. Радио- или химиотерапия по поводу лейкемии, ретинобластомы, других опухолей головы и шеи.
6. Супраселлярные арахноидальные кисты, синдром “пустого” турецкого седла.
Классификация низкорослости – другие эндокриннозависимые формы:
– дефицит тиреоидных гормонов (гипотиреоз);
– дефицит инсулина (некомпенсированный сахарный диабет);
– дефицит половых гормонов (гипогонадизм);
– избыток половых гормонов (преждевременное половое развитие);
– избыток глюкокортикоидов (болезнь и синдром Иценко-Кушинга).
Классификация низкорослости – эндокриннонезависимые формы:
1. Соматогенный нанизм – врожденные и приобретенные заболевания, сопровождающиеся:
– хронической гипоксией;
– нарушением процессов всасывания;
– нарушением функции почек;
– нарушением функции печени.
2. Патология костной системы.
3. Примордиальный нанизм.
4. Хромосомные болезни (синдром Шерешевского-Тернера).
5. Конституциональные особенности физического развития.
6. Семейная низкорослость.
7. Синдром позднего пубертата.
Диагностика
Жалобы и анамнез: сведения о снижении темпов роста ребенка в пубертатном возрасте, об аналогичной ситуации у отца ребенка в детстве, значительного дефицита костного возраста, отсутствия признаков полового развития при нормальной консистенции несколько уменьшенных яичек (на 10-11 лет).
Физикальное обследование:
1. Для недостаточности СТГ: отставание в росте на 30-50% от нормального для данного возраста, пропорциональность телосложения, избыток массы тела, мышечная слабость, склонность к гипогликемическим состояниям, бледность, сухость кожи, интеллектуальная недостаточность. Часто симптомы недостаточности тиреоидных гормонов, вторичного гипогонадизма, изредка – проявления надпочечниковой недостаточности или несахарного диабета.
2. Диагноз других эндокриннообусловленных форм низкорослости устанавливается на основании ведущих синдромов, определяющих клиническую картину основного заболевания, а также результатов исследования гормонального профиля, методов визуализации эндокринных желез, значительного отставания темпов окостенения (более 2 лет).
3. Основанием для установления диагноза соматогенной низкорослости является наличие у больного тяжелого соматического заболевания, сопровождающегося гипоксией, синдромом нарушенного всасывания, нарушением фосфорно-кальциевого обмена. Характерным признаком соматогенного нанизма является соответствие костного возраста паспортному.
4. Низкорослость при патологии костной системы и синдроме Шерешевского-Тернера наблюдается на фоне характерных клинических признаков основной патологии: соответственно деформация и укорочение трубчатых костей, стигмы дизэмбриогенеза.
5. Диагностика позднего пубертата осуществляется на основании сведений о снижении темпов роста ребенка в пубертатном возрасте, об аналогичной ситуации у отца ребенка в детстве, значительного дефицита костного возраста, отсутствия признаков полового развития при нормальной консистенции несколько уменьшенных яичек (на 10-11 лет).
Необходимости в проведении пробы с клофелином нет.
Семейная низкорослость – низкорослость детей малорослых родителей. Диагностируется у детей из семей, где один из родителей или оба родителя имеют низкий рост. Может быть значительное отставание костного возраста, свидетельствующая о возможном дефиците СТГ (см. недостаточность СТГ).
Лабораторные исследования:
– при изолированном дефиците СТГ – только снижение эндогенной секреции СТГ по данным пробы с клофелином: уровень СТГ в крови ни в одной из проб не превышает 10 нг/мл или 20 МЕ/мл.;
– при пангипопитуитаризме – снижение секреции других тропных гормонов;
– для диагностики синдрома Ларона необходимо определение ИФР в крови;
– для выявления наследственных форм необходимо глубокое генетическое обследование.
Инструментальные исследования: отставание костного возраста на 4 и более лет от хронологического. Часто наличие признаков поражения ЦНС (по данным КТ, МРТ, ЭхоЭГ, ЭЭГ).
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
Дифференциальный диагноз: нет.
Перечень основных диагностических мероприятий:
1. Исследование содержания СТГ в крови в ходе стимуляционной пробы с клофелином – 5 проб через каждые 30 мин.
2. Определение уровня ТТГ и свободных фракций Т3 и Т4 – для установления гипотиреоза.
3. Определение уровня кортизола в крови – для установления дефицита АКТГ.
4. Определение уровня ЛГ, ФСГ, тестостерона и эстрадиола – для установления гипогонадизма.
5. УЗИ матки и тестикул – для установления гипогонадизма.
6. Эхоэнцефалография.
7. Электроэнцефалография.
8. Консультация невропатолога.
9. Определение гликемии натощак и через 2 часа после еды – исключение гипогликемии при дефиците СТГ.
10. Анализ мочи по Зимницкому – выявление несахарного диабета.
Перечень дополнительных диагностических мероприятий:
1. МРТ головного мозга.
2. Определение кариотипа у девочек.
3. Проба с препаратами лютеинизирующего гормона (профази или хорионическим гонадолиберином).
4. ЭКГ.
5. Определение уровня общего холестерина, триглицеридов, ЛПВП в крови.
6. Определение общего белка в крови.
Необходимое обследование перед плановой госпитализацией:
1. Консультация эндокринолога.
2. Общий анализ крови.
3. Общий анализ мочи.
4. Рентгенография кисти с захватом дистального отдела костей предплечья.
5. Для взрослых: ЭКГ, микрореакция.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения: определение лечебной тактики.
Немедикаментозное лечение: нет.
Медикаментозное лечение
1. Патогенетической при недостаточности СТГ является терапия гормоном роста человека, которая проводится пожизненно. Препарат гормона роста человека (соматотропина) – рекомбинантный (генноинженерный) обычно назначается в дозах: недостаточность гормона роста у детей – 25-35 мкг/кг/сут. или 0,7-1,0 мг/м./сут., синдром Шерешевского-Тернера – 50 мкг/кг/сут. или 1,4 мг/м/сут., недостаточность гормона роста у взрослых – 5-15 мкг/кг/сут. Инъекции СТГ необходимо производить ежедневно вечером, перед сном.
2. В случае недостаточности АКТГ требуется заместительная терапия глюкокортикоидами в дозе около 6-10 мг/м у детей и 5-10 мг/сут. у взрослых. При этом следует помнить, что глюкокортикоиды снижают ростусиливающую активность гормона роста.
3. У мальчиков и мужчин при недостаточности секреции гонадотропинов назначают синтетические аналоги лютеинизирующего гормона в возрастных дозах, непрерывно под контролем костного возраста (у мальчиков 1 раз в 6 месяцев) и динамики появления и развития вторичных половых признаков.
При неэффективности терапии гонадотропными препаратами мужчин переводят на постоянную заместительную терапию препаратами мужских половых гормонов (используются только инъекционные препараты длительного действия). У мальчиков данную терапию начинают только по достижении прогнозируемого роста (не ранее 15-17 лет).
Женщинам с гонадотропной недостаточностью, а также девочкам после достижения ими прогнозируемого роста (ориентировочно не ранее 15-17 лет) назначается вначале монотерапия эстрогенами до появления кровянистых выделений из влагалища, а затем – переводят на циклическую гормонотерапию (в течение 20 дней каждого месяца применяют эстрогенные препараты, а во второй фазе цикла – гестагенные препараты).
Эта терапия проводится длительно в течение многих лет, а у женщин – вплоть до наступления климакса.
4. В случае потребности больного в тиреодных препаратах необходимо помнить, что назначать их можно только на фоне уже проводящейся терапии глюкокотрикоидными препаратами. Заместительная доза препаратов левотироксина у взрослых 1-2 мкг/кг у детей зависит от возраста (1-10 мкг/кг/сут.) – под контролем пульса, общего состояния и ЭКГ.
5. При несахарном диабете назначаются синтетические аналоги АДГ.
6. Проводится патогенетическая терапия фоновых и сопутствующих заболеваний (лечение резидуально-органического поражения ЦНС, анемии и т.д.).
Перечень основных медикаментов:
– препараты человеческого соматотропина со средствами доставки (специальные шприц-ручки) в дозах: недостаточность гормона роста у детей – 25-35 мкг/кг/сут. или 0,7- 1,0 мг/м./сут., синдром Шерешевского-Тернера – 50 мкг/кг/сут. или 1,4 мг/ м./сут., недостаточность гормона роста у взрослых – 5-15 мкг/кг/сут.
– *левотироксин 25 мкг, 50 мкг, 75 мкг, 100 мкг, 125 мкг, 150 мкг табл.
– *преднизолон 5 мг табл.
– препараты антидиуретического гормона
– препараты лютеинизирующего гормона
Перечень дополнительных медикаментов:
– препараты для лечения резидуально-органического поражения ЦНС
– витамины группы В 10 мг табл.; 5%1 мл амп.
– *гидрокортизон (в экстренных случаях) 2 мл, 5 мл суспензия для инъекций
– у лиц старше 17 лет – заместительная терапия препаратами половых гормонов или синтетическими аналогами лютеинизирующего гормона
Критерии перевода на следующий этап – поликлиника:
– установление диагноза;
– определение тактики терапии;
– подбор доз заместительной терапии синдромов, сопутствующих низкорослости.
Индикаторы эффективности лечения: купирование симптомов, улучшение качества жизни, снижение частоты осложнен?
