Некробиоз код мкб 10
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Липоидный некробиоз.

Липоидный некробиоз
Описание
Липоидный некробиоз – хроническое ненаследственное заболевание кожи, связанное с нарушением обмена веществ, представляет собой локализованный липоидоз с отложением липидов в тех участках дермы, где есть дегенерация или некробиоз коллагена.
Липоидный некробиоз представляет собой относительно редкое заболевание, им страдают приблизительно 4% больных сахарным диабетом. Болеют липоидным некробиозом обычно люди в возрасте 20-40 лет, несколько реже дети и престарелые, чаще лица женского пола. Соотношение женщин и мужчин составляет 3:1.
Симптомы
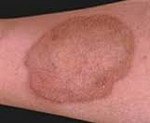
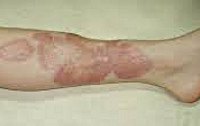
На кожных покровах преимущественно в области нижних конечностей возникают округлые либо овальные узелки, имеющие розовато-красную окраску. В их центральной части имеется западение серовато-желтого цвета. Периферическая часть образований окружена каемкой синюшно-фиолетового цвета. Могут возникать красного цвета подкожные мелкие узелки, образованные за счет кистозного расширения подкожных капилляров. Практически никогда в области патологических образований не образуются язвенные дефекты.
Со временем узелки постепенно растут в размерах, превращаясь в диски, на ощупь плотноватые и безболезненные. Кожа над ними гладкая и обладает специфическим блеском. Очаги поражения никогда не располагаются на коже поодиночке, их всегда несколько, причем они симметричны справа и слева. Если заболевание неосложнен-ное, то больной не испытывает никаких неприятных ощущений, жалобы при посещении врача отсутствуют. При появлении язв и поверхностных дефектов кожи появляются зуд и болевые ощущения, чувство жжения или покалывания. Намного тяжелее заболевание протекает в тех случаях, когда такой больной одновременно страдает сахарным диабетом.
При этом отмечается повышение содержания сахара в крови, а его превращения в организме тесно связаны с превращением жиров. Кроме того, происходит поражение мелких сосудов кожи, в результате чего кожные покровы поражаются в еще большей степени.
При обратной же картине, когда содержание сахара в крови снижается, происходит некоторая нормализация состояния: многие диски полностью или частично рассасываются, общее количество их значительно уменьшается. Чаще всего заболевание поражает лиц женского пола, особенно если у них имеется сахарный диабет. Примерно только лишь у пятой части всех больных не имеется сахарного диабета. Это дает основание предпологать, что, по-видимому, эти две патологии довольно тесно связаны между собой общностью причин возникновения и механизма развития.
При микроскопическом исследовании пораженной кожи оказывается, что в ее клетках снижается эластичность, в них появляются включения, содержащие патологические продукты неправильного жирового обмена. Значительным изменениям при этом подвергается соединительная ткань. Особой специфической разновидностью липоидного некробиоза является хронический дисциформный прогрессирующий гранулематоз Мишера.
При этом образующиеся на коже больного диски являются гораздо большими по размерам, они более плотные, по консистенции напоминают доску. Особенно уплотнение выражено в центральной части диска, напоминая бляшки, развивающиеся при склеродермии.
Липоидный некробиоз
Причины
Факторами риска липоидного некробиоза являются сдвиги ряда метаболических процессов, в частности гормонального, углеводного и липидного обмена, патологически воздействуют на сосудистое русло и участвуют в формиpoвании микроциркуляторных расстройств. У части больных возникновению липоидного некробиоза предшествуют травмы (ушибы, царапины, укусы насекомых и пр. ).
Основным запускающим фактором развития патологии является нарушение превращения жиров в организме.
Лечение
В основном применяются различные противодиа-бетические препараты, препараты гормона инсулина. В качестве дополнительной терапии назначаются препараты витаминов Е. Из физиотерапевтических процедур часто применяются лучи Букки, облучение рентгеновскими лучами. При необходимости иногда приходится прибегать к хирургическому иссечению патологических образований. Широко применяются различные мази, особенно включающие в свой состав препараты гормонов коры надпочечников.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
L92,1 Некробиоз липоидный, не классифицированный в других рубриках.

L92.1 Некробиоз липоидный, не классифицированный в других рубриках
Синонимы диагноза
Некробиоз липоидный, не классифицированный в других рубриках, дислипоидоз кожи, диабетический липоидный некробиоз.
Описание
Липоидный некробиоз – хроническое ненаследственное заболевание кожи, связанное с нарушением обмена веществ, представляет собой локализованный липоидоз с отложением липидов в тех участках дермы, где есть дегенерация или некробиоз коллагена.
Липоидный некробиоз представляет собой относительно редкое заболевание, им страдают приблизительно 4% больных сахарным диабетом. Болеют липоидным некробиозом обычно люди в возрасте 20-40 лет, несколько реже дети и престарелые, чаще лица женского пола. Соотношение женщин и мужчин составляет 3:1.

L92.1 Некробиоз липоидный, не классифицированный в других рубриках
Симптомы
На кожных покровах преимущественно в области нижних конечностей возникают округлые либо овальные узелки, имеющие розовато-красную окраску. В их центральной части имеется западение серовато-желтого цвета. Периферическая часть образований окружена каемкой синюшно-фиолетового цвета. Могут возникать красного цвета подкожные мелкие узелки, образованные за счет кистозного расширения подкожных капилляров. Практически никогда в области патологических образований не образуются язвенные дефекты.
Со временем узелки постепенно растут в размерах, превращаясь в диски, на ощупь плотноватые и безболезненные. Кожа над ними гладкая и обладает специфическим блеском. Очаги поражения никогда не располагаются на коже поодиночке, их всегда несколько, причем они симметричны справа и слева. Если заболевание неосложнен-ное, то больной не испытывает никаких неприятных ощущений, жалобы при посещении врача отсутствуют. При появлении язв и поверхностных дефектов кожи появляются зуд и болевые ощущения, чувство жжения или покалывания. Намного тяжелее заболевание протекает в тех случаях, когда такой больной одновременно страдает сахарным диабетом.
При этом отмечается повышение содержания сахара в крови, а его превращения в организме тесно связаны с превращением жиров. Кроме того, происходит поражение мелких сосудов кожи, в результате чего кожные покровы поражаются в еще большей степени.
При обратной же картине, когда содержание сахара в крови снижается, происходит некоторая нормализация состояния: многие диски полностью или частично рассасываются, общее количество их значительно уменьшается. Чаще всего заболевание поражает лиц женского пола, особенно если у них имеется сахарный диабет. Примерно только лишь у пятой части всех больных не имеется сахарного диабета. Это дает основание предпологать, что, по-видимому, эти две патологии довольно тесно связаны между собой общностью причин возникновения и механизма развития.
При микроскопическом исследовании пораженной кожи оказывается, что в ее клетках снижается эластичность, в них появляются включения, содержащие патологические продукты неправильного жирового обмена. Значительным изменениям при этом подвергается соединительная ткань. Особой специфической разновидностью липоидного некробиоза является хронический дисциформный прогрессирующий гранулематоз Мишера.
При этом образующиеся на коже больного диски являются гораздо большими по размерам, они более плотные, по консистенции напоминают доску. Особенно уплотнение выражено в центральной части диска, напоминая бляшки, развивающиеся при склеродермии.
Причины
Факторами риска липоидного некробиоза являются сдвиги ряда метаболических процессов, в частности гормонального, углеводного и липидного обмена, патологически воздействуют на сосудистое русло и участвуют в формиpoвании микроциркуляторных расстройств. У части больных возникновению липоидного некробиоза предшествуют травмы (ушибы, царапины, укусы насекомых и пр. ).
Основным запускающим фактором развития патологии является нарушение превращения жиров в организме.
Лечение
В основном применяются различные противодиа-бетические препараты, препараты гормона инсулина. В качестве дополнительной терапии назначаются препараты витаминов Е. Из физиотерапевтических процедур часто применяются лучи Букки, облучение рентгеновскими лучами. При необходимости иногда приходится прибегать к хирургическому иссечению патологических образований. Широко применяются различные мази, особенно включающие в свой состав препараты гормонов коры надпочечников.
Источник
Сахарный диабет имеется лишь у небольшого количества пациентов. Примерно у 10% диагноз диабета установлен,и они получают лечение. Еще у 10% пациентов длительное медицинское наблюдение показывает запоздалое начало нарушений метаболизма углеводородов. Липоидный некробиоз является редким осложнением диабета,которое обычно связано с тяжестью диабетической микроангиопатии. Он наблюдается у 0,3% пациентов-диабетиков или у 2%,если рассматривать только случаи ювенильного диабета.У пациентов,не имеющих
диабета,
этиология заболевания неизвестна.
Липоидный некробиоз,не связанный с метаболическими нарушениями,обычно описывают как дисциформный гранулематоз Мишера. Он также возникает преимущественно на голенях,но может распространяться и на другие участки тела,особенно на лицо и волосистую часть головы в форме пятнистых или кольцевидных очагов.
Вначале происходит дегенерация коллагена и эластичных волокон,вторично развивается гранулема,которая непрерывно распространяется,а также появляются внеклеточные скопления жира – в основном у диабетиков.Факторы,провоцирующие очаговую дегенерацию коллагена,неизвестны,но к ним могут относиться:
- очаговые нарушения кровоснабжения и гемостаз вследствие микроангиопатии у диабетиков;
- первичная дегенерация или нарушение синтеза коллагеновых волокон,непосредственно связанные с диабетом или микротравмой у лиц,не страдающих диабетом;
- вторичная дегенерация вследствие распространяющейся гранулемы,которая сама может быть вызвана отложениями иммунных комплексов.
Липоидный некробиоз обычно начинается с двусторонних узловатых очагов в области голени.Узлы уплощаются и расширяются в овальные бляшки в течение нескольких лет и десятилетий. В полностью развившейся форме заболевание представляет собой единичную или множественные склероатрофические бляшки размером 5-15 см.
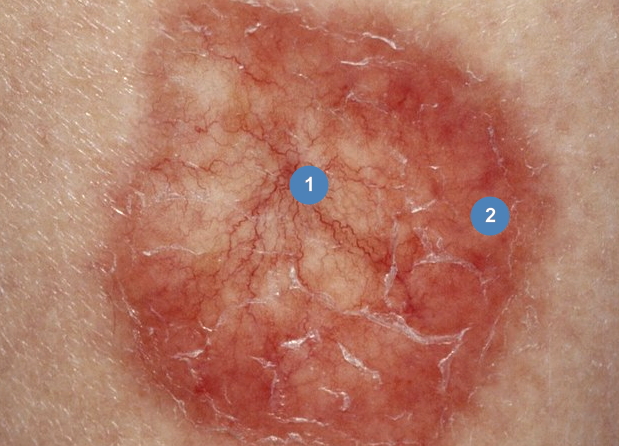
- Центр
бляшки вдавленный,коричневого или желтоватого цвета (в случае выраженного отложения жира) и часто прилегает к подлежащему сухожилию или надкостнице. - Периферическая часть бляшки полициклическая,приподнятая,красного цвета с многочисленными телеангиэктазиями,иногда шелушением и гиперкератотическими пробками.
Бывают хронические и болезненные изъязвления,особенно у пациентов-диабетиков. В редких случаях стойкие веррукозные или изъязвленные очаги осложняются развитием карциномы.
Очаги могут возникать также и на других участках: на лодыжках,стопах,верхних конечностях и даже на лице и волосистой части головы,где они имеют кольцевидную форму и обычно ассоциируются с рубцовой алопецией. Дисциформный гранулематоз представляет собой полициклическую бляшку,чаще одностороннюю,с гладкой,слегка вдавленной поверхностью,которая распространяется в течение нескольких лет и постепенно захватывает всю голень без каких-либо местных осложнений.
Диагноз можно установить с помощью биопсии. Важно быть осторожным у диабетиков с артериальной недостаточностью из-за риска стойкого изъязвления. При некробиозе в отсутствие диабета гистологические признаки не имеют характерной специфичности: очаги дегенерировавшего коллагена встречаются редко или отсутствуют,гранулемы по типу инородного тела более обширны,а малые кровеносные сосуды не имеют характерных признаков диабетической микроангиопатии,а именно утолщения базальных мембран клеток в стенках
сосудов с периодически положительной ШИК-реакцией,что приводит к сужению просветов сосудов.
При локализации на голени клинико-патологические признаки достаточно специфичны. На ранней стадии в дифференциальный диагноз включают расположенные на голени бляшки диабетической дерматопатии («пятнистые голени») и обычные рубцы.
При других локализациях с атипичной клинической картиной дифференциальный диагноз проводится с приведенными ниже состояниями.
- Кольцевидная гранулема: диссеминированная кольцевидная гранулема проявляется крупными полициклическими очагами с приподнятой папулезной периферической частью,такие очаги чаще встречаются у пациентов-диабетиков или у пациентов с нарушениями метаболизма углеводородов; причем оба состояния практически невозможно отличить даже с помощью множественных биопсий.
- Другие неинфекционные гранулематозные заболевания: кольцевидные очаги саркоидоза могут имитировать диссеминированные пятнистые очаги липоидного некробиоза у пациентов без диабета; некоторые случаи дисциформного гранулематоза Мишера после долгого последующего контроля оказались рубцовыми вариантами саркоидоза; и наоборот,у пациентов с липоидным некробиозом иногда в сыворотке повышены уровни ангиотензин- превращающего фермента,их очаги положительны
при сканировании с галлием,как
при саркоидозе. - На открытых солнцу участках лица и шеи следует учесть возможность эластолитических гигантоклеточных гранулем (актинические гранулемы О’ Брайена).
В последние годы распространенность диабетического липоидного некробиоза явно понизилась. Это,вероятно,связано с профилактическим действием лучшего медицинского ухода за молодыми и инсулинозависимыми пациентами. С другой стороны,на липоидный некробиоз,который уже присутствует,специфическое лечение диабета не оказывает влияния. В этом состоит парадокс данного состояния,которое представляет собой совершенно специфическое осложнение сахарного диабета,на которое нельзя
воздействовать одним лишь контролем над диабетической гликемией. Следует,однако,подчеркнуть,что строгий контроль за диабетом,даже если он не улучшает клиническую картину заболевания,обеспечивает лучший прогноз и уменьшает риск осложнений.У пациентов без диабета спонтанная ремиссия может наступить независимо от любого лечения.
Общие терапевтические рекомендации
Исследований с группами контроля по данному заболеванию не проводилось,поэтому не существует общепринятых рекомендаций. Предлагаются местная и системная терапия,а также физиотерапия и хирургические методы.
Местное лечение
Местные препараты,которые обладают определенным эффектом при этом заболевании,- это кортикостероиды. Окклюзионные повязки или инъекции внутрь очагов могут ослабить воспаление на их периферии и остановить прогрессирование склероатрофических бляшек. Однако они не сказываются на рубцовых изменениях в центре очага,и чаще всего пациенты не соглашаются с мнением врача по поводу улучшения состояния очага.
Кортикостероиды должны обладать высокой фармакологической активностью: клобе- тазола пропионат или бетаметазона дипропионат 0,05% в геле или креме наносят в течение 3-4 нед. Если периферическая часть очага уплощается,а воспаление уменьшается,предлагается поддерживающая терапия посредством открытых аппликаций. На ранних стадиях результаты лучше,чем в случае полностью развившихся атрофических очагов. В случае изъязвления некоторое улучшение приносит применение препаратов с 20% бензоил пероксида и повязок
с гидроколлоидными гелями или бычьим коллагеном.
С определенным успехом применялся местный третиноин.
У некоторых пациентов эффект давала местная терапия псораленом и ультрафиолетом А (ПУВА) 1-2 раза в неделю,даже в случае изъязвления очагов и независимо от ассоциации с диабетом. После местного нанесения 0,15% эмульсии 8-метоксипсоралена очаги облучают УФА с начальной дозой 0,5 Дж/см2,прибавляя по 20% при каждом последующем сеансе,если лечение нормально переносится. Полного очищения или существенного улучшения можно ожидать при средней кумулятивной дозе УФА менее 100 Дж/см2,если очаги
не слишком атрофичны.
Системные препараты
Список лекарств,об эффективности которых сообщалось в коротких описаниях отдельных случаев или в открытых сериях испытаний,достаточно большой.
- Аспирин 40-300 мг/сут.
- Клофазимин 200 мг/сут.
- Циклоспорин А 3-5 мг/кг в день
- Дипиридамол 300 мг/сут.
- Гепарин
- Метилпреднизолон
- Микофенолата мофетил
- Никотинамид 1,5 г/сут.
- Пентоксифиллин 800-1200 мг/день
- Простагландин Е1 4 мг внутривенно 2 раза в день
- Тиклопидин 500 мг/сут.
Эти препараты выбраны среди антитромбо- цитных и расширяющих сосуды действующих веществ,антикоагулянтов и противовоспалительных средств и даже иммуносупрессоров,таких как циклоспорин А и микофенолата мофетил. У пациентов,получавших циклоспорин А (3-4 мг/кг в день в течение 3-4 мес.),наблюдалось выраженное улучшение клинической картины с рецидивом после отмены препарата.
Только аспирин проверялся в исследованиях с группами контроля,но не проявил эффекта даже в комбинации с дипиридамолом по сравнению с плацебо.
Хорошие результаты приписывают системным стероидам со строгим контролем гликемии. В серии из 6 пациентов,которых лечили метилпреднизолоном (1 мг/кг в день в течение 1 нед.,затем 40 мг/сут. в течение 4 нед. и постепенная отмена в течение 2 последующих недель),гранулематозная периферическая часть полностью разрешилась у всех пациентов,и только центральный участок атрофии с восковидной желтоватой поверхностью оставался стойким. Рецидивов не было при контроле в течение 7 мес.,
причем очаги оставались стабильными по размерам и внешнему виду. О похожих результатах говорится и в сообщениях об отдельных случаях.
Хирургические процедуры
Предлагается хирургическое удаление болезненного изъязвленного некробиоза,за которым следует применение расщепленного трансплантата или дермального трансплантата,полученного методом тканевой инженерии. Очаг замещается большим рубцом,прилегающим к подлежащим мышцам и костям. Существует риск рецидива некробиоза вокруг рубца,о чем следует поставить в известность пациента. Хирургического лечения избегают,если артериальное кровоснабжение недостаточное или если косметические результаты
беспокоят пациента.
Если 6-недельная схема с пероральным приемом системных кортикостероидов (преднизона с начальной дозой 1 мг/кг,которую постепенно снижают) при строгом контроле гликемии у пациентов-диабетиков не дает эффекта при лечении инвалидизирующих пациента очагов,пациенту можно предложить хирургическое лечение. При тяжелом изъязвленном липоидном некробиозе перед хирургическим лечением пациенту можно предложить местную ПУВА-терапию или системную терапию циклоспорином А.
Другие терапевтические мероприятия
Гипербарическая оксигенация также применялась с очевидным успехом в качестве монотерапии и в комбинации с местными кортикостероидами.Никакие эксперименты с другими терапевтическими процедурами пока не ведутся.
Источник
