Неврология синдром носков и перчаток
Полиневропатии. Диагностика полиневропатий.Так как периферические нервы обладают общими анатомическими и, прежде всего, физиологическими характерными признаками, на них оказывают одинаковое влияние определенные наследственные аномалии, нарушения обмена веществ, а также эндогенные и экзогенные токсические субстанции. Вследствие этого развивается системное поражение периферических нервов. Для полиневропатии характерны следующие общие клинические признаки: • нарушение двигательной функции, преимущественно в дистальных отделах (на начальных стадиях — сложности при разведении пальцев стопы, затем нарушение тыльного сгибания стопы, приводящее, в конце концов, к расстройству ходьбы по типу стеллажной походки);
Дифференциальный диагноз с полирадикулопатией возможен на основании следующих характерных для нее признаков: Самые частые причины полиневропатии: – Также рекомендуем “Миопатические синдромы. Диагностика миопатии.” Оглавление темы “Нарушения сознания.”: |
Источник

Дата публикации: 08.03.2018
Дата проверки статьи: 25.11.2019
Нарушения чувствительности — неспособность правильно воспринимать раздражения, исходящие из внешней среды или от собственных тканей, органов. Связано с нарушением функций нейрона — возбудимой клетки, обрабатывать, хранить и передавать информацию с рецепторов в центральный отдел анализатора. Подобные расстройства часто сопровождают нервные болезни, алкогольную и лекарственную интоксикацию, аутоиммунные процессы, заболевания опорно-двигательного аппарата.
В зависимости от места повреждений нервной системы выделяют четыре варианта нарушения чувствительности:
Периферический тип нарушения чувствительности
Выделяют два подтипа: невральный, если поражен отдельный периферический нерв, полиневритический или дистальный, описывает множественное поражение. Расстройства чувствительности наблюдаются в кистях рук, стопе по типу “перчаток” и “носков”.
Сегментарный тип нарушения чувствительности
Развивается в случае поражения задних рогов, задних корешков, спинномозгового узла, передней белой спайки. Характеризуется болью в соответствующем сегменте, снижением или выпадением отдельных рефлексов, из-за чего такой тип еще называют сегментарным диссоциированным.
Корковый тип нарушения чувствительности
Вызывают поражения определенных участков коры головного мозга. Для него типичны не только симптомы выпадения, но и раздражения: эпилептические припадки, судороги пальцев рук и ног, потеря сознания.
Проводниковый тип нарушения чувствительности
Формируется при повреждении чувствительных волокон на уровне спинного и головного мозга. Место нарушения чувствительности определяется на 1-2 см ниже уровня поражения: на одноименной стороне расстраивается глубокая чувствительность, на противоположной — поверхностная.
Причины нарушений чувствительности
Причины расстройства чувствительности разнообразны, но наиболее часто в основе их появления лежат поражения центральной и периферической нервной системы. К этому приводят травмы, доброкачественные и злокачественные опухоли головного мозга, уменьшение или полное прекращение кровотока, психические болезни. Расстройство чувствительности наблюдается при анемии, сахарном диабете, атеросклерозе, инфекциях, дегенеративно-дистрофических поражениях позвоночника и межпозвоночных дисков. Онемение пальцев рук, которое постепенно распространяется на всю конечность, указывает на прединсультное состояние.
К естественным причинам изменения проведения нервных импульсов относят:
- длительное пребывание в неудобной позе во время сна;
- алкогольную интоксикацию;
- дефицит витаминов;
- сильное переохлаждение;
- влияние лекарств;
- перенапряжение рук при работе за компьютером;
- реабилитационный период после операции;
- беременность.
Симптомы нарушений чувствительности
Больные описывают расстройства чувствительности разными ощущениями: иллюзией беганья мурашек, чувством покалывания, онемения, болью, повышенной или пониженной восприимчивостью к реальным раздражителям. Могут появляться в любом участке тела, но чаще беспокоят на конечностях, спине, лице. К наиболее частым симптомам относят такие, как:
- гиперестезия — обостренная чувствительность к механическим, химическим, температурным, болевым раздражителям;
- гипестезия — состояние, при котором снижается чувствительность кожи к прикосновениям, внешним раздражителям;
- парестезия — расстройство передается через ощущения онемения, покалывания, ползания мурашек;
- аналгезия — уменьшение болевой чувствительности;
- дизестезия — извращенные, неадекватные ощущения, например тепло воспринимается, как холод или боль;
- аллохейрия — действия раздражителя на одной стороне тела, асимметрично воспринимаются на противоположной;
- гипералгезия — повышенная чувствительности к болевому синдрому;
- сенестопатия — неприятное телесное ощущение с локализацией во внутренних органах или на поверхности тела, частый симптом психических расстройств.
Диагностика
Определить причину нарушения чувствительности может врач-невролог в ходе внешнего осмотра. Для уточнения диагноза может понадобиться консультация других специалистов: кардиолога, вертебролога, эндокринолога, онколога, инфекциониста, травматолога.
В план диагностики дополнительно включают анализы крови, мочи, электромиографию — исследование активности мышц и нервно-мышечной передачи. Для уточнения ревматических заболеваний проводят рентгенографию, компьютерную томографию, магнитно-резонансную томографию позвоночника.
Специалисты клиник ЦМРТ в процессе установки диагноза используют следующие методы:
К какому врачу обратиться
Нарушения чувствительности лечит невролог. В зависимости от первопричины заболевания, он может дать направление на консультацию к другому узкому специалисту — например, к ортопеду или кардиологу.
Лечение нарушений чувствительности
При регулярном расстройстве восприимчивости, не связанным с естественными причинами, невролог индивидуально подбирает курс лечения. Нарушения чувствительности при поражении спинного мозга устраняют с помощью массажа, рефлексотерапии, лечебной гимнастики, физиотерапии. При выраженном болевом синдроме рекомендован покой. Из медикаментов назначают анальгетики, чтобы избавиться от боли, противоотечные препараты, миорелаксанты для расслабления гладкой мускулатуры, ангиопротекторы для улучшения микроциркуляции, витамины группы В, хондропротекторы, антидепрессанты. В случае, когда невозможно вылечить болезнь консервативными способами проводят хирургическое удаление опухолей, грыж, фиксацию позвонков специальными конструкциями.
В сети клиник ЦМРТ для лечения причин и симптомов нарушения чувствительности используют разные терапевтические тактики, а именно:
Любое заболевание, которое лежит в основе расстройства чувствительности, при отказе от лечения угрожает здоровью пациента. Инфекционные осложнения нарушения спинномозгового кровообращения могут привести к инсульту, летальному исходу. Резкие колебания глюкозы в крови угрожают гипергликемической комой, атеросклероз — сосудистой недостаточностью. Течение прогрессирующего остеохондроза, межпозвоночной грыжи осложняется частичным или полным параличом.
Профилактика нарушения чувствительности
Предупредить заболевания, травмы, которые провоцируют расстройства чувствительности поможет правильная организация распорядка дня, рациональный режим труда и отдыха, здоровое сбалансированное питание, предотвращение травм, внимательное отношение к здоровью, лечебная физкультура, контроль давления.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Синдром носков и перчаток – Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
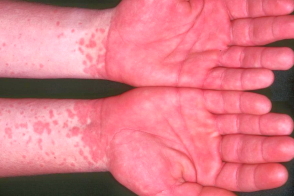
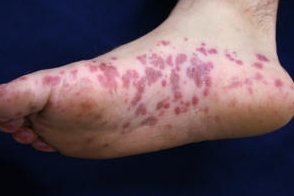 Синдром «носков и перчаток» (папулезно-геморрагический синдром «носок и перчаток»,papular-purpuric gloves and socks syndrome) – необычная экзантема,иногда возникающая при некоторых вирусных заболеваниях и характеризующаяся
Синдром «носков и перчаток» (папулезно-геморрагический синдром «носок и перчаток»,papular-purpuric gloves and socks syndrome) – необычная экзантема,иногда возникающая при некоторых вирусных заболеваниях и характеризующаяся
папулезно-геморрагической
сыпью
в области кистей и стоп.Код по МКБ-10 : L98.8
Этиология и эпидемиология
Чаще наблюдается у подростков и взрослых в возрасте 14-25 лет ,реже у детей до 5 лет (ювенильный вариант) и у пожилых людей.Заболевание чаще всего встречается летом и весной.Распространенность неизвестна.
Синдром описан при следующих инфекциях и заболеваниях:
- Вирусные инфекции
- Парвовирус B19 (Parvovirus B19) является причиной в 60-80% случаев.
- Вирус гепатита B (Hepatitis B)
- Цитомегаловирус (Cytomegalovirus)
- Вирус Эпштейн-Барра (Epstein-Barr virus)
- Герпесвирус 6 и 7 типа (Human herpesvirus 6,7)
- Вирус кори (Measles)
- Коксаки вирус B6 (Coxsackie virus B6)
- Вирус ветряной оспы (Varicella zoster virus)
- Вирус краснухи (Rubella)
- Бактерии
- Arcanobacterium haemolyticum
- Mycoplasma pneumoniae
- Лекарственные реакции
- Ко-тримоксазол (trimethoprim-sulfamethoxazole)
Патогенез не изучен.Гистологические данные не показывают наличие васкулита.Предполагается,что экстравазация эритроцитов в дерму происходит либо непосредственно при воздействии вирусных частиц на эндотелиальные стенки дермальных сосудов,либо через циркулирующие иммунные комплексы,так как в ряде исследований были обнаружены отложения антител IgM и С3 в стенках папиллярных сосудов.
Клиническая картина
 Обычно поражения кожи развиваются на 10-13 день после инфицирования.Заболевание характеризуется быстро нарастающей эритемой и отеком ладоней и подошв с последующим возникновением розово-красных папул,петехий и более крупных геморрагических элементов с четкой границей очагов на запястьях и лодыжках. Сообщается о буллезной форме заболевания.В более
Обычно поражения кожи развиваются на 10-13 день после инфицирования.Заболевание характеризуется быстро нарастающей эритемой и отеком ладоней и подошв с последующим возникновением розово-красных папул,петехий и более крупных геморрагических элементов с четкой границей очагов на запястьях и лодыжках. Сообщается о буллезной форме заболевания.В более
редких случаях сыпь распространяется на локти,колени,ягодицы,тыльную поверхность стоп и кистей.Описаны случаи с локализацией на головке полового члена и вульве.Субъективно невыраженные зуд,жжение и (или) боль на местах высыпаний.
В 50% случаев одновременно с высыпаниями на коже поражается слизистая оболочка рта (небо,задняя стенка глотки,язык,внутренняя поверхность губ) в виде везикул и мелких эрозий.
В большинстве случаев сыпь сопровождается недомоганием,субфебрильной температурой,болью в мышцах и суставах,отсутствием аппетита. В 16 % случаев увеличиваются лимфоузлы.
При инфекционной эритеме,вызванной парвовирусом,к моменту появления сыпи виремии уже не бывает и больные с ее клиническими проявлениями незаразны.В отличии от нее при синдроме перчаток и носков виремия и сыпь совпадают во времени,следовательно,больные с сыпью заразны.
Заражение парвовирусом В19 во время беременности может вызвать у плода несколько серьезных осложнений,таких как анемия плода,неврологические аномалии,отекание плода и гибель плода из-за вирусного торможения эритропоэза и цитолиза клеток-предшественников эритроцитоза.Беременным,имевшим контакт с больными,требуется консультация акушера-гинеколога относительно возможного заболевания плода и серологическое исследование. Если последнее подтвердило скрытую свежую парвовирусную инфекцию,показано
регулярное
УЗИ,чтобыне пропустить задержку внутриутробного развития,сердечную недостаточность и водянку у плода.
Диагностика
Диагноз ставиться на основании характерной клинической картины.Диагностическое значение может иметь определение РНК и ДНК предполагаемых вирусных и бактериальных инфекций и наличия антител IgM к ним в сыворотке крови.
В некоторых случаях сообщалось о лимфопении,нейтропении и тромбоцитопении
Гистологическая картина неспецифична.Наблюдается лимфоцитарный периваскулярный инфильтрат папиллярной дермы и экстравазация эритроцитов в дерму,без признаков васкулита.
Дифференциальная диагностика
- Геморрагический васкулит (болезнь Шенлейн-Геноха)
- геморрагические папулы (так называемая пальпируемая пурпура)
- сыпь по всему телу,а не только на кистях и стопах
- Пятнистая лихорадка Скалистых гор
- выраженное недомогание,высокая температура тела,резкая головная боль
- центростремительное распространение сыпи за пределы кистей и стоп на проксимальные отделы конечностей и туловище
- укус клеща в анамнезе
- Менингококковый сепсис
- выраженное недомогание,высокая температура тела
- геморрагические высыпания не ограничены кистями и стопами
- некрозы на местах геморрагических высыпаний
- Вирусная пузырчатка полости рта и конечностей
- круглые и овальные везикулы с венчиком гиперемии
- отсутствие геморрагических элементов
- Мультиформная эритема
- мишеневидные очаги
- Синдром Джанотти-Крости
- поражения более распространены
- нет геморрагической сыпи
- Акральная эритема (синдром Бургдорфа)
- болезненная сыпь
- химиотерапия в анамнезе
Лечение
Симптоматические средства,в т. ч. противозудные.Специфических антивирусных средств не существует.Через 1-2 недели независимо от лечения наступает выздоровление.
Цитируемая литература
Источник
Тема, вызывающая некоторое “зависание” у ряда коллег. Вот сводная таблица, в которой кратко описаны чувствительные расстройства.
Эту таблицу можно запомнить для быстрой ориентации в уровне поражения. Теперь о том же чуть подробнее.
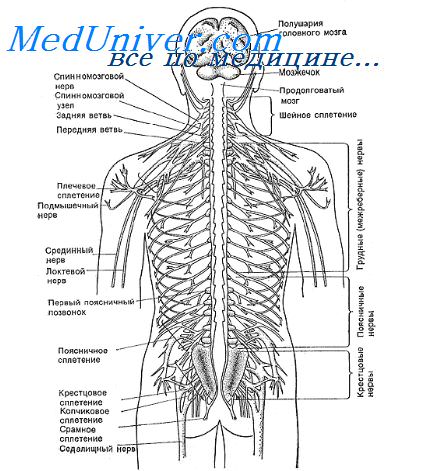
Периферические синдромы.
1. Невральный (невритический) синдром возникает, если поражается ствол периферического нерва, и характеризуется периферическим (невральным) типом расстройства чувствительности в автономной зоне иннервации данного нерва: анестезией или гипестезией всех видов чувствительности, парестезией, болью. Последняя может быть разнообразного характера, постоянной или возникать пароксизмально. Пароксизмальная боль большей частью характерная для невралгии. Как известно, большинство спинномозговых нервов являются смешанными, поэтому в случае их поражения кроме нарушения чувствительности наблюдаются двигательные (периферический парез соответствующих мышц) и вегетативно-трофические расстройства. (Один из примеров – травматическое повреждение нерва, или интраоперационное повреждение).
2. Полиневритический синдром характеризуется множественным поражением периферических нервов. Расстройства всех видов чувствительности возникают симметрично в дистальных отделах конечностей. Наблюдается пальпаторная болезненность нервных стволов, потеря рефлексов, атрофия мышц и вегетативно-трофические расстройства. (Яркий пример – диабетическая или алкогольная полинейропатия)
3. Плексалгический синдром наблюдается, если поражаются шейное, плечевое, поясничное или крестцовое сплетения. Характеризуется болью, парестезиями, выпадением всех видов чувствительности, двигательными и вегетативными расстройствами в участке тех нервов, которые выходят из данного сплетения. (Например, в результате “рюкзачной травмы”)
4. Радикулярный синдром обусловлен повреждением задних спинномозговых корешков и сопровождается нарушением всех видов чувствительности по сегментарному типу. Зона этих расстройств другая, чем в случае поражения периферических нервов, поскольку волокна заднего корешка обеспечивают иннервацию определенного участка кожи (дерматома). Корешковые или сегментарные зоны чувствительной иннервации идут на коже туловища циркулярными полосами, а на конечностях – продольными. Для корешковых поражений особенно характерны боль и парестезии в соответствующих сегментах. (Например, компрессия корешка грыжевым дефектом межпозвоночного диска или опухолью)
5. Ганглионарный синдром возникает при поражении спинномозгового узла. Для этой локализации процесса типичной является опоясывающая боль с иррадиацией по ходу соответствующего корешка. Вместе с выпадением всех видов чувствительности по сегментарному типу на коже соответствующего дерматома появляется пузырьковая сыпь (herpes zoster).
Спинальные синдромы
Спинальные синдромы делят на сегментарные, проводниковые и сегментарно-проводниковые.
I. Сегментарные синдромы
1. Заднероговой синдром характеризуется сегментарным диссоциированным типом расстройства болевой и температурной чувствительности при сохранении на том же участке мышечно-суставной. Нарушения определяют всегда со своей стороны и на уровне поврежденных сегментов. Поражение задних рогов может проявиться тупой, нечетко локализованной болью. Кроме того, теряются соответствующие сегментарные рефлексы. (Заднероговой синдром характерен для клиники сирингомиелии, поэтому в литературе встречается ещё одно название – сирингомиелитический тип расстройства чувствительности.)
2. Синдром поражения передней белой спайки спинного мозга, как и предыдущий, также проявляется сегментарным диссоциированным типом нарушения болевой и температурной чувствительности, но расстройства ее в таком случае являются двусторонними и симметричными, определяются на 1-2 сегмента ниже от патологического очага. При локализации процесса на этом уровне рефлексы сохраняются, так как целостность рефлекторной дуги не нарушается. (Этот синдром может быть обусловлен любым интрамедуллярным патологическим процессом, но чаще всего он наблюдается при наличии сирингомиелии, интрамедуллярных опухолях.)
II. Проводниковые синдромы
1. Синдром поражения бокового канатика спинного мозга характеризуется нарушением болевой и температурной чувствительности по проводниковому типу с противоположной стороны. В таком случае анестезию определяют на 1-2 сегмента ниже от уровня повреждения спино-таламического пути. Этот синдром возникает вследствие экстра- и интрамедуллярных процессов компрессионного генеза. Повреждение бокового канатика вызывает также пирамидную патологию на стороне очага в результате поражения латерального корково-спинномозгового (пирамидного) пути.
2. Синдром поражения заднего канатика спинного мозга сопровождается полной или частичной потерей мышечно-суставного и вибрационного чувства. Вследствие потери проприоцептивной чувствительности возникает сенситивная, или спинальная, атаксия, которая определяется в позе Ромберга и при ходьбе. Исключение зрительного контроля значительно усиливает сенситивную атаксию. Она объективизируется батианестезией (греч. bathis – глубокий, a – частица отрицания, aisthesis – ощущение, чувство – утрата глубокой чувствительности), псевдоатетозом (псевдоатетоз – непроизвольные движения, напоминающие атетоидный гиперкинез, возникающие у больных с нарушениями глубокой чувствительности и, следовательно, афферентного контроля за положением частей тела в пространстве. Может коррегироваться зрением), мимопопаданием при выполнении пальценосовой пробы. Нарушения мышечно-суставной чувствительности может проявляться афферентным парезом, т.е. расстройством двигательных функций. (Наиболее часто поражение задних канатиков вызывается спинной сухоткой (tabes dorsalis), фуникулярным миелозом.)
III. Сегментарно-проводниковые синдромы
1. Синдром поперечного поражения половины спинного мозга (синдром Броун-Секара). В таком случае на стороне очага возникают расстройства проприоцептивной чувствительности и центральный парез или паралич книзу от уровня поражения, а с противоположной стороны выпадает по проводниковому типу болевая и температурная чувствительность. На стороне очага поражения возникают также сегментарная анестезия болевой и температурной чувствительности в соответствующих дерматомах и двигательные расстройства (периферический паралич с арефлексией и атрофией мышц).
2. Экстра- и интрамедуллярный синдромы. Экстрамедуллярный синдром начинается стадией корешковой боли и нарушением чувствительности на уровне очага поражения. Затем формируется клиническая картина синдрома Броун-Секара. Причем вследствие поражения латеральнее размещенных волокон спинномозгово-таламического пути расстройства болевой и температурной чувствительности распространяется снизу вверх с противоположной стороны (восходящий тип расстройства чувствительности). При нарастании патологического очага проводниковая анестезия сочетается с корешковой и завершается синдромом полной компрессии спинного мозга. (Такое поражение могут вызывать спинальные опухоли, патология позвонков.)
Для интрамедуллярного синдрома нехарактерна корешковая боль. Расстройства чувствительности вначале носят характер сегментарных диссоциированных, а в дальнейшем вследствие повреждения спинномозгово-таламического пути к ним присоединяются проводниковые нарушения поверхностных видов чувствительности, которые распространяются сверху вниз на противоположной стороне (нисходящий тип расстройства чувствительности). Как известно, этот синдром может быть обусловлен интраме-дуллярными опухолями, сирингомиелией.
3. Синдром поражения поперечника спинного мозга характеризуется проводниковым типом расстройства всех видов чувствительности ниже от уровня поражения. Кроме двустороннего выпадения чувствительности одновременно развиваются нижний центральный паралич и нарушения функции тазовых органов. Понятно, что синдром полного поперечного поражения спинного мозга имеет свои отличия и особенности в зависимости от уровня локализации патологического процесса.
Мозговые синдромы
1. Альтернирующая гемианестезия возникает в случае локализации очага поражения в боковом отделе покрышки продолговатого мозга. Кроме спинномозгово-таламического пути, в патологический процесс вовлекается спинномозговое ядро тройничного нерва. Возникает своеобразное распределение расстройств чувствительности: сегментарная диссоциированная анестезия болевой и температурной чувствительности на лице на стороне очага поражения и проводниковая гемианестезия поверхностных видов чувствительности с противоположной стороны.
2. Синдром поражения медиальной петли (lemniscus medialis) в границах моста и ножки мозга после слияния tractus spinothalamicus и bulbothalamicus характеризуется потерей всех видов чувствительности с противоположной стороны, т. е. возникает синдром двух геми: гемианестезия и сенситивная гемиатаксия.
3. Синдром поражения таламуса (таламический) чаще всего проявляется гетеролатеральной гемианестезией поверхностных видов чувствительности и нарушением проприоцептивной чувствительности, которая предопределяет развитие сенситивной атаксии с противоположной стороны; возникает также гемианопсия — выпадение противоположных половин полей зрения вследствие поражения бокового коленчастого тела (corpus geniculatum laterale). Иначе говоря, возникает синдром трех геми: гемианестезия, гемиатаксия, гемианопсия.
Для поражения таламуса, особенно в стадии ирритации, характерна таламическая боль (гемиалгия) в противоположной половине тела: жгучая, временами невыносимая боль и гиперпатия, которая усиливается любыми раздражителями (эмоции, резкий звук или простое прикосновение).
4. Синдром поражения внутренней капсулы (капсулярный), обусловленный повреждением задней ножки внутренней капсулы, где проходят чувствительные волокна третьих нейронов от таламуса к коре большого мозга. В таком случае также возникает гетеролатерально синдром трех геми: гемианестезия, гемиатаксия, гемианопсия. Если в процесс вовлекается пирамидный путь, который также проходит через заднюю ножку внутренней капсулы, тогда с противоположной стороны выявляется синдром трех геми другого характера: гемиплегия, гемианестезия и гемианопсия.
5. Корковый синдром вызывается поражением постцентральной извилины. Вследствие большой протяженности корковых центров чувствительности расстройства ее ограничиваются только одной частью тела (верхняя, нижняя конечность или лицо), т. е. возникают с противоположной стороны по монотипу (проводниковая моноанестезия или гипестезия). Если очаг поражения распространяется и на теменную долю, нарушаются преимущественно сложные, эпикритические виды чувствительности: локализации, дискриминации, двухмерно-пространственное, стереогноз. Это корковые симптомы выпадения.
Раздражение постцентральной извилины (опухоль, киста, спайка) предопределяет развитие парестезии, которые проявляются приступами с противоположной стороны в соответствующей локализации патологического очага (сенсорный тип джексоновской эпилепсии). Парестезии могут распространяться на всю половину тела и заканчиваться общим судорожным припадком.
Отдельно следует сказать о функциональной (истерической) гемианестезии, которая характеризуется своеобразным нарушением всех видов чувствительности или преимущественно болевой на одной половине тела. Причем граница зоны анестезии проходит четко по средней линии. При наличии органических расстройств чувствительности граница зоны чувствительных нарушений на 2-3 см не доходит до средней линии тела вследствие перекрытия смежных чувствительных зон.
Источник