Носовая кость плода при синдроме дауна

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Задача пренатального скрининга – выявление беременных женщин группы высокого риска по рождению детей с хромосомными болезнями и врожденными пороками развития с целью более детального анализа состояния плода с помощью специальных методов [1].
С конца прошлого века в алгоритм пренатального скрининга включен расчет индивидуального комбинированного риска, центральное место в котором занимают ультразвуковой и биохимический скрининг в I триместре (11-14 нед беременности). Были созданы компьютерные программы расчета риска, учитывающие возраст, ультразвуковой маркер I триместра (толщина воротникового пространства – ТВП) и биохимические маркеры крови (β-hCG и PAPP-A) беременной женщины [2].
За последние 10 лет данная система полностью оправдала себя и получила дальнейшее развитие, путем прибавления к расчету риска добавочных ультразвуковых маркеров (оценка носовой кости, венозного протока, трикуспидальной регургитации, некоторых маркерных врожденных пороков развития). Расширение протокола осмотра с оценкой новых ультразвуковых маркеров (оценка носовой кости, кровоток в венозном протоке и на трикуспидальном клапане) улучшает чувствительность комбинированного скрининга благодаря увеличению частоты обнаружения и уменьшению частоты ложноположительных результатов [3].
Однако их оценка требует соответствующего углубленного обучения врача УЗД и получение сертификата компетентности на проведение данного вида исследования, так как только после получения доступа на конкретный вид исследования программа расчета риска будет учитывать эти данные в своих расчетах [1-3].
Преимуществами проведения УЗИ в 11-14 нед помимо установки точного срока беременности являются: ранняя диагностика многих пороков развития плода, оценка маркеров хромосомных аномалий для выявления беременных высокого риска по хромосомным аномалиям у плода, при многоплодной беременности именно в ранний срок возможно установить хориальность, что является важнейшим фактором, определяющим исход многоплодной беременности, возможность выявить женщин группы высокого риска по развитию преэклампсии в поздние сроки беременности [3, 4].
Копчико-теменной размер плода (КТР) для проведения скрининга I триместра должен быть в пределах 45-84 мм. Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя “К” (кончик носа, кожа, кость). Кожные покровы и кости носа визуализируются в виде знака “равенства”, нос параллелен датчику.
Такие правила, как размер плода, адекватное увеличение, среднесагиттальный скан идентичны таковым при измерении ТВП. Таким образом, при выведении корректного скана для измерения ТВП, что является обязательным при проведении УЗ-исследования в сроки 11-14 нед беременности, оценка носовой кости проводится в том же самом срезе, не требуя получения дополнительных изображений.
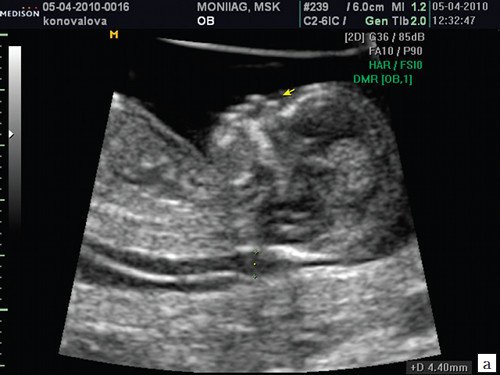
Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа носовая кость. Третья линия, визуализируемая кпереди от носовой кости и на более высоком уровне, чем кожа – это кончик носа (рис. 1).
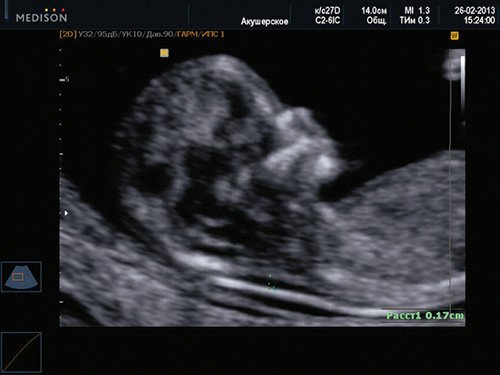
Рис. 1. Нормальная носовая кость.
Считается, что носовая кость нормальна, когда она по своей структуре более эхогенна, чем надлежащая кожа и патологична, если она не видна (аплазия) (рис. 2) или ее длина меньше нормы (гипоплазия) (рис. 3). В случае одинаковой или меньшей эхогенности носовой кости чем кожи носовая кость считается патологической (рис. 4).
Рис. 2. Аплазия носовой кости.

а) Стрелкой указана эхогенная кожа плода.
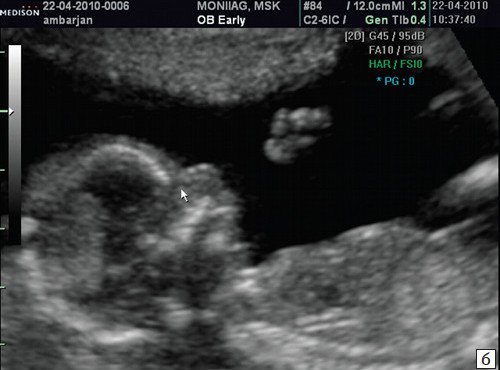
б) Стрелкой указано отсутствие носовой кости.
Рис. 3. Гипоплазия носовой кости.
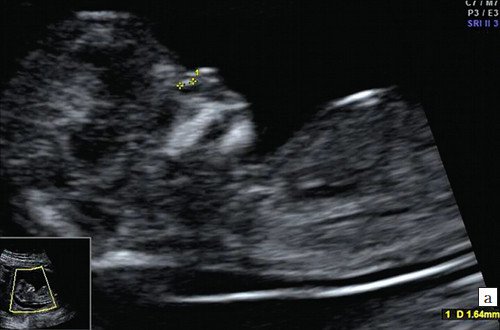
а) Носовая кость в 12 нед и 2 дня длиной 1,4 мм (меньше нижней границы нормы).
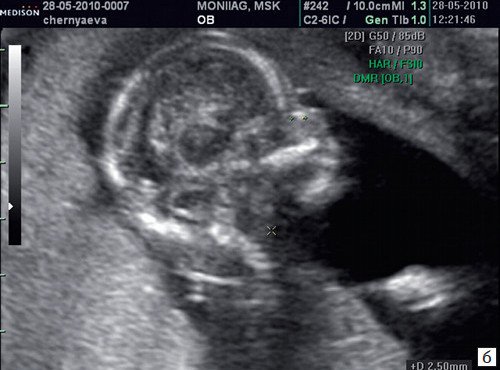
б) Носовая кость 2,1 мм в 14 нед у плода с синдромом Дауна.
Рис. 4. Патология носовой кости
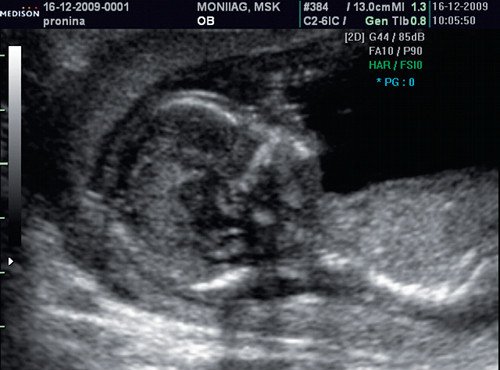
Рис. 4. Сниженная эхогенность носовой кости.
Итак, патологией носовой кости считается:
- отсутствие носовой кости (аплазия);
- изменение ее длины (гипоплазия);
- изменение ее эхогенности.
Учитывая то, что многие работы по изучению этого важного маркера были проведены на различных по составу группах населения, данные по частоте отсутствия носовой кости у разных авторов отличаются. Так, по усредненным данным по мультицентровым исследованиям FMF в 11-14 нед носовая кость отсутствует у эуплоидов (в случае нормального кариотипа) от 1 до 2,6% плодов [2, 5, 6], при хромосомных патологиях: у плодов с трисомией 21 – в 60%, с трисомией 18 – в 50%, у плодов с трисомией 13 – у 40% [3].
Проводились многочисленные работы, посвященные измерению и оценке носовой кости в срок 11-14 нед беременности. Некоторые авторы предлагают оценивать лишь ее наличие или отсутствие (+/-) [7]. Некоторые работы кроме оценки носовой кости посвящены ее измерению, сравнивая длину с нормативными для данного срока значениями [8-10].
Эволюция развития оценки этого маркера и мнение специалистов на этот счет, пожалуй, одна из самых дискутабельных проблем, не до конца решенных в скрининге I триместра беременности. Большинство авторов считают оценку носовой кости в I триместре одной из самых сложных задач среди всех остальных маркеров. И это мнение не лишено оснований.
Безусловно, сторонники теории о том, что для каждой расы (азиаты, афро-американцы и т.д.) и популяции народов (буряты, калмыки, народы Северного Кавказа) должны существовать свои процентильные нормативы для каждого КТР правы. Однако проведение этих исследований возможно лишь тогда, когда в рамках безвыборочного скрининга на нормальных плодах будут проведены мультицентровые исследования с измерением носовой кости.
В программе расчета риска Astraia при оценке носовой кости есть 4 поля: норма, патология (аплазия/гипоплазия), четко не видна, оценить не удалось, т.е. для того, чтобы поставить диагноз “Гипоплазия носовой кости” нужно удостовериться, что она на самом деле меньше нормативных значений для данного срока беременности, а это можно сделать только путем ее измерения и сравнения с известным нормативом.
Метод оценки носовой кости только лишь “да/нет”, когда предлагается только увидеть носовую кость и сравнить ее эхогенность с кожей весьма “аппаратозависим”, т.е. очень вариабелен и зависит от технических настроек ультразвукового сканера. При получении “жесткого” изображения, характерного для некоторых ультразвуковых аппаратов со специфическими заводскими пресетами (настройками) для осмотра плода в I триместре, всегда эхогенность кожи будет сопоставима, т. е. одинакова с эхогенностью носовой кости. Таким образом, у врачей практического звена, не имеющих возможности работать на сканерах премиум класса, возникают объективные трудности с оценкой этого важного дополнительного диагностического маркера.
Как сторонники метода измерения носовой кости в 11-14 нед приведем данные по Московской области. Область является разнородной по населяющему ее национальному составу. В своей работе мы пользовались нормативными значениями длины носовой кости, опубликованными J. Sonek и соавт. в 2003 году [8], за нижнюю границу нормы принимая значение 5-го процентиля (таблица).
Таблица. Нормативы длины носовой кости (НК) в срок 11-14 недель.
| Срок, недель | 11 | 12 | 13 | 14 |
|---|---|---|---|---|
| Длина НК, мм | 1,4 | 1,8 | 2,3 | 2,5 |
Экспертами окружных кабинетов Московской области проводилась оценка не только присутствия и отсутствия носовой кости, но и ее измерение у всех беременных женщин (около 150 тысяч обследованных за 3,5 года работы скрининга). Все 31 эксперт Московской области имеют действующий сертификат компетенции FMF как на ТВП, так и на оценку носовой кости. Проведенный анализ выявления патологии (аплазия/гипоплазия) носовой кости у плодов с хромосомной патологией показал, что из пренатально выявленных 266 случаев синдрома Дауна у плода в I триместре носовая кость была патологична в 248 случаях, что составляет 93,2%.
Это высокая частота патологии носовой кости при синдроме Дауна свидетельствует о правильно выбранном алгоритме оценки носовой кости от которого мы никогда не намерены отказываться, получая такие высокочувствительные результаты, особенно, что касается диагностики синдрома Дауна. В случаях выявления других хромасомных аномалий, частота выявления патологии носовой кости была сопоставима с данными литературы. При синдроме Эдвардса носовая кость патологична у 78 плодов, что составляет 71%, при синдроме Патау – у 24 (59%) плодов, при моносомии Х – в 24 (42%) случаях, при триплоидии – у 22 (49%) плодов.
Особо хотелось бы подчеркнуть, что в нашем исследовании было 10 беременных корейской национальности, попавших в группу риска по хромосомной патологии. У 4 из них была диагностирована патология носовой кости у плода. Можно было ожидать, что это этническая особенность, однако все данные плоды при пренатальном кариотипировании имели хромосомную патологию (трисомию 21). И, наоборот, у 6 плодов, имеющих нормальный кариотип как по длине, так и по эхогенности носовой кости были в пределах нормативных для данного срока значений.
В работах некоторых авторов установлено, что при трисомии 21 в I триместре беременности лишь у 25% плодов носовая кость отсутствовала, в более высокой частоте она была гипоплазирована (36%) [11].
Так как у нормальных плодов отсутствие носовой кости более характерно для срока 11 нед беременности, чем 13 нед, FMF дает практическую рекомендацию о том, что если в этот срок (11 – начало 12 нед) у плода отсутствует носовая кость при условии нормальных показателей других маркеров (ультразвуковых и биохимических) не стоит учитывать этот показатель при расчете индивидуального риска. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через одну неделю. В том случае, если носовая кость останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям [4].
Оценка носовой кости улучшает результаты комбинированного скрининга. Частота обнаружения патологии увеличивается с 90 до 93%. Частота ложноположительных результатов уменьшается с 3,0 до 2,5% [2, 3, 5, 6].
Таким образом, собственные данные позволяют нам рекомендовать оценивать носовую кость в сроки 11-14 нед по двум параметрам: эхогенность и длина, принимая за патологию носовой кости ее отсутствие, гипоплазию и снижение эхогенности.
Литература
- Баранов В.С., Кузнецова Т.В., Кащеева Т.К. и др. Современные алгоритмы и новые возможности пренатальной диагностики наследственных и врожденных заболеваний. Методические рекомендации. С.-Петербург, 2013. С. 23-46.
- Nicolaides K.H. Screening for fetal aneuploidies at 11-13 weeks//Prenatal diagnosis. 2011, 31: 7-15.
- Nicolaides K.H. Пер. с англ. Михайлова А., Некрасовой Е. Ультразвуковое исследование в 11-13+6 недель беременности. С.-Петербург, 2007. ИД “Петрополис”, 142 с.
- https://www.fetalmedicine.org/the-11-13-weeks-scan
- Kagan K.O., Cicero S., Staboulidou I., Wright D., Nicolaides K.H. Fetal nasal bone in screening for trisomies 21, 18 and 13 and Turner syndrome at 11-13 weeks of gestation // Ultrasound Obstet Gynecol. 2009; 33: 259-264.
- Kagan K.O., Staboulidou I., Cruz J., Wright D., Nicoladides K.H. Two-stage first-trimester screening for trisomy 21 by ultrasound assessment and biochemical testing // Ultrasound Obstet Gynecol. 2010. V. 36. N 5. P. 542-547.
- Cicero S., Curcio P., Papageorghiou A., Sonek J., Nicolaides K. Absence of nasal bone in fetuses with trisomy 21 at 11-14 weeks of gestation: an observational study // Lancet 2001; 358:1665-1667.
- Sonek J.D., Mckenna D.,Webb D.,Croom C., Nicolaides K. Nasal bone length throughout gestation: normal ranges based on 3537 fetal ultrasound measurements // Ultrasound in Obstetrics & Gynecology. 2003. V. 21. N 2. P. 152-155.
- Kanellopoulos V., Katsetos C., Economides D.L. Examination of fetal nasal bone and repeatability of measurement in early pregnancy // Ultrasound Obstet Gynecol. 2003 Aug;22(2):131-4.
- Cicero S., Bindra R., Rembouskos G., Tripsanas C., Nicolaides K.H. Fetal nasal bone length in chromosomally normal and abnormal fetuses at 11-14 weeks of gestation // Matern Fetal Neonatal Med. 2002; 11: 400-402.
- Keeling J.W., Hansen B.F., Kjaer I. Pattern of malformations in the axial skeleton in human trisomy 21 fetuses // Am J Med Genet. 1997; 68: 466-471.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
Невозможно диагностировать, имеет ли ребенок патологию со 100-процентной уверенностью. Тем не менее, синдром дауна имеет признаки при беременности.
Некоторые тесты, которые в сочетании друг с другом и факторами риска, такими как возраст и семейная история, могут дать оценку вероятности того, что ребенок несет ген trisomy 21. Проводится узи плода с синдромом дауна, предлагаются диагностические анализы, которые выявляют, несет ли ребенок ген, но они имеют риск выкидыша.
Как не родить дауна
При обычных обстоятельствах человеческая клетка содержит 23 пары хромосом, где каждая пара состоит из одной хромосомы от каждого родителя. Даун синдром, также известный как трисомия 21, возникает, когда у ребенка есть дополнительная копия хромосомы 21 в некоторых или во всех его клетках

Почему он появляется, причины синдрома дауна (дополнительной полной или частичной хромосомы) у плода до сих пор неизвестны. Возрастной риск трисомии 21, является единственным доказанным фактором. 80% детей с синдромом Дауна рождаются у женщин после 30 лет.
У любого может родиться ребенок с хромосомной аномальностью
Вопреки распространенному мнению, ребенок не наследует синдром Дауна.
Единственным типом, который может передаваться от родителя к ребенку, является транслокация вни. Тем не менее, это редкая форма, диагностируется на ранних сроках беременности.
Наследование транслокации означает, что отец, либо мать имеют перегруппированный генетический материал. Это означает, что человек является сбалансированным носителем, тем, у кого нет никаких признаков и симптомов, но он может легко передать его ребенку.
Риски трисомии
Поговорите с врачом, чтобы узнать имеете ли вы риск синдрома дауна при беременности.
Ожидаемый риск трисомии 21 является основной причиной синдрома Дауна почти в 95% случаев. В этом случае ребенок получает три копии хромосомы 21 во всех клетках вместо двух, по одному от каждого родителя.
Это происходит в результате аномального деления клеток, пока сперматозоиды или яйцеклетки развиваются. Люди с этим типом имеют дополнительную хромосому (47 вместо 46) в каждой клетке.
Факторы риска могут быть разными в зависимости от типа аномалии.
Трисомия 21 базовый риск:
- Риск рождения ребенка с генетической проблемой возрастает по мере взросления женщины.
- Имеется предыдущая беременность, в которой у плода был синдром Дауна. Женщины, у которых была беременность с трисомией 21, имеют шанс 1-к-100 иметь другого такого же ребенка
Мозаицизм. Этот вид вызван только некоторыми клетками, продуцирующими 47 хромосом. Мозаичность встречается у 3 из 100 человек, страдающих синдромом Дауна. Факторы риска для мозаицизма аналогичны факторам трисомии 21.
Трисомия 21 индивидуальный риск возникает при транслокации – единственный, который может передаваться через семьи. Человек с этим типом имеет 46 хромосом, но часть одной хромосомы ломается, а затем прикрепляется к другой хромосоме.
Вы можете быть носителем транслокационной хромосомы, если есть:
- Семейная история синдрома Дауна.
- Имели других детей с этой патологией.
Можно ли по узи определить синдром дауна?
Есть небольшой шанс, что специалист обнаружит синдром дауна на узи. К ним относятся увеличение объема кожи в области затылка, уменьшение размера бедра или кисты в головном мозге. По словам врачей, синдром дауна по узи нельзя диагностировать. Это обследование не выявит ожидаемый риск трисомии 21.
Ультразвуковое изображение на 20 неделе может использоваться для скрининга синдрома Дауна у плода.

1 Ультразвук плода с большим пузырем 2 Увеличенный NT и отсутствующая носовая кость у плода в 11 недель с синдромом Дауна
Эхопризнаки синдрома дауна на узи, которые указывают на повышенный риск, когда наблюдаются во втором триместре беременности.
Плод с синдромом дауна может иметь небольшую или отсутствующую носовую кость, большие желудочки мозга, толщину затылочной складки и ненормальную правую подключичную артерию.
Наличие или отсутствие многих признаков является более точным.
Анализы
Врачи обычно проводят два анализа на синдром дауна при беременности. Но в большинстве случаев анализ на дауна является частью обследования при диагностике во время беременности.
Два диагностических даун теста:
Амниоцентез
При анализе амниоцентеза врачи вставляют длинную иглу для извлечения амниотической жидкости околоплодных вод. Она содержит клетки кожи ребенка, которые врачи могут затем использовать для поиска гена trisomy 21. Амниоцентез проверяет другие генетические нарушения. Имеет высокий уровень точности. К сожалению, существует риск причинения вреда ребенку; может привести к выкидышу
Chorionic Villi Sampling (CVS), Биопсия хориона
При Хорионной выборке ворсинок (CVS) врачи берут маленький кусочек плаценты, которая имеет те же клетки, что и ребенок. Гормон хорионического гонадотропина хгч при синдроме дауна на ранних, сроках используют для проверки хромосомных дефектов.
Вероятность выкидыша составляет менее 1 процента, но некоторые родители считают, что риск слишком велик, отказываются проводить этот тип тестирования. Преимущество CVS заключается в том, что врач может диагностировать патологию раньше

В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделями
Несколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
Анализы помогут идентифицировать несколько сотен генетических нарушений, анализируя генетический состав клеток ребенка или плаценты. Однако обе процедуры несут небольшой риск выкидыша.
Новые усовершенствованные пренатальные исследования способны обнаруживать хромосомный материал от плода, который циркулирует в материнской крови. Это не инвазивные способы, но обеспечивают высокую точность.
Пренатальные скрининговые и диагностические тесты предлагаются женщинам всех возрастов.
Хромосомные проблемы нельзя «фиксировать» или лечить. Если плоду поставлен диагноз, вы можете подготовиться к ребенку с определенными проблемами развития или прекратить беременность
Скрининг беременности чему верить
Скрининг на синдром Дауна, предлагается всем беременным женщинам, независимо от возраста. Используется ряд тестов с различными уровнями точности. Некоторые проводятся в первом триместре, а другие – во втором. Они включают анализы крови, ультразвуковое сканирование или, в идеале, комбинацию из двух.
| Скрининг первого и второго триместров | ||||
|---|---|---|---|---|
| Метод | Неделя беременности при выполнении | Скорость обнаружения | Ложно положительный | Описание |
| Комбинированный тест | 10-13,5 недель | 82-87% | 5% | Использует ультразвук для измерения затылочной полупрозрачности в дополнение к анализу крови на бета-ХГЧ и PAPP-A |
| Четверной тест | 15-20 недель | 81% | 5% | Измеряет альфа-фетопротеин материнской сыворотки, неконъюгированный эстриол, ХГЧ и ингибин -A |
| Интегрированный тест | 15-20 недель | 94-96% | 5% | Является комбинацией четверного, PAPP-A и NT |
| Фетальная ДНК | От 10 недель | 96-100% | 0,3% | Образец крови берется от матери с помощью венопункции и отправляется на анализ ДНК. |
Скрининг-тесты помогают решить, нужно ли проводить инвазивное диагностическое тестирование, чтобы точно узнать о состоянии ребенка.
Они скажут, насколько вероятно, что у ребенка может быть состояние, но только диагностический тест, такой как амниоцентез, может действительно подтвердить опасение. Скрининги не несут риска для мамы или плода, диагностические тесты имеют риск выкидыша.
минусы
Он не выявляет все случаи патологии, поэтому может показать низкий риск, когда действительно есть состояние. Это называется ложным отрицательным, и приводит к тому, что беременные отказываются от диагностического тестирования, которое могло бы выявить проблему.
И наоборот, скрининг может идентифицировать ребенка как подвергающегося высокому риску, когда он в порядке (ложноположительный). Это может привести к дальнейшему тестированию и излишним рискам.
Как интерпретировать результаты скринингового теста?
Вам будет дано соотношение, которое показывает шансы ребенка. Риск 1 из 30 означает, что для каждых 30 женщин с этим результатом у одного ребенка будет синдром Дауна, а 29 – нет. Риск 1 из 4 000 означает, что на каждые 4000 женщин с таким результатом у одного ребенка он будет и 3,999 нет.
Чем выше второе число, тем ниже риск.
Вам также может быть сказано, что результаты «нормальные» или «ненормальные», в зависимости от того, находятся ли они ниже или выше отсечки для этого конкретного теста.

Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна.
Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема – просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Наконец, имейте в виду, что обычный результат теста на скрининг не гарантирует, что у ребенка не будет никаких проблем. Они предназначены для поиска нескольких общих хромосомных состояний, дефектов нервной трубки. Кроме того, нормальный результат не обещает, что будет «нормальный» интеллект или функция мозга и не исключает аутизм.
Первый скрининг
Скрининг на синдром дауна в первом триместре включает анализ крови, который измеряет уровни двух белков и специальное ультразвуковое сканирование, называемое затылочной полупрозрачностью (NT).
Анализ крови первого триместра измеряет два белка, которые продуцируются вашей плацентой: бесплатный бета-ХГЧ и PAPP-A.
Женщина, имеющая высокий риск синдрома дауна по первому скринингу имеет аномальные уровни этих двух белков. Анализ крови проводиться с 9 недель до конца 13 недель и диагностирует наличие трисомии, 21.
Тест NT измеряет прозрачное (полупрозрачное) пространство в ткани задней части шеи ребенка. Младенцы с хромосомными аномалиями, как правило, накапливают больше жидкости на затылке за первый триместр, в результате чего прозрачное пространство становится больше.
NT может проводиться только в 12 недель беременности. (Поскольку тест требует специальной подготовки и оборудования, то может быть недоступен во многих небольших учреждениях).
Преимущество скрининга в первом триместре заключается в том, что вы узнаете о риске хромосомных проблем на ранней стадии беременности. Если риск будет низким, нормальные показатели предоставят вам подтверждение.
Если риск высок, есть возможность рассмотреть CVS, что позволит выяснить, есть ли у вашего ребенка проблемы, пока вы еще в первом триместре.
Второй скрининг
Во втором триместре скрининг включает анализ крови, обычно известный как множественный маркер. Этот тест обычно проводится между 15 и 20 неделями беременности.
Он измеряет уровни четырех веществ крови: AFP, hCG, эстриол, ингибин A.
Наличие их аномальных уровней обнаруживает около 81 процента детей с синдромом Дауна.
Проведение скрининга второго триместра обычно предлагается в сочетании со скринингом первого как часть интегрированного или последовательного исследования
Симптомы синдрома дауна
Отклонения развития плода будут зависеть от того, является ли состояние мягким или тяжелым. Признаки проблем развития эмбриона при наличии синдрома дауна у плода могут отличаться от ребенка к ребенку, в некоторых случаях могут быть связаны с другими осложнениями со здоровьем.
Вот некоторые из наиболее распространенные признаки синдрома дауна у плода:
- Маленькая головка по сравнению с остальной частью тела.
- Лицо, кости носа выглядят уплощенными.
- Короткая шея, которая может казаться почти несуществующей.
- Выступающий язык.
- Глаза сформированы в наклонном положении в направлении вверх. Это может быть необычным для конкретной этнической группы, к которой принадлежит ребенок.
- Высота ребенка будет намного короче по сравнению с другими младенцами того же возраста.
- Уши меньше по сравнению с другими младенцами.
- Пальцы, руки, ноги будут короче, чем обычно.
- На радужной оболочке маленькие белые пятна, которые известны как пятна Brushfield.
- Кисти рук широкие, на ладони будет только одна складка.
Это основные внешние маркеры синдрома дауна, он так же характеризуется нарушением хромосомного набора
Мамы, вы заботитесь о солнечном ребенке, делали ли тест, при беременности? Поделитесь своим опытом с другими.
Понравилась статья? Поделись с друзьями:
Источник
