Острый коронарный синдром принципы лечения
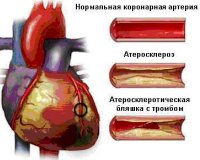
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.

Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
Автор:
Свистов А.С., Рыжман Н.Н., Поляков В.П.
Ишемическая болезнь сердца
(современные аспекты клиники, диагностики, лечения,
профилактики, медицинской реабилитации, экспертизы)
В лечении неосложнённого ОКС без стойкого подъёма сегмента ST целесообразно выделение следующих направлений в терапии: воздействия, направленные на предотвращение и торможение развития нарастающего пристеночного тромбоза – антитромботическая терапия (антиагреганты, антикоагулянты); традиционная антиангинальная терапия препаратами с гемодинамическим типом действия; антиангинальная терапия препаратами с метаболическим типом действия миокардиальная цитопротекция; воздействия, направленные на стабилизацию и предотвращение разрыва атеросклеротической бляшки.
Антитромботические средства. Антитромботические средства предназначены для предупреждения или ограничения тромбообразования, а также разрушения образовавшегося тромба. Их можно разделить на 3 большие группы: антитромбоцитарные (антиагреганты) средства, антикоагулянты и тромболитики. Антиагреганты. Роль тромбоцитов в патогенезе ИБС не ограничивается формированием внутрикоронарного тромба. Кровяные пластинки участвуют в развитии самой атеросклеротической бляшки путем стимуляции пролиферации гладкомышечных клеток (тромбоцитарный фактор роста), а также возникновения интрамуральных тромбов. Поэтому антитромбоцитарные средства необходимы не только для профилактики внутрисосудистого тромбоза, но и для замедления прогрессирования атеросклероза. Эти лекарства доказали свою эффективность при поражении как венечных, так и церебральных и периферических артерий. Данные средства уменьшают функциональную активность тромбоцитов, в первую очередь – их способность к агрегации. Блокада агрегации может быть достигнута за счет ингибирования эффектов тромбоксана А2 (аспирин), АДФ (тиенопиридины) или нейтрализацией самих IIb/IIIa гликопротеиновых рецепторов тромбоцитов (абциксимаб и пр.).
В комплексном лечении ОКС активно используют следующий перечень антитромбоцитарных средств: это ингибитор циклооксигеназы – ацетилсалициловая кислота, блокаторы АДФ-рецепторов тиенопиридины – клопидогрель и тиклопидин, а также антагонисты IIв/IIIа гликопротеиновых рецепторов – абциксимаб, эптифибатид и тирофибан.
Существует ряд принципов назначения антитромбоцитарных средств: антиагреганты являются обязательным компонентом терапии ОКС; их следует назначать как можно раньше начиная с нагрузочных доз; аспирин назначают всем пациентам с ОКС при отсутствии противопоказаний; в случае непереносимости аспирина его заменяют на клопидогрель; антиагреганты, как правило, сочетают с введением гепарина или его низкомолекулярных фракций; при консервативной тактике введения ОКС целесообразно комбинировать антиагреганты с разным механизмом действия, хотя это и сопряжено с большим риском геморрагических осложнений; активность антиагрегантной терапии определяется тяжестью прогноза больного при обязательном учете возможного риска кровотечений.
Антикоагулянты. Предназначение антикоагулянтной терапии – ингибирование плазменных факторов свертывания крови с целью профилактики образования или ограничения распространения тромбов. Эти средства включают антикоагулянты прямого и непрямого действия. Первые действуют путем непосредственного ингибирования тромбина и других факторов свертывания, вторые – нарушают синтез факторов коагуляции, в результате чего последние теряют свою активность.
Несмотря на большое количество препаратов в лечении ОКС используется ограниченное число лекарственных средств группы антикоагулянтов, в частности, обязательное использование нефракционированного гепарина и низкомолекулярного гепарина – эноксапарина.
Принципы назначения антикоагулянтов при ОКС:
- антикоагулянты прямого действия, в первую очередь гепарины, являются обязательными элементами в лечении ОКС;
- нефракционированный гепарин при терапии коронарного тромбоза применяют внутривенно для поддержания устойчивой его концентрации в крови под контролем АЧТВ;
- вместо нефракционированного гепарина при ОКС без подъема ST можно использовать низкомолекулярный гепарин – эноксапарин подкожно;
- наиболее опасные осложнения лечения гепаринами – кровотечения и тромбоцитопения;
- отмену гепаринов целесообразно выполнять постепенно для предупреждения возможного синдрома отмены (реактивной гиперкоагуляции);
- непрямые антикоагулянты из-за медленного наступления эффекта при ОКС назначают в основном по специальным показаниям (сопутствующая мерцательная аритмия, имплантированные искусственные клапаны сердца) после стабилизации состояния больных для профилактики тромбозов и эмболий.
Антиангинальная терапия препаратами с гемодинамическим типом действия. Основными классами антиангинальных препаратов (ААП) являются препараты выбора первой линии – нитраты, ?-адреноблокаторы (БАБ), блокаторы кальциевых каналов (БКК).
Нитраты были первыми антиангинальными средствами, применяющимися при ИБС как для купирования болевого синдрома, так и в комплексной терапии. По выраженности антиишемического эффекта нитраты в среднем не уступают или даже оказываются лучше препаратов других групп.
Механизм антиангинального эффекта нитратов основан на действии высвобождающегося из этих соединений оксида азота, который расслабляет гладкую мускулатуру сосудистой стенки и обуславливает вазодилатацию. Следствием этого являются снижение венозного возврата, преднагрузки, уменьшение конечного диастолического давления в левом желудочке и снижение потребности миокарда в кислороде. Важную роль в антиангинальном эффекте играет прямое дилатирующее действие нитратов на коронарные артерии и перераспределение кровотока эпикардиальных артерий в пользу эндокарда.
Нитраты расширяют как пораженные атеросклерозом коронарные сосуды, так и интактные, при этом отсутствует синдром коронарного обкрадывания. Они могут увеличивать просвет коронарных артерий в месте атеросклеротического сужения. Предполагают, что нитраты расширяют просвет субэпикардиальных артерий в основном в месте эксцентрических стенозов, где частично сохранена гладкая мускулатура, но не оказывают существенного влияния на стенозы, обусловленные концентрически расположенными атеросклеротическими бляшками. Также улучшение коронарного кровотока происходит за счёт расширения коллатеральных сосудов.
Нитраты, в отличие от БАБ и БКК, не обладают никаким иным действием, кроме антиангинального, поэтому единственным показанием для назначения нитратов является наличие приступов стенокардии у больного.
Противоишемический эффект БАБ объясняют следующими механизмами: уменьшение потребности миокарда в кислороде вследствие снижения ЧСС, АД, сократимости миокарда и увеличение коронарного кровотока в связи с удлинением времени диастолической перфузии, перераспределением кровотока в зоны ишемии миокарда.
В качестве эталонного представителя БАБ представляется возможным рассматривать метопролол – кардиоселективный препарат без собственной симпатомиметической активности с высоким антиангинальным эффектом. Данный препарат широко используется в клинической практике, является одним из наиболее часто назначаемых врачами БАБ.
Широко используются препараты группы блокаторов кальциевых каналов (БКК) в лечении ИБС. Среди этой обширной группы наибольшая антиангинальная эффективность отмечена у производных дигидропиридина. Дигидропиридиновые БКК длительного действия положительно влияют на дисбаланс между потребностью и снабжением миокарда кислородом путём уменьшения периферического сопротивления и увеличения доставки кислорода. При длительном их применении за счёт уменьшения периферического сопротивления снижается конечное диастолическое давление в полости ЛЖ, что улучшает перфузию миокарда.
Антиангинальная терапия препаратами с метаболическим типом действия – миокардиальная цитопротекция. Очевидно, что воздействие на центральную гемодинамику – уменьшение кислородной потребности миокарда и улучшение перфузии сердечной мышцы не до конца охватывает патогенетические звенья проявлений коронарной недостаточности. Клинически развёрнутый ангинозный приступ является лишь «верхушкой айсберга», в основании которого лежат нарушения метаболизма миокарда. Последовательность биохимических процессов с формированием клинической картины получило название «ишемического каскада».
Таким образом, изменения метаболизма кардиомиоцитов при ишемии могут рассматриваться как точка приложения медикаментозного воздействия, в частности с помощью препаратов, способных прямо воздействовать на клеточный метаболизм. В настоящее время создан целый ряд антиангинальных препаратов, прямо воздействующих на метаболические процессы в кардиомиоцитах, получивших название “миокардиальные цитопротекторы”. К ним относятся триметазидин, ранолазин, этомоксир, дихлорацетат, L-карнитин, оксиметилэтилпиридина сукцинат. Однако данная группа препаратов не может использоваться в качестве монотерапии у пациентов с коронарной недостаточностью, а являются дополнительной вспомогательной группой для использования в комбинации с антиишемическими препаратами гемодинамического действия.
Воздействия, направленные на стабилизацию и предотвращение разрыва атеросклеротической бляшки. Все выше перечисленные группы препаратов в той или иной мере вносят свой вклад в стабилизацию атеросклеротического поражения. В последних исследованиях уделяется немалая роль изучению плейотропных действий препаратов группы статинов, которые оказывают целый ряд дополнительных эффектов, в частности направленных на стабилизацию атеросклеротической бляшки.
Хирургические методы лечения ОКС. К хирургическим методам лечения ОКС относятся чрескожные коронарные вмешательства (ЧКВ) – баллонная ангиопластика и стентирование, и аорто-коронарное коронарное шунтирование (АКШ). Больным с поражением одного сосуда как правило следует проводить ЧКВ с постановкой стента с назначением блокаторов гликопротеиновых рецепторов IIb/IIIа. Шунтирование сосудов у таких больных целесообразно, если анатомия коронарных артерий (выраженная извитость или изогнутость сосудов) не позволяет безопасно выполнить ЧКВ.
Больным с поражением ствола левой коронарной артерии или 3-сосудистым поражением, особенно при нарушенной функции левого желудочка, показано АКШ. У больных с 2-сосудистым поражением или 3-сосудистым со стенозом, подходящим для имплантации стентов, показания АКШ или ЧКВ оценивают индивидуально. Существенно, что реваскуляризация миокарда не решает проблему лечения ИБС в целом, поскольку в основе этой болезни лежит атеросклероз, а реваскуляризация не оказывает влияния на процесс атерогенеза и не предотвращает его. Поэтому и после проведения АКШ возможно как образование новых бляшек в коронарных артериях, так и рестеноз шунтов.
 ОГЛАВЛЕНИЕ
ОГЛАВЛЕНИЕ
Глава I
АТЕРОСКЛЕРОЗ
Крюков Н.Н., Николаевский Е.Н., Павлова Т.В., Пичко Г.А.
1.2 Патогенез
Глава II
АТЕРОСКЛЕРОЗ ПРИ САХАРНОМ ДИАБЕТЕ
Шустов С.Б.
Глава III
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Крюков Н.Н., Николаевский Е.Н.
Глава IV
ВНЕЗАПНАЯ СЕРДЕЧНАЯ СМЕРТЬ
Николаевский Е.Н., Поляков В.П.
Глава V
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Павлова Т.В., Пичко Г.А.
Глава VI
ОСОБЫЕ ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Николаевский Е.Н, Крюков Н.Н.
Глава VII
НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Пичко Г.А.
Глава VIII
ИНФАРКТ МИОКАРДА
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Качковский М.А., Пичко Г.А.
Глава IX
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ
Свистов А.С., Рыжман Н.Н., Поляков В.П.
- 9.6. Принципы лечения острого коронарного синдрома
Глава X
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Крюков Н.Н., Николаевский Е.Н.
Глава XI
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОБРАТИМОЙ ИШЕМИЧЕСКОЙ ДИСФУНКЦИИ
Свистов А.С., Никифоров В.С., Сухов В.Ю.
Глава XII
НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ
Крюков Н.Н., Николаевский Е.Н., Поляков В.П., Пичко Г.А.
Глава XIII
СОВРЕМЕННОЕ СОСТОЯНИЕ И ПЕРСПЕКТИВЫ КАРДИОХИРУРГИИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Хубулава Г.Г., Пайвин А.А., Юрченко Д.Л.
Глава XIV
ЭКСПЕРТИЗА ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА
Додонов А.Г., Николаевский Е.Н.
Глава XV
ВОССТАНОВИТЕЛЬНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Удальцов Б.Б., Николаевский Е.Н., Додонов А.Г.
Глава XVI
МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА
Сухова Е.В.
Источник
