Патогномоничным признаком гипоталамического синдрома являются
451) Вегетеативные кризы сопровождаются следующими психопатологическими проявлениями
1. Тревогой ожидания
2. Агорафобией
3. Ограничительным поведением
4. Всеми перечисленными
5. Верно А и В
452) Для вегетативных кризов, в отличие от феохромоцитомы, менее характерны:
1. Значительное повышение артериально¬го давления
2. Повышенное потоотделение
3. Выраженное чувство страха
4. Сердцебиение
5. Все перечисленное
453) Наличие функциональных неврологических (псевдонев-рологических) симптомов наиболее характерно:
1. Для гипервентиляционных приступов
2. Для вегетативных кризов
3. Для парциальных сложных припадков
4. Для демонстративных припадков
5. Для гипогликемических приступов
454) Эффект антидепрессантов при вегетативных кризах обычно наступает:
1. Немедленно
2. Через 3 дня
3. Через 1-2 нед.
4. Через 2-4 нед.
5. Через 1 мес.
455) Для синдрома peфлекторной симпатической дистрофии характерны:
1. Снижение активности симпатической нервной системы
2. Снижение активности парасимпатической нервной системы
3. Диффузное повышение активности симпатической нервной системы
4. Регионарное повышение активности симпатической нервной системы
5. Повышение активности обеих систем
456) Для развернутой (дистрофической) стадии рефлекторной симпатической дистрофии характерны:
1. Побледнение кожных покровов
2. Понижение температуры конечности
3. Гипергидроз
4. Отек конечности
5. Все перечисленное
457) Наиболее эффективным методом лечения рефлекторной симпатической дистрофии является:
1. Применение адреноблокаторов
2. Кортикостероидная терапия
3. Блокада регионарных симпатических узлов
4. Применение капсаицина
5. Иглорефлексотерапия
458) Синдром периферической вегетативной недостаточности не характерен
1. для диабетической полинейропатии
2. для алкогольной полинейропатии
3. для множественной системной атрофии
4. для герпетической ганглиопатии
5. для токсической полинейропатии
459) Тазовые расстройства не характерны
1. для рассеянного склероза
2. для оливопонтоцеребеллярной атрофии
3. для болезни Паркинсона
4. для бокового амиотрофического склероза
5. для броезни Альцгеймера
460) Преобладающим типом нарушения мочеиспускания при периферической вегетативной недостаточности является
1. нарушение накопления мочи
2. нарушение опорожнения мочевого пузыря
3. императивные позывы
4. периодическое недержание
5. никтурия
461) При нарушении опорожнения мочевого пузыря применяют:
1. Прием Креде
2. Периодическую катетеризацию
3. Холиномиметики
4. а-адреноблокаторы
5. Все перечисленное
462) Причиной рефлекторной симпатической дистрофии может являться:
1. Травма мягких тканей
2. Травма периферических нервов
3. Инфаркт миокарда
4. Боковой амиотрофический склероз Д
5. Все перечисленное
463) Вариантом рефлекторной симпатической дистрофии является:
1. Синдром Персонейджа-Тернера х (невралгическая амиотрофия)
2. Синдром Стейнброкера (плечо-кисть)
3. Синдром «замороженного плеча»
4. Задний шейный симпатический синдром
5. Все перечисленное
464) При невропатических болях стреляющего характера наиболее эффективны:
1. Антидепрессанты
2. Антиконвульсанты
3. Нестероидные противовоспалительные препараты
4. Симпатолитики
5. Ничего из перечисленного
465) При невропатических болях жгучего характера наиболее эффективны:
1. Антидепрессанты
2. Антиконвульсанты
3. Нестероидные противовоспалительные препараты
4. Симпатолитики
5. Ничего из перечисленного
466) Для уменьшения боли при синдроме рефлекторной симпатической дистрофии применяются:
1. Антидепрессанты
2. Антиконвульсанты
3. Блокаторы кальциевых каналов
4. Симпатолитики
5. Все перечисленные препараты
467) Наиболее частой причиной гипоталамического синдрома в возрасте 10-25 лет являются:
1. Неврозы
2. Травмы
3. Опухоли
4. Менингиты
5. Церебральные кровоизлияния
468) Наиболее частой причиной гипоталамического синдрома в возрасте 25-50 лет являются:
1. Церебральные кровоизлияния
2. Травмы
3. Опухоли
4. Воспалительные заболевания ЦНС
5. Энцефалопатия Гайе-Вернике
469) Отличительными признаками церебрального ожирения от идиопатического (экзогенно-конституционального) ожирения являются:
1. Андроидный характер распределения жировой ткани
2. Гиноидный характер распределения жировой ткани
3. Нарушения менструального цикла и гипогонадизм
4. Гиперфагическая реакция на стресс
5. Ничего из перечисленного
470) Наиболее частой причиной одностороннего феномена Рейно является:
1. Синдром верхней апертуры грудной клетки
2. Синдром запястного канала
3. Шейная радикулопатия
4. Спондилогенная цервикальная миелопа- тия
5. Синдром подключичного обкрадывания
471) Патогномоничным признаком гипоталамического синдрома являются:
1. Вегетативные кризы
2. Нарушения терморегуляции
3. Мотивационно-поведенческие рас-стройства
4. Нарушения активации на ЭЭГ
5. Все перечисленное неверно
472) Птоз при синдроме Горнера уменьшается:
1. При повторных движениях глаз
2. При взгляде вверх
3. При закапывании в глаз атропина
4. При закапывании в глаз мезатона
5. При всем перечисленном
473) При нарушении накопления мочи не назначают:
1. Холинолитики
2. Антихолинэстеразные средства
3. Трициклические антидепрессанты
4. Транквилизаторы
5. Все перечисленное неверно
474) Причиной гипер-пролактинемии (персистирующей галактореи-аменореи) может явиться:
1. Аденома гипофиза
2. Краниофарингиома
3. Дегенерация аркуатного дофаминерги- ческого пути
4. Нейролептическая терапия
5. Все перечисленное
475) При сочетании двустороннего птоза со снижением болевой чувствительности и рефлексов на руках в первую очередь следует исключить:
1. Полиневропатию
2. Внутричерепную опухоль
3. Миастению
4. Интрамедуллярную опухоль шейного отдела спинного мозга
5. Боковой амиотрофический склероз
476) Симптом Аргайла робертсона наблюдается:
1. При рассеянном склерозе
2. При синдроме Парино
3. При нейросифилисе
4. При сахарном диабете
5. При всем перечисленном
477) На ранней стадии синдрома Эйди обычно наблюдается
1. одностороннее расширение зрачка
2. одностороннее сужение зрачка
3. односторонний птоз
4. двустороннее расширение зрачка
5. двустороннее сужение зрачков
478) Причиной синдрома Горнера с феноменом денервационной гиперчувствительности могут явиться все перечисленные заболевания, кроме
1. опухоли основания черепа
2. воспаления кавернозного синуса
3. опухоли орбиты
4. диабетической дистальной полиневропатии
5. сирингомиелия
479) Наиболее частой причиной односторонних болей в лице, сопровождающихся выраженной вегетативной симптоматикой, являются:
1. Носоресничная невралгия
2. Крылонёбная невралгия
3. Невралгия большого каменистого нерва
4. Пучковые (кластерные) головные боли
5. Невралгия тройничного нерва
480) Гипервентиляционная проба для подтверждения диагноза нейрогенной тетании проводится обычно в течение
1. 30 с
2. 1 мин
3. 2 мин
4. 3 мин
5. 5 мин
481) Критерием положительной гипервентиляционной пробы является
1. снижение концентрации углекислого газа в альвеолярном воздухе
2. появление дрожи
3. появление страха
4. воспроизведение имеющихся у больных симптомов
5. появление головной боли
482) Назовите среднюю суточную дозу трициклических антидепрессантов, оказывающих эффект при вегетативных кризах
1. 12,5-25 мг
2. 25-50 мг
3. 50-100 мг
4. 100-150 мг
5. 0150-300 мг
483) назовите среднюю суточную дозу клоназепама, подавляющую вегетативный криз
1. 0,5 мг
2. 1 мг
3. 2 мг
4. 6 мг
5. 8 мг
484) Для перифе6рической вегетативной недостаточности при сахарном диабете характерны все проявления, кроме
1. ортостатическая гипотензия
2. артериальной гипертензии в положении лежа
3. ночных поносов
4. запоров
5. повышенной реакции на гипергликемию
485) Для нейрогенной импотенции при сахарном диабете в отличие от психогенной импотенции характерно
1. острое начало
2. снижение либидо
3. отсутствие утренних эрекций
4. преждевременная эякуляция
5. все перечисленное
486) Нейрогенная остеоартропатия (сустав Шарко) при сахарном диабете наиболее часто возникает
1. в плюснефаланговыхсуставах
2. в предплюсне-плюсневых суставах
3. в голеностопных суставах
4. в уоленных суставах
5. в локтевых суставах
487) Сегментарный аппарат симпатического отдела вегетативной нервной системы представлен нейронами боковых рогов на уровне сегментов
1. С5-С8
2. Т1-Т8
3. С8-L2
4. L2-S5
5. C1-C3
488) Спинальный сегментарный аппарат парасимпатического отдела вегетативной нервной системы представлен нейронами боковых рогов на уровне сегментов
1. С2-С5
2. С6-Т2
3. Т5-Т8
4. S2-S5
5. T1-T2
489) Цилиоспинальный центр расположен в боковых рогах спинного мозга на уровне сегментов
1. С6-С7
2. С7-С8
3. С8-Т2
4. Т3-Т4
5. C1-C2
490) В норме учащение пульса при исследовании вегетативных рефлексов вызывает проба
1. Ашнера (глазосердечный рефлекс)
2. клиностатическая
3. ортостатическая
4. шейно-сердечная (синокаротидный рефлекс)
5. ни одна из перечисленных
491) Ведущим вазомоторным фактором алгической стадии приступа мигрени считается
1. спазм артерий вертебробазилярной системы
2. спазм артерий в системе наружной сонной артерии
3. спазм артерий в системе внутренней сонной артерии
4. дилатация ветвей внутренней сонной артерии
5. дилатация артерий вертебробазилярной системы
492) Приступ мигрени с аурой от других форм мигрени отличает наличие
1. предвестников
2. двусторонней локализации боли в височной области
3. рвоты на высоте приступа
4. преходящих очаговых неврологических симптомов
5. менингиального синдрома
493) Продолжительность приступа больше при следующей форме мигрени
1. с типичной аурой
2. мигрени без ауры
3. различий в продолжительности приступа нет
4. ретинальной
5. абдоминальной
494) Для ауры классической (офтальмической) мигрени характерно:
1. Расходящееся косоглазие
2. Сходящееся косоглазие
3. Птоз
4. «Мерцающие» скотомы
5. Нистагм
495) Приступы связанной с месячным циклом «менструальной» мигрени чаще бывают:
1. В течение предшествующей менструации недели
2. первые дни менструации
3. В последние дни менструации
4. Сразу после окончания менструации
5. В любой из указанных периодов
496) При лечении хронической пароксизмальной гемикрании наиболее эффективен
1. аспирин
2. индометацин
3. эрготамин
4. анаприлин
5. диклофенак
497) Синдром акромегалии является результатом гиперпродукции в гипофизе
1. адренокортикотропного гормона
2. гонадотропного гормона
3. соматотропного гормона
4. тиреотропного гормона
5. ничего из пречисленного
498) Лечение несахарного диабета включает:
1. Тиреотропные гормоны
2. Адиурекрин
3. Гормоны коры надпочечников
4. Инсулин
5. Все перечисленное
499) Электролитный дисбаланс при нейрогенном гипервентиляционном синдроме проявляется
1. гипокалиемией
2. гипокальциемией
3. гипонатриемией
4. гипохлоремией
5. гиперкальциемией
500) Субъективными симптомами нейрогенного гипервентиляционного синдрома является ощущение
1. нехватки воздуха
2. “пустого” (бесполезного) вдоха
3. препятствия (“кома”) в горле
4. всего перечисленного
5. ничего из перечисленного
Источник
Проявления гипоталамического синдрома зависят от того, какой отдел (передний или задний) гипоталамуса поврежден. Признаки синдрома могут проявляться сразу после повреждения гипоталамуса или отсрочено (через несколько дней, недель и даже лет).
Вегетативно-сосудистая форма
В развитии вегетативно-сосудистой формы гипоталамического криза играют роль нарушения функций автономной нервной системы (парасимпатического и симпатического отделов). Проявляется данная форма в виде кризов.
1. Во время симпатоадреналового криза больные жалуются на
- учащение сердцебиения,
- общую слабость и вялость
- возбуждение, проявляющееся тревогой,
- страхом смерти.
Наблюдается
- онемение и похолодание кистей и стоп,
- бледность кожи,
- экзофтальм (выпученные глаза),
- сухость во рту,
- жажда и озноб,
- общий тремор,
- подъем артериального давления до 150/100 – 180/110 мм рт. ст.,
- повышение температуры до 38 градусов.
Спровоцировать криз может изменение погоды, менструация, эмоциональное напряжение, боль. Длительность пароксизма составляет 15 минут – 3 часа.
2. Вагоинсулярный криз характеризуется
- удушьем,
- чувством нехватки воздуха,
- головной болью
- приливами жара к лицу.
Также у больных появляется
- общая слабость, вялость, сонливость,
- повышенная потливость,
- слюнотечение,
- головокружение, шум в ушах,
- тошнота,
- понижается артериальное давление
- урежается сердцебиение,
- присоединяются симптомы расстройства кишечника (метеоризм, диарея) и мочевого пузыря (обильное мочеиспускание).
Возможны аллергические реакции в виде крапивницы или отека Квинке. Продолжается приступ 1 – 2 часа.
Нарушение терморегуляции
Гипоталамический синдром с нарушением терморегуляции характеризуется длительной субфебрильной (до 38 градусов) температурой тела с ее периодическим повышением (до 40 градусов).
Данная форма чаще встречается у детей и подростков.
Наряду с повышением температуры имеют место признаки симпатоадреналового или смешанного криза (вегетативно-сосудистая форма).
Температура повышается утром, а к вечеру нормализуется. Явные признаки воспаления отсутствуют. Изменения терморегуляции напрямую связаны с эмоциональным и физическим напряжением (например, у детей терморегуляционные изменения появляются на уроках в школе и исчезают во время каникул).
Характерными признаками нарушения терморегуляции являются постоянная зябкость, боязнь сквозняков и похолодания.
Нарушение мотиваций и влечений
Для данной формы гипоталамического синдрома характерны эмоциональные и личностные нарушения (различные фобии – страхи, усиление или ослабление полового влечения, патологическая сонливость или бессонница, частая и внезапная смена настроения).
Нейроэндокринная форма
Подобные расстройства характеризуются нарушением белкового, углеводного, жирового и водно-солового обмена, прожорливостью (булимией) или анорексией (отказ от еды), жаждой.
Нередко нейроэндокринные нарушения сопровождаются синдромами Иценко-Кушинга, несахарным диабетом, ранним климаксом, акромегалией и патологией щитовидной железы.
Нейротрофическая форма
Характеризуется трофическими изменениями (аллергическая сыпь, трофические язвы, зуд и сухость кожи, пролежни, изменения пигментного обмена), возможна остеомаляция (размягчение костей) или склерозирование костей, появление изъязвлений в пищеводе, желудке, двенадцатиперстной кишке.
Источник
Гипоталамический синдром — очень сложный комплекс заболеваний, возникающий при поражении гипоталамуса, для которого характерны эндокринные, вегетативные, трофические и обменные расстройства. Значение и сложность этого заболевания обусловлены его большой распространенностью в сравнении с другими болезнями гипоталамуса, а также сложностью диагностики.
Содержание статьи:
- Причины развития гипоталамического синдрома
- Классификация гипоталамического синдрома
- Симптомы гипоталамического синдрома
- Осложнения гипоталамического синдрома
- Диагностика гипоталамического синдрома
- Лечение гипоталамического синдрома
- Прогноз гипоталамического синдрома
- Профилактика гипоталамического синдрома

Встречается это заболевание не только в практике неврологов, но и в работе терапевтов, эндокринологов, хирургов, гинекологов, офтальмологов. Что касается возраста больных, то чаще всего болезнь развивается у пациентов в возрасте от 13 до 15 лет, а также от 31 до 40. При этом в большинстве случаев ею страдают женщины. Сложность данного заболевания объясняется юным возрастом большинства больных, его прогрессирующим течением, ярко выраженными эндокринными нарушениями. Синдром может стать причиной сложных нарушений в организме, включая эндокринное бесплодие, нарушение репродуктивной функции у женщины, поликистоз яичников, акушерские осложнения.
Причины развития гипоталамического синдрома
Гипоталамус — отдел головного мозга, который отвечает за регуляцию гуморальных и нервных функций. Этот отдел также регулирует обмен веществ, деятельность кровеносных сосудов, психические функции, терморегуляцию, половое и пищевое поведение. Вызывать нарушения в работе гипоталамуса могут самые разные причины:
- злокачественные опухоли в головном мозге;
- нейроинтоксикация, вызванная воздействием на организм алкоголя, токсических веществ, наркотиков;
- черепно-мозговые травмы разной тяжести, повредившие гипоталамус;
- патологические процессы, которые обнаруживаются в сосудистой системе и приводят к инсульту или остеохондрозу в шейном отделе позвоночника;
- хронические заболевания, гипертония, бронхиальная астма, желудочная язва;
- беременность, а также вызванная ею гормональная перестройка в организме женщины;
- умственное или психическое напряжение, стресс или шок;
- инфекции вроде ревматизма, гриппа, малярии, хронического тонзиллита;
- важную роль в развитии патологии играет высокий уровень проницаемости сосудов в гипоталамической области, поскольку именно это влияет на проникновение токсинов и вирусов в эту зону мозга.
Классификация гипоталамического синдрома
В эндокринологии изучению гипоталамического синдрома уделяют очень много внимания. В результате длительных исследований была разработана классификация заболевания, согласно с которой выделяется множество его форм.
По признаку этиологии выделяют несколько типов заболевания, которые были вызваны различными причинами: нейроинфекцией, черепно-мозговой травмой, конституционально-экзогенным ожирением, нейроэндокринной перестройкой организма в пубертатный период.
По клиническим проявлениям синдром классифицируют в зависимости от преобладающего симптома в клинической картине, которым может быть ожирение, герминативное нарушение, гиперкортицизм, нейроциркуляторное расстройство.
По течению заболевания выделяют такие его формы: прогрессирующую, стабильную, регрессивную, рецидивную. Что касается форм гипоталамического синдрома, то к ним относятся следующие:
- Вегетативно-сосудистая форма. Самая распространенная форма заболевания, возникающая в виде кризов. Она характеризуется такими клиническими проявлениями, как нарушение сердечного ритма, тахикардия, колебания артериального давления, нарушение функций дыхания.
- Нарушение терморегуляции. Поскольку гипоталамус играет очень важную роль в процессе регуляции температуры тела, у больных наблюдается повышение температуры тела. Кроме того, к симптомам этой формы синдрома относят приступы голода, жажду, ожирение. Нередко нарушение терморегуляции сопровождается ознобом.
- Гипоталамическая (диэнцефальная) эпилепсия. Для этой формы характерны боли в зоне желудка и сердца, тремор, общая слабость, расстройства дыхания, беспричинный страх, учащенное сердцебиение. Со временем появляются такие осложнения, как судороги, расстройство сознания, серии эпилептических приступов.
- Нейротрофическая форма. У больных наблюдаются трофические расстройства: ожирение или напротив резкое похудение, отеки, головные боли. Во время обострений или после них может появляться высыпание, которое сопровождается сильным зудом.
- Нервно-мышечная форма. Основным проявлением этой формы является физическая астения. Во время нее пациенты жалуются на окоченение и одеревенелость конечностей. Кроме того, время от времени возникают приступы, во время которых больные не могут в течение некоторого времени ходить или стоять.
- Расстройства сна и бодрствования.
- Псевдоневрастеническая и психопатологическая форма. Больные, у которых была обнаружена данная форма заболевания, жалуются на беспокойство, замирание сердца, беспричинный страх, чувство нехватки воздуха, сильную головную боль, озноб, звон в ушах и даже звуковые галлюцинации.
Что касается частоты диагностирования разных форм синдрома, то первое место занимает вегетативно-сосудистая форма (32%), второе — обменно-эндокринная (27%), а третье — нервно-мышечный синдром (10%).
Симптомы гипоталамического синдрома
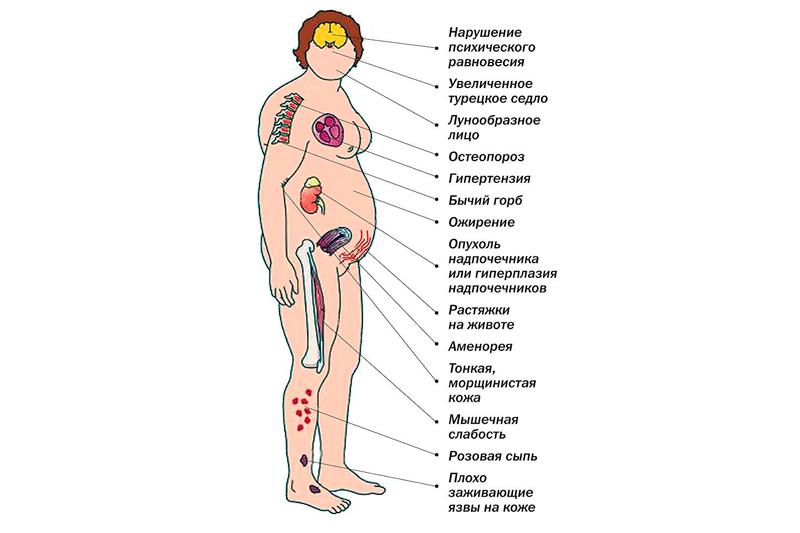
Клиническая картина симптомов гипоталамического синдрома очень многообразная и полиморфная, может проявляться большим количеством постоянных или переходящих расстройств. Прежде всего стоит отметить нарушения обмена веществ, которые могут проявляться такими заболеваниями, как:
- несахарный диабет (сухость во рту, полиурия, общая слабость);
- адипозогенитальная дистрофия (повышенный аппетит, слабость, алиментарное ожирение);
- фронтальный гиперостаз;
- юношеский базофилизм (ожирение, артериальная гипертензия, стрии и растяжения на коже);
- гипофизарная кахексия;
- преждевременное половое созревание или наоборот его задержка;
- гигантизм;
- карликовость.
У больных также наблюдаются психовегетативные симптомы синдрома, в том числе повышенная утомляемость, резкие головные боли, бессонница, сонливость, снижение или наоборот повышение полового влечения, резкие перепады настроения и депрессия.
Происходит также нарушение работы сердечно-сосудистой системы: появляются сосудистые спазмы, снижается физическая выносливость, наблюдается неустойчивое артериальное давление, при стрессе или физической нагрузке учащается сердцебиение.
У пациентов нередко случаются вазоинсулярные и симпатико-адреналовые кризы. Что касается вазоинсулярных кризов, то их характерными признаками являются жар, головокружение, удушье, тошнота, замирание сердца, общая слабость и потливость. Пациенты также жалуются на частые позывы в туалет, а также учащение мочеиспускания. В свою очередь симпатико-адреналовые кризы сопровождаются обычно такими симптомами, как возбуждение, паническая атака, беспокойство.
Продолжительность таких кризов может составлять от 15 минут до 3 часов. Общая слабость и страх рецидива криза сохраняется еще в течение довольно длительного времени. Возникают такие кризы зачастую из-за эмоционального напряжения, боли, изменения метеорологических условий и других причин. Преимущественно кризы возникают вечером, а предшествуют им такие симптомы, как вялость, резкая смена настроения, головная боль и покалывание в зоне сердца.
Осложнения гипоталамического синдрома
Лечение гипоталамического синдрома должно быть комплексным и своевременным, поскольку в ином случае могут возникнуть различные осложнения. А именно, к таким осложнениям прежде всего относятся:
- гинекомастия (патология молочных желез у мужчин, которая характеризуется существенным их увеличением за счет гипертрофии тканей);
- поликистозные изменения яичников;
- нарушения менструального цикла (олиго- и аменореи, маточные кровотечения);
- миокардиодистрофия (вторичное поражение миокарда, которое обусловлено различными метаболическими нарушениями и сопровождается тахикардией, одышкой, перебоями сердечного ритма);
- гирсутизм (рост волос на лице и теле у женщин андрогенного характера);
- инсулинорезистентность;
- тяжелая форма гестоза (патология, при которой у беременной наблюдаются отеки, повышение АД и наличие в моче белка).
Диагностика гипоталамического синдрома
Определение диагноза основывается на тщательно собранном анамнезе, результатах эндокринологического и неврологического обследований, а также биохимического и электрофизиологического исследования. Прежде чем назначить диагноз, врач должен исключить заболевания эндокринных желез, внутренних органов, придаточных полостей. Диагностирование гипоталамического синдрома может сопровождаться некоторыми трудностями, поскольку его симптомы схожи с клиническими проявлениями эндокринных заболеваний. Поэтому прежде чем назначить диагноз, больной должен пройти обследование у эндокринолога и невропатолога.
Для тщательной диагностики гипоталамического синдрома используют такие специфические тесты, как сахарная кривая, ЭЭГ головного мозга, термометрия в трех точках, трехдневные пробы Зимницкого. Важное место среди диагностических методов занимает исследование крови на уровень сахара. Исследование должно проводиться натощак с нагрузкой в 100 г сахара. Во время исследования крови врач может зафиксировать следующие варианты кривой:
- гипергликемический (сахар в крови значительно повышен);
- гипогликемический (сахар ниже нормы);
- двугорбовый (резкое понижение уровня сахара в крови сменяется его повышением);
- торпидный (небольшое повышение глюкозы происходит в одной точке).
При гипоталамическом синдроме показана термометрия, которую проводят в трех точках: прямой кишке и подмышечных впадинах. Во время обследования врач фиксирует такие нарушения, как изотермия, гипо- и гипертемия, термоинверсия. Чтобы диагностировать глубинные нарушения в головном мозге, врач применяет метод электроэнцефалографии. Трехдневная проба по Зимницкому призвана в свою очередь зафиксировать изменение потребляемой и выделяемой пациентом жидкости.
Для выявления опухолей, травм, последствий гипоксии, повышенного внутричерепного давления назначают МРТ головного мозга. Крайне важно во время диагностирования заболевания провести исследование гормонов и биохимических показателей. Полученные данные помогут выявить нарушения в обмене веществ. Помимо перечисленных диагностических методик для получения более детальной клинической картины диагноза применяют также УЗИ надпочечников, внутренних органов, щитовидной железы.
Лечение гипоталамического синдрома
Поскольку гипоталамический синдром является очень сложным заболеванием, которое может проявляться в разных формах, его лечение должно происходить под контролем эндокринолога и невролога. Могут также потребоваться консультации других специалистов.
Медикаментозное лечение гипоталамического синдрома включает в себя следующие мероприятия:
- назначение медикаментов, которые влияют на состояние парасимпатического и симпатического тонуса (беллоид), бета-адреноблокаторы (обзидан), холинолитики (платифиллин), адренолитики (пирроксан), ганглиоблокаторы;
- прием психотропных препаратов — анксиолитики (клоназепам, ксанакс) и антидепрессанты (амитриптилин, леривон, прозак);
- общеукрепляющие препараты — витамин С, а также витамины группы В;
- медикаменты для лечения основной болезни, а также медикаменты для дезинтоксикационной терапии.
Основной целью лечения гипоталамического синдрома считается коррекция нарушений функций гипоталамуса. Разумеется, лечение должно быть комплексным. А именно, на первом этапе лечения осуществляется устранение причин, которые вызвали развитие заболевание. Например, это может быть лечение травм и опухолей, санация инфекционных очагов. Если была диагностирована интоксикация наркотиками, алкоголем, пестицидами, то назначается дезинтоксикационная терапия.
Наибольший дискомфорт больным гипоталамическим синдромом приносят кризы. Для их предотвращения врач может назначить следующие медикаменты: пирроксан, эглонил, беллатаминал, антидепрессанты и грандаксин. Для устранения нарушений в обмене веществ подходят такие методы, как витаминотерапия и диетотерапия.
Крайне важно устранить также различные нейроэндокринные нарушения с помощью заместительной терапии, диеты, препаратов-регуляторов нейромедиаторного обмена. Для лечения заболевания врачи также нередко назначают медикаменты, которые улучшают мозговое кровообращение, кальций, витамины группы В.
Стоит также отметить, что по сути гипоталамический синдром является целой системой заболеваний и отдельных симптомов. Поэтому крайне важно выявить ведущий синдром во время диагностики, поскольку от этого и будет зависеть эффективность лечения. К тому же, гипоталамический синдром может проявляться в разных формах.
Поэтому при лечении заболевания необходимо исходить из особенностей каждого отдельного случая. А именно, острые и хронические инфекции требуют срочной рассасывающей и противовоспалительной терапии. В свою очередь посттравматический синдром должен лечиться с помощью цереброспинальной пункции и дегидратации. Для восстановления после нарушения углеводного баланса назначается диета и витаминотерапия. Дополнительными методами лечения, которые показали свою эффективность, считаются иглорефлексотерапия, лечебная гимнастика и физиопроцедуры.
Прогноз гипоталамического синдрома
Поскольку гипоталамический синдром считается очень серьезным и сложным заболеванием, своевременность его диагностирования и лечения играют чрезвычайно важную роль. В случае запоздалой диагностики заболевания, возможны осложнения для организма больного. Прежде всего к ним можно отнести появление артериальной гипертензии. К тому же, на фоне синдрома может развиться сахарный диабет и миокардиодистрофия.
Отдельно стоит сказать и о трудоспособности больного, которая определяется в зависимости от симптомов и тяжести заболевания. В любом случае на время лечения необходимо максимально ограничить физическое и психическое перенапряжение, а также исключить работу ночью. Существует реальная возможность полной утраты трудоспособности. Однако она возникает исключительно в случае частых кризов, а также в следствие тяжелых и осложненных эндокринных заболеваний. Кстати, в таких случаях больным в зависимости от их профессии может быть назначена III или II группа инвалидности.
Профилактика гипоталамического синдрома
К сожалению, назвать какие-либо определенные специфические профилактические меры для предупреждения возникновения гипоталамического синдрома нельзя. Вся профилактика этого заболевания сводится по сути к правильному образу жизни. Во-первых, необходимо придерживаться принципов здорового полноценного питания, которые предусматривают ограничение употребления животных жиров, а также введение в рацион фруктов и овощей. Во-вторых, стоит ограничить эмоциональные и физические напряжения. Кроме того, желательно включить в рацион продукты, содержащие в больших количества йод.
Источник
