Первая медицинская помощь при шоке и синдроме длительного

Синдром длительного сдавливания — это патологическое состояние организма, возникающее в ответ на длительное сдавление большой массы мягких тканей более двух часов.
Возникает при обвалах, землетрясениях, разрушениях зданий и т.д. Известно, что после атомного взрыва над Нагасаки около 20% пострадавших имели более или менее выраженные клинические признаки синдрома длительного сдавления или раздавливания. Развитие синдрома, аналогичного синдрому, сдавления, наблюдается после снятия жгута, наложенного на длительный срок.

Авторы, изучавшие синдром, описывали его под самими разнообразными названиями: болезнь сдавления, травматический токсикоз, миоренальный синдром, синдром “освобождения”.
При синдроме длительного сдавливания развивается ишемия сдавленных тканей (уменьшение кровоснабжения участка тела, органа или ткани вследствие ослабления или прекращения притока к нему артериальной крови). При ишемии мозга – развивается инсульт (острое расстройство мозгового кровообращения). При ишемии сердца – инфаркт.
Причины, приводящие к ишемии мягких тканей:
– длительно наложенный жгут;
– компрессионная травма;
– повреждение магистральных артерий;
– эмболия магистральных артерий;
– холодовая травма.
Компрессионная травма
Сдавление – закрытая тупая травма, при которой наступает ишемия мягких тканей без анатомического разрушения. Мышечная ткань выдерживает сдавливание без разрушения до 10 кг/см².
Раздавливание – открытая травма мягких тканей (рана).
Синдром позиционной ишемии – вид компрессионной травмы мягких тканей, возникающий при длительном неподвижном положении тела. Причины: тяжелое алкогольное опьянение, наркотическое опьянение, отравления и т.д.
Условия, приводящие к развитию СДС:
сдавливание мягких тканей – мышцы, кожа;
сдавливание большой массы мягких тканей;
сдавливание мягких тканей более 2 часов.
При синдроме длительного сдавливания развивается ишемический токсикоз. ТОКСИН – токсина, м. (от греч. toxikon – отравляющее (подразумевается отравляющее снадобье), букв. снадобье для отравления стрел, от toxon – лук) (мед.). Ядовитое вещество, вырабатываемое микроорганизмами (и другими животными и растениями) и вызывающее заболевания.
Токсикоз – болезненное состояние, вызванное действием на организм токсинов.
Органы – мишени:
– почки (острая почечная недостаточность -20,3-38,8%);
– сердце (острый инфаркт миокарда);
– мозг (отёк мозга);
– легкие (капилляры альвеол забиваются токсинами – нарушен газообмен).
В развитии сдавления наибольшее значение имеют три фактора:
1) болевое раздражение, вызывающее нарушение координации процессов в центральной нервной системе;
2) травматическое отравление организма, обусловленное всасыванием продуктов распада из поврежденных тканей (мышц);
3) потеря плазмы – жидкой части крови, возникающая в результате массивного отека поврежденных конечностей.
Развитие СДС происходит следующим образом:
1) В результате сдавления возникает ишемия участка конечности или конечности целиком с венозным застоем.
2) Одновременно подвергаются травматизации и сдавлению крупные нервные стволы.
3) Происходит механическое разрушение мышечной ткани с освобождением большого количества токсических продуктов.
5) Болевые раздражения нарушают деятельность органов дыхания, кровообращения; наступают рефлекторный спазм сосудов, угнетение мочеотделения, сгущается кровь, понижается устойчивость организма к кровопотере.
6) После освобождения пострадавшего от сдавления или снятия жгута в кровь начинают поступать токсические продукты.
9) Развитие острой почечной недостаточности, которая на различных стадиях синдрома проявляется по-разному.
Выделяют 3 периода в клиническом течении синдрома сдавливания (по М.И. Кузину):
I период: от 24 до 48 часов после освобождения от сдавления. В этом периоде характерны: болевые реакции, эмоциональный стресс, непосредственные последствия кровопотери. Для СДС характерен светлый промежуток, который наблюдается после оказания первой помощи на месте происшествия. Однако состояние пострадавшего вскоре начинает вновь ухудшаться и развивается II период, или промежуточный.
II период – промежуточный, – с 3-4-го по 8-12-й день, – развитие почечной недостаточности. Отек освобожденной конечности продолжает нарастать, образуются пузыри, кровоизлияния. Летальность достигает 35%.
III период – восстановительный – начинается обычно с 3-4 недели болезни. Остаются тяжелыми изменения со стороны пораженных тканей. Это обширные язвы, некрозы, остеомиелит, гнойные осложнения со стороны суставом и т.д. Часто эти тяжелые осложнения приводят к летальному исходу.
Существуют 4 клинические формы синдрома длительного сдавления:
1) Легкая – возникает в тех случаях, когда длительность сдавления сегментов конечности не превышает 4 ч.
2) Средняя – сдавление, как правило, всей конечности в течение 6 ч. 3) Тяжелая форма возникает вследствие сдавления всей конечности, чаще бедра и голени, в течение 7-8 часов.
4) Крайне тяжелая форма развивается, если сдавлению подвергаются обе конечности в течение 6 часов и более. Пострадавшие умирают от острой почечной недостаточности в течение первых 2-3 суток.
Вывод по вопросу: Для изучения первой помощи при синдроме длительного сдавливания важно знать возможные причины и процесс его развития.
Первая помощь при синдроме длительного сдавливания в первые два часа:
– Оценить обстановку (безопасность);
– Освободить всех, кого можно, от сдавливания;
– Вызвать «03»;
– Обезболить по возможности;
– Выполнить иммобилизацию;
– Контролировать состояние пострадавшего;
– Передать «03».
Первая помощь после двух часов сдавливания:
– Оценить обстановку (безопасность);
– Вызвать «03»;
– Наложить жгут под не освобожденную часть конечности;
– Освободить конечность;
– Выполнить тугое бинтование конечности от жгута вниз;
– Снять жгут;
– Провести иммобилизацию;
– Контролировать состояние пострадавшего;
– Передать «03».
Вывод по вопросу: Для правильного оказания первой помощи при синдроме длительного сдавливания нужно знать различия помощи до 2 часов и после.
Шок – это реакция организма на тяжелую травму, при которой происходят изменения в деятельности жизненно важных органов, изменяется уровень давления, частота пульса, частота дыхания, нарушается сознание.
Причины развития шока:
1) тяжелая скелетная травма.
2) большая кровопотеря.
3) тяжелые обширные ожоги.
4) инфаркт миокарда.
5) тяжелая аллергическая реакция – анафилактический шок.
6) сепсис.
Травматический шок – разновидность шока, истинная причина которого кровопотеря.
Фазы шока:
1) Эректильная фаза (возбуждения):
-продолжительность не более 30 мин.
-резко выраженное двигательное и речевое возбуждение.
-увеличение частоты дыхания.
-увеличение частоты пульса.
-повышение АД.
2) Торпидная фаза (торможения):
-продолжительность более 30 мин.
-нарастающая заторможенность пострадавшего.
-учащенный пульс.
-учащенное дыхание.
-резкое снижение АД.
Алгоритм оказания первой помощи при шоке:
1) Оценить обстановку (обеспечить безопасное оказание первой помощи);
2) Устранить причину шока: – временная остановка кровотечения;
– иммобилизация; – обезболивание;
3) Вызвать «03»;
4) придать пострадавшему правильное транспортное положение в зависимости от вида травмы или придать «противошоковое» положение;
5) закрыть рану стерильной салфеткой, закрыть повязкой;
6) уменьшить давление одежды на шею, грудь, живот; пострадавшего, расстегнуть ремень, ворот рубашки и т.д.;
7) укрыть пострадавшего и по возможности согреть;
8) контролировать состояние;
9) передать «03».
Вывод по вопросу: Так как частая причина смерти пострадавших – кровопотеря, оказание первой помощи при травматическом шоке первоочередное мероприятие.
Вывод по пройденной теме: «Следствием ДТП часто являются синдром длительного сдавливания и травматический шок, поэтому нужно знать правила оказания первой помощи».
Источник
Шоком называется патологическая реакция организма, наступающая в ответ на раздражение, вызванное травмирующим фактором (или совокупностью факторов) чрезмерной силы, справиться с которыми организм не в состоянии. Шок представляет собой нарушение жизненно важных функций организма и является прямой угрозой жизни человека.

Виды шока
Шоковое состояние могут вызывать различные факторы, как внешние (травма) так и внутренние (заболевание). В зависимости от повреждающего фактора различают несколько видов шока, основными из которых являются следующие:
- Кардиогенный – развивается в результате нарушения сердечной деятельности. Может развиться при инфаркте миокарда, приступе стенокардии, аритмиях и т.п.;
- Гиповолемический – связан с критическим уменьшением объема крови, циркулирующей в кровяном русле. Вызывается чаще всего массивной кровопотерей, реже – сильным обезвоживанием;
- Травматический – вызывается травмой, сопровождающейся значительными повреждениями органов и тканей. Такой травмой могут быть множественные или просто тяжелые переломы (перелом таза, позвоночника), огнестрельные ранения, черепно-мозговые травмы, сочетанная травма и т.д.;
- Инфекционно-токсический – вызывается попаданием в организм чрезмерного количества токсинов, вырабатываемых патогенными микроорганизмами (бактерии и вирусы);
- Септический – связан с тяжелым инфекционным воспалительным процессом, в результате которого развивается тканевая гипоксия – недостаточное снабжение тканей кислородом, что приводит к нарушению функции сразу многих жизненно важных органов, развивается так называемая полиорганная недостаточность;
- Анафилактический – крайняя степень аллергической реакции немедленного типа, обычно в ответ на введение лекарственного препарата. Реже вызывается пищевой аллергией или попаданием в организм яда (например, при укусах насекомых).
Некоторые исследователи также выделяют психогенный шок, который возникает в результате тяжелого психического потрясения (горе, ужас, отчаяние и т.д.).
Чаще всего на практике приходится сталкиваться с кардиогенным и травматическим шоком, реже – с психогенным. Шок может быть и комбинированным – например, шоковое состояние при обширных ожогах вызывается сразу несколькими факторами.
Существуют и другие классификации, на которых мы не будем останавливаться, так как отношения к оказанию первой помощи они не имеют. Отметим лишь, что нередко говорят о болевом шоке. Под это определение чаще всего попадает травматический шок, хотя интенсивная боль может быть вызвана не только травмой, но и сердечным приступом (кардиогенный шок при стенокардии), и проникающим ранением (гиповолемический шок), и острой патологией внутренних органов (прободение язвы, почечная колика, кишечная непроходимость и т.п.).
Степени шока и их признаки. Шоковый индекс
Для правильного оказания первой помощи при шоке следует определить его степень. Всего в шоковом состоянии выделяют четыре степени, но поскольку последняя является терминальной, т.е. по сути, гибелью организма, обычно говорят о трех:
- I степень – компенсация. Пострадавший находится в сознании, адекватен, идет на контакт, реакции заторможены, либо, наоборот, отмечается перевозбуждение (может кричать, ругаться). Лицо бледное или красное. Верхний показатель давления (систолическое давление) выше 90 мм.рт.ст., пульс 90-100 ударов/мин. Прогноз на этой стадии благоприятен, все явления обратимы, а мер первой помощи может оказаться достаточно для того, чтобы привести пострадавшего в норму. Тем не менее, врачебный осмотр необходим, чтобы не ошибиться в определении степени шока;
- II степень – субкомпенсация. Пострадавший в сознании, дыхание поверхностное, пульс учащается до 140 ударов/мин, слабый, систолическое давление 80-90 мм.рт.ст. Отмечается бледность кожных покровов, холодный пот, озноб. Реакции заторможены, но сохраняется контакт, человек отвечает на вопросы, речь тихая и слабая. Это опасная стадия шока, которая требует врачебной помощи, так как при неблагоприятном течении она может развиться в следующую стадию;
- III степень – декомпенсация. Пострадавший может находиться как в сознании, так и без него. Малоподвижен, если в сознании, то отвечает на вопросы шепотом, медленно, односложно, или не отвечает вовсе. Кожные покровы бледные, иногда с синюшным оттенком, покрыты холодной испариной, дыхание частое, поверхностное. Систолическое давление 70 мм.рт.ст. и ниже. Пульс очень слабого наполнения, учащенный – может доходить до 180 ударов/мин, определяется только на крупных артериях (сонной или бедренной). На этой стадии пациенту необходима экстренная врачебная помощь и реанимационные мероприятия в условиях стационара;
- IV степень – необратимая. Терминальное состояние, при котором пациент находится без сознания, кожные покровы белого либо серого цвета, иногда приобретают мраморность (неравномерный тон, связный с нарушением кровообращения в капиллярах), губы и носогубный треугольник синие, верхнее давление менее 50 мм.рт.ст. или вовсе не определяется, пульс определяется как нитевидный и только на крупных артериях, либо отсутствует. Дыхание поверхностное, неравномерное, зрачки расширены, рефлексы отсутствуют. На этой стадии прогноз неблагоприятный даже при наличии медицинской помощи. Несмотря на это, первая помощь при шоке IV степени, равно как и врачебная, все равно должна оказываться, поскольку пока человек жив шанс на восстановление, хоть и небольшой, все же есть.
Определить степень шока по внешним признакам не всегда возможно, поэтому для удобства врачи пользуются так называемым индексом Альговера, или шоковым индексом. Вычислить его нетрудно при наличии тонометра. Индекс Альговера определяется отношением пульса к верхнему (систолическому) показателю артериального давления. Например, если пульс 80 ударов/мин, а систолическое АД 120 мм.рт.ст., то индекс Альговера определяется как 80 : 120 = 0,66. Нормальным показателем считается 0,5 – 0,7, показатель 1 – это шок I степени, показатель 1,5 – шок II степени, показатель 2 – шок III степени. Шок в IV степени обычно затруднений в определении не вызывает.

Оказание первой помощи при шоке
Шоковое состояние представляет серьезную опасность для здоровья, причем верно оценить эту опасность неспециалисту весьма сложно. Поэтому если пострадавший находится в шоке или есть основания шок заподозрить, следует немедленно вызывать скорую помощь. Основанием для подозрений могут послужить следующие признаки:
- Бледность кожных покровов, холодный пот;
- Пульс слабой наполненности, учащен, дыхание отличается от нормального (может быть поверхностным или наоборот, форсированным);
- Дурнота, слабость, перевозбуждение или напротив, заторможенность;
- Взгляд тусклый, может быть сфокусирован в одной точке или медленно перемещаться.
Особенно опасно, если такие симптомы наблюдаются у человека, перенесшего травму или сердечный приступ.
В ожидании врачебной помощи в качестве мер первой помощи необходимо сделать следующее:
- Прекратить действие травмирующего фактора, если есть кровотечение, постараться остановить его;
- Уложить пострадавшего таким образом, чтобы его ноги находились немного выше головы. Это обеспечит приток крови к головному мозгу;
- Максимально облегчить дыхание. Удалить то, что может мешать дыханию, ослабить тугие застежки, обеспечить приток свежего воздуха в помещение;
- Согреть пострадавшего, укрыв одеялом;
- Если человек находится без сознания, а также в случаях, когда есть кровотечение изо рта или носа, рвота или рвотные позывы, необходимо уложить пострадавшего набок или хотя бы повернуть набок его голову и следить, чтобы она оставалась в таком положении. Это необходимо, чтобы пострадавший не задохнулся;
- До приезда скорой помощи не оставлять человека одного, следить за его состоянием. В случае прекращения дыхания или сердечной деятельности немедленно приступать к реанимационным мероприятиям (дыхание рот-в-рот, рот-в-нос, непрямой массаж сердца) и проводить их до приезда врача либо до восстановления дыхания и пульса.

Чего не следует делать в рамках оказания первой помощи при шоковом состоянии?
Чтобы не усугубить состояние пострадавшего, оказывая первую помощь при шоке, не следует давать пострадавшему лекарства. Это касается любых лекарственных средств, включая обезболивающие и поддерживающие сердечную деятельность препараты. Даже самые полезные из них могут исказить клиническую картину, не позволив врачу адекватно оценить состояние пациента.
Запрещается давать пострадавшему пить, когда:
- Произошла черепно-мозговая травма;
- Травмирована область живота;
- Есть кровотечение или подозрение на внутреннее кровотечение;
- Есть боль в сердце.
В остальных случаях пострадавшего человека можно напоить, избегая при этом любых спиртосодержащих и тонизирующих напитков.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Знаете ли вы, что:
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
 Инструкция по применению таблеток и свечей Полиоксидоний: цена, отзывы
Инструкция по применению таблеток и свечей Полиоксидоний: цена, отзывы
Полиоксидоний относится к иммуномодулирующим препаратам. Он воздействует на определенные звенья иммунитета, благодаря чему способствует повышению устойчивости о…
Источник
Шоковые состояния возникают по разным причинам. К ним часто приводит сильная боль, обширные повреждения внутренних органов или кожных покровов, а также использование препаратов, провоцирующих аллергическую реакцию. Если оказать помощь при шоке в течение первого часа, существует вероятность избежать негативных последствий для здоровья.

К такому состоянию часто приводят сильная боль, обширные повреждения внутренних органов или кожных покровов.
Проявляющиеся симптомы

При первых подозрениях обязательно вызывайте скорую.
При шоковом состоянии требуется вовремя определить его симптомы, чтобы правильно оказать доврачебную помощь. Если у вас возникло подозрение, что человек пребывает в шоке, обязательно вызывайте скорую.
Выделяют 2 основных фазы ухудшения состояния. При первой — кожа на лице становится красной, пациент теряет способность контролировать себя. Это выражается в нецензурной брани, крике. При этом пульс достигает 90 ударов в минуту, а дыхание учащается.
Если не помочь человеку на этой стадии, то наступает фаза торможения, признаки которой выражаются в следующем:
- краснота кожи сменяется бледностью. При этом в районе носогубного треугольника кожа синеет;
- проступает холодный пот, человека знобит;
- пульс становится слабым;
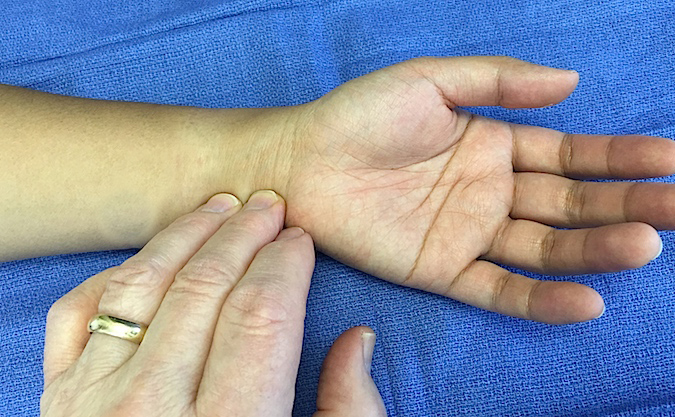
Пульс становится едва заметным.
- дыхание поверхностное, нарушенное;
- взамен бурной реакции наступает период затишья. Пациент практически перестает реагировать на раздражители, становится вялым;
- движения отсутствуют, отмечается заторможенность.
Если при первой фазе можно привести человека в чувство, то на второй требуется обязательно обратиться к врачу, который назначит медикаментозное лечение.
Разновидности шока
Первая помощь при шоке зависит от его разновидности. В зависимости от того, какие причины спровоцировали ухудшение состояния, выделяют следующие виды:
- кардиогенный. Развивается в тех ситуациях, когда нарушается сердечная деятельность. Спровоцировать могут инфаркт, стенокардия и прочие патологии;

Спровоцировать могут инфаркт, стенокардия и прочие патологии.
- гиповолемический. Возникает, когда пациент теряет большое количество крови. Также может быть вызван обезвоживанием;
- септический. При этой разновидности возникает удушье, поскольку клетки не получают достаточного количества кислорода. Спровоцировать подобный шок могут серьезные воспалительные процессы;
- анафилактический. Возникает, как проявление аллергии на какое-либо токсическое вещество или препараты, которые вызывают специфическую реакцию;
- травматический. Развивается при сильных повреждениях тканей, внутренних органов. Чаще всего связан с ранениями, травмами, полученными от тяжелых предметов;

Развивается при сильных повреждениях тканей, внутренних органов.
- инфекционно-токсический. Появляется при воздействии на организм токсических компонентов в большом количестве;
- психогенный. Это проявление реакции человека на пережитое эмоциональное потрясение.
Что делать при шоке?
Главное правило оказания неотложной помощи при шоках – все действия нужно совершить в течение первого часа после того, как человеку стало плохо. В этом случае риск развития осложнений сводится к минимуму. Самые тяжелые ситуации относятся к сердечным приступам, травмам и обильной потере крови. При этом необходимо не только вывести пострадавшего из шока, но и принять меры для улучшения самочувствия.
В первую очередь требуется вызвать скорую, а затем приступать к реанимационным действиям:
- если ухудшение самочувствия вызвано каким-либо поражающим фактором, прекратите его воздействие. При кровотечении – остановите;
- помогите пациенту занять удобное положение. Лучше всего, если ноги будут выше уровня сердца, чтобы мозг не столкнулся с кислородным голоданием;
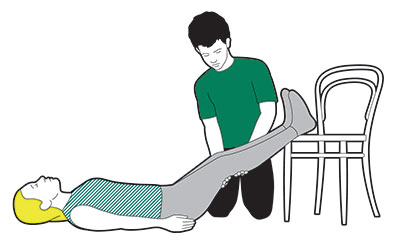
Лучше всего, если ноги будут выше уровня сердца.
- обеспечьте доступ свежего воздуха в помещение. Избавьте человека от давящей одежды или украшений;
- при необходимости используйте одеяло, чтобы согреть пострадавшего;

Укройте пострадавшего.
- не кладите больного на спину, если он пребывает в обмороке. В этой ситуации поместите его набок;
- если есть раны – перевяжите их, а также попытайтесь остановить кровотечение до приезда врачей;
- в случае остановки дыхания, отсутствия сердцебиения, приступайте к реанимационным действиям. Для этого используют сердечно-легочную реанимацию.
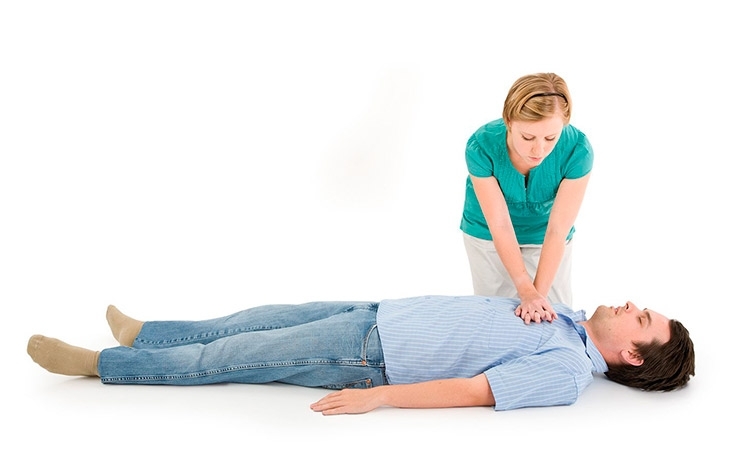
В случае остановки дыхания, приступайте к сердечно-легочной реанимации.
Не оставляйте человека без присмотра до тех пор, пока не прибудет скорая помощь. Поскольку реакция становится неадекватной, а сознание путается, он может сделать что-то, что навредит ему еще больше.
Запрещено давать пострадавшему какие-либо медицинские препараты. Это относится и к обезболивающим средствам. Их применение исказит результаты обследования и не позволит поставить точный диагноз. Не давайте пациенту пить, если шок вызван черепно-мозговой травмой, если есть повреждения брюшной полости или подозрение на внутренние поражения и кровоизлияния.
Продолжительность состояния
Длительность шока зависит от его разновидности. В некоторых ситуациях человек приходит в себя уже через несколько минут. Но иногда он впадает в такое состояние на несколько дней (например, при анафилактическом). Если не происходит улучшения самочувствия и лечение не помогает, пациенту грозит летальный исход.
Единственное исключение – психогенный (или посттравматический шок). С некоторыми его последствиям пострадавший может сталкиваться на протяжении нескольких лет.
Шоковую патологию могут вызвать разные причины. Если вы понимаете, что с человеком что-то не так, важно правильно оценить обстановку и придерживаться установленного алгоритма действий. В таком случае вы можете снизить риск развития осложнений, а также летального исхода.
Оценка статьи:
Загрузка…
Источник
