Пищевая гиперчувствительность код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Пищевая аллергия.

Продукты, вызывающие пищевую аллергию
Описание
Пищевая аллергия – это реакция чувствительности иммунной системы человека к определенной пище (продукту питания).
При наличии пищевой аллергии вырабатываются иммуноглобулины Е (IgE) –антитела, необходимые для уничтожения аллергена. При том вырабатывается гистамин. Организм , обладая клеточной памятью, вырабатывает гистамин каждый раз, когда сталкивается с аллергеном. Возникают симптомы аллергии, которые охватывают различные области тела: кожу, в органы дыхания, нервную систему и органы пищеварения. Расстройство пищеварения после еды конкретных продуктов не всегда является аллергией. Эти реакции могут быть пищевой гиперчувствительностью или непереносимостью. Они также могут быть симптомами других, более серьезных заболеваний пищеварительной системы.
Около 90% случаев пищевой аллергии вызваны пшеницей, арахисом, орехами, молоком, яйцами, моллюсками, соей и рыбой. Многие другие продукты могут стать причиной пищевой аллергии или реакции гиперчувствительности, например ягоды, фрукты, помидоры, кукуруза и некоторые сорта мяса. Мигрень может быть связана с чувствительностью к химическим веществам, содержащимся в красном вине, мясных деликатесах, выдержанных сырах, и танином, содержащимся в чае.
Обычно, когда у ребенка аллергия на один продукт питания определенной группы, он скорее всего отреагирует и на другие продукты в этой пищевой группе. Например, если ребенок чувствителен к одному виду рыбы, он также может быть чувствителен и к другим видам. Это называется перекрестной реактивностью.
Каждый год около 200 детей и взрослых в США умирают от связанной с пищевыми продуктами анафилаксии – тяжелой аллергической реакции, которая вызывает отек горла и бронхиальных путей, шок и резкое падение артериального давления.
Генетика также играет важную роль в развитии пищевой аллергии. Если один из родителей страдает этой патологией, риск ребенка заболеть повышается в два раза. Если оба родителя имеют пищевой аллергией, то риск еще выше. У ребенка, однако, может быть аллергия на совершенно другую пищу от той, к которой чувствителен родитель.
Причины
Аллергии вызваны реакцией иммунной системы на специфическую пищу.
Пищевую непереносимость часто относят к пищевой аллергии, хотя развиваться она может по другому принципу. В этих случаях желудочно-кишечный тракт реагирует на определенную составляющую продукта, например, белок или сахар. В результате возникает вздутие живота, расстройство желудка, диарея, тошнота или рвота. Часто эта реакция обусловлена обсеменением пищи бактериями, а не истинной аллергией на пищу. В других случаях реакция ребенка связана с основной патологией пищеварительной системы, например, синдромом раздраженного кишечника, который является хроническим заболеванием.
Некоторые дети могут не иметь специфический фермент, необходимый для метаболизма определенных продуктов. Около 10 процентов всех взрослых и детей старшего возраста имеют непереносимость лактозы. Есть две формы непереносимости лактозы: врожденная и приобретенная. Наследственная форма (аутосомно-рецессивная) этой патологии является чрезвычайно редким и тяжелым заболеванием. Данная патология не опасна для жизни, однако может доставить пациенту дискомфорт. Чаще наблюдается у афроамериканцев. Иногда дети, а бывает и взрослые, имеют переходную форму дефицита лактозы, которая развивается после эпизода диареи.
Дети с непереносимостью лактозы имеют дефицит лактазы, которая обеспечивает усвоение молока и молочных продуктов. Некоторые дети могут пить молоко, которое имеет в своем составе ацидофильные бактерии. Эти бактерии разрушает лактозу, или молочный сахар. Некоторые дети с непереносимостью лактозы не могут пить цельное молоко, но употребляют сыр и обезжиренный кефир в небольших количествах. Такое состояние отличается от истинной аллергии на молоко, при которой даже в небольшом количестве любой молочный продукт будет вызывать реакцию.
Некоторые дети могут не переносить пищевые красители, добавки и консерванты. Среди них имеет значение желтый краситель № 5, который может вызывать крапивницу, и глутамат натрия, способный привести к головной боли и боли в груди. Сульфиты, другая добавка, могут явиться причиной астматических и даже анафилактоидных реакций. Сульфиты являются консервантами, используемые в винах, морепродуктах и безалкогольных напитках. Иногда их добавляют в свежие фрукты и салаты для поддержания их свежего вида, в красное мясо, чтобы предотвратить его потемнение, и даже в уже готовые салаты. Сульфиты обозначаются на этикетках как сульфит натрия, бисульфит натрия, калия бисульфит, диоксид серы и калия метабисульфит.

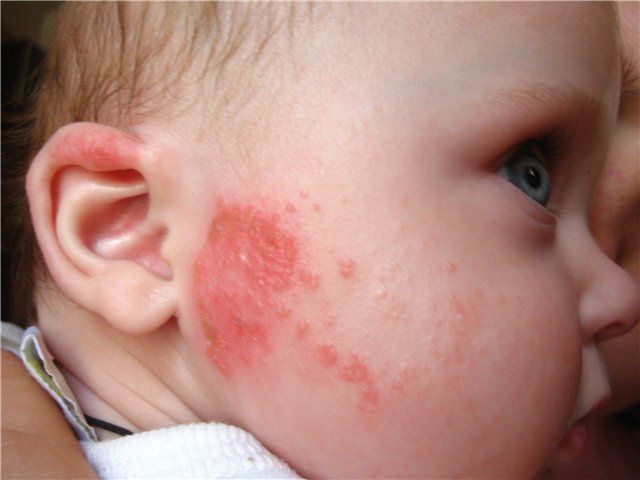
Сыпь при пищевой аллергии
Симптомы
Пищевые аллергии и гиперчувствительность может сопровождаться широким спектром симптомов, связанных с кожей, дыхательными путями и нервной системой. У детей могут проявиться слезящиеся глаза, насморк и чихание.
Сыпь может появиться на определенной части тела, или может быть широко распространенной. Иногда возникает отек глаз, губы и / или язык.
У разных пациентов симптомы нередко варьируют, даже если определяется чувствительность к одному и тому же продукту. Однако отмечено, что орех и моллюски являются самым распространенными триггерами анафилаксии. Тем не менее, анафилаксия не ограничивается этими причинами. IgE-опосредованные аллергические реакции могут прогрессировать до других аллергических симптомов.
Симптомы также различаются по своей интенсивности. У одного ребенка может быть умеренная сыпь на предплечьях, если он съел большое количество клубники. В то же время у другого ребенка от небольшого ее количества возникает распространенная выраженная сыпь.
В подавляющем большинстве случаев симптомы возникают уже в течение нескольких часов после потребления пищевого аллергена. Реакции непереносимости лактозы могут проявиться несколько позже.
Анафилактический шок является крайней реакцией на пищу, как правило, на арахис и орехи. Реакция сопровождается отеком горла и бронхиальных путей, падением артериального давления, шоком и даже смертью. Ребенку с анафилаксией необходимо оказать помощь в самые краткие сроки.
При любых проявлениях аллергии необходимо показаться врачу. Особое внимание уделяется пищеварительным симптомам, не менее важными являются неврологические симптомы, особенно головная боль.
Заложенность носа. Кал зеленого цвета. Кашицеобразный стул. Колебания веса. Понос (диарея). Рвота. Тошнота. Тошнота после еды. Эозинофилия.
Диагностика
При первых проявлениях аллергии необходимо идентифицировать аллергена пищи, что позволит исключить его из рациона как можно раньше.
Кожные аллергологические тесты представляют собой серию уколов на коже ребенка при помощи пластикового аппликатора, который содержит аллерген в концентрированном виде. Пищевая аллергия диагностируется, если кожа ребенка реагирует папулой или покраснением. Кожные аллергологические тесты для пищевых продуктов (не для аэроаллергенов) имеют высокую частоту ложно-положительных ответов, то есть, тест может быть положительным, но ребенка не является истинно аллергиками, или не имеют симптомов. Этот тест не используется у детей с тяжелой анафилактической реакции или широко распространенной экземой.
Аллерголог может также провести эксперимент для выявления аллергии. Ребенок принимает подозреваемый продукт в возрастающих количествах, чтобы увидеть, какая реакция происходит.
Один из тестов аллергологи называют RAST (Radio-Allergo-Sorbent Test). Он измеряет количество антител IgE в крови, который производится на некоторых известных пищевых аллергенов. Как и кожный аллерготест , RAST и другие тесты на антитела имеют высокий уровень ложно-положительных результатов.
Так же врачи рекомендуют ограничения в диете. Основной рацион при этом представляет собой серию продуктов, которые не являются триггерами аллергии. Эта диета состоит из продуктов, таких как баранина, мясо птицы, рис, овощи и все фрукты, кроме цитрусовых и ягод. Каждую неделю в рацион вводят один новый продукт. Реакцию пациенте еженедельно записывают. Если у ребенка нет реакции, продукт считается безопасным и может оставаться в рационе. Если есть реакция, данный продукт исключается из рациона.
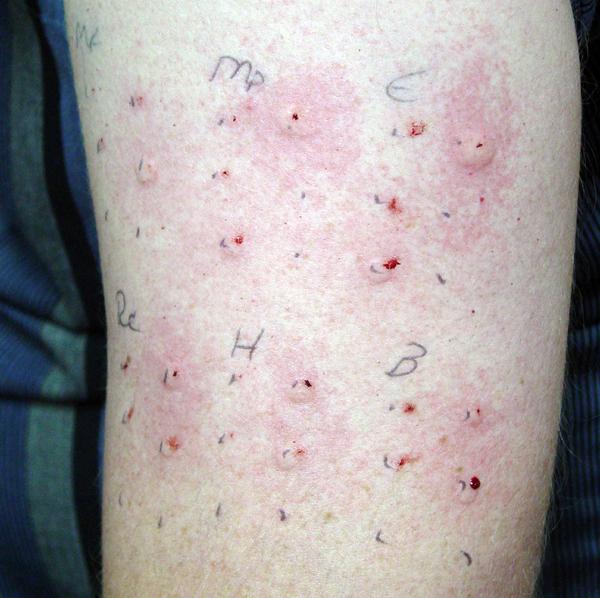
Кожный аллергологический тест
Дифференциальная диагностика
Кожные высыпания или крапивницу необходимо дифференцировать от кори и других инфекционных болезней.
Лечение
Только для лечения IgE-опосредованных реакций на пищевые продукты целесообразно исключение продукта из рациона. Эти реакции, а также реакции непереносимости, не реагируют на десенсибилизацию. У всех аллергиков с так называемыми IgE опосредованными реакциями должна быть при себе «эпи-ручка» (шприц с эпинефрином).
Обычно детям хочется съесть именно тот продукт, на который у него аллергия. Когда ребенок находится на элиминационной диете, наблюдается тяга именно к таким продуктам.
Некоторые врачи назначают антигистаминные препараты, чтобы помочь уменьшить симптомы. Однако следует помнить, что эти препараты предназначены для использования в случае проявления симптомов аллергии, а не для длительного периода пользования.
Ликвидация одного продукта никак не повлияет на его развитие. Существует достаточное разнообразие продуктов, которые являются взаимозаменяемыми. Некоторым пищевым продуктам, однако, может быть трудно найти замену. Особенно трудно заменить пшеницу, хотя хлеб, макароны, кондитерские изделия и продукты, приготовленные из овсяной и рисовой муки являются хорошими заменителями.
Дети, как известно, в большинстве случаев «перерастают» аллергию на молоко. Исчезновение аллергии на яйца не так высок, как и для аллергии на молоко. Чувствительность к пшенице и сое также может уменьшиться или вовсе исчезнуть. Аллергия на арахис, морепродукты и другие продукты, которые могут привести к анафилаксии, обычно остается у ребенка на протяжении всей жизни.
Профилактика
Если оба родителя страдают пищевой аллергией, следует принимать меры предосторожности, чтобы свести к минимуму риск заболеть для ребенка. Перед родами и во время кормления грудью мать может ограничить воздействие ребенка на аллергены, не употребляя известные продукты -аллергены в пищу. Грудное вскармливание задерживает начало аллергии, но не предупреждает ее. Секреторные IgA в грудном молоке борятся с инфекцией, но не уменьшает риск развития аллергии.
Твердые продукты медленно вводят в рацион ребенка в возрасте 4-6 месяцев. Первый прикорм должен состоять из продуктов, которые обычно не вызываю аллергию – фрукты (кроме цитрусовых фруктов и ягод), овощей и риса. Раннее введение высоко аллергенных продуктов может вызывать у ребенка реакцию, но это спорно. Рекомендуется, чтобы родители избегали кормления ребенка высоко аллергенными продукты до трех лет, если это возможно. Список высоко аллергенные продукты включает орехи, арахис, рыбу, моллюски и яйца. Цельное коровье молоко не дают в течение первого года жизни.
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Пищевая аллергия — регулярно возникающие симптомы непереносимости определённых пищевых продуктов обусловленные реакциями гиперчувствительности. Истинную пищевую аллергию выявляют примерно у 2% взрослых и 4% детей.
Код по международной классификации болезней МКБ-10:
- T78.0 Анафилактический шок, вызванный патологической реакцией на пищу
- T78.1 Другие проявления патологической реакции на пищу
- T78.4 Аллергия неуточненная
Причины
Этиология • Аллергическую реакцию может вызвать любой пищевой продукт. Наиболее часто аллергию вызывают так называемые облигатные аллергены •• коровье молоко •• яичный белок •• рыба (аллергены рыбы при кулинарной обработке могут попадать в воздух, вызывая респираторные синдромы — от ринита до приступов бронхиальной астмы) •• моллюски •• а также: арахис, лесные орехи, яблоки и др. • Аллергию на пищевые продукты часто наблюдают у больных поллинозом при аллергии к пыльце соответствующих растений: пыльца лещины — лесные орехи, семена подсолнуха, халва; пыльца культурных злаков (пшеница, рожь, овёс) — мука и крупы, хлопья и т.д. • Некоторые продукты могут вызвать псевдоаллергические реакции. Причины: •• Наличие в продуктах веществ, способных напрямую вызывать высвобождение гистамина из тучных клеток (гистаминолибераторы): шоколад, клубника, моллюски, некоторые виды рыбы (тунцовые), помидоры, яйцо, шпинат, некоторые пищевые добавки •• Наличие в продуктах гистамина или других подобных веществ: шоколад, моллюски, бананы, томаты, некоторые виды рыбы (тунцовые, скумбрия), отдельные сорта вин, клубника, перец • Реакция на некоторые продукты (мясо птицы, молоко) у больных с лекарственной аллергией может быть связана с наличием в них антибиотиков.
Факторы риска • Атопический фенотип • Сопутствующие заболевания ЖКТ (патология печени и желчевыводящих путей, дисбактериоз кишечника).
Симптомы (признаки)
Клинические проявления
• Кожные проявления пищевой аллергии — наиболее часто. Представлены широким спектром реакций: от острой крапивницы до различных форм высыпаний •• Типичные — крапивница, отёк Квинке, атопический дерматит (чаще у детей) •• Редкие — аллергический контактный дерматит •• Герпетиформный дерматит — возникает у детей в возрасте от 2 до 7 лет, проявляется зудящей полиморфной сыпью и признаками глютенчувствительной энтеропатии. См. Дерматит герпетиформный.
• Поражения ЖКТ •• Симптомы в виде тошноты, рвоты, диареи, болей в животе различной локализации могут возникать как изолированно, так и в сочетании с другими проявлениями (кожные проявления или бронхоспазм) •• Эозинофильный гастрит характеризуется эозинофильной инфильтрацией всех слоёв желудка, отёком, полнокровием слизистой оболочки ••• Чаще поражается антральный отдел желудка ••• Течение рецидивирующее ••• Проявляется болями в животе, тошнотой, рвотой через несколько минут (в среднем через 20 мин) после приёма пищи. Боли обычно интенсивные, но кратковременные •• Аллергический энтерит может протекать в острой и хронической формах ••• Острая форма чаще возникает у детей, особенно первых месяцев жизни при непереносимости коровьего молока. Появляются рвота, слизистый стул, иногда с кровью, возможны подьём температуры тела, судороги и даже потеря сознания ••• В менее острых случаях энтерит проявляется учащением стула, коликообразными болями в животе и иногда вздутием кишечника •• Синдром мальабсорбции нередко сочетается с аллергией к коровьему молоку, яйцам, пшенице, сое. Он проявляется стеатореей или хронической диареей, замедлением роста и прибавки массы тела. При исследовании кала выявляют повышенное содержание жиров и непереваренных волокон •• Целиакия (глютеновая энтеропатия, глютеновая болезнь) проявляется синдромом мальабсорбции, возникающим при употреблении белков зерновых культур — пшеницы, ржи, овса, ячменя. Характерно поражение проксимального отдела тонкой кишки. Клинические проявления типичны для синдрома мальабсорбции любого другого происхождения. См. Целиакия •• При пищевой аллергии часто поражаются слизистые оболочки полости рта ••• Отёк губ, языка, слизистой оболочки ротовой полости ••• Возможно развитие афтозного стоматита или гингивита ••• Часто, особенно у детей младшего возраста отмечаются экзематозные хейлиты (экзематозная сыпь вокруг рта и побледнение красной каймы губ), иногда в сочетании с перианальным дерматитом.
• Респираторные •• Типичные ••• Аллергический ринит ••• Бронхиальная астма •• Редкие — инфильтраты в лёгких.
• Неврологические •• Мигренеподобные головные боли •• Гиперкинезы.
• Системные •• Анафилаксия •• Васкулит.
Диагностика
Диагностика • Тщательный сбор аллергологического и пищевого анамнеза позволяет выявить взаимосвязь появления симптомов и употребления того или иного пищевого продукта • Постановка кожных проб с пищевыми аллергенами — для подтверждения диагноза IgE – опосредованной реакции гиперчувствительности немедленного типа • Радиоаллергосорбентный тест предназначен для выявления специфических АТ (IgE) к Аг определённых продуктов • Наиболее достоверно для подтверждения пищевой аллергии ведение «пищевого дневника», а также проведение элиминационного и провокационного тестов •• Ежедневно регистрируют наличие симптомов и их связь с употреблением определённых продуктов (пищевой дневник) •• Элиминационный тест: пищевой продукт удаляют из диеты на 1–2 нед •• Если симптоматика на фоне ограничения диеты исчезает либо возникает заметное улучшение, под наблюдением врача проводят пероральную пищевую провокационную пробу. Большинство аллергических реакций возникает в течение 0, 5–2 ч после провокации, хотя возможны реакции, возникающие через 12–24 ч.
Лечение
Лечение • Элиминационные диеты. Исключение предположительно аллергенного пищевого продукта — наиболее эффективный способ лечения пациентов с пищевой аллергией. При наличии в семье больного бронхиальной астмой с аллергией к рыбе недопустимо приготовление рыбных блюд в связи с возможностью попадания аллергенов в воздух • Пациентам с выраженной аллергической реакцией в анамнезе необходимо избегать употребления аллергенного продукта; рекомендовано всегда иметь при себе эпинефрин для самостоятельного введения при случайном употреблении продукта и предупреждения риска развития анафилактической реакции • Иммунотерапия (гипосенсибилизация) • Симптоматическое лечение — см. Крапивница, Отёк ангионевротический, Дерматит атопический, Анафилаксия • Лечение сопутствующей патологии ЖКТ.
Течение и прогноз. У большинства детей реакции на пищевые продукты проходят к 2–4 годам, истинная пищевая аллергия сохраняется на многие годы, иногда на всю жизнь. Возможно повторное введение пищевого продукта в рацион (с осторожностью). Взрослым показано пожизненное исключение из рациона аллергенного пищевого продукта.
МКБ-10 • T78.0 Анафилактический шок, вызванный патологической реакцией на пищу • T78.1 Другие проявления патологической реакции на пищу • T78.4 Аллергия неуточнённая
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики “Аллергия пищевая”.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Аллергическая энтеропатия.

Аллергическая энтеропатия
Описание
Аллергическая энтеропатия. Это воспалительное заболевание тонкого кишечника аллергической природы, возникающее при проникновении в организм антигенов, вызывающих чрезмерную, повышенную реакцию иммунной системы. Чаще всего болезнь развивается у детей раннего возраста. Аллергическая энтеропатия проявляется диареей, вздутием живота, кишечными коликами, срыгиванием, недостаточной прибавкой веса. Диагностика включает осмотр педиатра и аллерголога-иммунолога, проведение лабораторных анализов и аллергологических проб, исследование кишечника. Лечение заключается в прекращении контакта с аллергеном, назначении гипоаллергенной диеты, антигистаминных средств.
Дополнительные факты
Аллергическая энтеропатия (гастроинтестинальная форма пищевой аллергии) – поражение слизистой оболочки тонкой кишки при попадании в желудочно-кишечный тракт аллергенов. Чаще всего заболевание возникает у детей раннего возраста и связано с появлением повышенной чувствительности к белкам коровьего молока, сои и других продуктов, используемых при введении прикорма и переходе от грудного вскармливания к искусственному.
Распространенность пищевой аллергии среди детей в возрасте до 3 лет составляет около 6-8%, в 10-15 лет – 3-4%. При этом повышенная чувствительность к белку коровьего молока выявлена у 2-2,5% детей раннего возраста, к куриному белку – у 1-1,5%. Как правило, наряду с аллергической энтеропатией у детей отмечаются признаки аллергического поражения других органов и систем (кожных покровов, дыхательных путей и тд ).

Аллергическая энтеропатия
Причины
Известно более 170 продуктов, которые при проникновении в желудочно-кишечный тракт способны вызвать появление гастроинтестинальной формы пищевой аллергии (аллергической энтеропатии), причем их аллергическая активность обусловлена наличием животных или растительных белков, гликопротеидов, реже полипептидов.
У детей в возрасте до года аллергическая энтеропатия в большинстве случаев обусловлена повышенной чувствительностью к белку коровьего молока, в котором содержится более десяти антигенов, из которых наибольшую активность имеют αS1-казеин и γ-казеин. У детей школьного возраста и взрослых развитие аллергических реакций с поражением кишечника чаще встречается при употреблении белка куриного яйца, рыбы и морепродуктов. Реакция иммунной системы нередко возникает на поступающие в организм пищевые волокна растительного происхождения: пшеницу, рожь, овсяную, гречневую и рисовую крупу, сою, а также некоторые овощи (морковь, сельдерей, томаты) и фрукты (бананы, цитрусовые).
В развитии пищевой аллергии у детей и взрослых несомненна существенная роль наследственной предрасположенности. Об этом свидетельствует наличие аллергических заболеваний у родственников больного, а также часто встречающиеся у пациента общие проявления аллергии с поражением кожи, бронхолегочной системы и выявление повышенной чувствительности не только к пищевым продуктам, но и к пыльце растений, домашней пыли, медикаментам и другим аллергенам.
В возникновении аллергической энтеропатии играет роль и снижение барьерной функции ЖКТ (из-за ферментативной недостаточности), нарушение выработки IgA. Развивающиеся при проникновении в желудочно-кишечный тракт пищевых антигенов аллергические реакции могут быть IgE-опосредованными, не-IgE-опосредованными, иммунокомплексными и клеточно-опосредованными. Для аллергического поражения кишечника характерны не-IgE-опосредованные (при проктоколите) и клеточно-опосредованные (при аллергической энтеропатии) реакции.
Симптомы
Аллергическая энтеропатия проявляется как местными признаками поражения желудочно-кишечного тракта (рвота, кишечная колика, диарея), так и различными внекишечными проявлениями аллергии (атопический дерматит, экзема, бронхиальная астма). Выраженность проявления тех или иных клинических симптомов заболевания будет отличаться в зависимости от возраста пациента.
У детей раннего возраста аллергическое поражение кишечника проявляется схваткообразными болями в животе по типу кишечной колики, срыгиваниями и рвотой, вздутием живота, жидким стулом 5-6 раз в сутки. Иногда могут возникать кишечные кровотечения с изменением цвета кала. Нарушается общее состояние ребенка: появляется беспокойство, общая слабость, бледность кожных покровов, расстройство сна, аппетита, гипотрофия. Нередко аллергическая энтеропатия в этом возрасте сопровождается кожными проявлениями по типу атопического дерматита (сухая поврежденная кожа, полиморфная сыпь).
Своевременная элиминация аллергена из рациона приводит к прекращению симптоматики через 2-3 суток. Если аллергическое поражение ЖКТ обусловлено повышенной чувствительностью к казеину коровьего молока, проявления энтеропатии обычно исчезают к 2-3 году жизни даже при регулярном употреблении молочных продуктов.
Запор. Метеоризм. Понос (диарея). Рвота. Тошнота. Эозинофилия.
Диагностика
Клинические проявления аллергической энтеропатии неспецифичны и встречаются при гастроэнтеритах и энтероколитах различной этиологии (в том числе, вызванных инфекционными агентами вирусной и бактериальной природы, гельминтами, простейшими, алиментарными факторами, отравлениями химическими веществами, несъедобными и ядовитыми продуктами). Чтобы установить правильный диагноз, необходимо тщательно собрать аллергологический анамнез, провести клинический осмотр пациента (консультация гастроэнтеролога, аллерголога-иммунолога), выполнить необходимые лабораторные и инструментальные исследования.
Анализ аллергологического анамнеза позволяет выявить наличие наследственной отягощенности (аллергические заболевания у родственников). Как правило, у больного ребенка наблюдались ранее или присутствуют на момент осмотра кожные или респираторные симптомы аллергии. Появление клинических признаков аллергической энтеропатии (боли в животе, рвота, диарея) связано с поступлением в организм пищевого аллергена (коровье молоко, яйца, рыба, арахис и пр. ). Состояние значительно улучшается после исключения проблемного пищевого продукта из рациона.
При лабораторном исследовании в общем анализе крови обнаруживается эозинофилия (увеличение количества эозинофилов). Анализ кала (копрограмма) позволяет выявить повышенное содержание эритроцитов, эозинофилов, нейтрофилов. Гистологическое исследование биоптатов слизистой тонкого кишечника обнаруживает признаки воспаления (отек и кровоизлияния), инфильтрацию собственной пластинки лимфоцитами, тучными и плазматическими клетками. В ряде случаев выявляется частичная атрофия ворсинок. При проведении специфического аллергологического исследования определяется содержание общего IgE, а также специфических IgE и IgG, используются кожные аллергопробы с набором пищевых аллергенов,.
Дифференциальная диагностика
Дифференциальная диагностика при аллергической энтеропатии проводится, прежде всего, с глютеновой энтеропатией, при которой отсутствуют внекишечные проявления аллергии, обнаруживаются антиглиадиновые IgA-антитела и антитела к трансглутаминазе.
Лечение
Лечебные мероприятия при аллергической энтеропатии включают элиминацию аллергена и назначение гипоаллергенной диеты, применение антигистаминных и противовоспалительных средств, энтеросорбентов, ферментов и мембраностабилизаторов, симптоматическое лечение отдельных проявлений заболевания.
Если проводится грудное вскармливание, необходимо составление строгой гипоаллергенной диеты для матери с исключением потенциальных пищевых аллергенов и индивидуально непереносимых продуктов. Детям, находящимся на искусственном вскармливании, назначаются специальные лечебные смеси с сывороточными и казеиновыми белковыми гидролизатами, а также смеси на основе козьего молока. Сроки введения прикорма детям с аллергической энтеропатией отодвигаются до 5-6 месяца жизни, при этом используются гипоаллергенные каши (гречневая, рисовая, кукурузная), односоставные овощные пюре, мясо (телятина, конина, свинина, кролик, индейка). От коровьего молока, творога, рыбы и яиц на первом году жизни полностью отказываются, арахис исключают до трех лет. Дети старшего возраста и взрослые соблюдают индивидуально подобранную гипоаллергенную диету на протяжении не менее шести месяцев.
Из антигистаминных средств на первом году жизни рекомендуется использование диметиндена (в каплях), хлоропирамина (в таблетках), цетиризина (в каплях), а также кетотифена. С года можно использовать лоратадин, а с шести лет – фексофенадина гидрохлорид и эбастин. Энтеросорбенты, как правило, применяется в течение одной-двух недель в период обострения. По показаниям назначаются ферменты (панкреатин), препараты, содержащие бифидо- и лактобактерии, симптоматические средства (пеногасители, противорвотные).
Профилактика аллергической энтеропатии заключается в соблюдении беременной и кормящей матерью гипоаллергенной диеты, грудном вскармливании до 4-6 месяца жизни, введении прикорма ребенку не ранее четвертого месяца жизни, исключении из рациона потенциальных аллергенов в более старшем возрасте и у взрослых.
Источник
