Посткоагуляционный синдром шейки матки что это
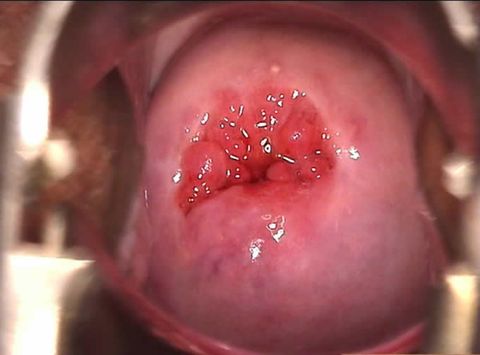
Рубцовые изменения (деформация) шейки матки (РДШМ) проявляются наличием рубцов на шеечных тканях. Заболевание достаточно распространено и встречается более чем у половины женщин.
По международной классификации МКБ-10 патология имеет код №88.8. Шеечная деформация, сопровождающаяся наличием старых разрывов и спаек, имеет код №88.1
Причины появления рубцовых изменений шейки матки
- Врождённые рубцовые изменения. Это состояние часто сочетается с неправильным развитием других репродуктивных органов, а иногда – всей тазовой области.
- Тяжёлые роды, вызванные рождением крупного ребенка, неправильным положением плода в матке, перенашиванием, слабой родовой деятельностью, при которой приходится извлекать ребёнка с помощью хирургического инструментария.
- Различные медицинские манипуляции. Современные лечебные технологии значительно снижают риск такого осложнения.
Как и почему возникают рубцы на шейке матки
При нарушении процесса заживления в зоне разрывов появляется грубая и плохо растяжимая соединительная ткань. Поэтому это практически всегда сопровождается рубцовыми изменениями шейки, а иногда и всей нижней части половых путей.
Ткани могут срастись в виде лоскутов – в этом случае сформируется эктропион – выворот шейки. При этом осложнении слизистая цервикального канала, которая должна находиться внутри матки, оказывается снаружи. В неподходящей среде половых путей она быстро воспаляется и начинает кровоточить. Женщину беспокоят кровянистые или обильные сукровичные выделения, а также дискомфорт в интимной зоне.
Зачастую появление рубцовой ткани вызвано неправильным поведением пациентки в послеоперационном и послеродовом периодах. Такое осложнение нередко возникает у женщин, которые нарушают предписания врача – подвергают организм физическим нагрузкам, слишком рано возобновляют интимные отношения, занимаются самолечением.
В этом случае восстановление тканей нарушается, что приводит к рубцовым изменениям и незажившим разрывам.
Чем опасны рубцовые изменения шейки матки
Чтобы понять опасность такого состояния, нужно представить расположение и строение шейки матки. Эта часть органа выступает в половые пути и имеет длину примерно 3–4 см. Внутри нее проходит цервикальный канал, через который вытекают менструальная кровь и маточные выделения, а во время родов выходит плод. Этот проход ограничен двумя губами – верхней и нижней. У рожавших женщин шеечное отверстие – маточный зев – имеет щелевидную форму, а у нерожавших – точечную или полукруглую.
В норме цервикальный канал сомкнут и закрыт слизистой пробкой. Это предохраняет матку, придатки и трубы от проникновения инфекции из половых путей.
Во время беременности это отверстие остается закрытым практически до самых родов. Это предохраняет от проникновения инфекции внутрь матки и дает возможность женщине выносить ребенка.
Сбоку шейка матки соединена с влагалищем при помощи специальных соединений (сводов) – короткого переднего, более глубокого заднего и двух боковых. Такое строение обеспечивает оптимальное функционирование матки.
При рубцовых изменениях вся эта система рушится. Неэластичные рубцы не дают цервикальному каналу сомкнуться, и он остаётся открытым – зияющим. В результате в маточную полость попадают микроорганизмы, что приводит к воспалительному процессу – эндометриту. В дальнейшем инфекция проникает в глубокие маточные слои. Возникает воспаление маточных мышц – метрит – и окружающих орган тканей – параметрит и периметрит.
Воспалительный процесс с матки переходит на маточные трубы, приводя к их непроходимости. У женщины может возникнуть внематочная беременность и развиться бесплодие.
Рубцы деформируют маточные своды, что ведет к появлению неприятных ощущений во время интимной близости. Поскольку семенная жидкость в норме должна попадать в задний свод, а оттуда – в шейку матки, рубцовые изменения способствуют развитию бесплодия.
Однако даже если беременность наступит, выносить её будет сложно. При этой патологии часто возникает истмико-цервикальная недостаточность, при которой ткани шейки и перешейка матки не выдерживают вес растущего ребенка, что вызывает преждевременные роды.
У таких женщин возникают и проблемы с контрацепцией – при этом нарушении невозможно установить внутриматочную спираль или использовать цервикальные колпачки.
Постоянное раздражение несросшихся краев тканей приводит к воспалительному процессу, на фоне которого развиваются эрозии, полипы и кисты. Часто возникают предраковые состояния лейкоплакия и эритроплакия, сопровождающиеся появлением белых и красных пятен на шейке. Всё это приводит к развитию рака шейки матки.
Воспалительные процессы в других областях репродуктивной системы также являются провоцирующим фактором для онкологических патологий.
Поэтому заболевание нужно лечить сразу после его обнаружения. Огрубевшие рубцы убираются сложнее «свежих». При запущенной форме болезни придётся долго лечить её последствия.
Степени рубцовых изменений шейки матки
- Первая – наружный зев не сомкнут и пропускает кончик пальца врача. Однако форма цервикального канала сохранена, а глубина разрывов не превышает 2 см. Имеются признаки выворота тканей – эктропиона.
- Вторая – шейка матки расщеплена, на ней имеются старые разрывы. Губы шейки матки разделены, цервикальный канал вывернут.
- Третья – на шейке имеются глубокие разрывы, доходящие до влагалищных сводов. Из-за разрывов наружный зев практически невозможно определить. Имеются признаки воспалительного процесса.
- Четвёртая – тяжёлая форма, сопровождающаяся глубокими разрывами и неполноценностью шейки, приведшими к нарушению работы мышц тазового дна и выраженному воспалению.
Симптомы рубцовых изменений шейки матки
В легких случаях женщина жалуется на обильные выделения и рецидивирующие воспаления органов малого таза.
В более тяжелых случаях возникают жалобы на боли внизу живота, пояснице, крестцовой области, усиливающиеся при поднятии тяжестей, половых контактах и во время менструации. Присоединение инфекции вызывает обильные мутные гнойные или кровянистые бели.
Раздражение гнойными выделениями половых путей приводит к зуду и жжению. Вялотекущая инфекция вызывает регулярный подъем температуры до 37.2-37.5 градусов. Возможно развитие тяжелого воспалительного процесса, сопровождающегося высокой лихорадкой, ухудшением общего состояния, сильными болями внизу живота. Часто наблюдаются бесплодие и невынашивание.
Диагностика рубцовых изменений шейки матки
Рубцы на тканях органа видны во время гинекологического исследования. Однако для более детального осмотра применяется кольпоскопия – процедура, во время которой шеечную область осматривают с помощью прибора кольпоскопа, снабженного источником света и системой оптики. Это дает возможность выявить все имеющиеся нарушения и патологии.
Женщине проводится УЗИ малого таза, во время которого врач выявляет состояние матки и яичников. Берутся мазки с шеечной поверхности на предраковые и раковые патологии для исключения начавшегося злокачественного перерождения.
Лечение рубцовых изменений шейки матки
Основное лечение этой болезни – хирургическое, во время которого врач иссекает рубцы и восстанавливает физиологическую форму этой части органа.
При наличии эрозий, эктропиона, кист, других патологий проводится их лечение с помощью лазера, радионожа, фотодинамического метода (воздействия светом).
При сочетании предраковых патологий и обширных рубцов осуществляется конизация – удаление конусообразного участка шеечной ткани с захватом цервикального канала и области вокруг него.
После хирургического лечения назначаются ранозаживляющие препараты, противовоспалительные средства и витаминные комплексы, позволяющие ткани быстро восстановиться. При наличии инфекции показаны антибиотики.
Специалисты по патологиям шейки матки Университетской клиники, в арсенале которых имеются современные методы пластической гинекологии, а также другие способы лечения, могут устранить рубцовые изменения на шейке матки даже в достаточно сложных случаях. Своевременное лечение позволит предотвратить осложнения этой патологии.
Поделиться ссылкой:
Источник

Заболевания шейки матки делятся на фоновые, предраковые (дисплазии) и рак. Часть из них, в том числе дисплазии и ранняя стадия рака, протекают бессимптомно. При этом онкологический процесс развивается медленно, и полностью излечим на ранних стадиях.
Чтобы вовремя обнаружить патологию и начать лечение необходимо проходить регулярные профилактические осмотры у гинеколога.
Строение органа
Шейка матки – это орган, который соединяет матку с влагалищем. Имеет цилиндрическую форму: во внутренней части проходит канал, один конец которого располагается во влагалище, а второй выходит полость тела матки.
Слизистая оболочка канала представляет собой слой цилиндрического эпителия. А его влагалищный отдел выстлан многослойным плоским эпителием – такой же тип ткани покрывает само влагалище.
Переходная зона (зона трансформации) – это место, где область цилиндрических клеток цервикального канала переходит в зону многослойного плоского эпителия. Именно в зоне трансформации, чаще всего, развивается рак.
Заболевания шейки матки – классификация
Фоновые заболевания (не склонные к озлокачествлению):
- эктопия;
- лейкоплакия без атипии;
- новообразования – полипы, кондиломы.
Предраковые:
- три стадии дисплазий;
- лейкоплакия с атипией;
- эритроплакия с атипией.
Рак. Имеет IV стадии.
Эктопия шейки матки

Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
Лейкоплакия шейки матки
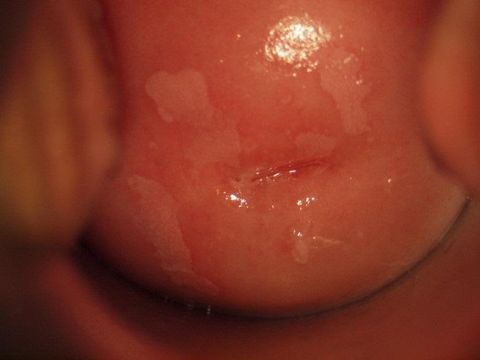
Это заболевание, для которого характерно патологическое уплотнение клеток многослойного эпителия. На стенках слизистой оболочки появляются плотные ороговевшие участки, которые визуально выглядят как сероватые или белые бляшки.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Эритроплакия шейки матки
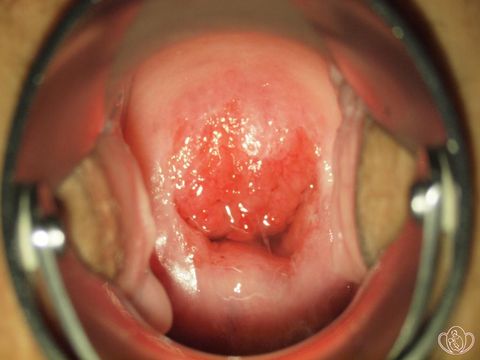
Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
Диагностика:
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Дисплазии
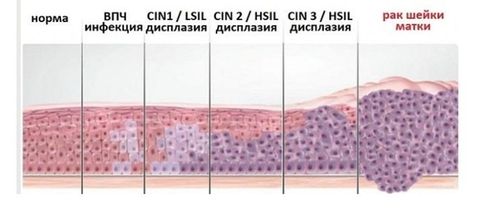
Атипичные изменения в структуре плоскоклеточного эпителия называют дисплазией шейки матки. Это состояние относится к предраковым.
Дисплазия имеет 3 степени тяжести:
I степень – обнаруживается незначительная атипия клеток эпителия. Патологизированный слой распространен менее, чем на 1/3 толщины стенок шейки матки.
I степень – средняя степень изменения клетки. Атипичный слой занимает половину и более толщины стенок органа.
III степень – значительная клеточная патология, которая распространена на ⅔ толщины канала.
Дисплазии прогрессируют относительно медленно и способны к полному излечению при своевременной диагностике.
На первой стадии гинеколог может занять выжидательную позицию с периодическим контролем заболевания – зачастую организм женщины справляется с легкой атипией сам.
На второй стадии назначают деструкцию пораженного участка различными методиками.
На третьей обычно выполняется конизация шейки матки.
Протекают дисплазии обычно бессимптомно, и могут быть обнаружены лишь благодаря специфическому анализу – цитологическому мазку (ПАП-мазок). Затем проводится кольпоскопия и обязательное гистологическое исследование образца пораженной ткани.
Рак шейки матки
Это распространенный вид рака с благоприятным прогнозом при ранней его диагностике. Однако на ранних стадиях болезнь никак себя не проявляет, и может быть обнаружена только при медицинском обследовании.
Первые признаки перехода онкологического процесса в инвазивную фазу – патологически обильные водянистые выделения. Затем появляются кровянистые выделения после полового акта или проведения пальпации.
На поздних стадиях возникают сильные боли в тазовой области, болезненное мочеиспускание и затруднения при дефекации. Влагалищные выделения приобретают неприятный запах.
Причины рака шейки матки – инфицирование вирусом папилломы человека (ВПЧ) типов: 16, 18, 31, 33, 35, 39.
Диагностика включает такие исследования:
- ПАП-тест;
- гистологическое исследование образца опухоли;
- анализ крови на ВПЧ;
- УЗИ, КТ или МРТ органов малого таза и других внутренних органов.
При необходимости могут быть назначены и другие виды обследования.
Злокачественная опухоль и ее стадия может быть диагностирована только по результатам гистологического анализа.
На ранней стадии болезни возможно проведение лечения с сохранением репродуктивной функции. В этом случае иссекают лишь пораженную область органа, сохраняя его в целом. Но при этом велика вероятность рецидива. Чаще практикуется полное удаление матки с придатками, тазовых лимфоузлов и верхней части влагалища. Также проводится химио- и радиотерапия.
Так как данный вид рака прогрессирует медленно, проходя три стадии дисплазий, задача женщины – не допустить этой болезни. Для этого достаточно лишь раз в году посещать гинеколога и сдавать ПАП-тест.
Источник
Диатермокоагуляция — прижигание патологических очагов на шейке матки с помощью электрического тока. Метод применяется давно и неплохо себя зарекомендовал.
Диатермокоагуляция шейки матки
Какие заболевания лечатся с помощью диатермокоагуляции шейки матки
- Истинные эрозии и псевдоэрозии (эктопии) – при этих заболеваниях, лечащихся с помощью диатермокоагуляции, на шеечной поверхности обнаруживаются измененные участки слизистой, состоящие из поврежденной или воспаленной ткани.
- Дисплазия – предраковое поражение, вызванное заражением папилломавирусом и сопровождающееся появлением светловатых очагов на шеечной поверхности. Диатермокоагуляция шейки матки предотвращает переход дисплазии в рак.
- Эктропион – поражение шейки, вызванное выворотом слизистой, возникающим, как правило, во время тяжелых родов. При его лечении диатермокоагуляция часто сочетается с хирургической пластикой.
- Лейкоплакия и эритроплакия – предраковые поражения шейки, вызванные возрастными изменениями и сопровождающиеся появлением белых или ярко-красных пятен на её поверхности.
- Различные образования на шейке матки – кисты, кондиломы, полипы.
С помощью диатермокоагуляции можно лечить даже начальную стадию рака – карциному in situ, при которой онкологический процесс ещё не вышел за границу слизистой оболочки. В этом случае прижигание сочетают с хирургическим методом.
Противопоказания
Основными противопоказаниями к применению диатермокоагуляции являются:
- Беременность – любой срок.
- Распространенный рак шейки матки.
- Инфекция половых путей.
- Менструация.
- Тяжелые нарушения свёртываемости крови.
Обследование перед электрокоагуляцией
Женщине перед процедурой назначаются следующие исследования:
- Видеокольпоскопия – осмотр шейки матки с помощью прибора кольпоскопа. Это устройство снабжено источником света и камерой, передающей полученное изображение слизистой на монитор. В результате врач видит очаги измененных тканей и может подобрать оптимальную технику удаления. Для этой цели в «Университетской клинике» используется современный видеокольпоскоп, дающий высокую степень детализации изображения.
- При необходимости проводится расширенная видеокольпоскопия. В этом случае шейку матки смазывают йодсодержащим раствором или слабоконцентрированной уксусной кислотой. После такой обработки очаги поражения становятся более заметными.
- При подозрении на онкологические процессы проводится УЗИ матки.
- Мазок на инфекции. При наличии инфекционных процессов процедура не проводится. В этом случае врачи «Университетской клиники» сначала осуществляют терапию инфекции, а потом уже лечат патологии шейки методом диатермокоагуляции.
- Мазок на цитологию – выявляет раковые, предраковые, воспалительные и другие поражения шейки. При необходимости делается гистологический анализ. Для этого с поверхности патологического очага берется небольшой кусочек ткани, который исследуется на клеточный состав.
Как проводится диатермокоагуляция шейки матки
Лучшее время для проведения процедуры – 5-7 день цикла. В этом случае женщина будет гарантированно не беременна, а шейка может зарасти до следующего менструального кровотечения.
Процедура проводится амбулаторно. Поскольку шейка матки практически не имеет нервных окончаний, боли во время диатермокоагуляции женщина не испытывает. Однако в случае неприятных или болезненных ощущений пациентка получает местное обезболивание.
Для проведения процедуры женщина ложится на гинекологическое кресло. Под ягодицы или бедро укладывают специальную железную пластину. Никаких неприятных ощущений присутствие пластины не вызывает. Она просто нужна для создания электрической цепи.
В половые пути вводится зеркало, позволяющее хорошо осмотреть шейку матки. Шеечная поверхность очищается от выделений и обрабатывается специальными растворами, убивающими микробов и делающими патологические очаги более заметными. Это позволяет максимально точно определить и убрать измененные ткани.
Затем с помощью тонких игольчатых и более широких шариковых электродов проводится прижигание патологических очагов. Под действием тока высокой частоты ткани нагреваются до температуры 80-100 градусов. Происходит распад белка, который приводит к гибели клеток в патологическом очаге. Электричество прижигает не только сами ткани, но и кровеносные сосуды, поэтому на месте воздействия не возникает кровотечения.
Современные аппараты для диатермокоагуляции работают намного лучше своих предшественников. Они снабжены различными электродами – шариковыми, точечными, игольчатыми и петлевыми, что позволяет не только прижигать, но и разрезать ткани бескровным методом. После окончания процедуры женщина сразу уходит домой.
Что происходит после диатермокоагуляции
Ожог тканей сопровождается выделением светлых прозрачных или слегка мутноватых жидких выделений. Это абсолютно нормальная реакция организма. При прижигании участка, содержащего сосуды, возможна кровянистая «мазня» или даже небольшое кровотечение, не превышающее по объему менструальное. Выделения, как правило, длятся не более двух-трех дней.
После диатермокоагуляции на шейке образуется корочка – струп, под которым происходит регенерация ткани. После его отпадения остается чистая слизистая, а в выделениях могут появиться коричневые кусочки или прожилки.
После заживления на шеечной поверхности часто остаются следы воздействия тока, а растяжимость тканей шейки может снизиться, что увеличивает риск родовых разрывов. Поэтому диатермокоагуляцию не применяют у нерожавших женщин и тех, кто планирует еще рожать.
Однако для рожавших пациенток, особенно для тех, кто больше не собирается обзаводиться потомством, такое лечение вполне приемлемо. Поэтому метод диатермокоагуляции широко применяется в гинекологии для лечения самых разных поражений шейки.
Чтобы не нарушить процесс восстановления слизистой, после процедуры нельзя:
- Поднимать тяжести.
- Жить половой жизнью.
- Спринцеваться и вводить в половые пути лекарства, не рекомендованные гинекологом.
- Купаться в ванной, речке, бассейне.
- Перегреваться, посещая баню, сауну, долго находясь на солнце.
- Подвергаться тяжелым физическим нагрузкам и заниматься спортом.
- Пользоваться тампонами для сбора выделений.
Нарушение этих рекомендаций может привести к осложнениям диатермокоагуляции – кровотечениям, удлинению срока заживления тканей, воспалительным процессам, инфицированию болезнетворными микробами.
После диатермокоагуляции нужно несколько раз показаться врачу, который посмотрит, как происходит процесс восстановления, и, если нужно, назначит дополнительные процедуры.
Гинекологи Университетской клиники осуществляют проведение диатермокоагуляции шейки матки любой сложности, а также процедуры, сочетающие хирургическое вмешательство и прижигание. В клинике можно пройти все этапы лечения – подготовку, процедуру и последующее восстановление.
Источник
