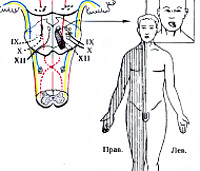
При альтернирующем синдроме мийяра гублера очаг находится в
1) При поражении отводящего нерва возникает паралич мышцы
1. верхней прямой
2. наружной прямой
3. нижней прямой
4. нижней косой
5. внутренней прямой
2) Мидриаз возникает при поражении
1. верхней порции крупноклеточного ядра глазодвигательного нерва
2. нижней порции крупноклеточного ядра глазодвигательного нерва
3. мелкоклеточного добавочного ядра глазодвигательного нерва (ядро Якубовича)
4. среднего непарного ядра
5. внутреннего ядра
3) Если верхняя граница проводниковых расстройств болевой чувствительности определяется на уровне Т10 дерматома, поражение спинного мозга локализуется
1. на уровне позвонка
2. Т6 или Т7
3. Т8 или Т9
4. Т9 или Т10
5. Т10 или Т11
6. Т11 или Т12
4) При центральном пирамидном параличе не наблюдается
1. гипотрофии мышц
2. повышения сухожильных рефлексов
3. нарушения функции тазовых органов
4. наличия патологических рефлексов
5. повышение мышечного тонуса по спастическому типу
5) Хореический гиперкинез возникает при поражении
1. Люисова тела
2. неостриатума
3. медиального бледного шара
4. чёрной субстанци
5. ядер вестибулярного комплекса
6) Волокна для нижних конечностей располагаются в тонком пучке задних канатиков по отношению к средней линии
1. латерально
2. медиально
3. вентрально
4. дорсально
5. проксимально
7) Волокна для туловища и верхних конечностей располагаются в клиновидном пучке задних канатиков по отношению к средней линии
1. латерально
2. медиально
3. вентрально
4. дорсально
5. дистально
8) Волокна болевой и температурной чувствительности (латеральная петля) присоединяются к волокнам глубокой и тактильной чувствительности (медиальная петля)
1. в продолговатом мозге
2. в мосту мозга
3. в ножках мозга
4. в зрительном бугре
5. в постцентральной извилине
9) Основным медиатором тормозного действия является
1. ацетилхолин
2. ГАМК
3. норадреналин
4. адреналин
5. дофамин
10) Основной афферентный путь от стриопаллидарной системы следует:
1. к передним рогам спинного мозга
2. к ретикулярной формации ствола
3. к таламусу
4. к моторной коре
5. к мозжечку
11) Неустойчивость в позе Ромберга при закрывании глаз значительно усиливается, если имеет место атаксия
1. мозжечковая
2. сенситивная
3. вестибулярная
4. корковая
5. мозжечковая и вестибулярная
12) Регуляция мышечного тонуса мозжечком при изменении положения тела в пространстве осуществляется через
1. красное ядро
2. люисово тело
3. черное вещество
4. полосатое тело
5. ядро Дейтерса
13) Биназальная гемианопсия наступает при поражении
1. внутренних отделов перекреста зрительных нервов
2. наружных отделов перекреста зрительных нервов
3. зрительной лучистости
4. зрительных трактов
5. наружного коленчатого тела
14) К концентрическому сужению полей зрения приводит поражение
1. зрительного тракта
2. зрительного перекреста
3. наружного коленчатого тела
4. зрительной лучистости
5. шпорной борозды
15) При поражении зрительного тракта возникает гемианопсия
1. биназальная
2. гомонимная
3. битемпоральная
4. нижнеквадрантная
5. гетеронимная
16) Гомонимная гемианопсия не наблюдается при поражении
1. зрительного тракта
2. зрительного перекреста
3. зрительной лучистости
4. внутренней капсулы
5. шпорной борозды
17) Через верхние ножки мозжечка проходит путь
1. задний спинно-мозжечковый
2. передний спинно-мозжечковый
3. лобно-мосто-мозжечковый
4. затылочно-височно-мосто-мозжечковый
5. оливо-мозжечковый
18) Обонятельные галлюцинации наблюдаются при поражении
1. обонятельного бугорка
2. обонятельной луковицы
3. височной доли
4. теменной доли
5. лобной доли
19) Битемпоральная гемианопсия наблюдается при поражении
1. центральных отделов перекреста зрительных нервов
2. наружных отделов перекреста зрительных нервов
3. зрительных трактов перекреста зрительных нервов
4. зрительной лучистости с двух сторон
5. наружного коленчатого тела
20) Истинное недержание мочи возникает при поражении
1. парацентральных долек передней центральной извилины
2. шейного отдела спинного мозга
3. поясничного утолщения спинного мозга
4. S2-S4
5. путей Голля
21) При парезе взора вверх и нарушении конвергенции очаг локализуется
1. в верхних отделах моста мозга
2. в нижних отделах моста мозга
3. в дорсальном отделе покрышки среднего мозга
4. в ножках мозга
5. в мозжечке
22) Половинное поражение поперечника спинного мозга (синдром Броун-Секара) характеризуется центральным параличом на стороне очага в сочетании
1. с нарушением всех видов чувствительности – на противоположной
2. с нарушением болевой и температурной чувствительности на стороне очага
3. с нарушением глубокой чувствительности на стороне очага и болевой и температурной чувствительности – на противоположной
4. с нарушением всех видов чувствительности на стороне очага
5. с нарушением глубокой чувствительности на стороне очага
23) При поражении червя мозжечка наблюдается атаксия
1. динамическая
2. вестибулярная
3. статическая
4. сенситивная
5. динамическая и вестибулярная
24) При периферическом парезе левого лицевого нерва, сходящемся косоглазии за счет левого глаза, гиперестезии в средней зоне Зельдера слева, патологических рефлексах справа очаг локализуется
1. в левом мосто-мозжечковом углу
2. в правом полушарии мозжечка
3. в мосту мозга слева
4. в области верхушки пирамиды левой височной кости
5. в правом мосто-мозжечковом углу
25) Миелин в центральной нервной системе вырабатывают:
1. олигодендроциты
2. астроциты
3. микроглиоциты
4. эпендимоциты
5. Шванновские клетки
26) Сочетание боли и герпетических высыпаний в наружном слуховом проходе и ушной раковине, нарушение слуховой и вестибулярной функции, парез мимической мускулатуры является признаком поражения узла
1. вестибулярного
2. крыло-небного
3. коленчатого
4. гассерова
5. ресничного
27) Миелинизация волокон пирамидной системы начинается
1. на третьем месяце внутриутробного развития
2. с 3-4 месяцев жизни
3. в начале второго года жизни
4. на последнем месяце внутриутробного развития
5. на втором месяце внутриутробного развития
28) Шейное сплетение образуется ветвями спинно-мозговых нервов из следующих шейных сегментов
1. С1-С4
2. С2-С5
3. С3-С6
4. С4-С7
5. С5-С7
29) Плечевое сплетение формируется ветвями нервов из следующих сегментов
1. С5-С8
2. С5-С8, Т1-Т2
3. С6-С8
4. С8-Т2
5. С5-С7
30) Нервные импульсы генерируются:
1. клеточным ядром
2. наружной мембраной
3. аксоном
4. нейрофиламентами
5. миелиновой оболочкой
31) Алексия наблюдается при поражении:
1. верхней лобной извилины
2. парагиппокампальной извилины
3. таламуса
4. угловой извилины
5. нижней теменной дольки
32) На срезе нижнего отдела продолговатого мозга отсутствуют ядра
1. нежное и клиновидное
2. спинно-мозгового пути тройничного нерва
3. подъязычных нервов
4. лицевого, отводящего нервов
5. добавочного нерва
33) В состав среднего мозга не входят
1. красные ядра
2. ядра блокового нерва
3. ядра глазодвигательного нерва
4. ядра отводящего нерва
5. слуховые ядра
34) Гемианестезия, гемиатаксия, гемианопсия характерны для поражения
1. бледного шара
2. хвостатого ядра
3. красного ядра
4. таламуса
5. язычной извилины
35) Поражение конского хвоста спинного мозга сопровождается
1. вялым парезом ног, нарушением функции тазовых органов и нарушением чувствительности по корешковому типу
2. спастическим парезом ног и тазовыми расстройствами
3. нарушением глубокой чувствительности дистальных отделов ног и задержкой мочи
4. спастическим парапарезом ног без расстройств чувствительности и нарушением функции тазовых органов
5. спастической тетраплегией
36) Истинный астереогноз обусловлен поражением
1. лобной доли
2. височной доли
3. верхней теменной дольки
4. затылочной доли
5. лобной и теменной доли
37) Выпадение верхних квадрантов полей зрения наступает при поражении
1. наружных отделов зрительного перекреста
2. язычной извилины
3. глубинных отделов теменной доли
4. первичных зрительных центров в таламусе
5. средних отделов верхней височной извилины
38) Дендриты, воспринимающие холодовые раздражения, содержат рецепторы в виде:
1. неинкапсулированных чувствительных окончаний руффини
2. инкапсулированных чувствительных окончаний Краузе
3. Телец Меркеля
4. Телец Фатера-Пачини
5. телец Мейснера
39) Замыкание дуги рефлекса с сухожилия двуглавой мышцы плеча происходит на уровне следующих сегментов спинного мозга:
1. С3-С4
2. С5-С6
3. С7-С8
4. С8-Т1
5. С5-С8
40) Непарное заднее ядро глазодвигательного нерва (ядро Перлиа) обеспечивает реакцию зрачка:
1. на свет
2. на болевое раздражение
3. на конвергенцию
4. на аккомодацию
5. на аккомодацию и конвергенцию
41) Больной со зрительной агнозией:
1. плохо видит окружающие предметы, но узнает их
2. видит предметы хорошо, но форма кажется искаженной
3. не видит предметы по периферии полей зрения
4. видит предметы, но не узнает их
5. плохо видит окружающие предметы и не узнает их
42) Больной с моторной афазией:
1. понимает обращенную речь, но не может говорить
2. не понимает обращенную речь и не может говорить
3. может говорить, но не понимает обращенную речь
4. может говорить, но речь скандированная
5. не может назвать предметы при сохраненной возможности их охарактеризовать
43) Больной с сенсорной афазией:
1. не может говорить и не понимает обращенную речь
2. понимает обращенную речь, но не может говорить
3. может говорить, но забывает названия предметов
4. не понимает обращенную речь и не контролирует собственную
5. не может назвать предметы при сохраненной возможности их охарактеризовать
44) Акустико-мнестическая афазия наблюдается при поражении
1. лобной доли
2. теменной доли
3. стыка лобной и теменной доли
4. стыка височной и теменной доли
5. височной доли
45) Сочетание нарушения глотания и фонации, дизартрии, пареза мягкого неба, отсутствия глоточного рефлекса и тетрапареза свидетельствует о поражении
1. ножек мозга
2. моста мозга
3. продолговатого мозга
4. покрышки среднего мозга
5. мозжечка
46) Сочетание пареза левой половины мягкого неба, отклонения язычка вправо, повышения сухожильных рефлексов и патологических рефлексов на правых конечностях свидетельствует о поражении
1. продолговатого мозга на уровне двигательного ядра IX и Х нервов слева
2. продолговатого мозга на уровне XII нерва слева
3. колена внутренней капсулы слева
4. заднего бедра внутренней капсулы слева
5. продолговатого мозга на уровне XII нерва справа
47) При альтернирующем синдроме Мийяра-Гублера очаг находится
1. в основании ножки мозга
2. в заднебоковом отделе продолговатого мозга
3. в области красного ядра
4. в основании нижней части варолиева моста
5. в нижней мозжечковой ножке
48) Для поражения вентральной половины поясничного утолщения не характерно наличие:
1. нижнего вялого парапареза
2. диссоциированной параанестезии
3. нарушения функции тазовых органов по центральному типу
4. сенситивной атаксии нижних конечностей
5. вегетативные нарушения сосудисто-трофического характера в зоне соответствующего сегмента
49) Ветвью шейного сплетения является
1. малый затылочный нерв
2. подкрыльцовый нерв
3. лучевой нерв
4. срединный нерв
5. локтевой нерв
50) Ветвью плечевого сплетения является:
1. диафрагмальный нерв
2. подкрыльцовый нерв
3. надключичный нерв
4. большой ушной нерв
5. малый затылочный нерв
Источник
Альтернирующие синдромы — это неврологические нарушения, включающие одностороннее поражение черепных нервов и контрлатеральные ему двигательные и/или сенсорные расстройства. Разнообразие форм обусловлено различным уровнем поражения. Диагностика осуществляется клинически в ходе неврологического обследования. Для установления этиологии заболевания проводится МРТ головного мозга, исследования церебральной гемодинамики, анализ ликвора. Лечение зависит от генеза патологии, включает консервативные, хирургические способы, восстановительную терапию.
Общие сведения
Альтернирующие синдромы получили название от латинского прилагательного «альтернанс», означающего «противоположный». Понятие включает симптомокомплексы, характеризующиеся признаками поражения черепно-мозговых нервов (ЧМН) в сочетании с центральными двигательными (парезы) и чувствительными (гипестезия) нарушениями в противоположной половине тела. Поскольку парез охватывает конечности половины тела, он носит название гемипарез («геми» – половина), аналогично сенсорные расстройства обозначаются термином гемигипестезия. Из-за типичной клинической картины альтернирующие синдромы в современной неврологии имеют синоним «перекрёстные синдромы».

Альтернирующие синдромы
Причины альтернирующих синдромов
Характерная перекрёстная неврологическая симптоматика возникает при половинном поражении церебрального ствола. В основе патологических процессов могут лежать:
- Нарушения церебрального кровообращения. Инсульт наиболее частая причина, обуславливающая альтернирующие синдромы. Этиофактором ишемического инсульта становится тромбоэмболия, спазм в системе позвоночной, базилярной, мозговой артерии. Геморрагический инсульт возникает при кровоизлиянии из указанных артериальных сосудов.
- Опухоль головного мозга. Альтернирующие синдромы появляются при непосредственном поражении ствола опухолью, при сдавлении стволовых структур увеличивающимся в размерах рядом расположенным новообразованием.
- Воспалительные процессы: энцефалиты, менингоэнцефалиты, абсцессы головного мозга вариабельной этиологии с локализацией воспалительного очага в стволовых тканях.
- Травма мозга. В ряде случаев альтернирующей симптоматикой сопровождаются переломы костей черепа, формирующих заднюю черепную ямку.
Альтернирующие симптомокомплексы внестволовой локализации диагностируются при нарушениях кровообращения в средней мозговой, общей или внутренней сонной артерии.
Патогенез
Ядра черепных нервов расположены в различных отделах церебрального ствола. Здесь же проходит двигательный тракт (пирамидный путь), несущий эфферентную импульсацию от церебральной коры к нейронам спинного мозга, чувствительный тракт, проводящий афферентные сенсорные импульсы от рецепторов, мозжечковые пути. Двигательные и чувствительные проводящие волокна на уровне спинного мозга образуют перекрест. В результате иннервация половины тела осуществляется нервными путями, проходящими в противоположной части ствола. Одностороннее стволовое поражение с одновременным вовлечением в патологический процесс ядер ЧМН и проводящих трактов клинически проявляется перекрёстной симптоматикой, характеризующей альтернирующие синдромы. Кроме того, перекрёстные симптомы возникают при одновременном поражении двигательной коры и внестволовой части ЧМН. Патология среднего мозга отличается двусторонним характером, не приводит к альтернирующей симптоматике.
Классификация
По расположению очага поражения выделяют внестволовые и стволовые синдромы. Последние подразделяются на:
- Бульбарные — связаны с очаговым поражением продолговатого мозга, где расположены ядра IX-XII черепных нервов, нижние ножки мозжечка.
- Понтинные — обусловлены патологическим очагом на уровне моста с вовлечением ядер IV-VII нервов.
- Педункулярные — возникают при локализации патологических изменений в ножках мозга, где располагаются красные ядра, верхние мозжечковые ножки, проходят корешки III пары ЧМН, пирамидные тракты.
Клиника альтернирующих синдромов
Основу клинической картины составляют альтернирующие неврологические симптомы: признаки дисфункции ЧМН на стороне поражения, сенсорные и/или двигательные расстройства с противоположной стороны. Поражение нервов носит периферический характер, что проявляется гипотонусом, атрофией, фибрилляциями иннервируемых мышц. Двигательные нарушения представляют собой центральные спастические гемипарезы с гиперрефлексией, патологическими стопными знаками. В зависимости от этиологии альтернирующие симптомы имеют внезапное либо постепенное развитие, сопровождаются общемозговой симптоматикой, признаками интоксикации, внутричерепной гипертензией.
Бульбарная группа
Синдром Джексона формируется при поражении ядра XII (подъязычного) нерва и пирамидных путей. Проявляется периферическим параличом половины языка: высунутый язык девиирует в сторону поражения, отмечается атрофия, фасцикуляции, затруднения произношения сложно артикулируемых слов. В контрлатеральных конечностях наблюдается гемипарез, иногда — потеря глубокой чувствительности.
Синдром Авеллиса характеризуется парезом мышц гортани, глотки, голосовых связок вследствие дисфункции ядер языкоглоточного (IX) и блуждающего (X) нервов. Клинически наблюдается попёрхивание, нарушения голоса (дисфония), речи (дизартрия) с гемипарезом, гемигипестезией противоположных конечностей. Поражение ядер всех каудальных ЧМН (IX-XII пара) обуславливает вариант Шмидта, отличающийся от предыдущей формы парезом грудинно-ключично-сосцевидной и трапециевидной мышц шеи. С поражённой стороны наблюдается опущение плеча, ограничение подъёма руки выше горизонтального уровня. Затруднён поворот головы в сторону паретичных конечностей.
Форма Бабинского-Нажотта включает мозжечковую атаксию, нистагм, триаду Горнера, перекрёстно — парез и расстройство поверхностной чувствительности. При варианте Валленберга-Захарченко выявляется аналогичная клиника, дисфункция IX, Х и V нервов. Может протекать без пареза конечностей.
Понтинная группа
Синдром Мийяра-Гюблера появляется при патологии в области ядра VII пары и волокон пирамидного тракта, представляет собой сочетание лицевого пареза с гемипарезом противоположной стороны. Аналогичная локализация очага, сопровождающаяся раздражением ядра нерва, обуславливает форму Бриссо-Сикара, при которой вместо лицевого пареза наблюдается лицевой гемиспазм. Вариант Фовилля отличается наличием периферического пареза VI черепного нерва, дающего клинику сходящегося косоглазия.
Синдром Гасперини — поражение ядер V-VIII пар и чувствительного тракта. Отмечается лицевой парез, сходящееся косоглазие, гипестезия лица, тугоухость, возможен нистагм. Контрлатерально наблюдается гемигипестезия по проводниковому типу, моторика не нарушена. Форма Раймона-Сестана обусловлена поражением моторных и сенсорных путей, средней мозжечковой ножки. Диссинергия, дискоординация, гиперметрия обнаруживаются на стороне очага, гемипарез и гемианестезия — контрлатерально.
Педункулярная группа
Синдром Вебера — дисфункция ядра III пары. Проявляется опущением века, расширением зрачка, поворотом глазного яблока в сторону наружного угла глаза, перекрёстным гемипарезом или гемигипестезией. Распространение патологических изменений на коленчатое тело прибавляет к указанной симптоматике зрительные нарушения (гемианопсию). Вариант Бенедикта — патология глазодвигательного нерва сочетается с дисфункцией красного ядра, что клинически проявляется интенционным тремором, атетозом противоположных конечностей. Иногда сопровождается гемианестезией. При варианте Нотнагеля наблюдается глазодвигательная дисфункция, мозжечковая атаксия, расстройства слуха, контрлатеральный гемипарез, возможны гиперкинезы.
Внестволовые альтернирующие синдромы
Гемодинамические нарушения в системе подключичной артерии обуславливают появление вертигогемиплегической формы: симптомы дисфункции вестибуло-кохлеарного нерва (шум в ухе, головокружение, падение слуха) и перекрёстный гемипарез. Оптикогемиплегический вариант развивается при дисциркуляции одновременно в глазничной и средней мозговой артерии. Характеризуется сочетанием дисфункции зрительного нерва и перекрёстного гемипареза. Асфигмогемиплегический синдром возникает при окклюзии сонной артерии. Наблюдается противоположный гемипарезу гемиспазм мышц лица. Патогномоничный признак — отсутствие пульсации сонной и лучевой артерий.
Осложнения
Альтернирующие синдромы, сопровождающиеся спастическим гемипарезом, приводят к развитию контрактур суставов, усугубляющих моторные расстройства. Парез VII пары обуславливает перекос лица, который становится серьёзной эстетической проблемой. Результатом поражения слухового нерва является тугоухость, доходящая до полной утраты слуха. Односторонний парез глазодвигательной группы (III, VI пары) сопровождается двоением (диплопией), существенно ухудшающей зрительную функцию. Наиболее грозные осложнения возникают при прогрессировании поражения мозгового ствола, его распространении на вторую половину и жизненно важные центры (дыхательный, сердечно-сосудистый).
Диагностика
Установить наличие и вид перекрёстного синдрома позволяет осмотр невролога. Полученные данные дают возможность определить топический диагноз, то есть локализацию патологического процесса. Ориентировочно судить об этиологии можно по течению болезни. Опухолевые процессы отличаются прогредиентным нарастанием симптоматики в течение нескольких месяцев, иногда — дней. Воспалительные поражения зачастую сопровождаются общеинфекционными симптомами (повышение температуры тела, интоксикация). При инсульте альтернирующие симптомы возникают внезапно, быстро нарастают, протекают на фоне изменений артериального давления. Геморрагический инсульт отличается от ишемического размытой атипичной картиной синдрома, что обусловлено отсутствием чёткой границы патологического очага в связи с выраженными перифокальными процессами (отёк, реактивные явления).
Для установления причины возникновения неврологической симптоматики проводятся дополнительные исследования:
- Томография. МРТ головного мозга позволяет визуализировать воспалительный очаг, гематому, опухоль ствола, область инсульта, дифференцировать геморрагический и ишемический инсульт, определить степень сдавления стволовых структур.
- Ультразвуковые методы. Наиболее доступный, достаточно информативный метод диагностики нарушений церебрального кровотока – УЗИ церебральных сосудов. Обнаруживает признаки тромбоэмболии, локального спазма внутримозговых сосудов. В диагностике окклюзии сонных, позвоночных артерий необходима УЗДГ экстракраниальных сосудов.
- Нейровизуализация сосудов. Наиболее информативным способом диагностики острых нарушений мозгового кровообращения является МРТ сосудов головного мозга. Визуализация сосудов помогает точно диагностировать характер, локализацию, степень их поражения.
- Исследование цереброспинальной жидкости. Люмбальная пункция проводится при подозрении на инфекционно-воспалительный характер патологии, в пользу которого свидетельствуют воспалительные изменения ликвора (мутность, цитоз за счёт нейтрофилов, наличие бактерий). Бактериологические и вирусологические исследования позволяют выявить возбудителя.
Лечение альтернирующих синдромов
Терапия проводится в отношении основного заболевания, включает консервативные, нейрохирургические, реабилитационные методы.
- Консервативная терапия. К общим мероприятиям относится назначение противоотёчных, нейропротекторных средств, коррекция АД. Дифференцированное лечение осуществляется соответственно этиологии заболевания. Ишемический инсульт является показанием к тромболитической, сосудистой терапии, геморрагический — к назначению препаратов кальция, аминокапроновой к-ты, инфекционные поражения — к проведению антибактериальной, противовирусной, антимикотической терапии.
- Нейрохирургическое лечение. Может потребоваться при геморрагическом инсульте, поражении кровоснабжающих мозг магистральных артерий, объёмных образованиях. По показаниям проводится реконструкция позвоночной артерии, каротидная эндартерэктомия, формирование экстра-интракраниального анастомоза, удаление опухоли ствола, удаление метастатической опухоли и пр. Вопрос о целесообразности хирургического вмешательства решается совместно с нейрохирургом.
- Реабилитация. Осуществляется совместными усилиями реабилитолога, врача ЛФК, массажиста. Направлена на предупреждение контрактур, увеличение объёма движения паретичных конечностей, адаптацию больного к своему состоянию, послеоперационное восстановление.
Прогноз и профилактика
Соответственно этиологии альтернирующие синдромы могут иметь различный исход. Гемипарез приводит к инвалидизации большинства пациентов, полное восстановление наблюдается в редких случаях. Более благоприятный прогноз имеют ограниченные ишемические инсульты в случае быстро начатого адекватного лечения. Восстановление после геморрагического инсульта менее полное и более длительное, чем после ишемического. Прогностически сложными являются опухолевые процессы, особенно метастатического генеза. Профилактика неспецифична, состоит в своевременном эффективном лечении цереброваскулярной патологии, предупреждении нейроинфекций, ЧМТ, онкогенных воздействий.
Источник
