При синдроме жильбера цирроз печени будет или нет
По коморбидности (наличию сопутствующих заболеваний) синдром бывает изолированным или сочетанным.
Синдром Жильбера отягощает течение других заболеваний, которые могут приводить к осложнениям. Самостоятельно, т. е. изолированно осложнения возникают кране редко. К таким осложнениям относятся:
- развитие желтухи при выраженном повышении билирубина в крови;
- развитие внутрипечёночного и внепечёночного холестаза — патологии, связанной с уменьшением или прекращением выделения желчи;
- лекарственные и токсические гепатиты;
- дискинезия по гипокинетическому типу — недостаточное сокращение желчного пузыря, которое приводит к проблемам выведения желчи;
- развитие желчнокаменной болезни;
- снижение иммунитета.[6]
Осложнения могут возникать при несоблюдении мер профилактики, а также при сознательном пренебрежении исключения провокационных факторов или по причине незнания о наличии синдрома Жильбера.
Лабораторные исследования:
1. Общеклинические анализы:
- клинический анализ крови (сдаётся обязательно) — иногда регистрируется повышение уровня гемоглобина или снижение уровня тромбоцитов (тромбоцитопения);
- общий анализ мочи и кала — снижается содержание стеркобилина из-за нарушения образования прямого (связанного) билирубина в клетках печени и, следовательно, их производных в желчных канальцах и кишечнике;
- уровень билирубина в крови — уровень общего билирубина повышается;
- анализ кала на стеркобилин — отрицательный.
2. Биохимия крови:
- ферменты крови (АсАТ, АлАТ, ГГТП, ЩФ) — обычно находятся в пределах нормы или незначительно повышены, но могут сопровождаться системным изолированным повышением активности щелочной фосфатазы (ЩФ);
- белки сыворотки крови и их фракции — возможно увеличение концентрации общего белка и нарушение нормального соотношения фракций белков крови (диспротеинемия);
- протромбиновое время — находится в пределах нормы;
- маркеры вирусов гепатита В, С, D — не выявляются.
Инструментальные и другие методы диагностики:
1. УЗИ органов брюшной полости — выполняется с целью дифференциальной диагностики, так как у взрослых при синдроме Жильбера нет специфических УЗИ-признаков:
- паренхима печени в норме;
- камни в желчном пузыре и его протоках отсутствуют.
При диагностике заболевания у детей можно пользоваться методикой определения печёночно-селезёночного индекса по данным УЗИ. Чувствительность и специфичность метода согласно результатам исследования достигает 100%.[7]
2. Пункция печени с морфологической оценкой полученного биологического материала — осуществляется только при подозрении на другие патологии. Она позволяет исключить такие заболевания, как хронический гепатит и цирроз печени.
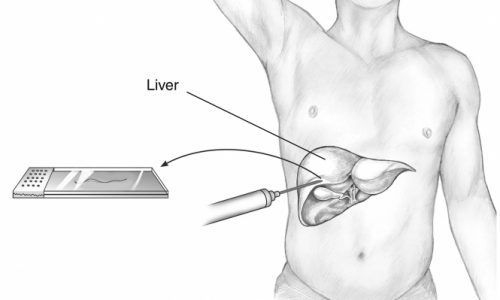
Отличительными показателями синдрома Жильбера в таком случае будут изменения структуры печени:
- жировая дистрофия печёночных клеток;
- накопление желтовато-коричневого пигмента в гепатоцитах.
3. Функциональные пробы — относятся к дополнительным методам диагностики, которые просто выполнить как в стационаре, так и в амбулаторных условиях:
- проба с голоданием — пациент в течение 48 часов употребляет пищу с энергетической ценностью 400 ккал в сутки, после чего определяется билирубин сыворотки крови до пробы утром натощак и спустя 48 часов, проба считается положительной при повышении билирубина на 50-100%;
- никотиновая проба — внутривенно вводят 40 мг никотиновой кислоты, при этом в случае наличия синдрома резко повышается уровень билирубина в крови;
- рифампинциновая проба — введение 900 мг рифампинцина, при наличии синдрома резко повышает уровень билирубина в крови;
- фенобарбиталовая проба — назначение фенобарбитала в дозе 3 мг/кг в сутки в течение 5 дней приводит к снижению уровня билирубина в крови.
4. Молекулярные методы диагностики (более современные) — генетическое исследование ДНК гена, кодирующего УДФГТ, и определение мутантного генотипа А(ТА)7ТАА в промоторе гена UGТ1А1.[1]
Дифференциальная диагностика
Дифференциальная диагностика синдрома Жильбера заключается в исключении таких заболеваний, как вирусный и хронический гепатит, механическая и гемолитическая желтуха, синдром Криглера — Найяра, синдром Дабина — Джонсона и синдром Ротора.
От всех патологий синдром Жильбера отличает один характерный признак — это повышение свободного билирубина, не связанного с гемолизом, передающееся по наследству (от родителей к детям).
Исключить вирусный гепатит позволяет отсутствие маркеров вирусов гепатитов В, С и дельта в сыворотке крови. Для исключения хронического гепатита при слабовыраженной клинической активности необходима пункция печени.
Чтобы исключить механическую желтуху необходимо провести УЗИ, ЭГДС, КТ и ряд других исследований. На наличие желтухи будет указывать повышение прямого билирубина, выявление опухоли, наличие камней в организме, а также сужение желчевыводящих путей и поджелудочной железы.
Основные критерии дифференциальной диагностики синдрома Жильбера:
- боли в правом подреберье — редко, но если есть, то ноющие;
- ощущение кожного зуда — отсутствует;
- увеличение печени — характерно, но незначительно;
- увеличение селезёнки — отсутствует;
- увеличение концентрации билирубина в сыворотке крови — в большей степени непрямого (свободного);
- билирубинурия (избыток билирубина в моче) — отсутствует;
- повышение копропорфиринов в моче — отсутствует;
- активность глюкуронилтрансферазы — снижение;
- бромсульфалеиновая проба — обычно в норме, но иногда наблюдается незначительное снижение клиренса;
- холецистография — в норме;
- биопсия печени — в норме или наблюдается отложение липофусцина в клетках печени и жировая дистрофия.
Этиотропного (направленного на причину заболевания) и патогенетического лечения не существует. Состояние можно только облегчить или снять симптомы. Для этого используют ограничительное лечение:
- исключение провоцирующих факторов (инфицирования, физических и психических перегрузок, употребления алкоголя и лекарств, токсичных для печени);
- отказ от приёма препаратов-конкурентов глюкуронирования, вытесняющих билирубин из связи с альбумином (пероральных контрацептивов, сульфаниламидов, гепатрина, салицилатов и других);
- выведение прямого билирубина (обильное питьё для увеличения количества мочи, приём активированного угля в качестве адсорбента билирубина в кишечнике);
- связывание уже циркулирующего билирубина в крови (введение альбумина в дозировке 1 г/кг массы на протяжении 1 часа, в особенности перед заменным переливанием крови);
- разрушение билирубина, закреплённого в тканях, при помощи фототерапии (эффективные условия — лампы с синим светом и длиной волны 450 нм, расположенные на расстоянии 40-45 см от кожи);
- противопоказано большое количество солнечных лучей;
- соблюдение диеты, ограничивающей употребление продуктов, которые содержат насыщенные жирные кислоты и консерванты;
- витаминотерапия (в особенности обогащение организма витамины группы В);
- приём желчегонных препаратов;
- лечение хронических инфекций и заболеваний желчевыводящих путей;
- обменное переливание крови (в критических случаях);
- курсовой приём гепатопротекторов: экстракта плодов расторопши, артишока полевого и комбинированных растительных гепатопротекторов (“Бонджигар”, “Карсил”, “Лив.52”, урсодезоксихолевая кислота).[6]
Для купирования симптомов принимают индукторы ферментов монооксидазной системы клеток печени: фенобарбитал и зиксорин (флумецинол) по 0,05-0,2 г в день на протяжении 2-4 недель. Они позволяют снизить уровень билирубина в крови и избавиться от диспепсических проявлений.
Иногда при приёме фенобарбитала человек становится вялым, появляется сонливость и нарушение координации движений. В таком случае доза препарата снижается до 0,05 г перед сном, тем самым способствуя его длительному приёму.
Если уровень билирубина около 50 мкмоль/л, и при этом наблюдается плохое самочувствие, то проводится короткий курс лечения фенобарбиталом в дозировке 0,03-0,2 г в сутки на протяжении 2-4 недель. Так как фенобарбитал входит в состав барбовала, корвалола и валокордина, его могут употреблять в форме этих капель по 20-25 капель 3 раза в сутки, но такой способ помогает далеко не всем пациентам. Также для купирования симптомов заболевания можно применять кордиамин по 30-40 капель 2-3 в сутки на протяжении недели.
Симптоматическое лечение зиксорином переносится хорошо, побочные эффекты не возникают. Однако с 1998 года распространение этого препарата в России запрещено, а его производство прекратилось.
У большинства людей с синдромом Жильбера довольно часто развивается холецистит и желчнокаменная болезнь. Чтобы избежать этого, врачи рекомендуют принимать отвары из желчегонных трав, периодически проводить очистку печени при помощи тюбажей с сорбитом (ксилитом), употреблять карловарскую соль и соль “Барбара”.
Прогноз заболевания, как правило, хороший, продолжительность жизни не ограничена.[1] Изменения структуры печени зачастую не прогрессируют. Без симптоматического лечения количество билирубина в сыворотке крови остаётся повышенным пожизненно, но это не влияет на смертность, поэтому в случае страхования жизни людей с синдромом Жильбера относят к группе обычного риска.
Привести уровень билирубина в норму можно благодаря лечению фенобарбиталом или кордиамином..
Для профилактики проявлений заболевания важно помнить следующее:
- инфекции, возникающие на фоне синдрома, а также повторные рвоты и пропуск приёма пищи могут привести к появлению желтухи;
- пациенты с синдромом Жильбера чувствительны к различным воздействиям на печень (приём алкоголя, многих лекарственных средств и т. п.);
- существует вероятность возникновения воспаления желчевыводящих путей, желчнокаменной болезни и психосоматических расстройств.
Если синдром Жильбера обнаружен у родственников или ребёнка семейной пары, то мужу и жене стоит получить консультацию генетика при планировании беременности.[6]
Основные методы профилактики проявления симптомов — соблюдение режима труда, питания и отдыха. Необходимо избегать значительных физических нагрузок, ограничения употребления жидкости, голодания и большого количества солнца.
Людям с синдромом Жильбера, особенно во время обострений, стоит ограничить употребление в пищу жирного мяса (свинины), жареных и острых блюд, пряностей и консервированных продуктов, полностью отказаться от алкоголя. Приём лекарственных средств, особенно антибиотиков, следует осуществлять строго по показаниям с учётом их токсичности и под наблюдением врача. Самостоятельный, бесконтрольный приём лекарств может вызвать серьёзные последствия.
Наличие синдрома Жильбера не является основанием для отказа от прививок.
-
Гастроэнтерология: Справочник / Под ред. А.Ю. Барановского. — СПб.: Питер, 2011. — 512 с. -
Справочник по гепатологии / Под ред. Н.А. Мухина. — М.: Литтерра, 2009. — 416 с. -
Гастроэнетрология: Национальное руководство / Под ред. В.Т. Ивашкина и Т.Л. Лапиной. — М.: ГЭОТАР-Медиа, 2015. — 480 с. -
Гастроэнтерология. Стандарты медицинской помощи / Сост. А.С. Деменьтьев, И.Р. Манеров, С.Ю. Кочетков, Е.Ю. Чепанова. — М.: ГЭОТАР-Медиа, 2016. — 384 с. -
Внутренние болезни / Под ред. А.С. Семенова и В.Г. Кукеса. — М.: Медицина, 1982. — 496 с. -
Ипатова М.Г., Шумилов П.В., Шагалова Д.Л., Нестерова Т.А., Иванова А.С. Особенности фармакотерапии у пациентов с синдромом Жильбера // Педиатрия. Журнал им. Г.Н. Сперанского. — 2015. — № 6. — С. 92-96. -
Пыков М.И., Захарова И.Н., Калоева З.В. Современные ультразвуковые возможности оценки структуры печени на примере синдрома Жильбера // Педиатрическая фармакология. — 2011. — № 5. — С. 88-90.
Источник
Синдром Жильбера
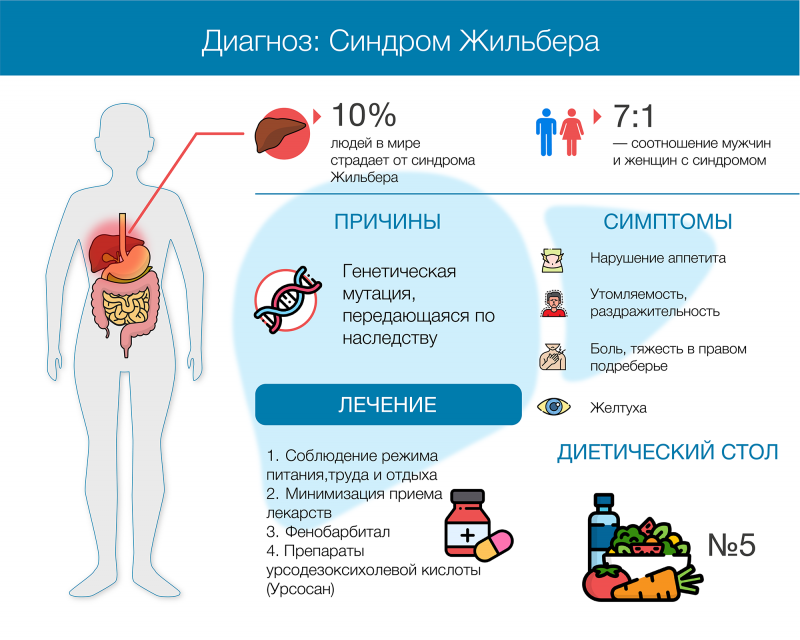
 Причина синдрома Жильбера — генная мутация, меняющая обмен билирубина в печени. Болезнь встречается у 10% людей, причем мужчины болеют в семь раз чаще женщин.
Причина синдрома Жильбера — генная мутация, меняющая обмен билирубина в печени. Болезнь встречается у 10% людей, причем мужчины болеют в семь раз чаще женщин.
Синдром Жильбера — это наследственное нарушение обмена желчных пигментов, которое проявляется повышением уровня неконъюгированного билирубина в крови. Тип наследования синдрома — аутосомно-доминантный: достаточно получить один измененный ген от одного из родителей. Однако болезнь имеет неполную пенетрантность: это значит, что даже при наличии измененного гена заболевание развивается далеко не всегда.
Распространенность синдрома Жильбера в мире достигает 10%1. Мужчины болеют в 7 раз чаще женщин2.
Причины
Причина возникновения синдрома Жильбера — передача ребёнку от родителей дефектного гена, кодирующего один из процессов в метаболизме билирубина.
Билирубин — это жёлтый пигмент желчи. Он образуется при гибели отживших свой срок эритроцитов. В норме продолжительность жизни красных кровяных телец составляет около 120 дней. «Состарившиеся» эритроциты разрушаются в селезенке, печени, костном мозге. Гемоглобин красных кровяных телец состоит из белка-глобина и соединения железа — гема. После распада эритроцитов и некоторых биохимических трансформаций белок-глобин отщепляется и распадается на аминокислоты. А производное гема разделяется на железо, белок и биливердин, из которого синтезируется билирубин.
Билирубин — токсичное соединение, поэтому он сразу же связывается с альбуминами крови для транспортировки в печень. Такое соединение называется непрямой (неконъюгированный, свободный) билирубин. Попав в печень, неконъюгированный билирубин под воздействием фермента уридиндифосфатглюкуронилтрансферазы (УДФГК-трансферазы) соединяется с глюкуроновой кислотой. Так образуется прямой (конъюгированный) билирубин, который выводится в желчные капилляры и далее в тонкий кишечник, откуда покидает организм естественным путем.
Синтез УДФГК-трансферазы копирует специальный ген. При синдроме Жильбера структура этого гена меняется, в результате количество молекул фермента снижается примерно на 30%. Обычно этого уровня хватает, чтобы синдром не проявлялся: если количество непрямого билирубина в крови и возрастает, то ненамного, не вызывая никаких клинических проявлений.
Но при стрессе, повышенной физической активности, выраженной гормональной перестройке (подростковый возраст), приеме некоторых лекарств ферментные системы печени не выдерживают нагрузки. В результате непрямой билирубин не успевает связываться с глюкуроновой кислотой и его становится слишком много в плазме крови.
Симптомы
Обычно болезнь проявляется впервые в подростковом возрасте. Выделяют несколько форм клинического течения синдрома Жильбера:
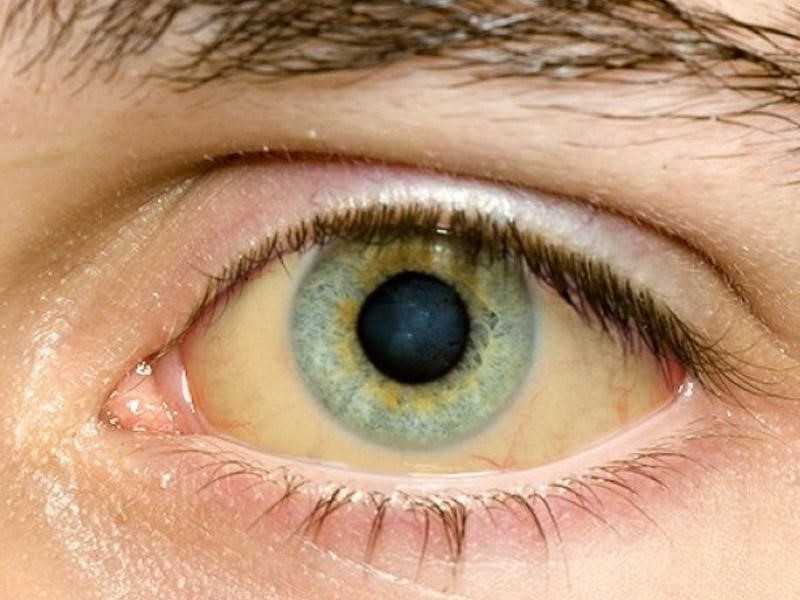
Легкая желтушность склер может быть единственным признаком синдрома Жильбера
- диспептическая
- астеновегетативная
- желтушная
- латентная
Классической формой синдрома Жильбера считается желтушная. Интенсивность желтухи может быть различной. Чаще всего встречается легкая субиктеричность склер (желтое окрашивание по краям белой оболочки глаза), но возможно и яркое окрашивание кожи. Желтуху при синдроме Жильбера отличает периодичность: она может появиться после физической или умственной нагрузки, голодания, приема некоторых лекарств и потом исчезнуть.
Неконъюгированный билирубин является жирорастворимым: он легко связывается с клеточными мембранами, проникает в центральную нервную систему и оказывает легкое токсическое действие. Поэтому желтуху часто сопровождают астеновегетативные проявления: слабость, раздражительность, резкие перепады настроения. Больные жалуются на постоянную усталость, беспричинное недомогание, нарушения сна — сонливость или бессонницу. Возможны панические атаки, подавленное настроение вплоть до развития затяжной депрессии.
Астенические проявления выходят на первое место при астеновегетативной форме синдрома Жильбера. Желтухи при этом нет, повышенный уровень непрямого билирубина может определить только биохимический анализ крови.
Желтухи нет и при диспептической форме синдрома Жильбера. Пациента беспокоят боли в правом подреберье и верхней части живота, изжога, тошнота, металлический вкус во рту, нарушение аппетита, вздутие живота, неустойчивый стул.
При латентном течении синдрома Жильбера больной не предъявляет никаких жалоб, лишь при биохимическом исследовании крови обнаруживается повышенный уровень неконъюгированного билирубина.
Синдром Жильбера нередко сопровождается желчнокаменной болезнью, потому что уровень непрямого билирубина повышается не только в крови, но и в желчи. Это меняет ее физико-химические свойства: из густой желчи сначала формируется билиарный сладж (песок), а позже – желчные камни.
Диагностика
Вплоть до конца 20-го века синдром Жильбера считался диагнозом исключения: врачу необходимо было исключить все возможные причины повышения уровня билирубина – хронические гепатиты, обструкцию желчевыводящих путей, гемолитические анемии, другие наследственные гипербилирубинемии.
При подозрении на это заболевание рекомендовали специальные тесты: например, измеряли уровень билирубина до и после 48-часового голодания. Увеличение количества билирубина в 2–3 раза — диагностический признак синдрома Жильбера. Однозначно подтвердить диагноз могла биопсия печени, но это сложное и травматичное исследование, поэтому его применяли редко.
После открытия гена, мутация которого вызывает синдром Жильбера, диагностика упростилась: достаточно провести генетическое исследование, выявляющее эту мутацию.
Лабораторные анализы при синдроме Жильбера не показательны: уровень непрямого билирубина может быть увеличен как совсем незначительно, так и в несколько раз. Характерных изменений не показывают и УЗИ, КТ, МРТ.
Лечение
Как правило, синдром Жильбера не требует терапии: заболевание не побеспокоит пациента, если он будет стараться избегать стресса, высыпаться, сбалансированно питаться.
Симптомы и причины синдрома Жильбера
Больным также следует крайне осторожно относиться к приему следующих групп лекарств:
- глюкокортикоидов (преднизолон)
- анаболических стероидов
- эстрогенов (в том числе противозачаточных и препаратов для заместительной терапии при климаксе)
- натрия салицилата
- парацетамола
- кофеина
- ампициллина, рифампицина, трептомицина, левомицетина и некоторых других антибиотиков
- ингибиторов вирусных протеаз (средств для лечения вирусных гепатитов и ВИЧ);
- некоторых цитостатиков
При резком увеличении уровня билирубина выше пяти норм может быть рекомендован фенобарбитал в качестве средства, усиливающего активность УДФГК-трансферазы. При превышении нормы в 2–4 раза с этой целью рекомендуют валокордин (содержит низкие дозы фенобарбитала).
Для профилактики билиарного сладжа и билирубиновых камней рекомендуют препараты урсодезоксихолевой кислоты. Она способствует нормализации физико-химических свойств желчи. Кроме того, УДХК защищает клетки центральной нервной системы от токсического действия непрямого билирубина.
Прогноз и профилактика
Синдром Жильбера несколько ухудшает качество жизни человека и повышает вероятность развития лекарственного гепатита. С другой стороны, непрямой билирубин обладает антиоксидантным и кардиопротективным действием. У людей с синдромом Жильбера риск смерти от сердечно-сосудистой катастрофы в два раза ниже, чем в целом по популяции3. Есть данные о том, что повышенный уровень билирубина способствует защите от микроангиопатий (поражения сосудов) при сахарном диабете и уменьшает вероятность развития колоректального рака. Кроме того, в крови пациентов с синдромом Жильбера, как правило, повышен уровень гемоглобина.
Профилактики синдрома Жильбера не существует.
Источники:
1 Немцова Елена Геннадьевна. Синдром Жильбера: клинико-биохимические и генетические особенности и электрические, вязкоэластические свойства эритроцитов.
2 Окунева Е.Г. Синдром Жильбера. Исследование полиморфизма rs8175347 в гене UGT1A1, (TA)5/6/7/8.
3 Perlstein T.S. Serum total bilirubin level and prevalent lover-extremity peripheral arterial disease: National Health and Nutrition Examination Survey (NHANES) 1999 to 2004.
Источник
