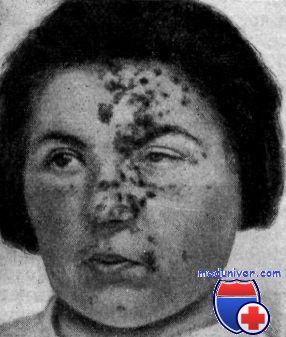
Птоз миоз и энофтальм синдром

Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
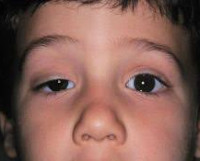
Синдром Горнера
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
- Ятрогенное вмешательство. Синдром Горнера – частое осложнение неправильной постановки дренажа по Бюлау. Симптомы также появляются после пересечения нервных волокон, блокады шейного сплетения или звездчатого ганглия в области грудной клетки или шеи.
- Травматические повреждения. Заболевание нередко обусловлено тупой травмой основания шеи с поражением грудной или шейной симпатической нервной цепи. Клинические проявления наблюдаются на стороне, противоположной от зоны повреждения.
- Отогенные патологии. Болезнь может возникать в результате распространения инфекции из полости среднего уха при отите. Этому способствует перфорация барабанной перепонки и лабиринтит в анамнезе.
- Злокачественные новообразования. Сдавливание опухолью нервных волокон приводит к появлению клинической симптоматики синдрома Горнера. Наиболее частыми причинами являются опухоль Панкоста или бронхогенная карцинома верхушки лёгкого.
- Неврологические болезни. Развитие патологии может быть связано с латеральным медуллярным синдромом, параличом Дежерин-Клюмпке или рассеянным склерозом. Реже этиологическим фактором становится сирингомиелия.
- Сосудистые патологии. Распространённая причина синдрома Горнера – аневризма аорты. Локальные изменения на уровне артерий, кровоснабжающих зону поражения, также могут выступать в роле триггера.
- Болезни щитовидной железы. Окулосимпатический синдром может возникать на фоне щитовидно-шейной венозной дилатации или зоба. Часто прослеживается взаимосвязь между проявлениями болезни и гиперплазией щитовидной железы.
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
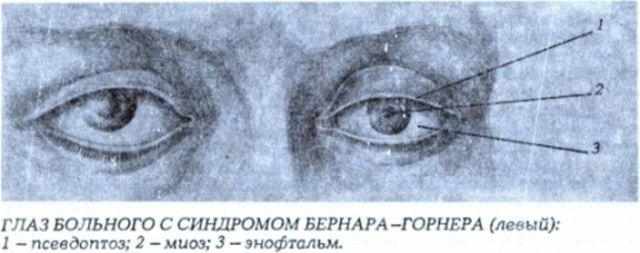
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
- Тест с оксамфетамином. Используется для установления причины миоза. Если третий нейрон не задействован, применение амфетамина ведёт к появлению стойкого мидриаза. В заключении указывают, на каком промежутке поврежден нервный путь.
- Биомикроскопия глаза. Отмечается инъекция сосудов конъюнктивы. Прозрачность оптических сред глаза не снижена, структура радужки неоднородна. Может наблюдаться неравномерное распределение пигмента.
- Тест на определение задержки расширения зрачка. При болезни Горнера птоз сочетается с суженным зрачковым отверстием. При поражении глазодвигательного нерва в результате исследования выявляется сочетание опущения века с мидриазом.
- КТ орбит. Исследование осуществляется для определения этиологии болезни. Компьютерная томография дает возможность визуализировать объемные образования глазницы и травматические повреждения органа зрения.
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
Источник
Неврологическая анизокория. Синдром Горнера. Диагностика синдрома Горнера.Неврологическая анизокория. Размер зрачка регулируют две мышцы радужки. Сфинктер (мышца, суживающая зрачок) иннервируется парасимпатической системой, а дилататор (мышца, расширяющая зрачок) — симпатической системой. Определите, является ли анизокория большей в темноте (затруднено расширение в глазе с меньшим зрачком) или на свету (затруднено сужение в глазе с большим зрачком). А. Анизокория, более выраженная в темноте 1. Синдром Горнера (поражение симпатической иннервации глаза) – Гомолатеральный лицевой ангидроз. Это проявление не связано с постганглионарным симпатическим повреждением. Фармакологическое тестирование: кокаиновый тест. Кокаин блокирует обратный захват норадреналина в постганглионарных нервно-мышечных синапсах. Когда путь симпатической иннервации глаза не поврежден, кокаин расширяет зрачки. Сообщите пациенту, что тест на содержание кокаина в моче будет положительным в течение следующих 48-72 ч.
Анатомия пути симпатической иннервации глаза (окулосимпатический путь)– Центральный окулосимпатический нейрон берет начало в заднебоковых отделах гипоталамуса и спускается в латеральных отделах ствола мозга к спинному мозгу. Этиология синдрома Горнера. Центральный синдром Горнера обычно связан с инсультом. Преганглионарные повреждения могут иметь опухолевое происхождение, а постганглионарные повреждения обычно легко выражены. Постганглионарный синдром Горнера, сопровождающийся болевыми ощущениями, требует исключения расслоения внутренней сонной артерии. Исследование синдрома ГорнераЦентральный синдром Горнера обычно сопровождается другими симптомами нарушения функции ствола мозга (например, синдром Валленберга). Наблюдается также гомолатеральный ангидроз лица, шеи и туловища. Преганглионарный синдром Горнера сопровождается гомолатеральным ангидрозом только лица. Слабость и атрофия мышц гомолатеральной руки обусловлены повреждением С8-Т2 корешков спинного мозга или плечевого сплетения. Если имеется также боль в надключичной ямке, необходимо исключить опухоль верхушки легкого. Соберите анамнез относительно любых имевшихся хирургических вмешательств и травм шеи или грудной клетки, например, катетеризации центральных сосудов, тиреоидэктомии, а также случаев физического насилия, удушения. Синдром Горнера у пациента с сосудистыми головными болями обычно имеет постганглионарное происхождение. При этом клинически значимый ангидроз лица отсутствует. Внезапная боль в челюсти, ухе, горле или перитонзиллярной области характерна для расслоения сонной артерии. Болезненный постганглионарный синдром Горнера с гомолатеральной тригеминальной дисфункцией (дизестезия, онемение) называется паратригеминальным синдромом Редера и связан с разнообразными повреждениями в области параселлярного и кавернозного синусов.
– Также рекомендуем “Фармакологические способы топической диагностики. Аберрантная регенерация глазодвигательного нерва.” Оглавление темы “Слепота. Патология зрачков. Косоглазие.”: |
Источник
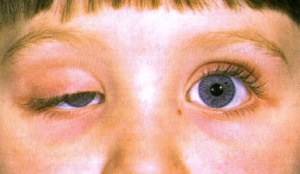 Синдром Горнера – это синдром, вызванный повреждением симпатической нервной системы организма.
Синдром Горнера – это синдром, вызванный повреждением симпатической нервной системы организма.
Зачастую этот синдром называют окулосимпатическим синдромом, так как он проявляется на лице — в области глаз.
Он действует не только на мышечные ткани организма, но и в некоторых случаях, на сам глаз.
Следует отметить интересный факт того, что синдром был открыт доктором Горнером, но еще до него было несколько медиков, описавших симптоматику этой болезни.
В итоге болезнь окрестили именно так. В ряде стран в названии добавляют еще имя – синдром Клода Бернара Горнера.
Причины возникновения
Причин синдрома Горнера достаточно много, начиная от повреждения нервной системы, и заканчивая врождёнными пороками, патологиями.
Рассмотрим их более детально:
- Физическое воздействие непосредственно на грудные или шейные цепи симпатической системы. Это может быть, как сдавливание, так и непосредственное повреждение. Часто симптоматика возникает с той стороны, где производилось воздействие.
- При поражении тканей головного мозга, вследствие латерального медуллярного синдрома.
- Причиной проявления синдрома может послужить кластерная головная боль. Это очень сильные головные боли, которые ощущаются на стенках черепной коробки. Боль настолько сильна, что нередки случаи суицида с целью избавления от такой боли.
- Травматическая причина, связанная с сильным ушибом непосредственно основания шеи. Также не исключена хирургическая травма.
- Вследствие различных опухолей. В частности, это опухоль Панкоста.
- Проявление аневризмы. Очень часто синдром Горнера возникает после перенесения аневризмы аорты.
- Воспалительные процессы в зоне среднего уха.
- Причиной может быть и непосредственное расслоение аневризмы.
- Опухоль щитовидной железы.
- Возникновение данного синдрома может быть связано с аутоиммунным заболеванием, например, рассеянным склерозом.
- Напряжение звездообразного нерва, вследствие присутствия дополнительного шейного ребра.
- Также причиной может быть блокада нервных центров.
- В случае пореза симпатического нерва шеи.
- Причиной может служить наследственное заболевание, которое способно вызывать опухоли по всему телу. Это так называемый неврофиброматоз первого типа.
Быстрое нарушение оболочек мозга или серозный менингит у детей — лечение и профилактика болезни.
Особо опасная ликворная киста головного мозга, лечение которой осуществимо только хирургическим путем, имеет свои особенности диагностики и симптоматики.
Классификация заболевания
Синдром Горнера может быть, как отдельно развивающимся заболеванием, так и следствием других недугов. Исходя из этого факта, существует следующая классификация:
- Идиопатический – это медицинский термин, обозначающий независимое прохождение болезни от других патогенных факторов. В этом случае синдром Горнера —
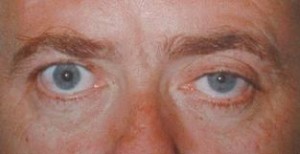 это отдельное заболевание, а не элемент симптоматики другого заболевания.
это отдельное заболевание, а не элемент симптоматики другого заболевания. - Вторичный – в этом случае синдром Горнера развивается как следствие целого ряда других заболеваний. Что случается чаще, он является одним из симптомов болезни, вызвавшей синдром.
Также существует классификация, определяющая степень поражения болезнью нейронной цепочки, по которой передается импульс. В зависимости от этого выделяют:
- поражение 1-го нейрона – оно может быть связано непосредственно с поперечным рассечением спинного мозга;
- поражение 2-го нейрона – этот вид развивается при сдавливании симпатического нерва, увеличивающейся опухолью;
- поражение 3-го нейрона – развивается при повреждении так называемых двигательных волокон.
Симптомы и признаки синдрома Горнера
Синдром Бернара Горнера можно определить, как по ряду внешних признаков, которые выражаются непосредственно на лице больного, так и при более деликатном осмотре глазного яблока (в отдельных случаях более наглядно).
Синдром характеризуется следующими симптомами:
- Замедленные адаптивные способности зрачка – глаз способен адаптироваться к степени освещенности: чем сильнее интенсивность освещения, тем больше сужается зрачок, и, наоборот – для лучшего обзора в темноте. Ввиду синдрома Горнера, зрачки не способны быстро адаптироваться к перепадам в интенсивности освещения.
- Гетерохрония – этот симптом проявляется разным окрасом радужной оболочки глаза. То есть, глаза будут иметь разный цвет. Очень часто данный симптом прослеживается у детей, страдающих синдромом Горнера.
- Западание глазного яблока – так называемый энофтальм.
- Миоз. Неестественное сужение зрачка с последующей неспособностью к расширению.
- Птоз. Неестественное опускание верхнего века с дальнейшим невозвратом, вследствие чего сужается разрез глаза.
- Перевернутый птоз – обратная симметрия к обычному птозу. В этом случае нижнее веко приподымается.
- Ангидроз. Уменьшение потоотделения со стороны пораженного нерва.
- Сниженная выработка слезной жидкости со стороны поражения.
- Красный окрас оболочки глазного яблока.
- Осунувшийся вид лица со стороны поражения.
На фото симптомы синдрома Горнера
Диагностические методики
Помимо непосредственно визуального осмотра больного, с целью выявления явной симптоматики, а также составления подробного анамнеза, существуют определенные диагностические методики, целью которых является однозначное определение данной болезни:
- Закапывание в глаза раствора М-холиноблокатора. При таких манипуляциях можно однозначно определить синдром Горнера, так как при действии данного раствора происходит расширение зрачков глаза. Если же зрачок не отреагировал, значит, имеет место синдром, или же другая причина.
- Определение времени задержки глаза – как уже отмечалось в симптоматике, при наличии синдрома глаза имеют пониженную адаптивную способность к перепаду интенсивности освещения. Вследствие чего, зная адекватное время адаптации, можно определить время адаптации глаза больного, проведя измерение времени.
- МРТ – магниторезонансная томография позволяет выявить образования, которые вызвали возникновение синдрома Горнера.
Лечение патологии
 Следует отметить, что синдром Горнера — это достаточно безобидное заболевание, если оно самостоятельно, хоть и имеет ряд неудобств и косметических дефектов.
Следует отметить, что синдром Горнера — это достаточно безобидное заболевание, если оно самостоятельно, хоть и имеет ряд неудобств и косметических дефектов.
Но за возникновением данного заболевания могут стоять совершенно определенные и достаточно серьезные патологии и проблемы.
Лечение синдром Горнера происходит:
- Посредством нейростимуляции – к пораженным мышцам или же участкам прикрепляются электроды, и короткими электрическими импульсами происходит стимуляция пораженных областей. Это приводит к лучшему их кровообращению и дальнейшему частичному или полному восстановлению.
- Средствами пластической хирургии – проводится хирургическое вмешательство в пораженные области с целью пластической коррекции дискомфортных зон.
- Медикаментозно – происходит деликатный подбор специализированных препаратов, предназначенных для стимуляции пораженных тканей лица. Данные медикаменты являются очень специфическими, и их подбор проводится исключительно специалистами. Поэтому самолечение не приведет к излечению от данной болезни. Нужно обращаться исключительно к компетентному лицу.
- Кинезотерапия — вид лечебных физических нагрузок. Данная методика использует различные массажи, позволяющие стимулировать пораженные участки по средствам непосредственного физического контакта. Благодаря этому области получают должное кровообращение.
Профилактические меры
Специфика синдрома Горнера в том, что он не имеет специальных курсов лечения и профилактики.
Ведь зачастую он является симптомом более сложного и системного заболевания, которое уже имеет непосредственные методы лечения и профилактики.
Наличие синдрома очень часто определяется только ради исключения или же обнаружения возможного более серьезного заболевания, которое способно угрожать жизни больного.
Синдром Бернарда Горнера — это специфическое заболевание, связанное с осложнениями в работе симпатических нервов, или же их повреждением.
Он имеет ряд специфической симптоматики, а также методы лечения и диагностики заболевания. Как отдельное заболевание он не угрожает жизни больного, а лишь вызывает косметический и физический дискомфорт.
Если же синдром вызван другим, более серьезным заболеванием, он уже может представлять угрозу жизни человека.
Лечение данного синдрома проходит по средствам стимуляции пораженных тканей или же устранения причины его возникновения. При лечении этого недуга важно вовремя обратиться к специалисту, чтобы не допустить действительно опасных осложнений.
Видео: Синдром Горнера
Диагноз синдром Гонрера можно поставить только взглянув в зеркало. Что нужно знать о симптомах, лечении и профилактике болезни.
Источник