Пульс при синдроме артериальной гипертонии
Артериальное давление (АД) и частота сердечных сокращений (пульс) – это главные индикаторы работы сердечно-сосудистой системы. Во врачебной практике они еще называются «жизненными показателями».
Есть ли связь между пульсом и давлением
В любой критической ситуации для того, чтобы оценить тяжесть состояния человека, я в первую очередь ориентируюсь именно на цифры АД и пульса.
АД и пульс тесно связаны между собой. Благодаря их регуляции обеспечивается нормальное кровоснабжение всех внутренних органов.
В физиологическом смысле пульс всегда «подстраивается» под величину давления. Например, при снижении АД компенсаторно растет частота сокращений сердца, чтобы поддерживать кровообращение на должном уровне.
Однако при слишком частом пульсе (патологическом) время диастолы (фаза сердечного цикла, в которую камеры сердца заполняются кровью) уменьшается. В результате при сокращении желудочков в системный кровоток выбрасывается меньшее количество крови, что приводит к снижению артериального давления и ухудшению общего кровообращения.
При каком давлении чаще бывает тахикардия
Для начала стоит обозначить нормальные значения АД и пульса:
- норма давления – от 105 до 129 мм рт. ст. для верхнего, от 65 до 89 мм рт. ст. для нижнего. Все, что выше, называется артериальной гипертензией (гипертонией); все, что ниже – гипотензией (гипотонией);
- норма ЧСС – от 60 до 90 ударов в минуту. Все, что выше, называется тахикардией, все, что ниже – брадикардией;
Однако есть и исключения. Например, для людей, профессионально занимающихся спортом, нормальный пульс составляет 50-55 ударов в минуту. У детей же, наоборот, норма ЧСС намного выше, чем у взрослых.

На самом деле на вопрос «При каком давлении чаще бывает тахикардия?» нельзя дать однозначного ответа. Пульс может участиться и при нормальном, и при высоком, и при пониженном давлении.
Все дело в том, что в изменении ЧСС и АД могут участвовать совершенно разные механизмы: уменьшение объема циркулирующей крови, токсическое действие различных веществ на сердечно-сосудистую систему, избыточное или недостаточное выделение гормонов, нарушение нервной регуляции и т.д.
Клинический случай
Хочу представить интересный случай, который произошел совсем недавно. Ко мне обратился мужчина 36 лет. Его в течение нескольких месяцев беспокоила общая слабость, головокружение, учащенное сердцебиение, бледность кожи, небольшая одышка. Самостоятельно сдал клинический анализ крови в частной лаборатории. Результаты показали снижение уровня гемоглобина, эритроцитов, высокое содержание ретикулоцитов. По совету родственников стал принимать препараты железа. Особого лечебного эффекта не наблюдалось, что и заставило обратиться к врачу. Из сопутствующих заболеваний пациент отметил лишь остеохондроз шейного отдела позвоночника. Наличие геморроидальной болезни и патологий ЖКТ отрицает. Во время осмотра выявлено увеличение ЧСС до 115 в минуту и снижение артериального давления до 100/60 мм рт.ст. При пальпации верхней части живота мне удалось выявить болезненность.
Я выдал направление на фиброгастродуоденоскопию. В ходе исследования была обнаружена слабо кровоточащая язва на малой кривизне желудка, диаметром 0,5 см. Кровотечение остановлено лазерной коагуляцией (прижиганием). Проведен дыхательный уреазный тест для диагностики хеликобактерной инфекции. Результат положительный. Назначена диета (1-й стол по Певзнеру) и медикаментозная терапия: средства, подавляющие выработку соляной кислоты (Омепразол), антациды (Альмагель), антибиотики (Амоксициллин и Кларитромицин). А также рекомендовано продолжить прием препаратов железа. Через некоторое время пациент отметил значительное улучшение состояния: исчезли головокружение, слабость, кожа приобрела здоровый оттенок. Повторный анализ крови показал нормализацию уровня гемоглобина и эритроцитов.
Частый пульс и гипотония
Кратковременные тахикардия и низкое давление могут быть физиологичными. Самый яркий пример – головокружение, потемнение в глазах, легкая тошнота при резком вставании с дивана или кровати после долгого лежания. Пожалуй, с таким явлением сталкивался практически каждый человек. Оно называется «ортостатическая тахикардия, или гипотензия». Однако этого не стоит бояться, так как это абсолютно нормально и физиологически обосновано.
Кратковременное снижение АД и учащение сердцебиения обусловлены перераспределением кровотока под силой тяжести в нижние части тела в момент перехода из горизонтального положения в вертикальное.
Наиболее опасные состояния, при которых наблюдается гипотония и частый пульс, – это так называемые пароксизмальные аритмии. К ним относятся суправентрикулярные, желудочковые тахиаритмии, фибрилляция и трепетание предсердий. Без неотложной помощи эти нарушения ритма сердца могут закончиться весьма плачевно. Поэтому человеку с учащенным пульсом, независимо от показателей АД, обязательно нужно проводить электрокардиограмму.
Другие патологические причины тахикардии при низком давлении:
- анемия (малокровие);
- кровотечение. Хроническая потеря крови может возникать при наличии геморроя, язвы желудка или 12-перстной кишки;
- обезвоживание, например, у больных сахарным диабетом, или при длительной диарее;
- дефицит гормонов – болезнь Аддисона (надпочечниковая недостаточность), гипотиреоз (сниженная функция щитовидной железы);
- нейроциркуляторная (вегетососудистая) дистония;
- передозировка лекарств для лечения гипертонической болезни, аденомы простаты или импотенции («Виагра»).
Меня часто спрашивают о том, как лечить тахикардию при низком давлении. Я всегда акцентирую внимание на том, что сначала необходимо выяснить причину гипотензии.
Тахикардия при нормальном давлении
Может быть и такое, что давление нормальное, а пульс высокий. Обычно это происходит вследствие повышенной потребности клеток в кислороде, кратковременного выброса в кровь гормонов, стимулирующих сокращение сердца, или воздействия различных токсинов. Причины могут быть следующими:
- физическая нагрузка;
- эмоциональный стресс или невротическое расстройство;
- любые инфекционные заболевания, сопровождающиеся повышением температуры тела;
- табакокурение;
- чрезмерное употребление кофе и «энергетических» напитков;
- пороки сердца (особенно часто тахикардия наблюдается при пролапсе митрального клапана);
- беременность – из-за гормональных перестроек в третьем триместре может наблюдаться учащение сердцебиения при нормальных показателях АД.
Гипертензия и учащенное сердцебиение
Тахикардия и высокое давление наиболее часто встречаются у людей, у которых имеется гипертоническая болезнь в сочетании с другими кардиологическими патологиями (хроническая сердечная недостаточность, кардиомиопатии, миокардиты).
В своей практике я нередко вижу пациентов, у которых увеличение ЧСС и АД может быть признаком различных эндокринопатий, таких, как:
- диффузный токсический зоб (гиперфункция щитовидной железы) – пациент становится раздражительным, он теряет в весе, у него незначительно повышается температура, его беспокоит чрезмерная потливость (испарина, гипергидроз);
- болезнь/синдром Иценко-Кушинга (образование в надпочечниках или в головном мозге, продуцирующее большое количество глюкокортикоидов) – возникает ожирение, появляются фиолетовые или багровые растяжки на коже живота, бедер, увеличивается концентрация глюкозы в крови, снижается прочность костей;
- феохромоцитома (опухоль надпочечников, избыточно вырабатывающая адреналин и норадреналин) – происходят приступообразные значительные повышение АД и ЧСС, часто приводящие к инсульту и инфаркту.
Случается и такое, что гипертензия и тахикардия являются следствием передозировки лекарственных препаратов – антидепрессантов, психостимуляторов, адреномиметиков (сосудосуживающих капель в нос).
5 важных советов гипертонику с тахикардией
Людям, страдающим артериальной гипертонией и имеющим учащенный пульс, я советую придерживаться следующих рекомендаций:
- Прежде всего необходимо обследоваться для выяснения возможных причин.
- Принимать прописанные кардиологом лекарственные средства регулярно, ни в коем случае не пропускать прием таблеток.
- Если вы только начинаете принимать препараты для снижения АД, то дозу следует увеличивать постепенно, с самой малой, чтобы не спровоцировать «эффект первой дозы», который приводит к резкому падению АД и учащению пульса.
- Отказаться от вредных привычек, особенно от курения.
- Ограничить потребление поваренной соли до 1-2 грамм в день.
Источник
Гипертоническая болезнь — одно из самых распространенных сердечно-сосудистых заболеваний. По данным ВОЗ, от неё страдает больше 1,1 млрд. чел. во всем мире. Повышенное кровяное давление увеличивает риск развития других болезней сердца. Гипертония — среди основных причин смертности, причем заболевание быстро «молодеет». Оно встречается не только у пожилых, но и у молодых людей. Ниже — о том, почему оно появляется, как его распознать и контролировать.
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
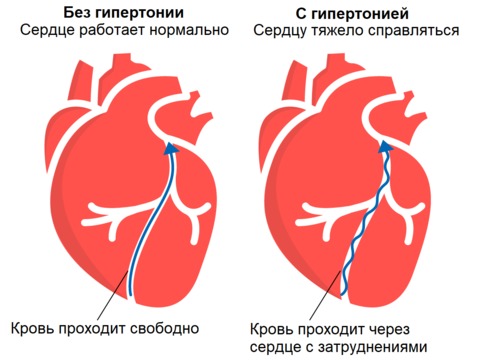
 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
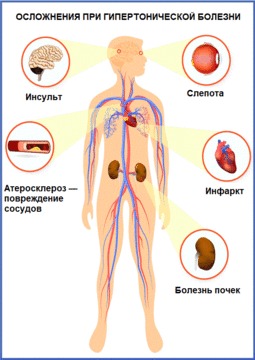 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия — опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD – 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. – 2019
- WHO. Гипертония.
Источник
