Регургитация код по мкб
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
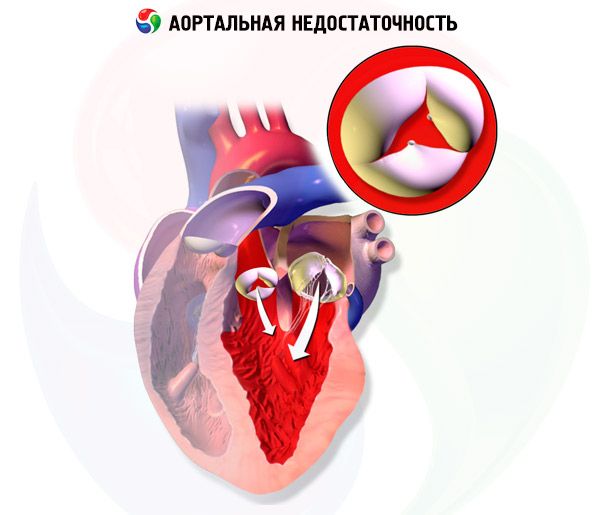
Аортальная регургитация – несостоятельность закрытия аортального клапана, приводящая к появлению потока из аорты в левый желудочек во время диастолы. Причины включают идиопатическую клапанную дегенерацию, острую ревматическую лихорадку, эндокардит, миксоматозную дегенерацию, врожденный двустворчатый аортальный клапан, сифилитический аортит и заболевания соединительной ткани или ревматологическую патологию.
Симптомами бывают одышка при физической нагрузке, ортопноэ, пароксизмальная ночная одышка, сердцебиение и боль в груди. При осмотре можно выявить разлитую пульсовую волну и голодиастолический шум. Диагноз устанавливают при объективном осмотре и эхокардиографии. Лечение предполагает замену аортального клапана и (в некоторых случаях) прием вазодилатирующих препаратов.
[1], [2], [3]
Код по МКБ-10
I06.1 Ревматическая недостаточность аортального клапана
Q23.1 Врожденная недостаточность аортального клапана
I35.8 Другие поражения аортального клапана
Причины аортальной регургитации
Аортальная регургитация (АР) может быть острой или хронической. Первичные причины острой аортальной регургитации – инфекционный эндокардит и расслоение восходящей части аорты.
Умеренная хроническая аортальная регургитация у взрослых чаще всего вызвана двустворчатым или фенестрированным аортальным клапаном (2 % мужчин и 1 % женщин), особенно если присутствует тяжелая диа-столическая артериальная гипертензия (АД > 110 мм рт. ст.).
Умеренная и тяжелая хроническая аортальная регургитация у взрослых чаще всего вызвана идиопатической дегенерацией аортальных клапанов или корня аорты, ревматической лихорадкой, инфекционным эндокардитом, миксоматозной дегенерацией или травмой.
У детей самой частой причиной бывает дефект межжелудочковой перегородки с пролапсом аортального клапана. Иногда аортальная регургитация бывает вызвана серонегативной спондилоартропатией (анкилозирующим спондилитом, реактивным артритом, псориатическим артритом), РА, СКВ, артритом, связанным с язвенным колитом, сифилитическим аортитом, несовершенным остеогенезом, аневризмой грудной части аорты, расслоением аорты, надклапанным аортальным стенозом, артериитом Такаясу, разрывом синуса Вальсальвы, акромегалией и височным (гигантоклеточным) артериитом. Аортальная регургитация вследствие миксоматозной дегенерации может развиться у больных с синдромом Марфана или синдромом Элерса-Данло.
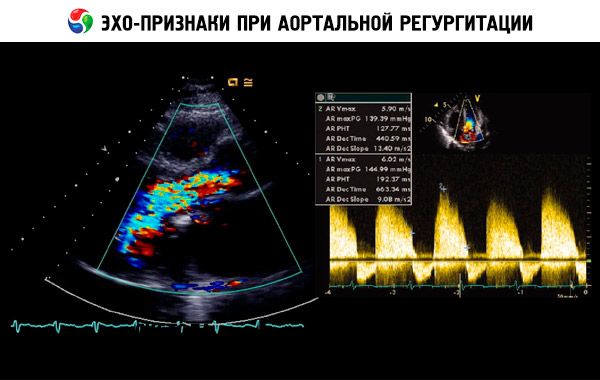
При хронической аортальной регургитации постепенно увеличиваются объем левого желудочка и ударный объем левого желудочка, поскольку левый желудочекполучает кровь, поступающую вследствие регургитации из аорты в диастолу, в дополнение к крови из легочных вен и левого предсердия. Гипертрофия левого желудочка компенсирует увеличение его объема в течение нескольких лет, но в конечном итоге развивается декомпенсация. Эти изменения могут приводить к развитию аритмий, сердечной недостаточности (СН) или кардиогенного шока.
[4], [5], [6], [7], [8], [9]
Симптомы аортальной регургитации
Острая аортальная регургитация вызывает симптомы сердечной недостаточности и кардиогенного шока. Хроническая аортальная регургитация обычно бывает бессимптомной в течение многих лет; прогрессирующая одышка при физической нагрузке, ортопноэ, пароксизмальная ночная одышка и сердцебиение развиваются незаметно. Симптомы сердечной недостаточности плохо коррелируют с объективными показателями функций левого желудочка. Боль в груди (стенокардия) появляется приблизительно у 5 % пациентов, не имеющих сопутствующей ИБС, причем чаще это происходит ночью. Могут появиться признаки эндокардита (например, лихорадка, анемия, потеря массы тела, эмболия различной локализации), поскольку патологический аортальный клапан предрасположен к бактериальному поражению.
Симптомы изменяются в зависимости от тяжести аортальной регургитации. По мере прогрессирования хронических заболеваний происходит повышение систолического АД при уменьшении диастолического, что приводит к увеличению пульсового давления. Со временем толчок левого желудочка может усиливаться, расширяться, увеличиваться по амплитуде, смещаться вниз и в стороны, с систолическим западением передней левой парастернальной области, что создает «качающееся» движение левой половины грудной клетки.
На более поздних стадиях аортальной регургитации можно пальпаторно выявить систолическое дрожание в области верхушки сердца и над сонными артериями; это вызвано большим ударным объемом и низким аортальным диастолическим давлением.
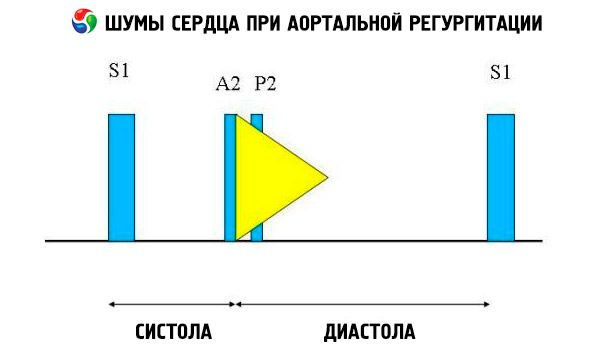
Аускультативные симптомы включают нормальный сердечный тон и нерасщепленный, громкий, заостренный или хлопающий II сердечный тон вследствие усиленного сопротивления упругой аорты. Шум аортальной регургитации яркий, высокочастотный, диастолический, затихающий, начинается вскоре после аортального компонента S. Наиболее громко он слышен в третьем или четвертом межреберье слева от грудины. Шум выслушивается лучше всего стетоскопом с диафрагмой при наклоне больного вперед с задержкой дыхания на выдохе. Он усиливается при пробах, которые увеличивают постнагрузку (например, приседание, изометрическое рукопожатие). Если аортальная регургитация небольшая, шум может возникать только в ранней диастоле. Если диастолическое давление левого желудочкаочень высокое, шум становится короче, поскольку аортальное давление и диастолическое давление левого желудочка уравниваются в ранней диастоле.
Другие патологические аускультативные находки включают шум изгнания и шум потока регургитации, щелчок изгнания вскоре после S и шум аортального потока изгнания. Диастолический шум, слышимый в подмышечной впадине или в середине левой половины грудной клетки (шум Коул-Сесил), вызван слиянием аортального шума с III сердечным тоном (S3), который возникает из-за одновременного наполнения левого желудочка из левого предсердия и аорты. Средний и поздний диастолический шум, который слышен на верхушке (шум Остина Флинта), может быть следствием быстрого потока регургитации в левый желудочек, которая вызывает вибрацию створки митрального клапана на пике предсердного потока; этот шум похож на диастолический шум митрального стеноза.
Другие симптомы возникают редко, они обладают низкой (или неизвестной) чувствительностью и специфичностью. Видимые признаки заболевания включают качание головы (симптом Мюссе) и пульсацию капилляров ногтя (симптом Квинке, лучше определяется при легком надавливании) или язычка (симптом Мюллера). Пальпаторно можно выявить напряженный пульс с быстрым повышением и падением («бьющийся», «водный молоток», или коллаптоидный пульс) и пульсацию сонных артерий (симптом Корригена), артерий сетчатки (симптом Беккера), печени (симптом Розенбаха) или селезенки (симптом Герхарда). Изменения АД включают повышенное систолическое давление на ногах (под коленом) на > 60 мм рт. ст. по сравнению с давлением на плече (симптом Хилла) и падение диастолического АД более чем на 15 мм рт. ст. при поднятии руки (симптом Мэйна). Аускультативные симптомы включают грубый шум, который слышен в области бедренной пульсации (звук выстрела из пистолета, или симптом Траубе), и бедренный систолический тон и диастолический шум проксимальнее сдавления артерии (шум Дюрозье).
[10], [11], [12], [13], [14], [15], [16], [17]
Диагностика аортальной регургитации
Предположительный диагноз ставят на основании анамнеза, объективного осмотра и подтверждают эхокардиографией. Допплеровская эхокардиография – метод выбора для выявления и количественного определения величины потока регургитации. Двухмерная эхокардиография помогает определить размер корня аорты, а также анатомические особенности и функционирование Ллевого желудочка. Конечноый систолический объем левого жулудочка > 60 мл/м2, конечный систолический диаметр левого желудочка > 50 мм и ФВ ЛЖ

Радиоизотопное сканирование можно использовать для определения ФВ ЛЖ, если результаты эхокардиографии граничат с патологией или эхокардиография технически трудно выполнима.
Выполняют ЭКГ и рентгенографию грудной клетки. ЭКГ может продемонстрировать нарушения реполяризации с изменением (или без них) комплекса QRS, характерным для гипертрофии ЛЖ, увеличение левого предсердия и инверсию зубца Тс депрессией сегмента ST в грудных отведениях. Рентгенография грудной клетки может выявить кардиомегалию и увеличенный корень аорты у больных с хронической прогрессирующей аортальной регургитации. При аортальной регургитации тяжелой степени могут появиться симптомы отека легких и сердечной недостаточности. Проба с физической нагрузкой помогает оценить функциональный резерв и клинические проявления патологии у больных с выявленной аортальной регургитации и сомнительными проявлениями.
Коронарография обычно не нужна для диагностики, но ее выполняют перед хирургическим вмешательством, даже при отсутствии стенокардии, поскольку приблизительно 20 % больных с тяжелой АР страдают тяжелой ИБС, способной стать показанием к сопутствующему хирургическому лечению (АКШ).
[18], [19], [20], [21], [22], [23], [24]
Лечение аортальной регургитации
Лечение острой аортальной регургитации – замена аортального клапана. Лечение хронической аортальной регургитации зависит от клинических проявлений и степени дисфункции ЛЖ. Больные с симптомами, возникающими при обычной ежедневной активности или во время теста с физической нагрузкой, нуждаются в замене аортального клапана. Пациенты, которые не соглашаются на хирургической лечение, могут принимать вазодилататоры (например, нифедипин дпительного действия по 30-90 мг 1 раз в день или ингибиторы АПФ). Также можно назначить мочегонные средства или нитраты для уменьшения преднагрузки при тяжелой аортальной регургитации. Больные без клинических проявлений с ФВ ЛЖ 55 мм («правило 55») или конечным диастолическим диаметром > 75 мм также нуждаются в хирургическом лечении; прием препаратов стоит на втором месте для этой группы пациентов. Дополнительные хирургические критерии включают снижение ФВ 4,0 и сердечный индекс 2.
Больные, не подпадающие под эти критерии, подлежат тщательному физикальному обследованию, эхокардиографии и, возможно, радиоизотопной ангиокинеграфии при нагрузке и в покое для определения сократимости ЛЖ каждые 6-12 мес.
Показана профилактика эндокардита антибиотиками перед процедурами, способными привести к бактериемии.
Прогноз
На фоне лечения 10-летняя выживаемость у больных с небольшой или умеренной аортальной регургитации составляет 80-95 %. При своевременной замене клапана (до развития сердечной недостаточности и с учетом критериев, описанных ниже) отдаленный прогноз у больных с умеренной и тяжелой аортальной регургитации неплохой. Однако при тяжелой аортальной регургитации и сердечной недостаточности прогноз значительно хуже.
[25], [26]
Источник
Версия: Справочник заболеваний MedElement
Категории МКБ:
Трикуспидальная недостаточность (I07.1)
Общая информация
Краткое описание
Недостаточность трехстворчатого клапана ( трикуспидальная недостаточность) обусловлена неполным смыканием створок клапана во время систолы желудочков, что вызывает патологическую регургитацию крови из правого желудочка в правое предсердие.
У 60-90% здоровых лиц при проведении ЭХОКГ во время систолы желудочков выявляется небольшая физиологическая регургитация крови в правое предсердие, однако обратный ток крови невелик и не находит своего подтверждения при обычном клиническом исследовании. Патологическая регургитация при пороке трикуспидального клапана приводит к значительным нарушениям внутрисердечной гемодинамики.
Чаще всего недостаточность правого предсердно-желудочкового клапана является функциональной, развивающейся вторично вследствие выраженной дилатации правого желудочка и кольца соответствующего клапана.
Этиология и патогенез
Различают органическую и функциональную недостаточность трикуспидального клапана.
Органическая недостаточность характеризуется грубыми морфологическими изменениями створок трехстворчатого клапана (уплотненим, сморщиванием, деформацией и обызвествлением) и развивается чаще всего при ревматизме.
Патологическая физиология. Регургитация крови из правого желудочка в правое предсердие относительно быстро ведет к дилатации правого предсердия без существенной его гипертрофии. Компенсация порока осуществляется подобно митральной недостаточности, однако компенсирующие возможности правого предсердия меньше, поэтому рано формируются венозная гипертензия и венозный застой с депонированием крови в печени и других органах брюшной полости.
Недостаточность трехстворчатого клапана с большим объемом регургитации создает волну обратного тока, которая приводит к систолической пульсации яремных вен и печени. Среднее давление в полости правого предсердия повышено в 2-3 раза и более. Как и при недостаточности митрального клапана, вследствие большей податливости к растяжению сердечной мышцы, чем фиброзного кольца, возможно появление относительного стеноза с небольшим градиентом диастолического давления между правым предсердием и правым желудочком, манифестирующего слабым диастолическим шумом
Эпидемиология
По данным аутопсий пороки трёхстворчатого клапана обнаруживают у 15–30% больных c ревматическими пороками сердца. Трикуспидальная недостаточность составляет 85% пороков трёхстворчатого клапана. По данным ЭхоКГ трикуспидальную недостаточность I степени можно выявить практически у всех здоровых людей. Заболеваемость и смертность, связанные с трикуспидальной регургитацией, зависят от ее причины и степени тяжести. Клиническими детерминантами тркуспидальной регургитации являются пожилой возраст, низкий индекс массы тела и женский пол. Частота развития трикуспидальной регургитации увеличивается с возрастом
Клиническая картина
Cимптомы, течение
Клиническая картина. Типичны жалобы на одышку, слабость, сердцебиение, тяжесть в правом подреберье. Если порок формируется у больного с ранее имевшимся митральным стенозом, застойные явления в малом круге кровообращения уменьшаются, одышка ослабевает, больной легче переносит горизонтальное положение.
При осмотре обращает на себя внимание выраженный акроцианоз, иногда с желтушным оттенком. Лицо у больных с правожелудочковой недостаточностью одутловато, кожа желтовато-бледная с акроцианозом, рот полуоткрыт, глаза тусклые – лицо Корвизара.
Вены шеи набухшие, при выраженной трикуспидальной недостаточности определяется видимая пульсация шейных вен – положительный венный пульс.
Также при осмотре обнаруживаются признаки застойной сердечной недостаточности – периферические отеки, гепатомегалия. Иногда (редко) при исследовании печени можно обнаружить ее пульсацию – так называемый “печеночный пульс” – симптом Фридрейхса.
Еще одно из характерных клинических проявлений трикуспидальной недостаточности – “симптом качелей” – это не совпадающая по времени пульсация области сердца и области печени.
Аускультативно определяется систолический шум средней интенсивности, усиливающийся ко II тону и определяющийся у основания мечевидного отростка, слева у нижнего края грудины, шум усиливается на вдохе (симптом Риверо — Корвалло). Возможно ослабление 1 тона, а также формирование патологического третьего тона с формированием протодиастолического ритма галопа
Диагностика
На электрокардиограмме определяются признаки гипертрофии правого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента ST) в тех же отведениях, увеличение зубца Р в отведениях II, III и aVF.
Фонокардиографически определяются снижение амплитуды I тона в области проекции клапана. Систолический шум имеет лентовидную форму и занимает всю систолу, шум усиливается на вдохе и в положении на правом боку.
Рентгенологически определяются расширение верхней полой вены, преобладающее увеличение правых отделов сердца, закругление их контуров во всех проекциях, увеличение правого предсердия и желудочка во второй косой проекции.
При эхокардиографическом исследовании определяется расширение полости правого желудочка, признаки регургитации на трехстворчатом клапане.
О наличии и выраженности трикуспидальной недостаточности можно судить по кривым давления в правом предсердии.
Диагностика порока основывается на признаках венозного полнокровия, положительного венного пульса, обнаружении систолического шума с характерной топографией, а также на данных рентгенографии сердца.
Дифференциальный диагноз
При трикуспидальной недостаточности возникает необходимость в дифференциальной диагностике с легочным сердцем, первичной легочной гипертензией и с карциноидным синдромом. Трикуспидальная недостаточность у больных с легочным сердцем появляется в очень поздней стадии хронических заболеваний легких, при кифосколиозе, что облегчает правильное понимание происхождения порока. При первичной легочной гипертензии имеется клиника: выраженная одышка, цианоз. В области легочной артерии выслушиваются резкий акцент II тона и систолический шум выброса, а позднее – диастолический шум, обусловленный относительной недостаточностью пульмонального клапана.Рентгенологически выявляются признаки легочной гипертензии при отсутствии признаков легочной патологии и митрального стеноза. При необходимости для окончательного диагноза первичной легочной гипертензии нужна катетеризация правого сердца.
Симптомы трикуспидального порока могут быть при карциноидном синдроме. Карциноид – это маленькая опухоль из хромаффинной ткани с наиболее частой локализацией в желудочно-кишечном тракте (обычно в тонком кишечнике), в подвздошной кишке. Опухоль продуцирует вазоактивные субстанции – серотонин, брадикинин и триптофан. Через полую вену они попадают в правое сердце, повреждают его эндокард, но не доходят до левого сердца, так как инактивируются в легких.Что касается створок трикуспидального клапана, то они постепенно уплотняются, утолщаются, укорачиваются и становятся недостаточными, а из-за потери подвижности створки устанавливаются в полузакрытом положении, что может обусловить функциональный трикуспидальный стеноз. Позже иногда поражается и клапан легочной артерии.Клиника карциноидного синдрома: жалобы на эпизоды покраснения кожи лица и верхней части туловища в ответ на эмоциональные реакции, еду, алкоголь; часто боли в животе, диарея.Объективно: особый красно-фиолетовый цвет кожи, увеличение печени, отеки, асцит, позднее появляются признаки печеночной и почечной недостаточности. Поражение трикуспидального клапана появляется в поздней стадии болезни, когда есть метастазы в печень, которые тоже продуцируют вазоактивные вещества, и увеличение их концентрации в правом сердце ускоряет формирование порока. Поэтому о возможностях поражения сердца надо помнить и внимательно их искать.
При аускультации выслушивается систолический шум над трехстворчатым клапаном, который в ранней стадии болезни может появляться только на вдохе, а потом становится постоянным. Позднее выслушивается систолический шум изгнания на легочной артерии. Самые поздние аускультативные признаки – диастолические шумы трикуспидального стеноза или пульмональной недостаточности. В редких случаях есть мерцательная аритмия. На ЭКГ обычно изменены только волны Р, редко – гипертрофия правого желудочка. На ЭхоКГ – дилатация правого желудочка, ненормальное движение межжелудочковой перегородки. Рентгенологически в поздней стадии болезни – увеличение правого сердца.
Недостаточность трехстворчатого клапана необходимо дифференцировать от недостаточности двустворчатого, при которой в далеко зашедших случаях также наблюдается расширение сердца вправо. В пользу поражения трехстворчатого клапана свидетельствуют хорошая слышимость систолического шума справа от грудины, проведение его в правую подмышечную область, наличие печеночного и положительного венного пульса.
Осложнения
Осложнениями порока часто бывают мерцание предсердий, тромбирование полости правого предсердия с тромбоэмболией легочной артерии, иногда желудочно-кишечные кровотечения.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Специфических консервативных методов лечения трикуспидальной недостаточности нет, развивающуюся сердечную недостаточность лечат, используя общепринятые методы. По показаниям назначают мочегонные препараты, периферические вазодилататоры, блокаторы В-адренорецепторов (в том числе карведилол), сердечные гликозиды, антикоагулянты, метаболические препараты. Лечение направлено на уменьшение застоя в большом круге кровообращения, уменьшение объема выброса из правого желудочка, коррекцию метаболизма миокарда и гомеостаза.
Показания к оперативному вмешательству
Оперативное вмешательство на трехстворчатом клапане обычно проводят при вмешательстве на других клапанах, если неэффективно медикаментозное лечение.
При недостаточности трехстворчатого клапана время выполнения хирургического лечения и оптимальная методика окончательно не определены в основном из-за малочисленности и противоречивости имеющихся данных (см. таблицу).
| Показания | Класс |
|---|---|
| Тяжелая недостаточность трехстворчатого клапана у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IC |
| Тяжелая первичная недостаточность трехстворчатого клапана с наличием симптомов, несмотря на медикаментозную терапию, без тяжелой правожелудочковой недостаточности | IC |
| Тяжелый стеноз трехстворчатого клапана (± недостаточность трехстворчатого клапана) с наличием симптомов, несмотря на медикаментозную терапию* | IC |
| Тяжелый стеноз трехстворчатого клапана (± недостаточность трехстворчатого клапана) у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца* | IC |
| Умеренная органическая недостаточность трехстворчатого клапана у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IIaC |
| Умеренная вторичная недостаточность трехстворчатого клапана с дилатированным кольцом (> 40 мм) у пациентов, подлежащих хирургическому лечению клапанов левых отделов сердца | IIaC |
| Тяжелая недостаточность трехстворчатого клапана с наличием симптомов после выполнения хирургического лечения на левых отделах сердца, при отсутствии миокардиальной, клапанной недостаточности левых отделов сердца или наличие правожелудочковой недостаточности при отсутствии тяжелой легочной гипертензии (систолическое давление в легочной артерии > 60 мм рт. ст.) | IIaC |
| Тяжелая изолированная недостаточность трехстворчатого клапана в сочетании с минимальными симптомами или их отсутствием и прогрессивной дилатацией или ухудшением функции правого желудочка | IIbC |
* Перкутанное вмешательство может быть применено на первых этапах, если стеноз трехстворчатого клапана изолирован
Прогноз
Течение органической трикуспидальной недостаточности, как правило, быстро прогрессирующее, рефрактерное к терапии. Наиболее тяжело протекает органическая трикуспидальная недостаточность, которая присоединяется к сформированному митральному пороку, поскольку быстро нарастают нарушения кровообращения.
Профилактика
В соответствии с данными экспертов Американской кардиологической ассоциации все пациенты с ревматическим пороком сердца входят в группу умеренного риска по развитию инфекционного эндокардита. Этим пациентам при выполнении различных медицинских манипуляций, связанных с риском развития бактериемии ( экстракция зуба, тонзиллэктомия, операции на желчных путях или кишечнике и т.д.) необходимо профилактическое назначение антибиотиков.
При манипуляциях в полости рта, пищеводе, дыхательных путях:
– взрослым внутрь за 1 час до процедуры амоксициллин 2 г однокрактно, детям до 12 лет – амоксициллин из расчета 50 мгкг.
– при аллергии к пенициллину за 1 час до процедуры взрослым внутрь клиндамицин 600 мг , или азитромицин 500 мг, или кларитромицин 500 мг, или цефалексин 2г, детям до 12 лет – клиндамицин 20 мгкг, цефалексин 50 мгкг, азитромицин 15 мгкг, кларитрллергии омицин 15 мгкг
При манипуляциях на желудочно-кишечном и урогенитальном трактах:
– взрослым амоксициллин 2 г внутрь за 1 час до процедуры или ампициллин 2 г вв или вм, введение закончить за 30 мин до процедуры, детям до 12 лет амоксициллин 50 мгкг или ампициллин 50 мгкг вв или вм за 30 мин до процедуры.-
– при аллергии к пенициллину взрослым ванкомицин 1 г вв в течение 1-2 часов, введение закончить за 30 мин до процедуры, детям до 12 лет – ванкомицин 20 мгкг вв в течение 1-2 часов, введение закончить за 30 мин до процедуры
Вторичная профилактика ОРЛ
Направлена на предотвращение рецидивов заболевания.
Применяют препараты пролонгированного действия: бициллин-1 (бензатинпенициллин, экстенциллин) и бициллин-5. Бициллин-1 менее аллергичен и дольше сохраняется в необходимой концентрации (21 день против 7-14 дней у бициллина-5).
Бициллин-1 вводят в/м:
– взрослым и подросткам – 2,4 млн ЕД;
– детям при массе тела менее 25 кг – 600 000 Ед;
– детям с массой тела более 25 кг -1,2 млн ЕД.
Бициллинопрофилактика проводится круглогодично. Для больных с ревматическим пороком сердца проводится пожизненно.
Информация
Информация
- Основные положения рекомендаций ESC по диагностике и лечению клапанной болезни (приобретенных пороков) сердца (2007)
- ACC/AHA PRACTICE GUIDELINES ACC/AHA 2006 Guidelines for the Management of Patients With Valvular Heart Disease
- Лекции по сердечно-сосудистой хирургии. Под ред. Л. А. Бокерия. В 2-х т. Т. 1 -М.: Издательство НЦССХим. А. Н. Бакулева РАМН, 1999. – c. 311-328
- Шостак Н.А., Аничков Д.А., Клименко А.А. Приобретенные пороки сердца. В Кн.: Кардиология: национальное руководство. Под ред. Ю.Н. Беленкова, Р.Г. Оганова. М.: ГЭОТАР–Медиа, 2007. – С. 834–864.
- Внутренние болезни. В 10 книгах. Книга 5: Пер. с англ./ Под ред. Е. Браунвальда, К. Дж. Иссельбахера, Р. Г. Петерсдорфа и др. — М.: Медицина.— 1995. — с.224-257
- Коваленко В.Н., Несукай Е.Г. Некоронарогенные болезни сердца. Практическое руководство/Под ред. В.Н. Коваленко. – К.: Морион, 2001.- с.272-325
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
