Респираторный дистресс синдром по мкб
Рубрика МКБ-10: J80
МКБ-10 / J00-J99 КЛАСС X Болезни органов дыхания / J80-J84 Другие респираторные болезни, поражающие главным образом интерстициальную ткань
Определение и общие сведения[править]
Острый респираторный дистресс-синдром (ОРДС)
Острый респираторный дистресс-синдром представляет собой форму острой дыхательной недостаточности, которая является компонентом полиорганной недостаточности, развивается как неспецифическая реакция легких на различные повреждающие факторы, характеризуется определенной клинической, функциональной, рентгенологической и патоморфологической картиной.
Синонимы:
• “Шоковые лёгкие”
• Лёгкие Дананга
• “Влажные” лёгкие
• “Постперфузионные” лёгкие
• Некардиогенный ОЛ
Эпидемиология
Частота возникновения острого повреждения лёгких и ОРДС варьирует в зависимости от использованных в эпидемиологических исследованиях критериев диагностики и составляет в разных странах от 1,5 до 78,9 случая на 100 000 человек в год. Между тем принятие согласованных критериев диагностики на American-European Consensus Conference (AECC) не повлиялио на разброс данных, характеризующих распространённость ОПЛ и ОРДС в разных странах мира, в том числе в странах со сходным уровнем жизни населения и развитием здравоохранения.
Так, в странах Северной Европы частота ОПЛ и ОРДС составляет соответственно 17,9 и 13,5 случая на 100 000 человек в год, в то время как в США частота ОПЛ достигает 64,2 случая на 100 000 человек в год. Во Франции среди всех причин ОДН распространённость ОПЛ и ОРДС не превышает 31,5% и 15,8% соответственно.
Классификация
В 1992 г. на Согласительной объединённой конференции американских и европейских экспертов (AECC) были предложены термины “острое повреждение лёгких” (acute lung injury – ALI) и “острый респираторный дистресс-синдром” (acute respiratory distress-syndrome – ARDS).
Критерии, используемые при постановке диагноза “острое повреждение лёгких”:
• острое начало;
• наличие двусторонних инфильтратов на рентгенограмме органов грудной клетки;
• снижение величины респираторного индекса (отношение парциального давления кислорода в артериальной крови к его содержанию во вдыхаемом воздухе – paO2/FiO2) менее 300 мм рт.ст.;
• отсутствие признаков левожелудочковой сердечной недостаточности или уменьшение ДЗЛК до 18 мм рт.ст. (и ниже).
Под ОРДС договорились понимать острое повреждение лёгких, характеризующееся резким снижением индекса оксигенации (отношение раО2/FiO2) до 200 мм рт.ст. (и меньше). Кроме того, в ходе конференции было предложено объединить формы ОДН, развивающейся вследствие пяти различных причин, в одну группу. Поэтому в настоящее время в группу ОДН (понятие “прямое повреждение лёгких”) входят состояния, возникающие в результате аспирации желудочного содержимого; распространённой лёгочной инфекции (бактериальной, вирусной, Pneumocystis); утопления; ингаляции токсичных веществ или ушиба лёгкого. ОПЛ и ОРДС, формирующиеся при действии любых других факторов, относят к “непрямому повреждению лёгких”. Термин “непрямое поражение лёгких” в современной литературе заменяют термином “внелёгочный” ОРДС, а прямое – термином “лёгочный”
Этиология и патогенез[править]
Факторы, повышающие вероятность развития ОРДС.
• Наиболее часто острое повреждение лёгких или ОРДС возникает при сепсисе (примерно в 40% случаев). При тяжёлом сепсисе повреждение лёгких – один из первых признаков формирования ПОН (полиорганная недостаточность).
• Политравма занимает второе место среди факторов непрямого повреждения лёгких.
• Ожоги II-III степени (более 28% поверхности тела).
• Жировая эмболия.
• Эклампсия или эклампсическая кома.
• Острый деструктивный панкреатит (ОРДС диагностируют у 10-20% больных).
• Передозировка некоторых наркотиков (например, героина или метадона).
• Длительная экстракорпоральная перфузия.
• Массивные гемотрансфузии (при переливании более 40-50% ОЦК в течение суток). Этот вид поражения лёгких в последние годы получил название “лёгочное повреждение трансфузионной природы”.
• Длительный (амиодарон) или дозозависимый (блеомицин; суммарная доза препарата превышает 400 ЕД) приём некоторых лекарственных средств. Для таких форм ОРДС характерны внезапное острое начало и крайне тяжёлое течение.
Отягощающими факторами ОПЛ и ОРДС считают хронический алкоголизм и крайне тяжёлое состояние пациента (определяют по шкалам APACHE II и SAPS II).
Знание факторов риска позволяет грамотно организовать профилактические мероприятия и назначить поддерживающую терапию. Распространённость факторов риска значительно варьирует и определяется региональными особенностями, социальными условиями и уровнем организации здравоохранения.
Патогенез
Основными механизмами ОРДС служат воздействие этиологического фактора на клетки-мишени и модуляция процесса транскрипции генов, ответственных за синтез медиаторов воспаления. Ключевым звеном в этом процессе считают активацию транскрипционного ядерного фактора каппа B (NF-κB), что вызывает повышенную выработку медиаторов воспаления (цитокины, оксид азота, свободные радикалы, молекулы адгезии, эйкозаноиды, протеазы, эндотелин и некоторые другие), секвестрацию нейтрофилов в лёгких и образование микротромбов.
Клинические проявления[править]
Синдром респираторного расстройства (дистресса) у взрослого: Диагностика[править]
Физикальное обследование
Первыми признаками ОРДС считают одышку и гипоксемию (зачастую резистентную к кислородтерапии). При аускультации выслушивают жёсткое дыхание и влажные хрипы в заднебазальных отделах.
Лабораторные исследования
При проведении анализа КОС обнаруживают уменьшение величины респираторного индекса (рaO2/FiO2) до 200 (или ниже) и умеренную гипокапнию. На этом фоне отмечают гипердинамический тип кровообращения с тахикардией и умеренной гипертензией (при нормальных значениях ЦВД и ДЗЛК).
Чувствительность и специфичность критериев ОРДС, принятых на АЕСС, не позволяют точно установить диагноз. А при выполнении тщательного анализа критериев ввиду низкой специфичности нередко наблюдают гипердиагностику синдрома. В 1995 г. учёные сравнили диагностическую ценность критериев Murray (шкала Lung injury score – LIS) и критериев, полученных на Американо-Европейской согласительной конференции, в одной и той же популяции пациентов. Как показали исследования, отправными точками для диагностики ОРДС с использованием шкалы LIS служат величина респираторного индекса (рaO2/FiO2 ≤174) и наличие билатеральных лёгочных инфильтратов (данные составляющие имели наибольшую чувствительность и специфичность).
Инструментальные исследования
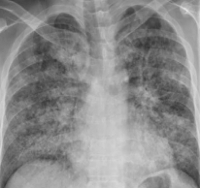
На рентгенограмме определяют резкое снижение прозрачности лёгочных полей (как за счёт диффузного отёка, так и вследствие уплотнения лёгочной паренхимы), а также визуализируют множественные хлопьевидные тени (“снежная буря”) во всех отделах лёгких.
“Золотым стандартом” в диагностике ОРДС считают компьютерную томографию лёгких. Этот метод позволяет установить негомогенность поражения лёгких при ОРДС и обнаружить в них не замеченные ранее патологические процессы.
Дифференциальный диагноз[править]
Синдром респираторного расстройства (дистресса) у взрослого: Лечение[править]
Основные задачи респираторной поддержки при ОРДС:
• оптимизация газообмена;
• уменьшение работы дыхания;
• снижение потребления кислорода дыхательными мышцами;
• предотвращение волюмотравмы – минимизация перерастяжения альвеол;
• предотвращение ателектатического повреждения – циклического открытия и закрытия альвеол;
• предотвращение органной лёгочной воспалительной реакции – биотравмы.
Выполнение процедуры открытия альвеол
Процедура открытия альвеол (в англоязычной литературе – recruitment) – кратковременное повышение давления и/или объёма в респираторной системе с целью открыть альвеолы, коллабированные в результате развития интерстициального отёка, и увеличить конечно-экспираторный объём лёгких.
Методы открытия альвеол
• Методика 40 × 40.
• ИВЛ в режиме, управляемом по давлению (pressure control ventilation – PCV).
• Пошаговая методика (stepwise).
• Искусственный вздох.
• Медленный умеренный манёвр открытия альвеол.
• ИВЛ в положении пациента на животе (прон-позиция).
Показания к проведению процедуры открытия лёгких:
• критическая гипоксемия и тяжёлые нарушения газообмена в лёгких;
• отсутствие достаточного эффекта при оптимизации респираторного паттерна или использовании нереспираторных методов лечения ОДН;
• после эпизодов респираторного дистресса или инвазивных манипуляций (например, транспортировка, бронхоскопия, трахеостомия, переинтубация);
• ателектазирование и ранние стадии ОРДС (метод выбора).
Искусственная вентиляция лёгких в положении пациента лёжа на животе (prone-position)
Патофизиологическим обоснованием данного метода ИВЛ считают концепцию “мокрой губки” (“sponge lung”). Концепция основана на том, что коллабирование альвеол, отёк и ателектазирование участков лёгких происходят преимущественно в нижележащих (для каждого конкретного положения тела) отделах лёгких и при перемене положения тела ателектазированные участки также меняют свою локализацию, по аналогии с мокрой губкой. В положении пациента на спине коллабируются преимущественно задненижние отделы лёгких за счёт компрессии органами средостения, а также под действием гравитационных сил.
Медикаментозное лечение
а) Глюкокортикоиды
В настоящее время не рекомендуют назначать глюкокортикоиды всем пациентам с ОРДС. Применение глюкокортикоидов через 14 дней и более после начала ОРДС нередко повышает риск гибели пациента.
Целесообразно использовать малые дозы гидрокортизона (не более 300 мг/сут) на протяжении первых 5-7 дней для лечения больных с резистентным септическим шоком и развившимся ОРДС (для стабилизации гемодинамики).
Для более тщательного изучения механизмов лёгочного повреждения, защиты и репарации, а также для определения значения глюкокортикоидной терапии необходимо провести дальнейшие клинические исследования.
б) Сурфактант
Дефицит сурфактанта при ОРДС носит вторичный характер. Высокая эффективность сурфактант-терапии при ОРДС новорождённых (дефицит сурфактанта первичен) обусловила интенсивное изучение эффективности сурфактант-терапии при ОРДС. Препараты сурфактанта представляют собой гетерогенную по составу и свойствам группу лекарственных средств. Терапевтическая эффективность конкретного препарата сурфактанта зависит от его состава и структуры (они, в свою очередь, зависят от технологии получения). Большинство исследователей считают природные препараты более эффективными и предпочтительными для использования в клинике. Однако применение препаратов сурфактанта при лечении ОПЛ и ОРДС имеет некоторые ограничения, связанные с отрицательными результатами, полученными при выполнении РКИ (рандомизированное клиническое исследование)большинства препаратов.
В настоящее время существуют данные об эффективности препаратов сурфактанта, назначаемых при лечении “прямого” ОРДС, в первые 72 ч от начала ИВЛ.
в) Ингаляции оксида азота
Дилатация сосудов малого круга при вдыхании оксида азота способствует коррекции повышенного тонуса лёгочных сосудов и острой правожелудочковой дисфункции, развивающейся при ОРДС. Положительное влияние оксида азота на гемодинамику малого круга обусловливает снижение давления в лёгочной артерии (ДЛА), уменьшение общего лёгочного сосудистого сопротивления и ЦВД и увеличение СВ (сердечного выброса).
Повышение транспорта кислорода – результат комплексного действия оксида азота на артериальную оксигенацию и насосную функцию сердца.
Профилактика[править]
Прочее[править]
Прогноз
Факторы, имеющие неблагоприятное прогностическое значение
• Нарушение функции других органов и систем в раннем периоде ОРДС.
• Хронические заболевания печени в анамнезе.
• Развитие сепсиса.
Кроме того, неблагоприятными прогностическими признаками считают наличие критической лёгочной гипертензии (систолическое давление в лёгочной артерии превышает 40 мм рт.ст.) и потребность в более высоком давлении во время вдоха (прогрессирующее уменьшение растяжимости лёгких), а также увеличение альвеолярно-артериального градиента по кислороду (требует повышения PEEP и FiО2). Большое значение имеют гиперкапния, расстройство кровообращения (например, стойкая артериальная гипотензия, сохраняющаяся несмотря на возмещение ОЦК), а также некорригируемая гипопротеинемия.
Источники (ссылки)[править]
Интенсивная терапия [Электронный ресурс] / Под ред. Б.Р. Гельфанда, А.И. Салтанова – М. : ГЭОТАР-Медиа, 2011. – https://www.rosmedlib.ru/book/ISBN9785970417850.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Патогенез
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Респираторный дистресс-синдром.
Респираторный дистресс-синдром
Описание
Респираторный дистресс. Синдром взрослых (РДСВ) – крайне тяжелое проявление дыхательной недостаточности, сопровождающееся развитием некардиогенного отека легких, нарушений внешнего дыхания и гипоксии. Несмотря на многообразие факторов, приводящих к РДВС, в его основе лежат повреждения легочных структур, вызывающие несостоятельность транспортировки кислорода в легкие. Другими названиями респираторного дистресс-синдрома являются «шоковое», «влажное», «травматическое» легкое.
Дополнительные факты
Респираторный дистресс. Синдром взрослых (РДСВ) – крайне тяжелое проявление дыхательной недостаточности, сопровождающееся развитием некардиогенного отека легких, нарушений внешнего дыхания и гипоксии. Несмотря на многообразие факторов, приводящих к РДВС, в его основе лежат повреждения легочных структур, вызывающие несостоятельность транспортировки кислорода в легкие. Другими названиями респираторного дистресс-синдрома являются «шоковое», «влажное», «травматическое» легкое.
Резкое снижение оксигенации и вентиляции организма вызывает кислородную недостаточность сердца и головного мозга и развитие угрожающих для жизни состояний. При РДСВ летальность в случае несвоевременно или неадекватно оказанной помощи достигает 60-70%.

Респираторный дистресс-синдром
Патогенез
Механизмом, запускающим развитие респираторного дистресс-синдрома, служит эмболизация мелких сосудов легких микросгустками крови, частичками поврежденных тканей, каплями жира на фоне образующихся в тканях токсичных биологически активных веществ — кининов, простагландинов и тд Микроэмболизация легочных сосудов развивается в результате прямого или опосредованного воздействия на капиллярно-альвеолярную мембрану легочных ацинусов различного рода повреждающих факторов.
Прямое повреждающее воздействие оказывает аспирация крови, рвотных масс и воды, вдыхание дыма и токсических веществ, контузия легких, перелом ребер, разрыв диафрагмы, передозировка наркотических средств. Опосредованное, непрямое повреждение капиллярно-альвеолярных мембран вызывает активация и агрегация форменных элементов крови при бактериальных и вирусных пневмониях, сепсисе, ожогах, сочетанных травмах и травматическом шоке, сопровождающихся массивной кровопотерей, панкреатите, аутоиммунных процессах, электротравме, эклампсии.
Повышение проницаемости мембраны для белка и жидкости вызывает отек интерстициальной и альвеолярной тканей, снижение растяжимости и газообменной функции легких. Эти процессы приводят к развитию гипоксемии, гиперкапнии и острой дыхательной недостаточности. Респираторный дистресс-синдром может развиваться на протяжении нескольких часов или суток от момента воздействия повреждающего фактора. В течении РДСВ выделяют три патоморфологические фазы:
• Острая фаза РДСВ (до 2-5 суток) – интерстициальный и альвеолярный отек легких, поражение капилляров легких и эпителия альвеол, развитие микроателектазов. В случае благоприятного течения респираторного дистресс-синдрома спустя несколько дней острота явлений стихает, транссудат рассасывается. В противном случае возможен переход в подострое либо хроническое течение.
• Подострая фаза РДСВ – развитие бронхоальвеолярного и интерстициального воспаления.
Причины
• Хроническая фаза РДСВ – соответствует развитию фиброзирующего альвеолита. Происходит утолщение и уплощение капиллярно-альвеолярных мембран, разрастание в них соединительной ткани, формирование микротромбозов и запустевание сосудистого русла. Исходом хронической фазы респираторного дистресс-синдрома служит развитие легочной гипертензии и хронической дыхательной недостаточности. Выраженный альвеолярный фиброз может возникнуть уже спустя 2-3 недели.
Симптомы
Развитие респираторного дистресс-синдрома взрослых характеризуется последовательной сменой стадий, отражающих патологические изменения в легких и типичную картину остро нарастающей дыхательной недостаточности.
I (стадия повреждения) – первые 6 часов со времени воздействия стрессового фактора. Жалобы, как правило, отсутствуют, клинико-рентгенологические изменения не определяются.
II (стадия мнимого благополучия) – от 6 до 12 часов со времени воздействия стрессового фактора. Развиваются нарастающая одышка, цианоз, тахикардия, тахипноэ (учащение дыхания более 20 в мин. ), беспокойство пациента, кашель с пенистой мокротой и прожилками крови. Одышка и цианоз не купируются кислородными ингаляциями, содержание кислорода в крови неуклонно падает. Аускультативно в легких – хрипы, крепитация; рентгенологические признаки соответствуют диффузному интерстициальному отеку.
III (стадия дыхательной недостаточности) – спустя 12-24 часа после воздействия стрессового фактора. Клокочущее дыхание с выделением пенистой розовой мокроты, нарастающая гипоксемия и гиперкапния, поверхностное дыхание, увеличение центрального венозного и снижение артериального давления. По всей поверхности легких выслушиваются влажные, множественные хрипы различного калибра. На рентгенограммах определяется слияние очаговых теней. В этой стадии происходит образование гиалиновых мембран, заполнение альвеол фибрином, экссудатом, распадающимися кровяными тельцами, поражение эндотелия капилляров с образованием кровоизлияний и микроателектазов.
IV (терминальная стадия) – метаболический ацидоз, гипоксемия и гиперкапния не устраняются предельно большими объемами интенсивной терапии и ИВЛ. Ложноположительная рентгенологическая динамика (появление очагов просветлений) вызвана разрастанием соединительной ткани, замещающей паренхиму легких. В этом терминальном периоде респираторного дистресс-синдрома развивается полиорганная недостаточность, характеризующаяся:
• артериальной гипотонией, выраженной тахикардией, фибрилляцией предсердий, желудочковой тахикардией;
• гипербилирубинемией, гиперферментемией, гипоальбуминемией, гипохолестеринемией;
• ДВС-синдромом, лейкопенией, тромбоцитопенией ;
• повышением мочевины и креатинина, олигурией;
• желудочно-кишечными и легочными кровотечениями;
Кашель. Одышка. Рвота.
Возможные осложнения
В ходе купирования респираторного дистресс-синдрома возможны осложнения в виде баротравм легких, бактериальных пневмоний, развития ДВС-синдрома, левожелудочковой сердечной недостаточности. Проявлениями баротравмы, развивающейся вследствие проведения аппаратной вентиляции легких, служат подкожная эмфизема, пневмоторакс, пневмомедиастинум. Повышенный риск развития баротравм у пациентов с респираторным дистресс-синдромом обусловлен перерастяжением альвеол при снижении эластичности легочной ткани.
Острая левожелудочковая недостаточность (или кардиогенный отек легких) при РДСВ обусловлена застоем кровообращения в малом круге. ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) развивается при сепсисе, панкреонекрозе и других повреждающих факторах и выражается в полиорганном поражении различных систем.
Диагностика
Респираторный дистресс-синдром является критическим состоянием и требует экстренной оценки состояния пациента. Ранними объективными проявлениями РДСВ служат нарастающие одышка, тахикардия и цианоз. Аускультативная картина легких изменяется соответственно стадиям респираторного дистресс-синдрома: от жесткого «амфорического» дыхания к клокочущим влажным хрипам и симптому «немого» («молчащего») легкого в терминальной стадии.
Характерным показателем газового состава крови при РДСВ является РаО2 ниже 50 мм (гипоксемия), несмотря на проводимую оксигенотерапию (при FiО2 более 60%. ), нарастание гиперкапнии. У пациентов с РДСВ выраженная дыхательная недостаточность и гипоксемия сохраняются даже при ингаляциях высококонцентрированной кислородной смеси.
Биохимические показатели венозной крови характеризуются гипоальбуминемией, повышением свертывающих факторов, нарастанием трансаминаз и билирубина. При рентгенографии легких на периферии выявляются диффузные множественные тени (симптом “снежной бури”), снижение прозрачности легочной ткани, плевральный выпот обычно отсутствует.
Показатели функции внешнего дыхания свидетельствуют об уменьшении всех дыхательных объемов и статического растяжения легочной ткани менее 5 мл/мм вод. Измерение давления в легочной артерии катетером Суона–Ганца показывает его «заклинивание» на уровне менее 15 мм Респираторный дистресс-синдром следует отличать от кардиогенного отека легких, пневмонии, ТЭЛА.
Лечение
Лечение респираторного дистресс-синдрома осуществляется в условиях отделения интенсивной терапии и реанимации. Мероприятия по купированию РДСВ включают:
• устранение стрессового повреждающего фактора;
• коррекцию гипоксемии и острой дыхательной недостаточности;
• лечение полиорганных нарушений.
На первом этапе лечения респираторного дистресс-синдрома устраняются прямые повреждающие факторы легких, назначается массивная антибактериальная терапия при бактериальных пневмониях, сепсисе, осуществляется соответствующее лечение ожогов и травм. Для устранения гипоксии проводится подбор адекватного режима кислородотерапии с динамическим контролем газов крови (с поддержанием РО2 не менее 60 мм ). Подача кислорода может осуществляться чрез маску или носовой катетер, при неэффективной оксигенации показана ИВЛ (при ЧД 30 в минуту).
Для профилактики развития ДВС-синдрома назначаются ацетилсалициловая кислота, дипиридамол и реополиглюкин, гепарин. Несмотря на интерстициальный и альвеолярный отек, проводится инфузионная терапия для улучшения питания органов, нормализации диуреза и поддержания уровня АД. Эффективность лечения респираторного дистресс-синдрома зависит от его своевременности: оно успешно лишь на ранних стадиях данного состояния до наступления необратимых поражений легочной ткани.
Прогноз
Летальность в III стадии респираторного дистресс-синдрома составляет около 80%, в терминальной стадии, соответствующей полиорганной недостаточности, обычно все пациенты погибают. При благоприятном исходе после купирования РДСВ функция легких может практически полностью восстановиться, однако чаще требуется длительная поддерживающая терапия.
Профилактика
Специфические профилактические мероприятия респираторного дистресс-синдрома отсутствуют. Следует остерегаться воздействия стрессовых повреждающих факторов, ведущих к развитию РДСВ.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
