Ревматоидный артрит болезнь бехтерева синдром рейтера
1) Не могли бы
Вы рассказать о последних достижениях в лечении таких ревматических
заболеваний, как спондилоартрит, болезнь Бехтерева, синдром Рейтера?
Это правда, что в Штатах сейчас ревматические заболевания успешно
лечат антибиотиками? К кому у нас, в России можно обратиться за
помощью (пусть даже это будет неотработанная еще методика лечения)?
Буду рад получить любую информацию. Спасибо заранее за отклик.
1. Немного о терминологии. Спондилоартрит это группа
заболеваний. Сюда в ходит и боолезнь Бехтерева, Псориатическая
спондилоартропатия, реактивные артриты ( в том числе и болезнь
Рейтера) и еще ряд заболеваний.Есть некоторое сходство в течении
этих заболеваний, но тактика лечения различная.
2. Болезнь Бехтерева и синдром Рейтера входят в эту группу заболеваний.
Это разные заболевания с разным терапевтическим подходом. Каждому
из этих заболеваний будет посвящен отдельный выпуск рассылки.
3. Искать новых, не проверенных методов лечения нет нужды. Заболевание
достаточно хорошо реагирует на правильно подобранное лечение.
Главное, лечиться систематически и не искать “волшебной таблетки”
(ее не существует). В моей практике все случаи неблагоприятного
течения заболевания были связаны с недостаточно добросовестным
и не систематическим лечением. При этом заболевании большое внимание
должно уделяться лечебной физкультуре, санаторно-курортному лечению
и физиотерапевтическим методам.
4. Об антибиотиках. Успешно лечат – не значит вылечивают. Положительный
эффект от антибаотиков не всегда значит прямое воздействие на
микробный агент. Антибиотики имеют прямое или косвенное влияние
на иммунитет. Одни подавляют, другие стимулируют, третьи выравнивают
(модулируют). Грамотное использование этого свойства антибиотиков
приносит несомненную пользу, но это не панацея.
5. В России, на мой взгляд, лучше обращаться к профессиональным
ревматологам, еще лучше в институт Ревматологии РАМН в Москве.
Если Вас интересуют конкретные врачи в институте Ревматологии,
напишите подробнее ([email protected])о ваших проблемах, я посоветую
вам специалиста из десятки лучших по этой проблеме.
2) Мне 36 лет, болезнь
Бехтерева 4 года, СОЭ держится в пределах 39-56 ЕД, принимаю индометацин
и сульфасалазин постоянно, вчера, чтобы снять длительную активность,
мне сделали метипред капельно, на утро сильно покраснело лицо
и область декольте. Посоветуйте, что мне делать с этим.
1.На всякий случай, я бы подвергнул ревизии диагноз.
Болезнь Бехтерева в чистом классическом виде протекает более благоприятно.
Значит, нужно исключать смешанную форму с другим заболеванием
или схожее заболевание. Это принципиально. Может быть трубуется
применять совершенно другие принципы терапии. Сколько вы уже принимете
сульфасалазин? Может быть он не работает. Может быть в Вашем случае
нужен другой базисный препарат (например, метотрексат). Метотрексат
при грамотном, осторожном применении под наблюдением врача показал
себя как король базисных препаратов. Вопросы назначения базисных
препаратов нужно решать при очном осмотре, или обсуждать напрямую
с лечащим врачом. Тоже можно сказать и о изменении или уточнении
диагноза.
2. Реакция на введение метипреда вполне закономерная,
встречается нередко. Возможно вмешательство не требуется. По мере
уменьшения концентрации препарата в крови реакция исчезнет. Однако
очное наблюдение врача необходимо.
3. Если необходимы более конкретные рекомендации,
опишите историю заболевания, пришлите данные исследований, анализов,
описание рентгеновских снимков (всех снимков). Тогда будем решать,
что делать.
3) Можно ли лечить болезнь Бехтерева рекламируемым
препаратом ИНОЛТРА
Правильнее сказать не лечить болезнь Бехтерева,
а применять при болезни Бехтерева. Это не одно и тоже. Лечение
этого недуга не может заключаться в назначении какого-то одного-двух
препаратов. Для успеха нужна программа терапии и комплекс лечебно-оздоровительных
мероприятий, назначаемый индивидуально. Инолтра, исходя из состава,
может быть полезна при болезни Бехтерева. Состав действительно
хорошо продуман. Однако ее высокая стоимость не делает целесообразным
прием этой биологически активной добавки. Около 15 моих пациентов,
принмимавших инолтру в течение полугода (по своей инициативе),
не получили никакого положительного результата. Возможо им попалась
подделка. Однако, в таком случае, я не видел пациентов, принимавших
настоящий препарат.
4) Уважаемый Георгий Юрьевич, большое спасибо
за ваш ответ на мой вопрос. Разрешите задать еще. О чем говорит
высокий интерфероновый статус при болезни Бехтерева (хотя я сомневаюсь
в правильности диагноза) Мне кажется что проблема началась после
травмы.
Необходимо оценивать всю иммунологическую карту.
Болезнь Бехтерева, обязательно сопровождается определенными иммунологическими
оклонениями. Если Вы сомневаетесь в диагнозе и живете в Москве,
могу помочь.
5) Ревматологу:
1.Скажите пожалуйста, может ли болезнь Бехтерева сопровождаться
пониженным гемоглобином
2.Подскажите какие анализы(иммуные) необходимо иметь для уточнения
диагноза б-зни Бехтерева Спасибо
Сниженный гемоглобин не является характерным признаком
болезни, однако и не противоречит диагнозу. Существуют критерии
диагностики болезни Бехтерева.(https://medicinform.net/revmo)
Как видно, лабораторные показатели имеют не главное значение.
В спорных случаях необходимо сделать исследование на антиген гистосовместимости
HLA-B27, а также необходимы ислледования, исключающие сходные
заболевания. Объем остальных исследований определяется индивидуально.
6) Посоветуйте пожалуйста хорошего специалиста
по болезни Бехтерева в Санкт-Петербурге
Лечение болезни Бехтерева зависит в большей степени от усилий,
прилагаемых самим пациентом, чем от одаренности врача. Мое мнение, что болезнь
Бехтерева можно с успехом лечить под наблюдением районного ревматолога. В СПб,
насколько мне известно, хорошая ревматологическая служба. Прием лекарственных
препаратов важен, но это не самое главное. Первое – организация ритма жизни,
сбалансированного питания. Далее – ежедневные занятия физкультурой, лечебный
массаж (именно лечебный, а не спортивный), физиотерапевтическое лечение и, наконец,
санаторно-курортное лечение ежегодно. Все вышеперечисленное и является камнем
преткновения. Многие желают избавиться от проблем без особых усилий с помощью
универсальной таблетки, схемы лечения. Я еще не видел ни одного пациента с болезнью
Бехтерева, который бы получил стойкую ремиссию без вышеуказанных мероприятий.
Медикаменозная терапия не приводит к полной ремиссии и может использоваться
1. как временная необходимость на период реабилилитации.
2. при обострении.
3. как поддерживающая терапия у пациентов с тяжелым течением.
4. у “ленивых” пациентов.
7) Моему сыну полтора года.У него возникают боли в коленях
и тазобедренном суставе по утрам,наблюдается такая скованность всего тела,что
ребенок не может самостоятельно перевернуться на другой бок,не дается переодеть
штанишки.Боль снимаю натиранием спировым настоем чеснока и мазью Биопин.В течение
дня ребенок “расхаживается”,но после сна опять встает с трудом,подтягиваясь
на руках за спинку кровати.После натирания в течении 3-4 дней сильная боль снимается
и ребенок “оживает”.Затем примерно через месяц все повторяется.Так было уже
три раза. Проверялись в инфекционной больнице на рак кости и полиемилит(прививка
сделана по плану и без осложнений)-не подтвердилось.Затем консультировались
у ортопедов-изменений в суставах нет
Советую показать вашего ребенка детским ревматологам для исключения
заболевания из группы серонегативныз спондилоартропатий. В эту группу входят
Болезнь Бехтерева, псориатическая артропатия и некоторые другие. Менее вероятны,
но возможны другие ревматологические заболевания в том числе и ревматоидный
артрит.
8) У мужа болезнь Бехтерева с 1992 г. Ему 39 лет. Хотим завести ребенка,
но боимся, что болезнь перейдет по наследству. Где и какие надо сделать исследования,
чтобы как можно точнее узнать вероятность передачи болезни по наследств ребенку,
которого мы планируем? Можно ли ему вообще иметь детей?
По наследству может передаться не болезнь, а предрасположенность к ней. Точных
цифр, как вы понимаете, никто вам не даст. Приведу пример. Если вам скажут,
что вероятность примерно 30%. Как определить где окажетесь вы в 30 процентах
риска или в 70 отсутствия такового? Мое мнение, что ребенка планировать можно.
Вы где-нибудь видели здоровых родителей которые “ничего не передают” по наследству?
Если подходить с позиций генетической чистоты, нужно отказать в возможности
иметь детей преобладающему большинству семейных пар. Болезнь Бехтерева, на мой
взгляд не та болезнь, которая может служить препятствием к планированию ребенка.
Смотрите также:
У нас также читают:
Источник

Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Общие сведения
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже – женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
Синдром (болезнь) Рейтера
Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
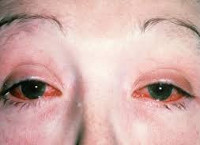
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже – ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов – сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секрета показывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов – односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Источник
Дата публикации 9 ноября 2019Обновлено 9 ноября 2019
Определение болезни. Причины заболевания
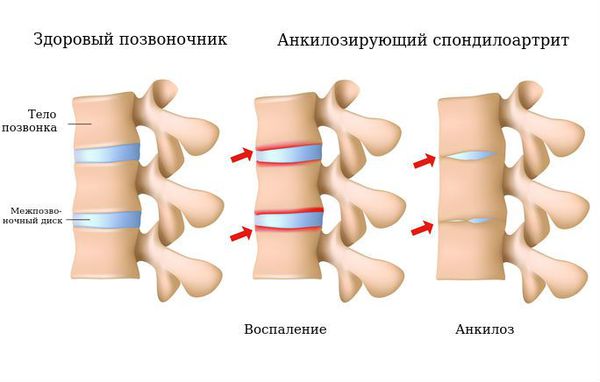
Болезнь Бехтерева (болезнь Штрюмпелля — Бехтерева — Мари, анкилозирующий спондилоартрит, АС) — это воспаление межпозвонковых суставов с последующим их анкилозом. Анкилоз — неподвижность сустава, наступающая в результате образования костного, хрящевого или фиброзного сращения суставных концов сочленяющихся костей. В результате патологического процесса позвоночный столб оказывается в жёстком футляре, значительно ограничивающем движения в нём. Объём движений в суставах постепенно уменьшается, позвоночник становится неподвижным.
Это заболевание известно человечеству с античных времён. Его первое историческое упоминание в литературе относится к 1559 году, когда итальянский хирург Реалдо Коломбо описал два скелета с характерными для анкилозирующего спондилоартрита (АС) изменениями в своей книге “Анатомия”. Через 100 лет, в 1693 году, ирландский врач Бернард Коннор описал скелет человека с признаками сколиоза, в котором крестец, тазовая кость, поясничные позвонки и 10 грудных позвонков с рёбрами были сращены в единую кость. Существует несколько клинических описаний этой болезни, сделанные в середине 19-го века. Но только записи русского врача Владимира Бехтерева в 1893 году, немецкого врача Адольфа Штрюмпеля в 1897 году и французского врача Пьера Мари в 1898 году, а также Бернарда Коннора в 17 веке считаются первыми описаниями АС.
Число больных в разных странах мира колеблется от 0,5 % до 2 % от общей популяции. Мужчины болеют в 3-6 раз чаще женщин, в возрасте 15-30 лет. Течение болезни у лиц мужского пола более агрессивное [1][6]. АС у женщин имеет некоторые особенности: артралгии (боли в суставах) мало выражены, артриты с длительной ремиссией, отсутствуют клинические признаки сакроилеита (воспаления крестцово-подвздошного сустава), функция позвоночника долгое время остается сохранной, заболевание прогрессирует медленно [1][6].
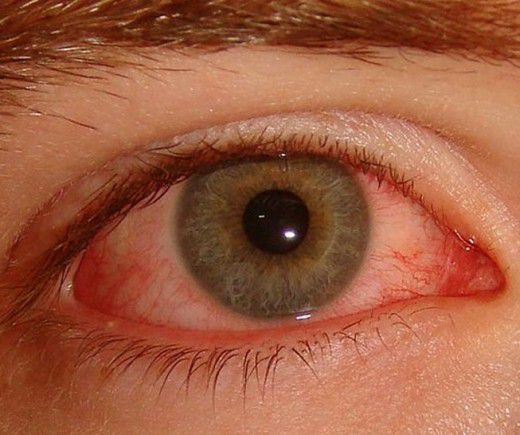
Болезнь Бехтерева обычно поражает позвоночник, крестцово-подвздошное сочленение и крупные суставы нижних конечностей. При первичной внесуставной локализации процесса заболевание может дебютировать поражением глаз. Поражение глаз при АС встречается в 10-50 % случаев и протекает в виде ирита (воспаления радужной оболочки глазного яблока), иридоциклита (воспаления радужной оболочки и цилиарного тела глазного яблока) или эписклерита (воспаления соединительного слоя между склерой и конъюнктивой), могут наблюдаться кератит (воспаление роговицы глаза) и конъюнктивит (воспаление слизистой оболочки глаза). У 5-10 % лиц первым признаком заболевания является ирит или иридоциклит.
Реже заболевание начинается аортитом (воспалением стенки аорты) или кардитом (поражением структур сердца) в сочетании с высокими показателями активности воспалительного процесса.
Этиология АС в настоящее время остаётся до конца неясной. В происхождении болезни большое значение придаётся генетической предрасположенности людей, т. е. наличию определённых генов, а именно антигена HLA-В27. Он встречается у 90-95 % больных, примерно у 20-30 % их родственников первой степени родства и лишь 7-8 % в общей популяции. В популяции частота HLA-В27 нарастает от экватора (0 %) к приарктическим регионам (20-40 %) Земли.
При данном процессе происходит агрессия иммунитета в отношении костно-мышечной системы (неадекватный иммунный ответ). Иммунитет ошибочно и агрессивно воспринимает некоторые ткани организма как чужеродные, поэтому анкилозирующий спондилоартрит относится к разделу аутоиммунных заболеваний.
Главную роль в развитии АС отдают ФНО-α (фактору некроза опухоли альфа). ФНО-α — цитокин (небольшая пептидная сигнальная молекула), играющий при любом виде воспалительного процесса центральную роль. ФНО-α имеет важное значение в прогрессировании тугоподвижности всего позвоночного столба. Его максимальная концентрация находится в крестцово-подвздошном сочленении [1][3][6].
Помимо прочего, в качестве пускового момента, способствующего развитию заболевания, может выступать изменение в иммунном статусе, вызванное переохлаждением, острым либо же хроническим инфекционным заболеванием. Дополнительно факторами для развития АС могут служить травмы таза или позвоночника. В качестве предположений выделяют гормональные нарушения, воспаления хронического характера в области мочеполовых органов и кишечника, а также инфекционно-аллергические заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Бехтерева
К основным симптомам болезни Бехтерева относят скованность и боли в поясничной области с распространением в ягодицы, ноги. Боль, как правило, усиливается, во второй половине ночи. Среди симптомов также выделяют болезненность в пяточных костях, скованность в грудном отделе позвоночника. При появлении одного или нескольких симптомов необходима консультация ревматолога.
Болезнь подкрадывается незаметно. Но есть несколько признаков-предвестников, появление которых должно насторожить человека.
Предвестники анкилозирующего спондилоартрита:
- тугоподвижность позвоночного столба с утра, которая вскоре проходит (особенно после горячего душа);
- слабость, сонливость и быстрая утомляемость;
- длительное поражение глаз в виде их воспаления;
- летучие (не локализующиеся в одном месте), невыраженные боли в области поясницы;
- боль в области крестца может появляться в состоянии покоя или утром;
- при кашле, активном дыхании или чихании боль становится сильнее (если задействованы рёберно-позвоночные сочленения);
- иногда человек отмечает дискомфорт, когда сидит на жёсткой поверхности.
- уменьшается амплитуда движения головой;
- может меняться походка, появляется стойкая боль в области пяток;
- появляется ощущение сдавливания грудной клетки;
- нарастает боль в области тазобедренного сустава.
АС может начаться под маской ревматоидного артрита с болью в мелких суставах кистей и стоп, поражения сердца, а также нередки случаи, когда клинические проявления АС начинаются с глаз.
Одной из сторон данного патологического процесса является бессимптомность течения. В этом случае диагноз АС ставится на основании рентгенологического исследования, проводимого по поводу другого заболевания [1][2].
Полная характеристика симптомов АС:
- Боль в области спины и бёдер, особенно в покое. Со временем нарушение подвижности в поясничном отделе позвоночника.
- Симптом скованности суставов уменьшается после умеренных физических нагрузок или принятия тёплой ванны.
- Симптомы усиливаются после продолжительного отдыха.
- Со временем позвоночный столб утрачивает гибкость, и пациент не может наклониться вперёд.
- Возможно затруднение дыхания.
- Более чем в 20 % случаев АС поражает органы зрения (воспаления радужной оболочки). Жалобы на покраснение и болевые ощущения в области глаз, зрение не ухудшается.
- Воспаление может затрагивать верхние отделы позвоночника и поражать грудной отдел (болевые ощущения в области груди).
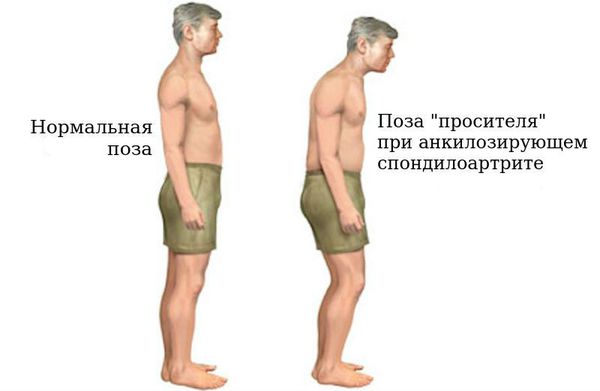
Прогрессирование АС отмечается ограничением подвижности туловища во всех направлениях. Болевую реакцию в позвоночнике вызывают кашель и чихание. Вместе с тем ограничение физической нагрузки приводит к нарастанию болевого синдрома, в то время как умеренная физическая нагрузка уменьшает боль. Без адекватного лечения возможно полное обездвиживание позвоночника, при котором тело человека приобретает характерную позу — позу “просителя” (руки согнуты в локтях, спина сутулая, голова наклонена, ноги немного согнуты в коленях), с полной инвалидизацией пациента.

Патогенез болезни Бехтерева
Патогенез болезни Бехтерева характеризуется наличием антигена HLA B27, что говорит о генетической предрасположенности к АС. Данный антиген делает похожими ткани сустава с инфекционным агентом. И в случае, когда инфекция попадает в организм носителя антигена, происходит реакция. На данный момент установлено, что антиген HLA B27 имеется практически у всех заболевших АС. В то же время не все носители этого гена обязательно болеют АС [3].
Согласно гипотезе, в эндоплазматическом ретикулуме клеток возникает аномалия синтеза белка антигена HLA B27. В результате этой аномалии происходит накопление и деградация изменённых молекул белка, что приводит к нарушению обмена веществ внутри поражённых клеток с избыточным синтезом медиаторов воспаления.
Рассматривается также другая гипотеза: занесение антигенного материала, особенно липополисахаридов клеточной стенки бактерий, через стенку кишечника. Это происходит из-за повышенной проницаемости кишечника, которая наблюдается у больных АС. Поражение суставов таза, позвоночника и внутренних органов, согласно данной гипотезе, объясняется особенностями кровоснабжения данных органов и систем, а также нарушением кровообращения в органах-мишенях данного заболевания.
Классификация и стадии развития болезни Бехтерева
Клинические варианты (формы) болезни Бехтерева:
- Центральная форма — вовлечён только позвоночник.
- кифозная — изменения шейной и грудной зоны позвоночника приводят к тому, что тело всё больше наклоняется вперед, формируется поза “просителя”;
- ригидная — сглаживание всех изгибов позвоночника, спина становится плоской, голова слегка откидывается назад, появляется поза “гордеца”.
- Ризомелическая форма — вовлечение позвоночника и корневых суставов (плечевых и тазобедренных).
- Периферическая форма — вовлечение позвоночника и периферических суставов (коленных, голеностопных и др.).
- Скандинавская форма — вовлечение мелких суставов кистей и позвоночника.
- Висцеральная форма — одна из перечисленных выше форм и вовлечение висцеральных органов (сердца, аорты, почек).
Диагностические признаки анкилозирующего спондилоартрита по рекомендации института ревматологии РАМН, 1997 год.
- Боль в пояснице, которая не проходит в покое, уменьшается при движении и длится более трёх месяцев.
- Ограничение подвижности в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
- Ограничение дыхательной экскурсии грудной клетки (разности между окружностью грудной клетки при полном вдохе и максимальном выдохе) относительно нормальных величин в соответствии с возрастом и полом.
- Двусторонний сакроилеит (воспаление крестцово-подвздошного сустава) II-IV стадии.
Диагноз считается достоверным, если у больного имеется четвёртый признак в сочетании с любым другим из первых трёх [7].
Осложнения болезни Бехтерева
Осложнения болезни Бехтерева опасны и серьёзны. Самые распространённые:
- амилоидоз почек — нарушение белково-углеводного обмена, в результате которого откладывается особый нерастворимый белок — амилоид. Этот белок нарушает функцию почек и в дальнейшем приводит к развитию почечной недостаточности;
- воспаление лёгких из-за уменьшения подвижности грудной клетки;
- воспаление радужки глаза, приводящее к потере зрения;
- поражение сосудов, повышающее риск развития инфаркта и инсульта;
- остеопороз — снижение прочности и нарушение строения костей;
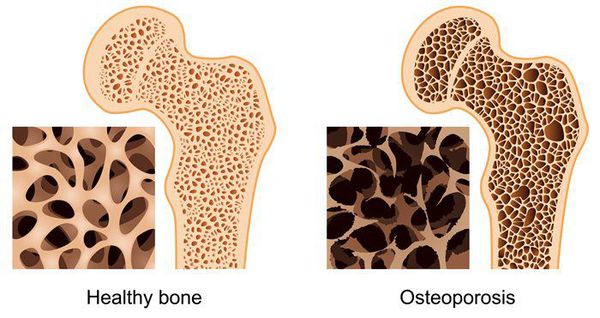
- “синдром конского хвоста” — сдавливание пучка нервных корешков нижних отделов спинного мозга, в результате которого происходит недержание мочи и кала, паралич ног;
- сглаживание изгибов позвоночника (поза “гордеца”);
- неподвижность.
Для того чтобы предотвратить появление подобных осложнений, необходимо выявлять, диагностировать и лечить заболевание в наиболее ранние сроки [6][7][10].
Диагностика болезни Бехтерева
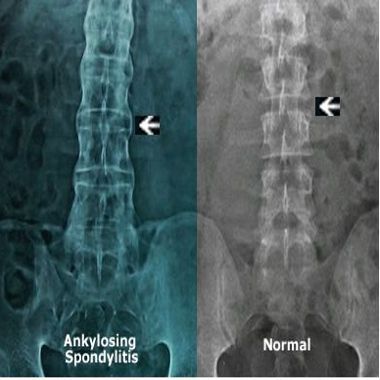
Поздняя диагностика болезни Бехтерева связана отчасти с общими симптомами заболеваний ревматологического профиля. Обязательным является рентгенологическое исследование, которое относят к наиболее точным методам диагностики. Главный критерий — это изменения в крестцово-подвздошной области.
Нечёткость контуров сочленения с расширением суставной щели характерно для первой стадии процесса. Наличие эрозий в суставных поверхностях характерно для второй стадии. Частичный анкилоз характерен для третьей стадии. При четвёртой стадии выявляется полный анкилоз.
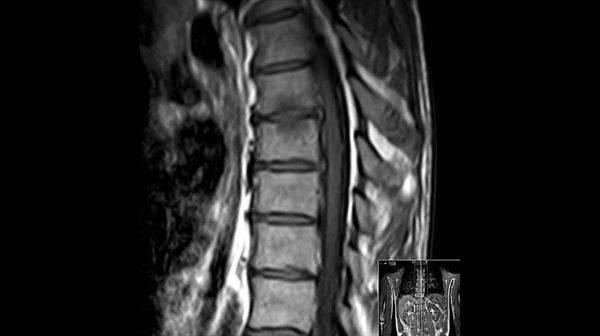
Более чувствительным методом диагностики анкилозирующего спондилоартрита является магнитно-резонансная томография.
Обязательным является генная диагностика на наличие HLAB27 антигена. Но необходимо отметить, что примерно у 10 % пациентов с АС данный антиген не выявляется.
В общеклиническом анализе крови отмечается увеличение скорости оседания эритроцитов (СОЭ) до 50 мм/ч, но нужно учитывать, что увеличение СОЭ характерно для любого воспалительного процесса.
Диагноз АС ставится на основании комплексного обследования, включающего осмотр пациента, анализ жалоб, клинико-лабораторно-инструментальную диагностику, данные рентгенологического обследования и МРТ [4][8][11].
Лечение болезни Бехтерева
Лечение болезни Бехтерева проводят на протяжении всей жизни пациента, основу его составляет сочетание нефармакологических и фармакологических методов терапии. Лечение должно быть комплексным, продолжительным и этапным (стационар — санаторий — поликлиника).
Лечение основано на трёх принципах. Иммуносупрессоры (препараты, подавляющие иммунитет) стоят на первом месте. Необходимость подавления иммунной системы исходит из патогенетического механизма. Вторым компонентом является применение гормональных препаратов для снятия воспаления в суставе. Третий компонент — это физиотерапия в сочетании с ЛФК.
До пациента с АС необходимо донести информацию, что главная задача лечения — затормозить прогрессирование заболевания. Лекарства приходится принимать на протяжении всей жизни: с началом развития недуга — с целью снять обострение, а затем для того, чтобы продлить период ремиссии. К сожалению, на данном этапе развития медицины добиться полного излечения невозможно. Работа пациента в содружестве с врачом позволит держать АС под контролем, уменьшить число обострений и долго сохранять подвижность, а соответственно, и качество жизни на достойном уровне.
Настоящий прорыв в лечении АС наметился в начале 21 века, когда в руках у ревматологов появились генно-инженерные препараты. Современная стратегия лечения АС строится по принципу “Лечение до достижения цели” (Treat to target). Генная инженерия добилась колоссальных успехов благодаря развитию высоких технологий, и первой линией таких препаратов стали ингибиторы ФНО (блокаторы ФНО-α). Биологические модификаторы иммунного ответа включают в себя ингибиторы ФНО-α (инфликсимаб, адалимумаб), ингибитор активации В-клеток (ритуксимаб). Препараты на молекулярном уровне блокируют синтез медиаторов воспаления, не подавляя при этом иммунную систему. Современная таргетная (молекулярно-прицельная) терапия нейтрализует негативно действующие медиаторы и останавливает каскад воспалительной реакции при АС. В результате удаётся эффективно препятствовать дальнейшему развитию воспаления и прогрессированию заболевания и тем самым сохранить подвижность позвоночника и суставов [9][12].
В большинстве случаев приходится использовать симптоматические (глюкокортикостероиды, нестероидные противовоспалительные препараты) и базисные препараты (“Делагил”, “Плаквенил”, “Сульфосалазин”). Базисные противоревматические средства (болезнь-модифицирующие антиревматические препараты) — это большая и неоднородная группа лекарств, объединённых общей способностью не только снимать симптомы и неспецифически уменьшать воспаление суставов, но и модифицировать, смягчать или тормозить прогрессирование самого ?
