Шеечная беременность код мкб

Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Шеечная беременность.
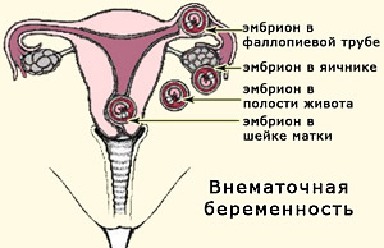
Различные варианты локализации эмбриона при внематочной беременности
Описание
В гинекологии принято выделять дистальные формы внематочной беременности (шеечную и перешеечно-шеечную) и проксимальные формы (трубную, брюшную, яичниковую). Шеечная и шеечно-перешеечная беременность среди различных вариантов внематочной (эктопической) беременности встречается довольно редко – в 0,3-0,4 % случаев. При истинно шеечной беременности плодовместилищем служит шеечный канал, при перешеечно-шеечной локализации – область перешейка.
Шеечная беременность представляет угрозу для жизни женщины: основной опасностью и причиной смерти в 75-85% случаев служит профузное внутреннее кровотечение, реже – септические осложнения.
Причины
Возникновение шеечной беременности связано с затруднением или невозможностью имплантации оплодотворенной яйцеклетки в теле матки ввиду неполноценности эндометрия либо недостаточной зрелости трофобласта. Условия для шеечной локализации беременности возникают вследствие изменений миометрия, обусловленных осложненным течением предшествующих родов, многократными абортами, диагностическими выскабливаниями, эндометритами, операциями на матке, истмико-цервикальной недостаточностью. Считается, что риск шеечной беременности повышается при синдроме Ашермана, миоме матки, проведении экстракорпорального оплодотворения.
Незрелость трофобласта в совокупности факторами, препятствующими имплантации плодного яйца в теле матки, также может способствовать соскальзыванию бластоцисты в цервикальный канал.
Трофобласт, а впоследствии ворсины хориона плодного яйца прорастают в стенку цервикального канала, разрушая мышечные элементы и сосуды, что сопровождается кровотечением и нарушением развития беременности. Иногда, при полной пенетрации стенки шейки матки, ворсины хориона проникают во влагалище или в параметрий. Отсутствие децидуальной оболочки и свойственных ей защитных механизмов приводит к тому, что истинная шеечная беременность редко развивается дольше 8-12 недель; шеечно-перешеечная беременность может существовать длительнее – до 16-24 недель. В исключительно редких случаях дистальная внематочная беременность донашивается до срока.
Симптомы
Выраженность клиники шеечной беременности зависит от гестационного срока и уровня имплантации зародыша.
В типичных ситуациях после задержки месячных у женщины появляются кровянистые выделения из половых путей. Кровотечение носит умеренный, обильный или профузный характер; иногда его началу предшествует скудное кровомазание. Для шеечной беременности характерно отсутствие болевых ощущений.
Наличие хорошо развитой сети кровеносных сосудов или варикозных узлов в области шейки матки способствует развитию внезапного кровотечения, геморрагического шока и ДВС-синдрома, угрожающих для жизни.
Перешеечно-шеечная беременность, особенно во II триместре, не сопровождается столь выраженными патогномоничными симптомами и нередко заставляет думать о предлежании плаценты.
Ассоциированные симптомы: Выделения из влагалища (бели). Кровянистые выделения из влагалища.
Диагностика
При шеечной беременности гинекологическое исследование позволяет определить наличие бочкообразной деформации и цианоза шейки матки, эксцентрического смещения наружного зева, плодного яйца, связанного со стенками шеечного канала. Величина шейка матки превосходит размеры ее тела. При попытке отделения плодного яйца инструментом или пальцем отмечается усиление кровотечения.
Распознавание беременности шеечно-перешеечной локализации затруднительно ввиду отсутствия явной клиники и типичных данных влагалищного осмотра. Заподозрить данный вариант дистальной эктопической беременности позволяют периодически возобновляющиеся кровотечения, которые по мере увеличения срока гестации становятся обильнее; отсутствие болей и признаков изгнания плодного яйца.
Ультразвуковыми критериями шеечной беременности служат гиперэхогенность эндометрия, интактное тело матки, расширение шеечного канала, содержащего плодное яйцо, наличие плацентарной ткани в цервикальном канале.
Нередко шеечная беременность устанавливается только при проведении диагностического выскабливания по поводу предполагаемого самопроизвольного аборта. В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.
Дифференциальная диагностика
В процессе диагностики шеечную беременность чрезвычайно важно дифференцировать от миомы (фибромы) матки, а также самопроизвольного прерывания беременности (аборта в ходу). При фибромиоме матки отсутствуют указания на беременность (задержка менструации, положительный тест на беременность). При свершившемся выкидыше отслаиванию и опусканию плодного яйца в шеечный канал предшествуют схваткообразные боли.
Лечение
Выявление шеечной беременности служит основанием для немедленной госпитализации женщины.
Первоочередной задачей является остановка кровотечения, для чего прибегают к тугой тампонаде влагалища, прошиванию его боковых сводов, наложению циркулярного шва на шейку матки, введению в шеечный канал катетера Фолея с раздуванием манжетки. Перспективными методами при шеечной беременности служит проведение эмболизации ветвей маточных артерий или перевязки внутренних подвздошных артерий, что позволяет затем бескровно удалить плодное яйцо.
При неэффективности или невозможности выполнения перечисленных органосохраняющих мероприятий, либо интенсивном кровотечении при шеечной беременности показана экстренная экстирпация матки.
Профилактика
Предупреждение развития шеечной беременности заключается в рациональном лечении гинекологических заболеваний, отказе от абортов, проведении полноценной реабилитации после внутриматочных вмешательств.
Внимательное ведение беременности акушером-гинекологом позволяет выявить эктопическое расположение плодного яйца в ранние сроки гестации и не допустить возникновения жизнеугрожающих осложнений.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Боровикова Ольга – гинеколог, генетик
3 221
Обновлено: 2018-09-25
Международная классификация болезней 10-го пересмотра (МКБ-10 или ICD-10) – это нормативный документ. Обеспечивает единство методических подходов и материалов, которые используются как ведущая основа здравоохранения.
Внематочная (эктопическая) беременность по классу МКБ-10 имеет код O00-O99. Конкретная нумерация (по алфавиту obd) зависит от типа патологии.
1. О00 – общее обозначение эктопической беременности.
2. О00. 0 – брюшная (или абдоминальная) аномалия вне матки отмечается в 0,3-0,4% от всех случаев. Исключение составляет успешное родоразрешение жизнеспособным ребенком.
3. О00.1 – наиболее частая трубная беременность вне матки регистрируется у 98% пациенток.
Есть несколько видов, которые различаются по месту имплантации плода в отделе трубы и распространению:
- ампулярная беременность – 70%;
- истмическая – 15%;
- интерстициальная – 3%.

Международная классификация эктопической беременности
4. О00.2 – яичниковая беременность. Наблюдается у 0,7-1% женщин.
Патология двух видов, отличающихся по месту локализации плодного яйца вне матки:
- интрафолликулярная (истинная);
- эпиофоральная.
5. О00.8 – редкие формы внематочной беременности:
- шеечная;
- в рудиментарном роге матки;
- интралигаментарная беременность;
- стеночная.
6. О00.9 – эктопическая беременность неуточненная.
В медицинский справочник включены дополнительные сведения, связанные с возможными вариантами развития патологии вне матки. А также послеродовыми осложнениями (выкидыш, разрыв органа, столбняк, эмболия и т. д.). Например, код O00-O08 – беременность с абортивным исходом.

Расшифровка
Эктопическое развитие плода вне матки означает, что имплантация яйцеклетки произошла вне пределов матки. Это самое тяжелое осложнение при вынашивании малыша – прямая угроза здоровью и жизни матери. Любая тактика лечения предполагает потерю ребенка.
По статистике, до 80% случаев внематочной беременности заканчиваются летальным исходом или необратимыми последствиями – удалением органа или бесплодием. Этиология аномалии до конца не изучена. Поэтому патогенез связывают с факторами риска внутреннего или внешнего характера.
Из наиболее частых причин внематочной беременности называют воспалительные или инфекционные процессы придатков.
Классификация
Внематочная беременность регистрируется примерно в 2% случаев от общего числа. В зависимости от места локализации эмбриона вне матки патологию делят на несколько типов.
Классификация внематочной беременности по форме протекания.
- Трубная – имплантация плода на стенке органа. Частая причина: новообразование или непроходимость из-за спаек после перенесенных операций.
- Яичниковая – яйцеклетка закрепляется вне матки, внутри или на поверхности органа.
- Абдоминальная – при освобождении из фолликула зигота попадает к брюшной полости, где выбирает себе место для имплантации. Чаще возникает после прохождения ЭКО.
- Шеечная внематочная беременность – эмбрион закрепляется на шейке матки. Легко диагностируется. Из характерных признаков выделяют частые обширные кровотечения.
- В рудиментарном роге матки – развивается на фоне врожденного аномального анатомического строения органа.
- Интралигаментарная – самый редкий вид патологии, который регистрируется всего у 0,1% пациенток. Имплантация эмбриона происходит между листками широких связок матки.
- Гетеротопическая – многоплодная беременность, при которой одна яйцеклетка развивается в матке, остальные за ее пределами. Известны единичные случаи подобного явления.
Диагностика

Осмотр у гинеколога
Плановый или первичный прием беременной с жалобами на подозрительные симптомы включает сбор анамнеза:
- физикальный и гинекологический осмотр шейки матки с помощью зеркал;
- бимануальная пальпация (прощупывание) живота;
- измерение артериального давления и температуры;
- опрос с описанием признаков, начала их проявлений.
По результатам первичной диагностики врач назначает прохождение лабораторных исследований:
- Общий и биохимический анализ крови на изменение состава (количество гемоглобина, лейкоцитов, СОЭ).
- Определение уровня прогестерона.
- С — реактивный белок – маркер на выявление воспалительных процессов.
- Тест на концентрацию ХГЧ в моче и крови.
Для подтверждения подозрений проводят дополнительное обследование инструментальными методами:
- УЗИ – на определение скопления жидкости и обнаружения эмбриона в области органов брюшной полости и малого таза вне матки.
- Кульдоцентез – пункция серозной жидкости из прямокишечно-маточного углубления.
- Диагностическая лапароскопия – высокоточный метод, который используют при сомнениях относительно ранее полученных результатов.

Нужно сделать УЗИ
Внематочную беременность необходимо дифференцировать от следующих патологий:
- острого аппендицита или сальпингита;
- киста, разрыв или перекрут ножки яичника;
- частичное или начавшееся произвольное абортирование (выкидыш);
- ВЗОМТ – воспалительные заболевания органов малого таза;
- маточные обширные кровотечения и другие.
Дифференциальные исследования проводят аналогично. Исключение – иммунный тест на концентрацию ХГЧ в сыворотке крови, который делают дважды.
Повторный анализ через 48 часов с результатом ХГ выше 1000 МЕ/мл с учетом отсутствия эмбриона в матке подтверждает эктопическую беременность.
Лечение у взрослых
Методика выбирается в зависимости от срока обнаружения патологии, места локализации эмбриона вне матки, степени тяжести состояния пациентки.

Лечение таблетками Метотрексат
Медикаментозное лечение абортивными средствами минимизирует возможные осложнения. Наиболее результативным считается препарат Метотрексат, который вводят однократно.
В силу специфических особенностей (токсичность, побочные эффекты) средство имеет жесткие требования для применения:
- ранний срок беременности вне матки – не более 4 недель;
- нормальный гормональный фон;
- удовлетворительное состояние органов малого таза;
- отсутствие инфекций или воспалительных процессов;
- точное установление внематочной беременности;
- нет противопоказаний со стороны других систем организма на применение препарата.
Лапароскопия – наиболее популярная методика, которая позволяет провести органосохраняющую операцию на ранних сроках беременности.
Выполняется несколькими способами.
- Туботомия – технология с помощью аппарата, оснащенного камерой, дает возможность провести извлечение эмбриона путем небольшого разреза на трубе. При этом сам орган и его функции сохраняются.
- Тубэктомия – проводится при обширных повреждениях, кровотечениях, больших размерах плода. В данном случае трубу удаляют без возможности восстановления ее функций.

Так проходит операция лапароскопия
Лапароскопия при беременности вне матки минимизирует последствия в виде спаечных процессов, рецидива или проблем с зачатием. При этом реабилитационный период протекает быстро и максимально эффективно.
Лапаротомия – операция высокой травматичности и повышенной сложности. Выполняется посредством крупного разреза в области брюшины. Эта методика применяется довольно редко. Основным показанием является массивная кровопотеря, при которой в разы возрастает риск смертельного исхода.
При малейших настораживающих признаках или изменениях в организме женщина должна немедленно обратиться к врачу. Только ранняя диагностика эктопической беременности вне матки позволяет сохранить орган, репродуктивные функции, а, главное, жизнь и здоровье женщины.
При этом остается способность к самостоятельному зачатию, нормальному вынашиванию и рождению малыша.
Об авторе: Боровикова Ольга
гинеколог, врач УЗИ, генетик

Место работы: Клиника “Космет”
Вам будут интересны эти статьи:
Зачем мерить базальную температуру при беременности
Нормы сердцебиения у плода при беременности
Как происходит зачатие ребенка
Что такое фолиевая кислота и для чего она нужна беременным
Месячные темно-черного цвета
Признаки беременности двойней по неделям
Внимание!
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник
Шеечная беременность – это вариант дистальной эктопической беременности, при которой имплантация и развитие плодного яйца происходит в шеечном канале матки. Шеечная беременность проявляется кровотечением различной степени выраженности – от умеренных выделений до обильной кровопотери. Представляет собой опасное состояние, чреватое развитием летальных геморрагических и септических осложнений. Диагностика шеечной беременности осуществляется с помощью влагалищного и ультразвукового исследования, диагностического выскабливания. При невозможности выполнения органосохраняющих мероприятий при шеечной беременности показано проведение экстирпации матки.
Общие сведения
В клинической гинекологии принято выделять дистальные формы внематочной беременности (шеечную и перешеечно-шеечную) и проксимальные формы (трубную, брюшную, яичниковую). Шеечная и шеечно-перешеечная беременность среди различных вариантов внематочной (эктопической) беременности встречается довольно редко – в 0,3-0,4 % случаев. При истинно шеечной беременности плодовместилищем служит шеечный канал, при перешеечно-шеечной локализации – область перешейка. Шеечная беременность представляет угрозу для жизни женщины: основной опасностью и причиной смерти в 75-85% случаев служит профузное внутреннее кровотечение, реже – септические осложнения.
Причины
Патогенез
Незрелость трофобласта в совокупности факторами, препятствующими имплантации плодного яйца в теле матки, также может способствовать соскальзыванию бластоцисты в цервикальный канал. Трофобласт, а впоследствии ворсины хориона плодного яйца прорастают в стенку цервикального канала, разрушая мышечные элементы и сосуды, что сопровождается кровотечением и нарушением развития беременности. Иногда, при полной пенетрации стенки шейки матки, ворсины хориона проникают во влагалище или в параметрий.
Отсутствие децидуальной оболочки и свойственных ей защитных механизмов приводит к тому, что истинная шеечная беременность редко развивается дольше 8-12 недель; шеечно-перешеечная беременность может существовать длительнее – до 16-24 недель. В исключительно редких случаях дистальная внематочная беременность донашивается до срока.
Симптомы шеечной беременности
Выраженность клиники шеечной беременности зависит от гестационного срока и уровня имплантации зародыша. В типичных ситуациях после задержки месячных у женщины появляются кровянистые выделения из половых путей. Кровотечение носит умеренный, обильный или профузный характер; иногда его началу предшествует скудное кровомазание. Для шеечной беременности характерно отсутствие болевых ощущений.
Наличие хорошо развитой сети кровеносных сосудов или варикозных узлов в области шейки матки способствует развитию внезапного кровотечения, геморрагического шока и ДВС-синдрома, угрожающих для жизни. Перешеечно-шеечная беременность, особенно во II триместре, не сопровождается столь выраженными патогномоничными симптомами и нередко заставляет думать о предлежании плаценты.
Диагностика
Распознавание беременности шеечно-перешеечной локализации затруднительно ввиду отсутствия явной клиники. Заподозрить данный вариант дистальной эктопической беременности позволяют периодически возобновляющиеся кровотечения, которые по мере увеличения срока гестации становятся обильнее; отсутствие болей и признаков изгнания плодного яйца. Дополнительные методы:
- Гинекологическое исследование. При шеечной беременности позволяет определить наличие бочкообразной деформации и цианоза шейки матки, эксцентрического смещения наружного зева, плодного яйца, связанного со стенками шеечного канала. Величина шейка матки превосходит размеры ее тела. При попытке отделения плодного яйца инструментом или пальцем отмечается усиление кровотечения.
- УЗИ матки. Ультразвуковыми критериями шеечной беременности служат гиперэхогенность эндометрия, интактное тело матки, расширение шеечного канала, содержащего плодное яйцо, наличие плацентарной ткани в цервикальном канале.
- РДВ. Нередко шеечная беременность устанавливается только при проведении диагностического выскабливания по поводу предполагаемого самопроизвольного аборта. В этом случае отмечаются затруднения при удалении плодного яйца, продолжение или усиление кровотечения после процедуры, кратерообразное углубление в стенке шейки матки.
В процессе диагностики шеечную беременность чрезвычайно важно дифференцировать от миомы (фибромы) матки, а также самопроизвольного прерывания беременности (аборта в ходу). При фибромиоме матки отсутствуют указания на беременность (задержка менструации, положительный тест на беременность). При свершившемся выкидыше отслаиванию и опусканию плодного яйца в шеечный канал предшествуют схваткообразные боли.
Лечение шеечной беременности
Выявление шеечной беременности служит основанием для немедленной госпитализации женщины. Первоочередной задачей является остановка кровотечения, для чего прибегают к тугой тампонаде влагалища, прошиванию его боковых сводов, наложению циркулярного шва на шейку матки, введению в шеечный канал катетера Фолея с раздуванием манжетки.
Перспективными методами при шеечной беременности служит проведение эмболизации ветвей маточных артерий или перевязки внутренних подвздошных артерий, что позволяет затем бескровно удалить плодное яйцо. При неэффективности или невозможности выполнения перечисленных органосохраняющих мероприятий, либо интенсивном кровотечении при шеечной беременности показана экстренная надвлагалищная ампутация матки.
Профилактика
Предупреждение развития шеечной беременности заключается в рациональном лечении гинекологических заболеваний, отказе от абортов, проведении полноценной реабилитации после внутриматочных вмешательств. Внимательное ведение беременности акушером-гинекологом позволяет выявить эктопическое расположение плодного яйца в ранние сроки гестации и не допустить возникновения жизнеугрожающих осложнений.
Шеечная беременность – лечение в Москве
Источник
