Симптомы и синдромы при холецистите

Холецистит – это различные по этиологии, течению и клиническим проявлениям формы воспалительного поражения желчного пузыря. Сопровождаются болью в правом подреберье, отдающей в правую руку и ключицу, тошнотой, рвотой, диареей, метеоризмом. Симптомы возникают на фоне эмоционального стресса, погрешностей в питании, злоупотребления алкоголем. Диагностика основывается на данных физикального осмотра, ультразвукового исследования желчного пузыря, холецистохолангиографии, дуоденального зондирования, биохимического и общего анализа крови. Лечение включает диетотерапию, физиотерапию, назначение анальгетиков, спазмолитиков, желчегонных средств. По показаниям выполняют холецистэктомию.
Общие сведения
Холецистит — воспалительное заболевание желчного пузыря, которое сочетается с моторно-тонической дисфункцией желчевыводящей системы. У 60-95% пациентов болезнь сопряжена с наличием желчных конкрементов. Холецистит является наиболее распространенной патологией органов брюшной полости, составляет 10-12% от общего количества заболеваний этой группы.
Воспаление органа выявляется у людей всех возрастов, чаще страдают пациенты среднего возраста (40-60 лет). Болезнь в 3-5 раз чаще поражает лиц женского пола. Для детей и подростков характерна бескаменная форма патологии, тогда как среди взрослого населения преобладает калькулезный холецистит. Особенно часто заболевание диагностируется в цивилизованных странах, что обусловлено особенностями пищевого поведения и образа жизни.
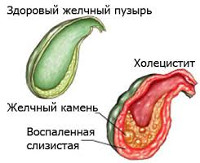
Холецистит
Причины холецистита
Основное значение в развитии патологии имеет застой желчи и инфекция в желчном пузыре. Болезнетворные микроорганизмы могут проникать в орган гематогенно и лимфогенно из других очагов хронической инфекции (пародонтоз, отит и др.) или контактным путем из кишечника. Патогенная микрофлора чаще представлена бактериями (стафилококками, кишечной палочкой, стрептококками), реже вирусами (гепатотропными вирусами С, В), простейшими (лямблиями), паразитами (аскаридами). Нарушение утилизации желчи из желчного пузыря возникает при следующих состояниях:
- Желчнокаменная болезнь. Холецистит на фоне ЖКБ встречается в 85-90% случаев. Конкременты в желчном пузыре становятся причиной стаза желчи. Они закупоривают просвет выходного отверстия, травмируют слизистую оболочку, вызывают изъязвления и спайки, поддерживая процесс воспаления.
- Дискинезия желчевыводящих путей. Развитию патологии способствует функциональное нарушение моторики и тонуса билиарной системы. Моторно-тоническая дисфункция приводит к недостаточному опорожнению органа, камнеобразованию, возникновению воспаления в желчном пузыре и протоках, провоцирует холестаз.
- Врожденные аномалии. Риск холецистита повышается при врожденных искривлениях, рубцах и перетяжках органа, удвоении либо сужении пузыря и протоков. Вышеперечисленные состояния провоцируют нарушение дренажной функции желчного пузыря, застой желчи.
- Другие заболевания желчевыводящей системы. На возникновение холецистита оказывают влияние опухоли, кисты желчного пузыря и желчных протоков, дисфункция клапанной системы билиарного тракта (сфинктеров Одди, Люткенса), синдром Мириззи. Данные состояния могут вызывать деформацию пузыря, сдавление протоков и формирование стаза желчи.
Факторы риска
Помимо основных этиологических факторов существует ряд состояний, наличие которых увеличивает вероятность появления симптомов холецистита, влияя как на утилизацию желчи, так и на изменение ее качественного состава. К таким состояниям можно отнести:
- дисхолию (нарушение нормального состава и консистенции пузырной желчи);
- гормональную перестройку в период беременности, менопаузы;
- регулярный заброс ферментов поджелудочной железы в полость пузыря (панкреатобилиарный рефлюкс);
- неправильное питание;
- злоупотребление алкоголем, табакокурение;
- адинамию, сидячую работу;
- наследственную дислипидемию.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи.
Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Классификация
В клинической гастроэнтерологии существует несколько классификаций заболевания, каждая из которых имеет большое значение, дает специалистам возможность отнести те или иные клинические проявления к определенному типу болезни и выбрать рациональную тактику лечения. С учетом этиологии различают два вида холецистита:
- Калькулезный. В полости органа обнаруживаются конкременты. На долю калькулезного холецистита приходится до 90% всех случаев болезни. Может сопровождаться интенсивной симптоматикой с приступами желчной колики или продолжительное время протекать бессимптомно.
- Некалькулезный (бескаменный). Составляет 10% от всех холециститов. Характеризуется отсутствием конкрементов в просвете органа, благоприятным течением и редкими обострениями, обычно связанными с алиментарными погрешностями.
В зависимости от выраженности симптомов и типа воспалительно-деструктивных изменений холецистит может быть:
- Острым. Сопровождается выраженными признаками воспаления с бурным началом, яркой симптоматикой и явлениями интоксикации. Боль, как правило, интенсивная, носит волнообразный характер.
- Хронический. Проявляется постепенным медленным течением без выраженных симптомов. Болевой синдром может отсутствовать или иметь ноющий, слабоинтенсивный характер.
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
По характеру течения воспалительно-деструктивного процесса различают:
- Рецидивирующее течение. Проявляется периодами обострения и полной ремиссией, во время которой проявления холецистита отсутствуют.
- Монотонное течение. Типичным признаком является отсутствие ремиссий. Пациенты жалуются на постоянные болезненные ощущения, дискомфорт в правых отделах живота, расстройство стула, тошноту.
- Перемежающееся течение. На фоне постоянных слабовыраженных проявлений холецистита периодически возникают обострения разной степени тяжести с явлениями интоксикации и желчной коликой.
Симптомы холецистита
Хронический холецистит
Клинические проявления зависят от характера воспаления, наличия или отсутствия конкрементов. Хронический холецистит встречается чаще острого и обычно имеет волнообразное течение. В период обострения при бескаменной и калькулезной форме появляется приступообразная боль разной интенсивности в правой части живота, иррадиирущая в правое плечо, лопатку, ключицу. Болезненные ощущения возникают в результате неправильного питания, тяжелых физических нагрузок, сильного стресса.
Болевой синдром часто сопровождается вегето-сосудистыми нарушениями: слабостью, потливостью, бессонницей, неврозоподобными состояниями. Помимо болей наблюдается тошнота, рвота с примесью желчи, нарушения стула, вздутие живота. Больные отмечают повышение температуры тела до фебрильных значений, озноб, чувство горечи во рту или отрыжку горьким. В тяжелых случаях обнаруживаются симптомы интоксикации: тахикардия, одышка, гипотония.
При калькулезной форме на фоне стойкого холестаза наблюдается желтушность кожи и склер, кожный зуд. В фазе ремиссии симптомы отсутствуют, иногда отмечается дискомфорт и тяжесть в районе правого подреберья, расстройства стула и тошнота. Периодически может возникать холецистокардиальный синдром, характеризующийся болями за грудиной, тахикардией, нарушением ритма.
Острый холецистит
Острый бескаменный холецистит диагностируется достаточно редко, проявляется эпизодическими тянущими болями в подреберье справа после переедания, употребления алкогольных напитков. Данная форма болезни чаще протекает без нарушения пищеварения и осложнений. При острой калькулезной форме преобладают симптомы холестаза (боль, кожный зуд, желтушность, горьковатый привкус во рту).
Осложнения
При продолжительном течении может наблюдаться переход воспаления на близлежащие органы и ткани с развитием холангита, плеврита, панкреатита, пневмонии. Отсутствие лечения или поздняя диагностика при флегмонозной форме болезни приводят к эмпиеме желчного пузыря. Переход гнойно-воспалительного процесса на близлежащие ткани сопровождается формированием околопузырного абсцесса. При перфорации стенки органа конкрементом или гнойном расплавлении тканей происходит излитие желчи в брюшную полость с развитием разлитого перитонита, который при отсутствии экстренных мероприятий может закончиться летальным исходом. При попадании бактерий в кровоток возникает сепсис.
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.

КТ органов брюшной полости. Острый эмфизематозный холецистит – скопление газа по периферии в виде «ободка».
Лечение холецистита
Консервативное лечение
Основу лечения острого и хронического некалькулезного холецистита составляет комплексная медикаментозная и диетотерапия. При часто рецидивирующей калькулезной форме болезни или при угрозе развития осложнений прибегают к оперативному вмешательству на желчном пузыре. Основными направлениями в лечении холецистита признаны:
- Диетотерапия. Диета показана на всех стадиях болезни. Рекомендовано дробное питание 5-6 раз в день в вареном, тушеном и запечённом виде. Следует избегать больших перерывов между приемами пищи (более 4-6 часов). Пациентам рекомендуется исключить алкоголь, бобовые, грибы, жирное мясо, майонез, торты.
- Медикаментозная терапия. При остром холецистите назначают обезболивающие, спазмолитические препараты. При выявлении патогенных бактерий в желчи применяют антибактериальные средства, исходя из вида возбудителя. Во время ремиссии используют желчегонные препараты, стимулирующие желчеобразование (холеретики) и улучшающие отток желчи из органа (холекинетики).
- Физиотерапия. Рекомендована на всех этапах болезни с целью обезболивания, уменьшения признаков воспаления, восстановления тонуса желчного пузыря. При холецистите назначают индуктотермию, УВЧ, электрофорез.
Хирургическое лечение
Удаление желчного пузыря осуществляют при запущенных холециститах, неэффективности консервативных методов лечения, калькулезной форме заболевания. Широкое применение нашли две техники удаления органа: открытая и лапароскопическая холецистэктомия. Открытую операцию выполняют при осложненных формах, наличии механической желтухи и ожирении. Видеолапароскопическая холецистэктомия является современной малотравматичной методикой, использование которой позволяет снизить риск послеоперационных осложнений, сократить реабилитационный период. При наличии конкрементов возможно нехирургическое дробление камней с помощью экстракорпоральной ударно-волновой литотрипсии.
Прогноз и профилактика
Прогноз заболевания зависит от степени тяжести холецистита, своевременной диагностики и грамотного лечения. При регулярном приеме лекарственных препаратов, соблюдении режима питания и контроле обострений прогноз благоприятный. Развитие осложнений (флегмона, холангит) значительно ухудшает прогноз болезни, может вызывать серьезные последствия (перитонит, сепсис).
Для профилактики обострений следует придерживаться основ рационального питания, исключить алкогольные напитки, вести активный образ жизни, осуществлять санацию очагов воспаления (гайморит, тонзиллит). Больным хроническим холециститом рекомендовано ежегодно проходить УЗИ гепатобилиарной системы.
Источник
Симптомы холецистита – это совокупность клинических и лабораторно-инструментальных признаков характеризующих данное заболевание. Наиболее частым клиническим симптомом холецистита является болевой синдром, разной степени интенсивности, с локализацией в правом подреберье и эпигастральной области, с иррадиацией в грудную клетку и область плеча, который часто наблюдается у людей после 30 лет. Боль возникает, в основном, после злоупотребления тяжелой пищи и спиртных напитков.
Достаточно часто холецистит находят у пациентов случайно при проведении комплексных обследований организма. При этом женщины страдают заболеванием в разы чаще мужчин, что объясняется особенностями гормонального фона.
Общая картина проявлений
Клинический симптомокомплекс холецистита разворачивается после инфицирования желчного пузыря или в результате застоя желчи в пузыре. Симптоматика заболевания схожа при любой форме холецистита, с разной степенью болевого синдрома. Боль может быть непродолжительная и хорошо купируется спазмолитическими препаратами и соблюдением диеты, а может быть интенсивной с повышенной температурой тела, плохим общим самочувствием, тошнотой, рвотой.
При возникшей атонии желчного пузыря или ЖКБ, может проявиться клиника желтухи. При этом кожа, склеры и слизистые начинают приобретать желтый, шафранный, а иногда и лимонный оттенок, все это сопровождается внезапными приступами тахикардии и интенсивным кожным зудом. В таком случае пациент должен быть в срочном порядке госпитализирован, поскольку появление данной симптоматики является признаком опасных осложнений.
При любой форме холецистита пациента будет беспокоить расстройство стула, сопровождающееся диареей или, напротив, запорами, а также повышенным газообразованием.
При первых признаках заболевания нужно скорее обращаться к врачу, поскольку самолечение либо отсутствие адекватной терапии может привести в случае с холециститом к тяжелым последствиям. Также симптоматика данной патологии во многом похожа на проявления других тяжелых болезней. Запущенные заболевания часто переходят в хронические формы, которые трудно поддаются лечению.
Признаки хронического заболевания
Хронический холецистит может возникнуть после острого холецистита, но чаще всего возникает по причине хронических очагов инфекции любой локализации в организме человека в качестве осложнения. При этом инфекционные агенты проникают в желчный пузырь с кровью и лимфотоком либо непосредственно через желудочно-кишечный тракт.
В классическом варианте заболевания пациент ощущает боль правого подреберья и эпигастральной области. Такая боль может отдавать в область плеча, лопатки, грудь и даже противоположный левый бок, что провоцирует ощущение сердечного приступа. Возможна ноющая, тупая, непрекращающаяся боль на протяжении нескольких суток.
Основной причиной обострений холецистита является употребление жирной, жареной, острой пищи, газированных напитков, алкоголя, что приводит к застою желчи и началу воспаления. При этом начинается рвота и повышается температура тела. Если хронический холецистит имеет бескаменную форму, то желтуха возникает редко, однако при атонии желчевыводящих путей она возможна при любой болезни.
При хроническом калькулезном холецистите, ведущим симптомом обострения является приступ желчной колики, при которой появляются приступообразные боли, а в области желудочно-кишечного тракта может возникнуть тяжесть и ощущение распирания. В этом случае, облегчение может принести прием спазмолитических средств.
Рвота при хроническом холецистите чаще носит рефлекторный характер, при попадании желчи в желудок и на фоне общей интоксикации.
Возникает хроническая форма холецистита постепенно при погрешностях в питании с обилием жирных, пряных, сладких блюд, частым употреблением алкоголя. Таким образом формируется застой желчи и воспаление стенок пузыря. При длительном воспалительном процессе возможно формирование воспаления околопузырной клетчатки, с образованием околопузырного воспалительного инфильтрата и спаечного процесса.
В процессе частого воспаления на стенках желчного пузыря могут возникать нарывы, некротические очаги, изъязвления, которые чреваты прободением и излитием желчи в брюшную полость, что носит название желчного перитонита, крайне опасного угрожающего острого хирургического состояния. Перманентно возникающая симптоматика хронического холецистита приводит к постепенному развитию обострений и дискинезии.
Интоксикация при холецистите
При обострении хронического холецистита повышение температуры редкий симптом. Она может беспокоить при развитии осложнений заболевания.
В случае острого холецистита, лихорадочное состояние с гипертермией частый симптом. Однако в случае иммунодефицитных состояний организма либо при пожилом возрасте пациентов температура тела может и не повышаться, даже в случае гнойного холецистита, поскольку организм ослаблен и не способен адекватно адаптироваться к окружающей среде.
Болевые синдромы
Именно болевые синдромы, в первую очередь, помогут идентифицировать наличие и обострение холецистита. Локализация боли, ее длительность и интенсивность определяются следующими факторами:
- типом дискинезии желчевыводящих путей;
- наличием сопутствующих заболеваний желудочно-кишечного тракта;
- формированием осложнений.
При бескаменном хроническом холецистите чаще всего боли возникают в правом подреберье и в эпигастральной области (“под ложечкой”). Боли провоцируются обильной пищей и приемом алкоголя, а также физической нагрузкой и стрессом. Все перечисленные факторы способны влиять на кинетику желчи, вызывая ее застой и рецидив холецистита.
Обычно болезненность при хроническом холецистите ноющая и непрерывная, напоминающая тяжесть в области печени. Однако при развитии осложнений или присоединении обострения заболеваний органов ЖКТ, характер боли и ее локализация могут изменяться. Так, если развиваются осложнения, то боль приобретает постоянный характер, усиливается при наклоне либо скручивании корпуса, а также при резких взмахах правой рукой. В таком случае, стоит незамедлительно обратиться к врачу.
Нарушения пищеварения
Холецистит приводит к нарушению пищеварения, так как желчь в этом принимает непосредственное участие, а именно в кишечном пищеварении. У больного при этом наблюдаются признаки желудочно-кишечной диспепсии а именно тяжесть в животе после еды, изжога, горечь во рту, отрыжка. Возникает ощущение распирания живота в связи с избыточным газообразованием, его донимают расстройства стула. Гораздо реже может присутствовать и тошнота, а также рвота с примесью желчи. Однако при атонии или гипотонии в желчном пузыре рвота способна принести облегчение самочувствия, устраняя боли в правом подреберье.
При гипертонической дискинезии болевые ощущения усиливаются после рвоты. Рвота желчью, при этом чем больше застой, тем чаще рвота.
По цвету стула часто можно сделать вывод о наличии холецистита. При холестазе стул приобретает обесцвеченный характер и содержит большое количество жирных кислот. Такое состояние носит название стеаторея.
Признаки обострения
При обструктивной форме холецистита у пациентов возникает приступообразный болевой синдром, именуемый желчной коликой. Интенсивность воспаления в случае обструкции характеризуют лихорадка, частый пульс, боли в правом подреберье.
Калькулезный и некалькулезный холецистит
Основными симптомами некалькулезного холецистита выступают следующие проявления болезни:
- периодически возникающие тупые или тянущие боли правого подреберья;
- раздражительность;
- горечь во рту, метеоризм, отрыжка воздухом;
- возникновение болевого синдрома в правом подреберье и эпигастрии после приема жирной, пряной и сладкой пищи;
- бессонница;
- в редких случаях, тошнота.
Точно также может протекать и калькулезный холецистит, камни при этом возможно обнаружить лишь при инструментальном обследовании. Калькулезный и некалькулезный холецистит могут не проявлять себя значительное количество времени, и проявится развитием осложнений.
Обострение некалькулезного холецистита может проявляться:
- нарушением стула;
- лихорадкой;
- чрезмерным газообразованием;
- привкусом горечи во рту.
Обострение калькулезного хронического холецистита обычно сопровождается потемнением мочи и осветлением каловых масс; сильной рвотой; стеатореей; интоксикационными процессами; острой приступообразной болью в правом подреберье и эпигастральной области, отдающей в область шеи, предплечья, поясницы, лопатки; тахикардией и высокой температурой.
Симптомы у женщин
Обычная симптоматика холецистита не имеет половых признаков и одинакова как для мужчин, так и для женщин. Однако у дам после 50 лет возникают сбои вегетососудистой и эндокринной систем, что влияет на психоэмоциональное состояние и возникновение симптоматики холецистита, очень схожей с симптомами предменструального синдрома.
Такую симптоматику необходимо научиться отличать от типичного ПМС и своевременно обращать на нее внимание. Отличительной особенностью менструаций является то, что все вышеназванные симптомы возникают непосредственно перед ее началом, а после сразу же исчезают. С холециститом все происходит не так.
Также очень важно отличать симптомы холецистита, которые могут возникать у беременных женщин.
Беременность чаще ухудшает течение существовавшего ранее холецистита, обострение заболевания случается в половине случаев, причем в большинстве своем в третьем триместре. А в клинической картине обострения превалируют симптомы гипомоторной дискинезии. Хронический холецистит в свою очередь отражается на течении беременности. Обычно женщину беспокоят боли в правом подреберье. Боли могут сопровождаться диспепсическими явлениями: ощущением горечи во рту, тошнотой, рвотой, отрыжками воздухом, изжогой, вздутием живота. Замечено усиление или появление болей после погрешностей в диете. С возникновением подобных симптомов необходимо срочно обращаться к гинекологу, у которого беременная стоит на учете, а он, в свою очередь, уже определит, какая патология в данном случае сопровождает беременность.
Как выявить болезнь у детей
У детей также возможно возникновение холецистита. Родители должны обратить внимание на ребенка, если у него:
- возникает желтизна на языке;
- часто отсутствует аппетит и его слегка подташнивает;
- происходят переменные расстройства стула – запоры сменяют диарею и наоборот;
- есть жалобы на боль в области печени.
Такая симптоматика может указывать на целый ряд проблем с желудочно-кишечным трактом, поэтому для идентификации холецистита важно заметить специфические проявления данной патологии, которые сопровождаются в болью при пальпировании желчного пузыря и печени, урчанием в животе и метеоризмом, отсутствием аппетита, частыми случаями кислой отрыжки.
Иногда у детей может повышаться температура тела, возникающая вместе с резкими болями справа. Однако родители должны учитывать, что такая симптоматика может указывать на целый ряд патологий (в том числе, и на аппендицит), поэтому откладывать нельзя, лучше сразу же обратиться к врачу, чтобы определить диагноз и начать квалифицированное лечение ребенка.
Симптомы поражения печени при холецистите
Воспаление внутрипеченочных желчных протоков, называется холангит. Возникает зачастую на фоне обострения холецистита, по тем же причинам, а именно – желчный застой, инфицирование, а также после холецистэктомии. Холангит представляет собой достаточно тяжелую патологию и требует незамедлительного лечения консервативными методиками.
Печень – самая большая железа в организме человека. Она участвует в процессах кроветворения, синтезе белков и гормонов, очищения организма от токсинов, выработки желчи, является связующим звеном между органами желудочно-кишечного тракта, желчным пузырем, кровеносной системой.
Холангит может быть как острым, так и хроническим.
В желчных протоках также возможно формирование камней, что сопровождается также приступами желчной колики и развитием воспаления с симптомами интоксикации, лихорадки и желтухой.
Специфические симптомы холецистита
Существуют так называемые симптомы холецистита, названные фамилией авторов, которые впервые их стали применять в качестве диагностических критериев холецистита.
Синдром Грекова-Ортнера заключается в болезненности правой реберной части, по сравнению с левой, при легком постукивании по ней ребром ладони. Синдром Курвуазье выражен в удлинении донной части желчного пузыря, выступающей за рамки печени, что выявляется при пальпации правого подреберья. При положительном синдроме Мерфи пациент не может полностью глубоко вдохнуть, если врач размещает один палец в области желчного пузыря, а остальные – вдоль ребра, и просит больного совершить глубокий вдох. При синдроме Пекарского боль усиливается при прощупывании мечевидного отростка, который дислоцируется между ребрами внизу грудины. Данный синдром свидетельствует о хроническом процессе либо его обострении путем вовлечения в патологию мышечного корпуса солнечного сплетения.
При синдроме Боаса болезненность усиливается в случае пальпации околопозвоночной области возле 9-11 позвонков на 3 сантиметра в сторону. Синдром Мюсси-Георгиевского проявляется в том случае, если надавить на ямку спереди над правой ключицей. При возникновении сильной болезненности в боку данный синдром подтверждается.
Поскольку в области ключицы располагаются нервные окончания внутренних органов, то данная манипуляция вполне логично объясняет проблемы в пищеварительном тракте. При простукивании правым указательным пальцем зоны желчного пузыря проявляется синдром Лепене – возникает усиление боли. Аналогично выглядят синдромы Рисмана и Кера, проявляющиеся в неприятных ощущениях при воздействии справа на реберную дугу пациента на вдохе.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Повышение квалификации:
- 2014 г. – «Терапия» очные курсы повышения квалификации на базе ГБОУВПО «Кубанский государственный медицинский университет».
- 2014 г. – «Нефрология» очные курсы повышения квалификации на базе ГБОУВПО «Ставропольский государственный медицинский университет».
Источник
