КТ, МРТ, УЗИ признаки синдрома Бадда-Киариа) Терминология:
1. Аббревиатура:
• Синдром Бадда-Киари(СБК)
2. Синоним:
• Обструкция путей венозного оттока от печени
3. Определение:
• Тотальная или сегментарная обструкция вен, по которым происходит отток крови от печени:
о На уровне крупных венозных сосудов печени или надпеченочного сегмента нижней полой вены (НПВ) б) Визуализация: 1. Общая характеристика:
• Лучший диагностический критерий:
о Гипертрофия хвостатой доли, атрофические изменения периферических отделов печени, асцит; наличие венозных коллатералей, по которым происходит кровоток в обход «закрытой» нижней полой вены
• Локализация:
о Печеночные вены, НПВ, центрилобулярные вены
• Характерные изменения: узловая регенераторная гиперплазия на фоне нарушения морфологии печени 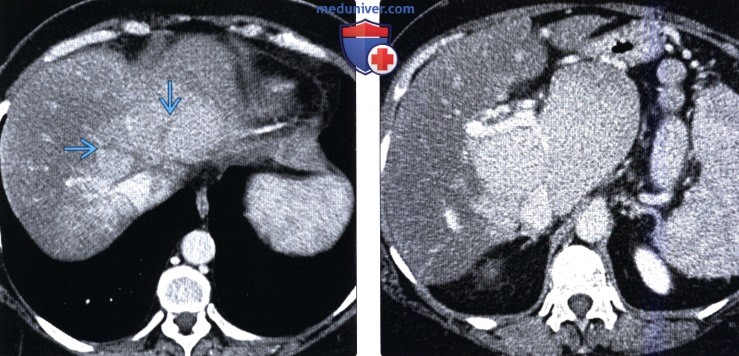
(Слева) На аксиальной КТ с контрастным усилением определяется тромбоз крупных печеночных вен; печень имеет неоднородную структуру.
(Справа) Аксиальная КТ с контрастированием, этот же пациент: выраженное увеличение размеров хвостатой доли, однако степень ее контрастного усиления по сравнению с селезенкой находится в пределах нормы. Периферические отделы печени атрофически изменены и минимально накапливают контраст. Это классический признак синдрома Бадда-Киари — псевдоопухоль поджелудочной железы — увеличение хвостатой доли и ее контрастное усиление, отличное от остальных сегментов печени, из-за чего увеличенную хвостатую долю можно ошибочно принять за новообразование.
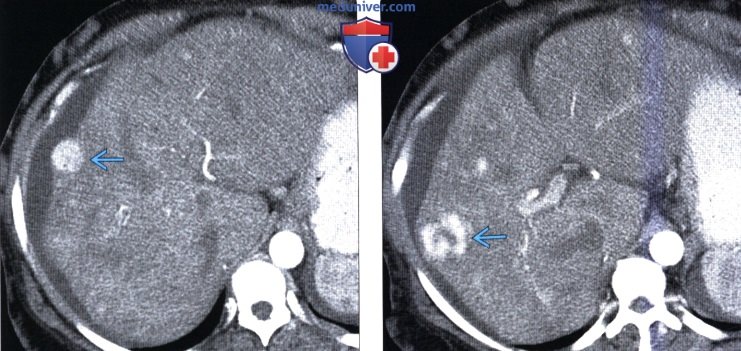
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления у женщины 45 лет с асцитом и отеками нижних конечностей определяется одно из многочисленных гиперваскулярных образований.
(Справа) На КТ в артериальной фазе у этой же пациентки визуализируется другое гиперваскулярное образование с центральным рубцом, представляющее собой очаговую узелковую гиперплазию. Эти крупные (мультиацинарные) регенераторные узлы (нодулярная регенераторная гиперплазия), часто возникают при синдроме Бадда-Киари и напоминают ОНГ при лучевых и гистологических исследованиях.
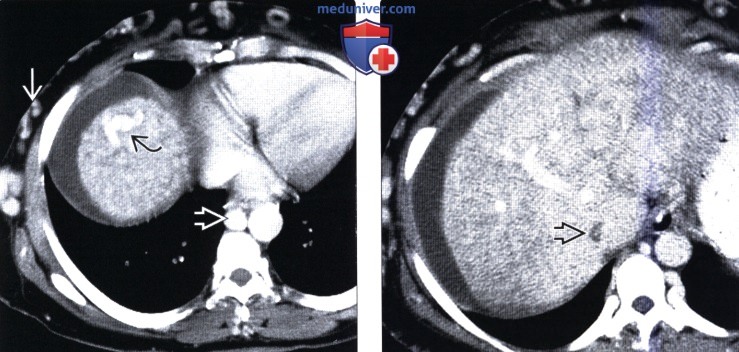
(Слева) На КТ в венозной фазе контрастного усиления у этой же пациентки визуализируется внутрипеченочная коллатеральная вена, видны также подкожные венозные коллатерали, обеспечивающие перераспределение кровотока в обход «закрытой» НПВ, и расширенная непарная вена.
(Справа) На КТ в венозной фазе контрастного усиления у этой же пациентки определяется окклюзия позадипеченочного сегмента НПВ. Морфология печени нарушена, ее паренхима неравномерно накапливает контраст, особенно в периферических отделах. Также наличествует асцит.
2. КТ признаки синдрома Бадда-Киари:
• КТ без контрастного усиления:
о В острой фазе:
– Диффузное снижение плотности печени и увеличение ее размеров
– Сужение НПВ и печеночных вен, асцит
– Повышение плотности НПВ и печеночных вен (обусловленное наличием гиперденсных тромбов)
о В хронической фазе:
– Неравномерное снижение плотности печени и атрофические изменения ее периферических отделов:
Гипертрофия хвостатой доли
Хвостатая доля печени часто становится больше правой доли, если судить по поперечному размеру
Соотношение размеров хвостатой и правой доли печени в норме меньше или равно 0,6 (60%)
– Отсутствие визуализации нижней полой вены или печеночных вен
• КТ с контрастным усилением:
о В острой фазе:
– Типичный характер контрастного усиления:
Раннее контрастное усиление хвостатой доли и паренхимы печени вокруг НПВ, уменьшение выраженности контрастного усиления периферических отделов печени
Затем – снижение выраженности контрастного усиления центральных отделов на фоне повышенного накопления контраста участками паренхимы печени на периферии
– Повышение плотности стенки печеночных вен и НПВ, снижение плотности их центральной части, сужение просвета
о В хронической фазе:
– Полная облитерация нижней полой вены и вен печени
– Крупные регенераторные узлы: очаговая (мультиацинарная) форма узловой регенераторной гиперплазии
Представляют собой гиперденсные узлы размером 1-4 см, накапливающие контраст, возможно, с наличием гиподенсного «ободка» по периферии, а также центрального рубца:
Обычно являются множественными
• КТ-ангиография:
о Обструкция путей венозного оттока от печени 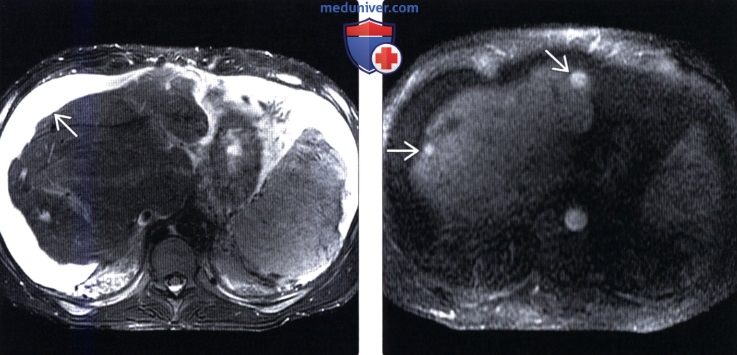
(Слева) На аксиальной Т2 ВИ МР томограмме у мужчины 25 лет с нарушением печеночной функции определяется асцит и нарушение морфологии печени (гипертрофия центральных отделов и атрофия периферических).
(Справа) На Т1 ВИ МР томограмме в ранней артериальной фазе у этого же пациента визуализируются два из нескольких гиперинтенсивных крупных регенераторных узлов (мультиацинарная форма узловой регенераторной гиперплазии), возникающих как при синдроме Бадда-Киари, так и других состояниях, обусловливающих хронические ишемические изменения со стороны печени.
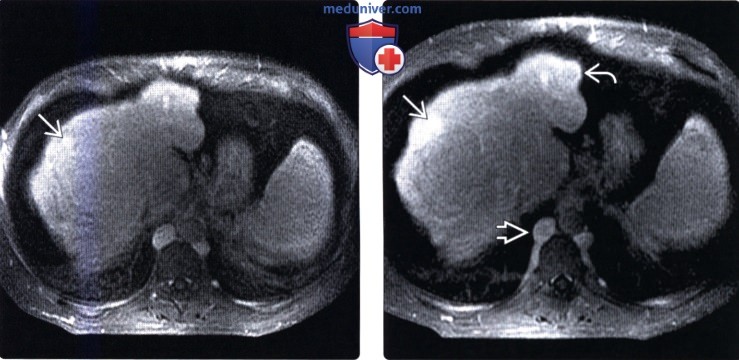
(Слева) На аксиальной Т1 ВИ в венозной фазе контрастного усиления у этого же пациента определяется персистирующее контрастное усиление регенераторного узла.
(Справа) На аксиальной Т1 ВИ МР томограмме у этого же пациента определяется персистирующее контрастное усиление одного из узлов, в то время как другие накапливают контраст по типу «кольца» или «гало». Определяются признаки окклюзии НПВ, визуализируются расширенные коллатеральные сосуды непарной вены.
3. MPT признаки синдрома Бадда-Киари:
• Т1 ВИ:
о Повышение интенсивности сигнала в центре печени, неоднородный сигнал в периферических отделах
о Сужение или отсутствие печеночных вен и НПВ
о Гиперинтенсивные регенераторные узлы и гипертрофия хвостатой доли
• Т2 ВИ:
о Отсутствие визуализации печеночных вен и НПВ
о Изо- или гипоинтенсивные регенераторные узлы
• T2*GRE:
о Отсутствие признаков кровотока в печеночных венах и НПВ
• Т1 ВИ с контрастным усилением:
о Опухолевые тромбы (редко) могут накапливать контраст
о В острой фазе:
– Поврежденные участки паренхимы печени накапливают контраст в меньшей степени по сравнению с окружающими тканями
о При застойных явлениях с увеличением количества жидкостного содержимого в печени:
– Минимальное контрастное усиление периферических отделов печени, более выраженное накопление контраста ее центральной частью, возникающее вторично на фоне повышения интрапаренхиматозного давления и уменьшения кровоснабжения
о В хронической фазе:
– Контрастное усиления становится более вариабельным, в т.ч. повышенным
– Узлы интенсивно накапливают контраст, выраженность контрастного усиления не снижается в венозной фазе («вымывание» отсутствует)
– Остаточное контрастное усиление (по периферии или равномерное), обусловливающее интенсивный сигнал на МРТ с использованием препаратов гадоксетовой кислоты
• МР-ангиография:
о Позволяет визуализировать тромб и определить уровень, на котором произошла обструкция вены 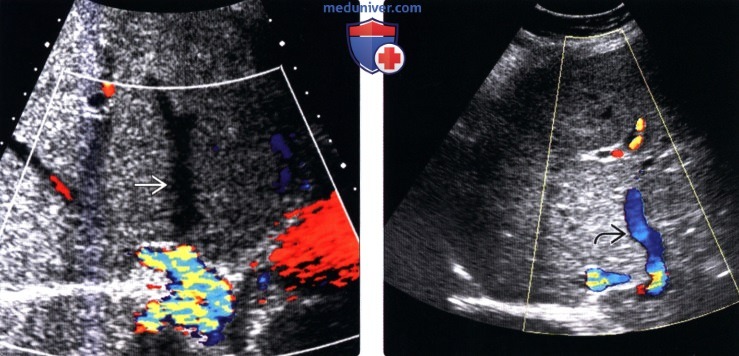
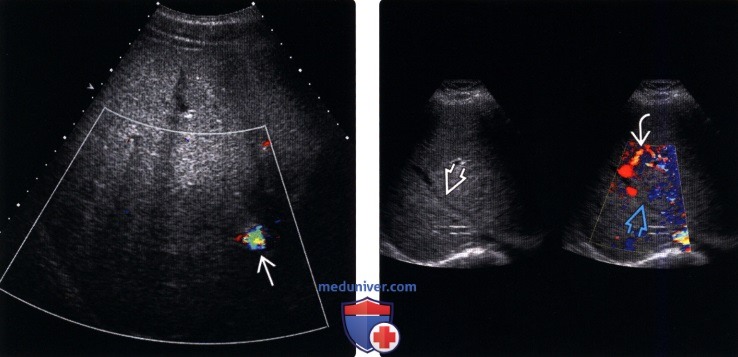
(Слева) На поперечной сонограмме (цветовая допплерография) печени у женщины 48 лет с известной истинной полицитемией, предъявляющей жалобы на боль в правом подреберье, с повышением функциональных печеночных проб, определяется отсутствие кровотока в правой долевой ветви печеночной вены.
(Справа) На сонограмме (цветовая допплерография) у этой же пациентки визуализируются крупные коллатеральные внутрипеченочные вены , обеспечивающие ток крови в обход «закрытых» печеночных вен.
4. УЗИ признаки синдрома Бадда-Киари:
• Серошкальное УЗИ:
о Сужение печеночных вен, отсутствие их визуализации или наличие тромбов в просвете
о Гипертрофия хвостатой доли
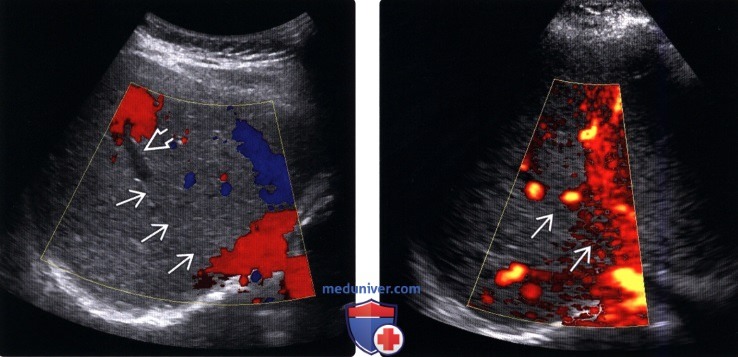
• Цветовая допплерография:
о Печеночные вены и нижняя полая вена:
– Отсутствие кровотока в печеночных венах или отсутствие пульсации в них («плоский» спектр)
– Реверсивный кровоток в печеночных венах и НПВ
– «Двуцветное» окрашивание печеночных вен из-за наличия внутрипеченочных коллатералей
– Чувствительность: 87,5%
о Воротная вена:
– Медленный гепатофугальный ток крови со скоростью 11 см в секунду и меньше
о Печеночная артерия: индекс резистентности равен 0,75 или выше 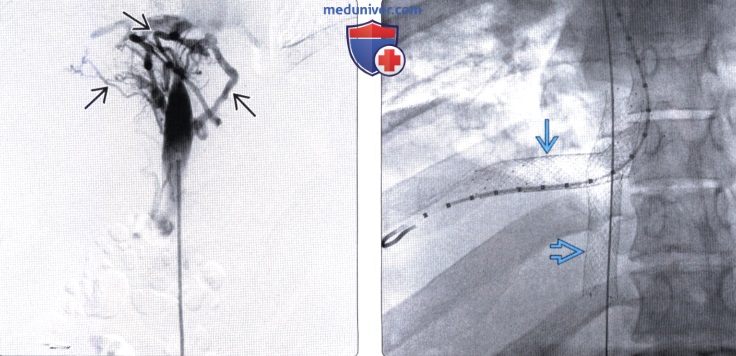
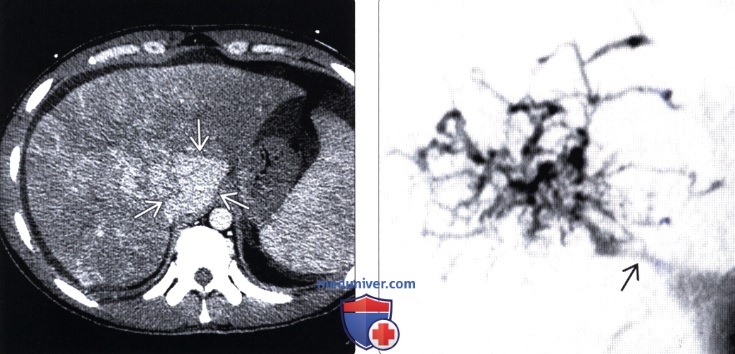
(Слева) На рентгенограмме (ангиография нижней полой вены) определяется окклюзия внутрипеченочной части НПВ с наличием многочисленных венозных коллатералей, напоминающих паутину.
(Справа) На рентгенограмме, выполненной чуть позже во время этой же процедуры, в НПВ и правой долевой ветви печеночной вены визуализируются металлические стенты, установленные в просвете сосудов после их баллонной дилатации. У пациента был выявлен синдром Бадда-Киари, обусловленный гиперкоагуляцией, как это чаще всего бывает в странах Запада.
5. Ангиография:
• Венография (нижней полой вены или печеночных вен):
о Визуализация венозных коллатералей, имеющих вид «паутины»
о Тромбы в печеночных венах или НПВ
о Протяженная компрессия сегмента (или стеноз) НПВ:
– В острой фазе обусловлена диффузной гепатомегалией
– В хронической фазе – гипертрофией хвостатой доли
о Печеночные артерии:
– В острой фазе: сужение, растяжение,
– В хронической фазе: дилатация и формирование артериопортальных шунтов 6. Рекомендации по визуализации:
• Лучший метод:
о Многофазная КТ или МРТ в) Дифференциальная диагностика синдрома Бадда-Киари: 1. Цирроз печени:
• Гипертрофия хвостатой доли и латерального сегмента левой доли
• Атрофия правой доли и медиального сегмента левой доли
• Портосистемные коллатерали (чаще), внутрипеченочные коллатерали и коллатеральные сосуды стенки (реже)
• Хорошая визуализация печеночных вен и НПВ
• Цирротические регенераторные узлы:
о Обычно имеют меньший размер по сравнению с узлами при синдроме Бадда-Киари
о В цирротических узлах часто обнаруживается избыток железа:
– Обычно гиперваскулярны, гипоинтенсивны на Т2 ВИ
о Васкулярные образования при циррозе чаще всего представляют собой гепатоцеллюлярный рак (ГЦР); в венозной фазе характеризуются «вымыванием» контраста 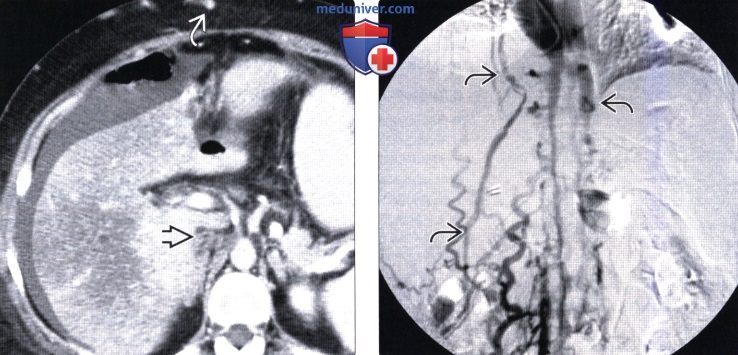
(Слева) На аксиальной КТ с контрастным усилением визуализируются множественные коллатеральные вены, по которым осуществляется ток крови в обход «закрытой» НПВ. Также определяется асцит; печень неравномерно накапливает контраст. Центральные отделы правой доли печени и хвостатая доля при контрастировании усиливаются обычно, в то время как периферические отделы правой и левой долей печени — намного хуже, что является типичным признаком синдрома Бадда-Киари в подострой стадии.
(Справа) На рентгенограмме (ангиография нижней полой вены) у этого же пациента определяются многочисленные вены, обеспечивающие коллатеральный кровоток на фоне обструкции НПВ.
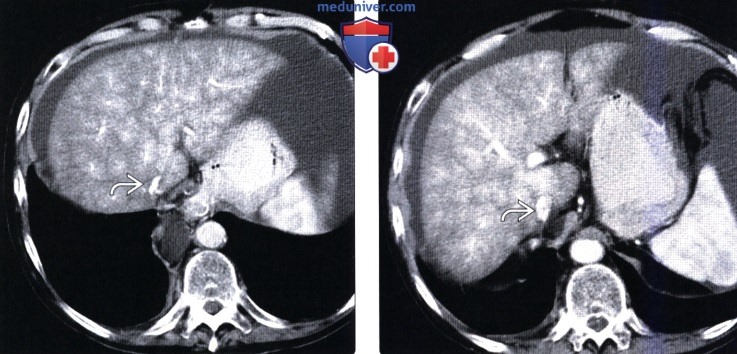
(Слева) На аксиальной КТ с контрастным усилением определяется выраженный асцит, неравномерное, «мозаичное» контрастное усиление паренхимы печени, а также существенное сужение нижней полой вены. Печеночные вены отчетливо не визуализируются.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется сужение сегмента НПВ, располагающегося каудальнее. Структура печени неоднородна, тем не менее, атрофия или гипертрофия соответствующих сегментов еще не очевидна. Эти изменения типичны для синдрома Бадда-Киари в острой фазе.
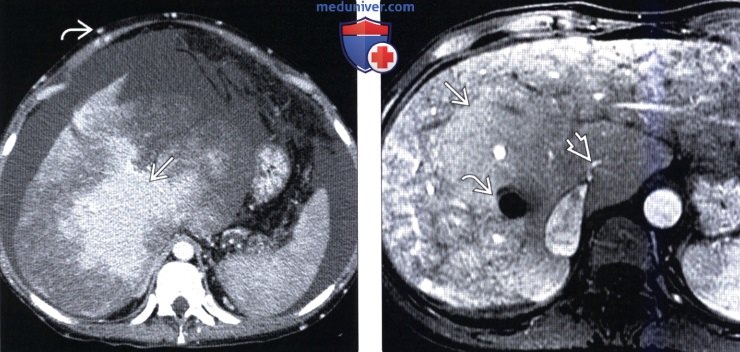
(Слева) На аксиальной КТ с контрастным усилением определяется неравномерное контрастное усиление печени, асцит; визуализируются подкожные коллатеральные вены. Накопление контраста увеличенной центральной частью печени происходит обычно, в то время как периферические отделы рубцово изменены и имеют низкую плотность.
(Справа) На МР томограмме (GRE) с контрастным усилением (контрастна основе гадолиния) определяется гипертрофия хвостатой доли печени и отсутствие изменений характера ее контрастного усиления. Обратите внимание на артефакт от ТВПШ. Венозный отток от хвостатой доли осуществляется по короткой, хорошо заметной вене, впадающей в НПВ.
г) Патология: 1. Общая характеристика:
• Этиология:
о Первичная форма: мембранозная обструкция путей венозного оттока:
– Этиология достоверно неизвестна
– Наследственность, повреждение, инфекция
– Редко встречается в странах Запада
о Вторичная форма: тромбоз, реже иные (не тромботические) состояния:
– Обструкция центральных (дольковых) или сублобулярных вен:
Химиотерапия и лучевое воздействие
– Обструкция крупных печеночных вен:
Предтромботические состояния (например, прием оральных контрацептивов, полицитемия, дефицит протеина С)
Основная причина (и форма) синдрома Бадда-Киари
– Обструкция мелких центрилобулярных вен (веноокклюзионная болезнь):
Трансплантация костного мозга, противоопухолевая терапия
– Нетромботические причины: объемные образования печени и внепеченочной локализации 2. Макроскопические и хирургические особенности:
• Острая фаза:
о Застойные изменения в печени, гепатомегалия, окклюзия печеночных вен и нижней полой вены
• Хроническая фаза:
о «Сморщивание» печени с наличием узлов в ее структуре, возможно, с признаками цирроза
о Увеличение хвостатой доли и атрофические изменения других долей
о Распространенные венозные коллатерали 3. Микроскопия:
• Центрилобулярные застойные изменения, расширение синусоидов
• Фиброз, некроз, атрофия клеток г) Клинические особенности: 1. Проявления:
• Наиболее частые признаки/симптомы:
о В острой фазе: быстрое начало; боль в правом подреберье, болезненность печени, гипотония
о В хронической фазе: боль в правом подреберье, гепатоспленомегалия, желтуха, асцит, варикозное расширение вен
• Лабораторные данные:
о В острой фазе:
– Легкое либо умеренно выраженное повышение функциональных печеночных проб
– Гиперкоагуляция
о В хронической фазе:
– Умеренно выраженное повышение уровня трансаминаз (либо их нормальное значение)
– Снижение уровня альбумина и протромбина 2. Демография:
• Возраст:
о Заболевание дебютирует у подростков
• Пол:
о Чаще заболевают женщины
• Эпидемиология:
о Первичная форма (врожденная мембранозная): распространена в Японии, Индии, Израиле, Южной Африке
о Вторичная (тромботическая): чаще всего встречается в странах Запада, и обычно обусловлена гиперкоагуляцией
о Вторичная (нетромботическая): вторая по частоте в странах Запада 3. Течение и прогноз:
• Осложнения:
о Острые: печеночная недостаточность; тромбоэмболия из НПВ
о Хронические: кровотечение из варикозно расширенных вен пищевода, портальная гипертензия о Мембранозная обструкция НПВ:
– Осложняется ГЦР в 20-40% случаев в Японии и ЮАР
• Прогноз:
о Зависит от уровня обструкции и степени ее выраженности:
– Легкая или умеренно выраженная обструкция: благоприятный
– Тяжелая обструкция: неблагоприятный
о Ранняя острая фаза: благоприятный
о Поздняя острая фаза: неблагоприятный
о Хроническая фаза: неблагоприятный на фоне лечения или без такового 4. Лечение:
• Медикаментозная терапия: стероиды, нутрициональная терапия, антикоагулянты
• Баллонная ангиопластика, стентирование при окклюзии НПВ и печеночных вен
• Трансюгулярное внутрипеченочное портосистемное шунтирование (ТВПШ)
• Трансплантация печени (куративное вмешательство) д) Диагностическая памятка:
1. Следует учесть:
• Синдром Бадда-Киари требуется дифференцировать с циррозом печени; не следует ошибочно принимать большие регенераторные узлы при синдроме Бадда-Киари за ГЦР
2. Советы по интерпретации изображений:
• Важно распознать доброкачественные регенераторные узлы и псевдоопухоль хвостатой доли е) Список использованной литературы:
1. Soreide К: Acute Budd-Chiari syndrome associated with non-viral cryptogenic hepatocellular carcinoma: revisiting the ‘chicken or the egg’ theory. Hepatogastroenterology. 61(130):38890, 2014
2. Akyiiz Fet al: Anticoagulant therapy and Budd-Chiari syndrome: is it successful? Hepatogastroenterology. 58(107-108):900-3, 2011
3. Chen H et al: Budd -Chiari syndrome caused by multiple membranous obstruction of the inferior vena cava in a young man. Ann Vase Surg. 25(8):1139, 2011
4. Dang XW et al: Surgical treatment of Budd-Chiari syndrome: analysis of 221 cases. Hepatobiliary Pancreat Dis Int. 10(4):435-8, 2011
5. Loomes DE et al: Acute Budd-Chiari syndrome. Can J Gastroenterol. 25(6):302-3, 2011 – Также рекомендуем “Дифференциальная диагностика веноокклюзионной болезни печени (ВБП)” Редактор: Искандер Милевски. Дата публикации: 25.2.2020 Оглавление темы “Лучевая диагностика патологии печени.”: - КТ, МРТ, УЗИ при артерио-портальном шунте
- Дифференциальная диагностика окклюзии воротной вены
- КТ, МРТ, УЗИ признаки окклюзии воротной вены
- Лучевая диагностика пассивного полнокровия печени
- КТ, МРТ, УЗИ признаки пассивного полнокровия печени
- Дифференциальная диагностика синдрома Бадда-Киари
- КТ, МРТ, УЗИ признаки синдрома Бадда-Киари
- Дифференциальная диагностика веноокклюзионной болезни печени (ВБП)
- КТ, МРТ, УЗИ признаки веноокклюзионной болезни печени (ВБП)
- Лучевая диагностика инфаркта печени
|