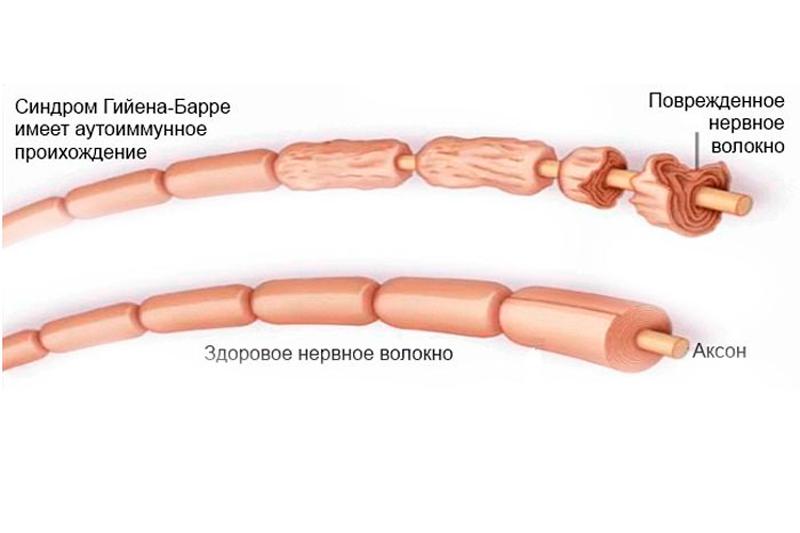
Синдром гийена сеза де блондена вальтера
Научно-консультативное отделение
- Центр заболеваний периферической нервной системы ФГБНУ НЦН
- Лаборатория нейроурологии
 Мононейропатии (МН)
Мононейропатии (МН)
(информация для пациентов)
Что такое “Мононейропатии”?
Мононейропатии (“моно” – означает “один”; “нейропатия” – “повреждение нерва”) – это группа разнообразных по причинам развития болезней, клинические проявления которых ограничиваются поражением одного периферического нерва (двигательного, чувствительного или смешанного).
В случае, если в патологический процесс асимметрично вовлечено несколько периферических нервов, говорят о “множественной мононейропатии”.
 Какие мононейропатии бывают?
Какие мононейропатии бывают?
Мононейропатии, прежде всего, различают по причинам их развития.
1. Наиболее часто диагностируемыми являются туннельные мононейропатии – группа мононейропатий, развитие которых связано с компрессией (защемлением) и ишемией (нарушение кровоснабжения) периферического нерва в анатомически узких фиброзных и фиброзно-костных каналах (туннелях). На долю туннельных мононейропатий приходится до 1/3 всех поражений периферических нервов. Практически каждый периферический нерв проходит через “неблагоприятное” место – туннель. Клиническая картина складывается из комплекса двигательных, чувствительных и вегетативных нарушений в зоне иннервации защемленного нерва.  Туннельных мононейропатий очень много. Ниже представлены симптомы некоторых из них, встречаемых в практике наиболее часто:
Туннельных мононейропатий очень много. Ниже представлены симптомы некоторых из них, встречаемых в практике наиболее часто:
- карпальный туннельный синдром (КТС) – развивается вследствие компрессии срединного нерва на уровне лучезапястного сустава в карпальном канале, образованном костями запястья и ограниченным связкой – удерживателем сухожилий сгибателей пальцев. На начальных стадиях заболевания пациентов беспокоят боль, онемение и покалывание 1-3 пальцев кисти ночью или при пробуждении с утра, уменьшающиеся при встряхивании кистью. Чувствительные нарушения при КТС наблюдаются преимущественно в первых трех и частично в четвертом пальцах кисти – в зоне чувствительной иннервации срединного нерва. Двигательные нарушения в виде затруднений с расстегиванием и застегиванием пуговиц, завязыванием шнурков на ботинках и т. п. (расстройство мелкой моторики) присоединяются гораздо позже и проявляются в виде снижения силы и похудания мышц, иннервируемых срединным нервом (мышц возвышения большого пальца). В дальнейшем боль, онемение пальцев кисти становятся практически постоянными, но усиление симптомов ночью и при физической (в т.ч. позиционной) нагрузке сохраняется. Вегетативные нарушения проявляются в виде акроцианоза, изменения трофики кожи и ногтей, нарушения потоотделения (сухая, тонкая кожа, трещины), ощущения похолодания кисти и т.п.
- кубитальный туннельный синдром развивается вследствие компрессии локтевого нерва на уровне локтевого сустава в надмыщелково локтевом желобе и в щели между 2 головками локтевого сгибателя кисти у места верхнего прикрепления. Чувствительные нарушения проявляются раньше двигательных. Характерно появление онемения и парестезий по внутренней поверхности предплечья и кисти, а также в 4 и 5 пальцах. Через несколько месяцев или лет присоединяются слабость и похудание мышц, иннервируемых локтевым нервом: мышцы, приводящей большой палец, межкостных мышц, а также мышц мизинца (гипотенара).
- парестетическая мералгия Рота–Бернгардта (болезнь Рота) – это туннельная мононейропатия, развивающаяся вследствие компрессии наружного кожного нерва бедра в туннеле под паховой (пупартовой) связкой либо на уровне передней верхней ости подвздошной кости. Факторами риска развития заболевания являются избыточный вес (абдоминальное ожирение), ношение тугого пояса, узких брюк, особенно с низкой посадкой, беременность. Основными симптомами парестетической мералгии являются: боль, онемение и парестезии на ограниченном участке – в зоне иннервации наружного кожного нерва бедра, которая локализована по передне-боковой поверхности бедра. В начале заболевания парестезии появляются и усиливаются при стоянии или ходьбе, сдавлении одеждой, затем становятся постоянными. В некоторых случаях боли становятся интенсивными. Из-за болевых ощущений возможно нарушение ходьбы, напоминающие перемежающуюся хромоту. Слабость мышц бедра не развивается.
- синдром грушевидной мышцы (пириформис-синдром) возникает вследствие компрессии седалищного нерва между грушевидной мышцей и крестцово остистой связкой в подгрушевидном пространстве. Причины развития синдрома многочисленны. Клиническая картина синдрома грушевидной мышцы складывается из локальных симптомов (боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра) и симптомов сдавления седалищного нерва (иррадиация боли по задней поверхности ноги по ходу нерва, онемение голени и стопы, редко – слабость мышц стопы).
- фибулярный туннельный синдром (синдром Гийена–Сеза де Блондена–Вальтера, профессиональный паралич копальщиков луковиц тюльпанов) развивается при компрессии общего малоберцового нерва на уровне коленного сустава (головки малоберцовой кости). Наиболее частыми причинами являются длительное пребывание в положении на корточках, сдавление извне гипсовой лангетой. Симптомы достаточно яркие – развивается слабость мышц-разгибателей стопы (стопа “виснет”; невозможно носок потянуть вверх на себя) и онемение по передне-наружной поверхности голени и стопы.
Почему развиваются туннельные мононейропатии и каковы факторы риска их развития?
Чаще всего туннельные мононейропатии – это “профессиональное” заболевание, встречающееся у работников, выполняющих монотонные, длительные движения конечностями, вынужденные длительно пребывать в статической позе или носить некомфортную спец.одежду и т.д. Часто туннельные мононейропатии связаны с соматическими заболеваниями (ревматический артрит, сахарный диабет, гипотиреоз и др.) и с гормональными перестройками в организме (беременность, климактерический период, старение). Нередко пациенты во время длительного и глубокого сна, особенно после употребления алкоголя, “отлёживают” руку или ногу, при этом периферический нерв или нервы страдают в местах их наибольшей уязвимости. Анатомические особенности строения также имеют значение, например, узость костно-фиброзных каналов.
!!! Следует помнить о наследственной нейропатии со склонностью к параличам от сдавления – генетическом заболевании, при котором мутация в гене PMP22 приводит с повышенной чувствительности периферических нервов к сдавлению на уровне туннелей, вследствие чего риск развития туннельного синдрома повышается в разы.
2. Посттравматические мононейропатии – это мононейропатии, развивающиеся вследствие травмы периферического нерва. Посттравматические мононейропатии занимают второе место по распространенности. Травматический фактор может быть разным, в том числе ятрогенным, также как и степень поражения периферического нерва. Клиническая картина складывается из комплекса двигательных, чувствительных и вегетативных нарушений в зоне иннервации травмированного нерва. Нередко посттравматической нейропатии сопутствует комплексный регионарный болевой синдром.
3. Постинфекционные мононейропатии развиваются на фоне или после перенесенной инфекции, чаще вирусной этиологии.
В отличие от мононейропатий, причинами развития множественного поражения периферических нервов (множественных мононейропатий), как правило, являются:
- дизиммунные заболевания периферических нервов (ХВДП, ММН), а также органов и систем (системная красная волчанка, васкулиты, ревматический артрит, болезнь Шегрена и др.)
- инфекционное заболевание (например, нейроборрелиоз, лепра)
- наследственная предрасположенность (упомянутая выше наследственная нейропатия со склонностью к параличам от сдавления).
Особого внимания заслуживают краниальные мононейропатии (поражение черепных нервов (ЧН)), при развитии которых следует исключать инфекционные, дизиммунные и другие редкие причины (нейросаркоидоз, нейролимфоматоз). Симптомы краниальной нейропатии зависят от распространенности процесса и вовлечения того или иного черепного нерва, например:
- при нейропатии глазодвигательного нерва (III пара ЧН) развивается четкая триада: птоз, миоз и энофтальм; ограничение подвижности глазного яблока на пораженной стороне вверх и во внутрь, что сопровождается двоением (диплопией);
- при нейропатии тройничного нерва (V пара ЧН) развивается выраженный болевой синдром, реже чувствительные нарушения в зоне иннервации как одной, так и всех трех ветвей нерва;
- при нейропатии лицевого нерва (VII пара ЧН) возникает слабость мимической мускулатуры с появлением лагофтальма, асимметрии оскала, а также в зависимости от уровня поражения нерва нарушениями вкуса и гиперакузией;
- при поражении бульбарной группы ЧН развиваются нарушение речи, глотания, гнусавость голоса.
На основании чего устанавливается диагноз “Мононейропатия”?
Для подтверждения поражения периферического нерва необходимы:
- анализ истории развития заболевания
- оценка неврологического статуса
- электронейромиография (ЭНМГ)
- УЗИ периферического нерва
- при поражении краниальных нервов – МРТ головного мозга
Проведение ЭНМГ-исследования необходимо во всех случаях, поскольку данный метод позволяет не только подтвердить поражение периферических нервов, но и уточнить локализацию и характер их повреждения. Важно проведение исследования хорошо подготовленным и опытным специалистом на электромиографе высокого класса. Методологические ошибки и недостаточный объем данного исследования часто приводят к ошибочным диагнозам. Поэтому мы, специалисты Центра заболеваний периферической нервной системы, рекомендуем проведение ЭНМГ только в специализированных центрах, имеющих достаточный опыт и знания в данной области.
Для исключения сопутствующей соматической патологии, часто связанной с развитием мононейропатий, назначаются следующие лабораторные и инструментальные обследования:
- общий клинический и развернутый биохимический анализы крови;
- RW, анти-ВИЧ, НВsAg и анти-HCV;
- ревмо-пробы; анализ крови на боррелиоз; ТТГ и другие;
- при подозрении на наследственную нейропатию со склонностью к параличам от сдавления будет рекомендован генетический анализ на мутации гена PMP22.
Какое существует лечение при мононейропатии и каков прогноз?
Терапия и прогноз при мононейропатии определяются причиной поражения периферического нерва или нервов.
Для туннельных мононейропатий наиболее эффективными являются ортезирование (лечение положением), лечебные внутриканальные блокады и оперативные вмешательства (декомпрессия нерва). При своевременном установлении диагноза нарушенные функции полностью восстанавливаются.
Для посттравматических мононейропатий единственным методом лечения является восстановительная терапия. Прогноз восстановления зависит от степени поражения нерва и его длинны.
При дизиммунном генезе множественной мононейропатии назначается патогенетическая терапия (прием гормональных препаратов, введение иммуноглобулина, плазмаферез).
В ФГБНУ НЦН сотрудниками Центра заболеваний периферической нервной системы проводятся консультации пациентов с патологией периферических нервов, имеется весь перечень необходимых для уточнения диагноза лабораторных и инструментальных обследований.
ЗАПИСЬ НА ПРИЕМ ПО МНОГОКАНАЛЬНЫМ ТЕЛЕФОНАМ
+7 (495) 374-77-76
+7 (985) 931-60-24
Источник
1. Травматические внутричерепные гематомы. Перелом средней черепной ямки..
2. Поражения периферической нервной системы. Дифтерийная полиневропатия.
3. Синдром Гийена-Барре. Острая воспалительная демиелинизирующая полиневропатия Гийена — Барре.
4. Порфирийная полиневропатия. Диагностика порфирийной полиневропатии. Лечение порфирийной полиневропатии.
5. Хронические заболевания нервной системы. Классификация хронических заболеваний нервной системы.
6. Врожденные аномалии нервной системы. Миелодисплазия. Синдром жесткой концевой нити.
7. Синдром Клиппеля — Фейля. Синдром Арнольда — Киари. Платибазия. Базилярная импрессия.
8. Сирингомиелия. Сирингобульбия. Признаки сирингомиелии. Лечение сирингомиелии.
9. Хронические сосудистые заболевания нервной системы. Хроническая цереброваскулярная недостаточность.
10. Венозная энцефалопатия. Лечение венозной энцефалопатии. Астенический синдром.
Синдром Гийена-Барре. Острая воспалительная демиелинизирующая полиневропатия Гийена — Барре.
Синдром Гийена-Барре тяжелое заболевание, этиология которого неизвестна. Учитывая, что у большинства больных началу заболевания предшествуют явные инфекции (ОРВИ, ангина и т.д.), полагают, что в основе поражения периферических нервов лежит инфекционно-аллергический механизм. В известной степени это подтверждается наличием сегментарной демиелинизации. В последнее время описан аксональный вариант заболевания с преимущественным поражением самого аксона.
Синдром Гийена-Барре потенциально жизнеопасен. Во-первых, нередко начинаясь с поражения ног, оно принимает восходящее развитие и захватывает в конечном счете буль-барные и другие черепные нервы (восходящий паралич Ландри). Во-вторых, часто вовлекаются в процесс вегетативные волокна, что может вести к тяжелым нарушениям, прежде всего со стороны сердечно-сосудистой системы — тахикардия, ортостатическая гипотензия, аритмия и др. При этом возникают серьезные изменения со стороны ЭКГ, снижение и даже инверсия сегмента S-T, увеличение интервала Q—Т, возможна остановка сердца.
К перечисленному следует добавить, что нередко синдром Гийена-Барре имеет острейшее течение.
В большинстве случаев в дебюте синдрома Гийена-Барре отмечается боль в ногах, парестезии стоп. В редких случаях болезнь стартует с поражения краниальных нервов (мимических, глазодвигательных), бульбарных расстройств. Может развиваться прогрессирующая дыхательная недостаточность, и не только обтурационного типа в связи с бульбарным параличом, но и при поражении диафрагмального нерва (характерен парадоксальный тип дыхания — при вдохе передняя брюшная стенка западает) и межреберных. Все это требует своевременного перевода больного на ИВЛ.

В большинстве случаев основное проявление синдрома Гийена-Барре — периферические, преимущественно дистальные, парезы с мышечной гипотонией и угасанием сухожильных рефлексов; характерна их симметричность. Атрофии поздние, иногда проксимальные.
Нарушения чувствительности практически никогда не доминируют в клинической картине синдрома Гийена-Барре, хотя дистальные ее расстройства (парестезии, боль в той или иной степени) всегда выражены. Возможна сенситивная атаксия, симптомы натяжения— Ла-сега, Нери, Мацкевича — положительны.
В первую неделю синдрома Гийена-Барре в диагностике важно учитывать отличительные признаки — отсутствие проводниковых двигательных и чувствительных расстройств. При значительном вовлечении вегетативной нервной системы возможны тазовые нарушения, но только в остром периоде заболевания.
Существенны и данные ЭМГ при синдроме Гийена-Барре — снижение скорости проведения по двигательным и чувствительным нервам, но эти изменения появляются часто позже (на 2-3-й неделе заболевания).
В большинстве случаев острый период с прогрессированием симптоматики синдрома Гийена-Барре длится 2—3 недели, хотя, как указывается выше, встречаются острейшие и даже молниеносные формы течения заболевания.
Восстановительный период синдрома Гийена-Барре длится многие месяцы, в большинстве случаев остаются той или иной степени остаточные явления — парезы.
В настоящее время кортикостероидная терапия синдрома Гийена-Барре признана неприемлемой. Эффективно обменное замещение плазмы (плазмаферез) с эксфузией за одну процедуру 1,0—1,5 л плазмы с замещением ее раствором альбумина либо специальными плазмозаменителями.
Другой действенный, однако очень дорогой способ лечение синдрома Гийена-Барре — внутривенное введение иммуноглобулина G из расчета 0,4 мг/кг.
При выраженных парезах, с целью профилактики синдрома Гийена-Барре тромбообразования глубоких вен конечностей и возникновения регионарного ДВС-синдрома, применяется гепарин под кожу живота 2 раза в день по 5 000 ЕД, ЛФК. При необходимости длительного применения гепарина (более недели) одновременно вводится свежезамороженная плазма. Предпочтительнее низкомолекулярные фракции гепарина (фраксипарин и др.), которые могут применяться в течение длительного времени без дополнительного введения плазмы.
– Также рекомендуем “Порфирийная полиневропатия. Диагностика порфирийной полиневропатии. Лечение порфирийной полиневропатии.”
Источник
Синдром Гийена — это острое воспалительное неврологическое заболевание, которое также называют:
- острым воспалительным демиелинизирующим полирадикулоневритом;
- полиневропатией инфекционной идиопатической;
- синдромом Гийена-Барре-Штроля;
- синдромом Ландри-Гийена-Барре.
Содержание статьи:
- Классификация синдрома Гийена-Барре
- Диагноз синдрома Гийена-Барре
- Дифференциальный диагноз
- Лечение синдрома Гийена-Барре
- Прогноз при синдроме Гийена-Барре
- Профилактика синдрома Гийена-Барре

Болезнь относится к группе аутоимунных воспалительных заболеваний периферической нервной системы. При таком заболевании нервная система человека меняет полярность и начинает разрушать собственные нейроны, что влечет за собой нарушение вегетативных дисфункций, а при отсутствии адекватного лечения — паралич.
Проявляется как вялый парез в симметричных мышцах конечностей с чувствительными и вегетативными нарушениями. Иногда лечение данного заболевания требует неотложной реанимационной помощи. Развитие и прогрессирование синдрома Гийена происходит остро и быстро (часто после перенесения простудных заболеваний). Однако при своевременном и адекватном лечении возможна полная реабилитация.
Распространённость заболевания составляет приблизительно 2 случая на 100 тысяч человек. Страдают синдромом Гийена-Барре в основном молодые и трудоспособные люди (проявление заболевания происходит в 30-40 лет). Мужчины и женщины болеют с одинаковой частотой.
Причины возникновения до конца не известны, как и факторы, его провоцирующие. Поэтому синдром Гийена-Барре еще называют идиопатической полинейропатией. За несколько недель от проявления клинической картины синдрома Гийена у большинства пациентов наблюдаются признаки кишечной инфекции или дыхательных путей. Так как это заболевание связано с иммуно-опосредованными факторами, оно может быть вызвано герпес-вирусами, гемофильной палочкой, микоплазмами. В некоторых случаях данное заболевание может служить проявлением ВИЧ-инфекции.
Инфекция, поразившая организм, каким-то образом провоцирует аутоиммунную реакцию, когда иммунитет человека начинает уничтожать собственные клетки. В ряде случаях такими провокаторами становятся вакцинации, хирургическое вмешательство, травматические нарушения в периферической нервной системе.
Среди возможных причин возникновения этого заболевания называют:
- Черепно-мозговые травмы, которые спровоцировали появление отека мозга или опухолей в нем.
- Вирусные инфекции, которые при длительной атаке значительно влияют на иммунитет.
- Генетическая предрасположенность. Человек, имеющий родственника с таким заболеванием, автоматически попадает в зону риска. Незначительные травмы или инфекции могут стать провокаторами начала заболевания.
Классификация синдрома Гийена-Барре
Синдром Гийена-Барре подразделяют на несколько видов.
1 вид. Демиелинизирующий вид, при котором поражаются только миелиновые оболочки, а разрушение цилиндров аксонов не наблюдается. В результате замедляется скорость проведения импульсов и развитие параличей, которые можно обратить. Чаще всего поражаются передние корешки спинного мозга, но иногда патологические изменения наблюдаются и в других участках нервной системы. Принято считать, что демиелинизирующий вид — это классическое проявление синдрома Гийена-Барре.
2 вид. Острая моторная аксональная невропатия, острая моторно-сенсорная аксональная невропатия, острая пандизавтономия (поражение вегетативной нервной системы), при которых нарушаются осевые цилиндры аксонов. Это ведет к образованию тяжелых степеней парезов и параличей. После аксонального вида двигательные функции не восстанавливаются до конца. Эти подтипы имеют свою географию — наблюдения показывают, что они чаще встречаются в Китае, Японии и Испании.
3 вид. Синдром Миллера-Фишера. характеризуется слабостью глазодвигательных мышц, птозом верхнего века, мозжечковой атаксией, незначительным поражением рефлексов.
В последнее время ученые выделяют еще одно проявление синдрома Гийена-Барре — острая краниальная полиневропатия, которая встречается очень редко.
Диагноз синдрома Гийена-Барре
Первоочередная роль в выздоровлении отводится на вовремя поставленный диагноз и адекватное лечение. Для определения диагноза СГБ используют специально разработанные американскими учеными методики, которые легли в основу критериев, предложенных экспертами Всемирной Организации Здравоохранения, для определения диагноза СГБ.
Критерии, используемые при постановке диагноза СГБ:
- Признаки, необходимые при постановке диагноза данного заболевания (понижение мышечного тонуса в конечностях, ухудшения сухожильных рефлексов).
- Признаки, которые поддерживают диагноз СГБ. Клинические признаки, прогрессирование — нарастающие симптомы нарушения двигательных рефлексов стабилизируются к четвертой неделе начала заболевания, симметричного поражения, нарушения чувств, поражение лицевого нерва. Характерное восстановление — большинство пациентов реабилитируются в течение четырех-пяти недель, нарушения вегетативной системы. Возможные варианты заболевания, изменения цереброспинальной жидкости, которые поддерживают диагноз заболевания (значительное и стремительное повышение белка, изменение клеточного состава жидкости).
- Признаки, вызывающие сомнение в диагнозе (асимметричность двигательных нарушения и др.).
Для установления четкого и правильного диагноза проводится ряд необходимых исследований:
- Электромиография. Проведение нервного импульса замедлено при СГБ.
- Поясничная пункция цереброспинальной жидкости. Лабораторный анализ показывает повышение уровня белка и изменение клеточного состава.
- Дифференциальный диагноз.
Дифференциальный диагноз
Для постановки точного диагноза СГБ необходимо дифференцировать от ряда других заболеваний, имеющих схожую клиническую картину, таких как:
- Интоксикация, которая приводит к нарушениям нервно-мышечной передачи;
- Полиомиелит;
- Миастения;
- Ботулизм;
- Интоксикация после приема ЛС: гидралазин, продукты золота, глютетимид, метронидазол и пр;
- Интоксикация после приема алкоголя;
- Невропатии, вызванные такими заболеваниями как сахарный диабет, узелковый полиартрит, ревматоидный артрит;
- Дефицит в организме фолиевой кислоты и витамина В12;
- Генетически унаследованные полиневропатии — болезнь Шарко-Мари-Тута, неврит Дежерша-Сотта;
- Поражение нервной системы в результате онкологических заболеваний;
- Инфекционные заболевания, осложнения после них;
- Осложнения при дифтерии;
- Ишемический инсульт ствола головного мозга.
Лечение синдрома Гийена-Барре
После диагностирования данного заболевания пациент подлежит срочной госпитализации в больничный стационар, в отдельных случаях — в реанимацию. Иногда из-за стремительно развивающейся острой легочной недостаточности требуется искусственное вентилирование легких, так как происходит поражение дыхательной системы и без соответствующего лечения и процедур человек может погибнуть. При жизненной емкости легких 25-30% пациенту рекомендуется интубация или трахеотомия. Данная процедура будет необходима до тех пор, пока не улучшится глотательный и кашлевой рефлексы. Отключение от аппарата происходит постепенно.
Медикаментозная терапия
- Чаще всего используют введение плазмафереза с внутривенным введением иммуноглобулина. Из крови пациента частично отделяется плазма и возвращаются форменные элементы.
- Для лечения применяют также глюкокортикоидные препараты — преднизолон (по 2 мк/кг в сутки), вводятся димедрол и супрастин как антигистаминные препараты.
- При наличии тахикардии и выраженной артериальной гипертензии обычно купируют антагонистами ионов кальция, бета-адреноблокаторами.
- Артериальную гипертензию устраняют с помощью введения в вену жидкости для увеличения объема в сосудах.
- Чтобы предупредить пролежни, больного необходимо каждые 2-3 часа переворачивать.
- Скачки давления и пульса могут объясняться острой задержкой мочевыделения и расширением мочевого пузыря. В таких случаях устанавливают катетер.
- Для скорейшей реабилитации и предупреждения контрактур часто назначают ЛФК, процедуры массажа, четырехкамерные ванны.
Прогноз при синдроме Гийена-Барре
При своевременном и правильном лечении большинство пациентов имеют хорошие шансы для полной реабилитации. Значительная часть случаев заболевания имеет благоприятный прогноз.
Прогрессирование процесса заболевания продолжается около 3-4 недель, потом идет процесс восстановления функций (около года). 10-15% людей, перенесших синдром Гиейна-Барре, страдают остаточным неврологическим дефицитом — чувствуют слабость, снижение рефлексов. У 10% заболевших развивается рецидив примерно через год после выздоровления или же могут наблюдаться тяжелые осложнения.
В редких случаях встречается летальный исход (примерно в 3% случаев).
Возможные осложнения при Синдроме Гийена-Барре:
- Затрудненное дыхание. Смертельные исходы в большинстве случаев возникают именно из-за поражения дыхательных мышц.
- Остаточные онемения или покалывания в конечностях.
- Нарушения сердечно-сосудистой системы — возникновение сердечной аритмии, колебания артериального давления. Такие нарушения также могут стать причиной смерти при несвоевременном лечении.
- Болевые синдромы, погасить которые возможно только с помощью болеутоляющих препаратов.
- Разбитие тромбоза из-за неподвижного состояния тела. Пока пациент находится в обездвиженном состоянии нужно обязательно принимать препараты для разжижения крови и надевать эластичные чулки.
- Пролежни. Нужно менять позицию тела больного.
- Нарушения работы кишечника и мочевого пузыря (задержка мочеиспускания и вялая перистальтика кишечника).
- Рецидив заболевания.
Профилактика синдрома Гийена-Барре
Четкой системы профилактики против синдрома Гийена-Барре нет. Но в период восстановления пациент должен придерживаться определенных правил. Следует воздержаться от вакцинирования в течение первого года после начала заболевания, так как прививка может вызвать рецидив. Если развитие заболевания произошло в течение полугода после вакцинации, то в будущем этот препарат вводить категорически запрещается.
Источник
