Синдром горнера при щитовидной железы
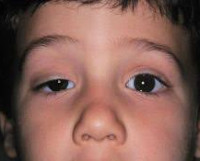
Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.

Синдром Горнера
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
- Ятрогенное вмешательство. Синдром Горнера – частое осложнение неправильной постановки дренажа по Бюлау. Симптомы также появляются после пересечения нервных волокон, блокады шейного сплетения или звездчатого ганглия в области грудной клетки или шеи.
- Травматические повреждения. Заболевание нередко обусловлено тупой травмой основания шеи с поражением грудной или шейной симпатической нервной цепи. Клинические проявления наблюдаются на стороне, противоположной от зоны повреждения.
- Отогенные патологии. Болезнь может возникать в результате распространения инфекции из полости среднего уха при отите. Этому способствует перфорация барабанной перепонки и лабиринтит в анамнезе.
- Злокачественные новообразования. Сдавливание опухолью нервных волокон приводит к появлению клинической симптоматики синдрома Горнера. Наиболее частыми причинами являются опухоль Панкоста или бронхогенная карцинома верхушки лёгкого.
- Неврологические болезни. Развитие патологии может быть связано с латеральным медуллярным синдромом, параличом Дежерин-Клюмпке или рассеянным склерозом. Реже этиологическим фактором становится сирингомиелия.
- Сосудистые патологии. Распространённая причина синдрома Горнера – аневризма аорты. Локальные изменения на уровне артерий, кровоснабжающих зону поражения, также могут выступать в роле триггера.
- Болезни щитовидной железы. Окулосимпатический синдром может возникать на фоне щитовидно-шейной венозной дилатации или зоба. Часто прослеживается взаимосвязь между проявлениями болезни и гиперплазией щитовидной железы.
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
- Тест с оксамфетамином. Используется для установления причины миоза. Если третий нейрон не задействован, применение амфетамина ведёт к появлению стойкого мидриаза. В заключении указывают, на каком промежутке поврежден нервный путь.
- Биомикроскопия глаза. Отмечается инъекция сосудов конъюнктивы. Прозрачность оптических сред глаза не снижена, структура радужки неоднородна. Может наблюдаться неравномерное распределение пигмента.
- Тест на определение задержки расширения зрачка. При болезни Горнера птоз сочетается с суженным зрачковым отверстием. При поражении глазодвигательного нерва в результате исследования выявляется сочетание опущения века с мидриазом.
- КТ орбит. Исследование осуществляется для определения этиологии болезни. Компьютерная томография дает возможность визуализировать объемные образования глазницы и травматические повреждения органа зрения.
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
Источник
Синдром Горнера, синдром Бернара—Горнера[2], окулосимпатический синдром — клинический синдром, вызванный поражением симпатической нервной системы.
Признаки[править | править код]
Симптомы проявляются на стороне поражения, в основном на лице:
- птоз (опущение верхнего века вследствие недостаточной симпатической иннервации верхней тарзальной мышцы (musculus tarsalis superior), или мышцы Мюллера[3]), «перевёрнутый птоз» (небольшое поднятие нижнего века);
- миоз (сужение зрачка),
- патология сфинктера зрачка (sphincter pupillae) (это ведёт к слабой реакции зрачка на свет).
- энофтальм (западание глазного яблока),
- дисгидроз (нарушение потовыделения) на поражённой стороне лица, снижение выраженности цилиоспинального рефлекса, инъекция (расширение сосудов) конъюнктивы и гиперемия кожи лица на соответствующей поражению стороне.
У детей синдром Горнера иногда приводит к гетерохромии[4] (разный цвет радужной оболочки у глаз). Это происходит из-за того, что отсутствие симпатической иннервации препятствует меланиновой пигментации меланоцитов, находящихся в основе (строме) радужки (лат. stroma iridis).
История[править | править код]
Синдром назван в честь швейцарского офтальмолога Иоганна Фридриха Горнера, первым описавшего синдром в 1869 г. Ранее было несколько случаев описания симптомов, но описание Горнера используется чаще. Во Франции и Италии имя Клода Бернарда также включено в название синдрома — синдром Бернарда—Горнера.
Причины[править | править код]
Синдром Горнера приобретается в результате патологического процесса, также возможен врождённый или ятрогенный (в результате медицинского вмешательства) путь. Хотя большинство причин являются относительно доброкачественными, синдром Горнера может свидетельствовать о серьёзной патологии в области шеи или грудной клетки (например, опухоль Панкоста (опухоль верхушки легкого) или щитовидно-шейная венозная дилатация).
- Из-за повреждения или сдавления шейной или грудной симпатической цепи с одной стороны, вследствие чего возникают симптомы на ипсилатеральной (той же, где повреждение) стороне тела.
- Латеральный медуллярный синдром
- Кластерная головная боль
- Травма — основания шеи, обычно тупая травма, может быть хирургическая.
- Воспаление среднего уха.
- Опухоли — чаще всего брохогенная карцинома верхушки лёгкого (опухоль Панкоста).
- Аневризма аорты.
- Медиастинит
- Нейрофиброматоз I типа.
- Зоб (гиперплазия щитовидной железы).
- Расслоение аневризмы аорты.
- Карцинома щитовидной железы.
- Рассеянный склероз.
- Тяга звездчатого нервного узла из-за дополнительного шейного ребра
- Паралич Дежерин-Клюмпке.
- Тромбоз кавернозного синуса.
- Симпатэктомия (перерезка симпатического нерва шеи).
- Сирингомиелия.
- Блокада нервов, например блокада шейного сплетения, блокада звездчатого ганглия.
- Как осложнение дренажа по Бюлау.
Патофизиология[править | править код]
Синдром Горнера возникает из-за недостаточности симпатической иннервации. Участок повреждения симпатических путей находится на ипсилатеральной стороне симптомов. Ниже следуют примеры состояний вызывающих появление клинических проявлений синдрома Горнера:
- Поражение первого нейрона (участок пути между гипоталамусом и шейным цилиоспинальным центром называют первым нейроном (хотя он, вероятно, прерывается несколькими синапсами в области моста и покрышки среднего мозга)): центральные поражения, включающие гипоталамоспинальный путь (например рассечение шейного отдела спинного мозга).
- Поражение второго нейрона (участок от цилиоспинального центра до верхнего шейного узла называют вторым нейроном (то есть это преганглионарные волокна)): преганглионарные повреждения (например сдавление симпатического пути опухолью верхушки легкого).
- Поражение третьего нейрона (участок от верхнего узла к мышце, расширяющей зрачок называют третьим нейроном (это постганглионарные волокна)): постганглионарные повреждения на уровне внутренней сонной артерии (например, опухоль кавернозного синуса).
Диагностика[править | править код]
При установлении наличия и тяжести синдрома Горнера используют три теста:
- Тест с каплей кокаина (устаревший) — глазные кокаиновые капли блокируют обратный захват норадреналина, что приводит к расширению зрачка. Из-за недостатка норадреналина в синаптической щели зрачок не будет расширяться при синдроме Горнера. Недавно был представлен метод, который является более надёжным и при котором отсутствуют трудности в получении кокаина. Он основан на применении на оба глаза апраклонидина (симпатомиметик, α2-адренергический агонист), что ведёт к появлению мидриаза на стороне поражения синдромом Горнера.
- Тест оксамфетамином (паредрином). Этот тест помогает определить причину миоза. Если третий нейрон (последний из трёх нейронов в нервном пути, который в конечном счёте сбрасывает норадреналин в синаптическую щель) интактен, то амфетамин вызывает опустошение нейромедиаторного пузырька, таким образом высвобождая норадреналин в синаптическую щель, что ведёт к появлению стойкого мидриаза на поражённом зрачке. Если повреждён вышеупомянутый третий нейрон, то амфетамин не окажет никакого эффекта, и зрачок останется суженным. однако не существует теста для дифференциации повреждений первого и второго нейронов.
- Тест по определению задержки расширения зрачка.
Важно отличать птоз, вызванный синдромом Горнера, от птоза, вызванного поражением глазодвигательного нерва. В первом случае птоз сочетается с суженным зрачком (из-за недостаточной симпатической иннервации глаза), во втором случае птоз сочетается с расширенным зрачком (из-за недостаточной иннервации сфинктера зрачка). В реальной клинической работе эти два разных птоза довольно легко отличать. В добавлении к расширенному зрачку при повреждении глазодвигательного нерва птоз более тяжёлый, иногда закрывающий полностью весь глаз. Птоз при синдроме Горнера будет средним или едва заметным.
Если при обнаружении анизокории (разница в размере зрачков) осматривающий сомневается какой из зрачков расширен, а какой сужен относительно нормы, то при наличии птоза патологическим будет тот зрачок, что находится на том же глазу, что и птоз.
См. также[править | править код]
Анизокория
Синдром Пти — обратный синдром Горнера
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Сlaude Bernard, 1813-1878, французский физиолог; Johann Friedrich Horner, 1831—1886, швейцарский офтальмолог
- ↑ Adams, Raymond Delacy; Victor, Maurice; Ropper, Allan H. Adam and Victor’s principles of neurology (англ.). — New York: McGraw-Hill Education, 2001. — ISBN 0-07-067497-3.
- ↑ Gesundheit B., Greenberg M. Medical mystery: brown eye and blue eye–the answer (англ.) // N Engl J Med : journal. — 2005. — Vol. 353, no. 22. — P. 2409—2410. — doi:10.1056/NEJM200512013532219. — PMID 16319395.
Ссылки[править | править код]
- Richard S. Snell, Horner’s syndrome
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Внимательный человек может иногда замечать у прохожих или соседа, живущего рядом, не совсем пропорциональное строение лица или что-то не так с глазами. Вполне возможно у такого человека прогрессирует болезнь, имеющая в медицине название синдром Горнера. Основа развития данного заболевания – это патологические изменения, затрагивающие вегетативную нервную систему человека.
[1], [2], [3], [4], [5], [6], [7]
Причины синдрома Горнера
Данная болезнь впервые была расписана Иоганном Горнером, откуда и получила свое теперешнее название. Основные причины синдрома Горнера лежат в плоскости симптоматических путей развития некоторых болезней.
К таковым можно отнести:
- Нейрофиброматоз первого типа.
- Новообразование по Панкосту.
- Врожденные изменения, затрагивающие пучок нервных окончаний.
- Невралгию тройничного нерва.
- Рассеянный склероз.
- Последствие травмы.
- Миастению – мутацию гена, отвечающего за работу нервно – мышечных синапсов.
- Новообразование, локализующееся в области гипоталамуса, спинного и головного мозга.
- Закупорку вен кавернозного синуса.
- Воспаление, затрагивающее реберную часть скелета и/или верхние участки позвоночника.
- Мигреневую боль.
- Частые алкогольные и другого рода отравления организма (интоксикации) тоже могут привести к прогрессированию типичных признаков синдрома Горнера.
- Последствие инсульта – кровоизлияние в головной мозг.
- Сирингомиелию – хроническую прогрессирующую патологию нервной системы, вследствие которой в теле спинного мозга формируются полости.
- Отит – воспалительный процесс, локализованный в среднем ухе.
- Аневризму аорты.
- Рост параметров щитовидной железы вследствие зоба Симатэктомия.
[8], [9], [10]
Симптомы синдрома Горнера
Медики озвучивают несколько признаков, которые могут свидетельствовать о наличии у человека данной патологии. Стоит лишь отметить, что они могут наблюдаться не все вместе – комплексно, а лишь отдельные из них. Но таких признаков должно быть одновременно как минимум двое, чтобы иметь возможность выдвинуть предположение о наличии заболевания.
Основные, наиболее часто встречающиеся, симптомы синдрома Горнера – это:
- Миоз – наблюдается сужение зрачка пораженного глаза.
- Птоз век – уменьшение щелочки глаза между верхним и нижним веком.
- Опущение верхнего, реже можно наблюдать повышение нижнего, века.
- Сниженное реагирование зрачка на внешние раздражители, а конкретно – на пучок света.
- В случае врожденного типа заболевания у маленьких пациентов может наблюдаться гетерохромия радужки. То есть неравномерность в распределении цветового окраса радужной части глаза, разно колерное ее окрашивание.
- Может наблюдаться сниженное количество образовывающегося пота (лицевой локализации со стороны птоза), уменьшаются и объемы слезной субстанции.
- Половина лица на пораженной стороне гиперемирована. Возможно появление и так называемого синдром Пурфюр дю Пти – совокупность глазной симптоматики, полученной в связи с раздражающим воздействием на симпатический нерв: мидриаз, экзофтальм, широкая глазная щель, нарастание внутриглазного давления, расширение сосудов сосудистой оболочки и сетчатки глаза.
[11]
Формы
[12], [13], [14]
Врожденный синдром Горнера
На сегодняшний день медики констатируют достаточно ощутимое повышение количества диагностированных патологий, полученных человеком еще в период внутриутробного развития. Не является исключением и врожденный синдром Горнера. Наиболее частой причиной, провоцирующей его развитие, может стать травма, полученная плодом в процессе родовспоможения.
При данной форме заболевания офтальмологи часто наблюдают эффект, при котором радужная оболочка глаза новорожденного, а в дальнейшем и более взрослого пациента не приобретает пигментации, оставаясь серовато – синего оттенка. Снижена и реакция глаза на введение специальных расширяющих капель, что и может свидетельствовать о наличии у новорожденного врожденного синдрома Горнера.
[15], [16], [17], [18], [19]
Неполный синдром Горнера
Но эта болезнь может и не иметь ярко выраженной симптоматики, которую способен заметить и дилетант. Рассматриваемое заболевание в таком случае может быть распознано только дипломированным специалистом – на приеме у офтальмолога, который и поставит диагноз неполный синдром Горнера.
Симптоматика данного вида заболевания в полной мере обуславливается уровнем изменений и масштабностью поражения симпатических структур.
Синдром Горнера у ребенка
Как не грустно это звучит, но кроме врожденной патологии, которая была уже упомянута выше, синдром Горнера у ребенка может проявиться и на более позднем этапе развития.
При этом медики отмечают, что если заболевание начало проявлять себя до двухлетнего возраста малыша, вполне возможно развитие такой патологии как гетерохромия радужки, при которой наблюдается пониженная пигментация (или полное его отсутствие) на глазу с пораженной стороны лица. Причина такой недоразвитости объясняется отсутствием симпатической иннервации, не позволяющей вырабатываться меланоцитам, которые и приводят к окрашиванию радужки глаза в определенный цвет.

Паралич зрительных симпатических волокон может иметь и врожденные корни, но при этом быть распознанным только спустя не один год. Но причиной развития рассматриваемой болезни вполне может стать и оперативное вмешательство, проведенное на грудной клетке малыша. Например, при корректировке врожденного порока сердца. Заполучить синдром Горнера ребенок возможно и при наличии других патологических изменений в его растущем организме, либо по причине внешних факторов, которые уже упоминались в причинах возникновения рассматриваемой патологии.
В некоторых случаях медикам приходилось наблюдать парадоксально резкое уменьшение зрачковой зоны на фоне внезапно возникшей темноты (в помещении выключили свет), после чего зрачок начинает медленно увеличивать свои размеры. При этом ответ на внешнее раздражение пучком прямого света близок к нормальному. На сегодняшний день суть данного феномена медиками до конца не понято. Как вариант – аномалия в развитии сетчатки или зрительного нерва.
Диагностика синдрома Горнера
Возникнуть подозрения о наличии заболевания может как у самого человека или родителей, если это касается ребенка, так и у педиатра или офтальмолога на очередном приеме. Доктор поднимает вопрос о специализированном обследовании организма пациента, если наличествуют хотя бы два симптома, из перечисленных выше признаков.
Диагностика синдрома Горнера включает в себя ряд мероприятий, к которым относят:
- Тестирование пораженного зрачка специальными глазными каплями на основе кокаина. После закапывания здорового органа наблюдается его расширение. Такая реакция обуславливается блокированием обратного зажима норадреналина. В случае же наличия рассматриваемой болезни в синаптической щелке наблюдается дефицит норадреналина, что не приводит к ожидаемой реакции, угнетая процесс.
- В случае отсутствия расширения зрачка, спустя 48 часов после первого теста лечащим доктором назначаются дополнительные исследования. Такой шаг диагностики позволяет идентифицировать уровень поражения. В зрачок капается раствор гидроксиамфетамина (1 %), на замену которому может быть назначен и 5 % раствор п-метилгидроксиамфетамина. Основываясь на результатах реакции, и ставится диагноз: если реакция на расширение присутствует, то констатируется поражение преганглионарного типа, если же такового отклика зрачка не наблюдается, то диагностируется постганглионарный тип синдрома Горнера.
- Пациенту так же придется пройти магнитно-резонансную томографию либо компьютерную томографию головного и спинного мозга, верхних отделов позвоночника. Выбор врачом того или иного исследования напрямую зависит от предполагаемых масштабов и глубины патологических изменений.
- Может возникнуть необходимость в проведении и рентгенологического исследования, что даст возможность обнаружить развивающееся новообразование и определить его локализацию.
[20]
Лечение синдрома Горнера
Только после установления правильного диагноза квалифицированный специалист способен расписать те лечебные мероприятия, которые если и не приведут к полнейшему излечению, то, по крайней мере, существенно улучшат ситуацию со здоровьем больного.
Основная направленность, которую должно выдержать лечение синдрома Горнера, – это активизирование нагрузки нервных окончаний и мышечных тканей пострадавшего глаза. С этой целью больному назначается кинезиотерапия, параллельно с которой проводится и миои нейростимуляция.
Суть последнего метода воздействия на измененный орган сводится к раздражающему воздействию импульсным током на патологические ткани. При этом нивация распространяется абсолютно на все поддающиеся восприятию структуры.
Методика миои нейростимуляции дает возможность с достаточно высокой степенью эффективности разработать и адаптировать к дальнейшим нагрузкам даже те мышцы, в которых наблюдается большая слабость. Подобная стимуляция проводится с применением накожных электродов, через которые и подается заряд. Эта процедура достаточно болезненная и проводится под непосредственным мониторингом квалифицированного медицинского работника. Но в результате больной способен оценить явные улучшения в состоянии пораженного глаза.
После проведенной процедуры наблюдается:
- Активизация оттока лимфатической жидкости от больного участка.
- Улучшение кровотока.
- Стимулирование и нормализация всех метаболических процессов.
- Повышение мышечного тонуса.
Стоит сразу же отметить, что после получения данного результата не следует останавливаться на достигнутом. После данного комплексного лечения человек должен продолжать самостоятельные занятия, призванные держать данные мышцы в нормальном рабочем состоянии. Для этого специалистами был разработан специальный комплекс, названный кинезиотерапией. В ее составе присутствуют дыхательные упражнения, лечебная гимнастика, нагрузки с использованием тренажеров, разноплановые спортивно – прикладные состязания и подвижные игры.
Но если все усилия не приводят к положительному результату, лечащий доктор может прийти к решению о назначении оперативного вмешательства. Такое возможно в случае чрезмерного птоза. Пластика лица позволяет избавить пациента от данного дефекта, спровоцированного рассматриваемой болезнью. Пластический хирург способен полностью восстановить утраченную конфигурацию глазной щели, вернув больному здоровый вид.
Лечение синдрома Горнера народными средствами
Следует сразу отметить, что, в силу отсутствия глубинного понимания механизма развития рассматриваемой патологии, заниматься самостоятельным лечением в домашних условиях не следует. Лечение синдрома Горнера народными средствами может проводиться только как поддерживающая терапия и с согласия лечащего доктора.
Одной из наиболее простых методик терапии является применение лифтинг – кремов, которые способны на определенное время уменьшить симптоматийное проявление птоза века. Но даже в этом случае не стоит назначать его себе самостоятельно. Особенно данный вопрос актуален для больных, склонных к проявлению аллергических реакций. В таком случае необходимо остановить свой выбор на гипоаллергенных кремовых составах.
В лечении синдрома Горнера народными средствами возможно использование аромомасел и масок, показывающих подтягивающий эффект. Подойдут и массажи, но их должен выполнять специально обученный специалист, либо больному следует пройти экспресс курс.
В данной статье приводятся лишь некоторые маски, которые могут быть использованы для улучшения косметической характеристики проблемной зоны.
- Одним из таких составов можно назвать кунжутно – яичную маску, которая получается после смешивания тщательно взбитого желтка одного яйца с несколькими каплями (достаточно парочки) кунжутного масла. Получившийся состав наносят ровным слоем на пострадавшее вето и оставляют так на двадцать минут, после чего аккуратно смывают теплой водой.
- Неплохой результат показывает и другая маска: клубень картошки вымывают и измельчают на терке. После этого получившуюся кашицу на четверть часа помещают в прохладное место (подойдет холодильник). Далее картофельный жмых распределяют аккуратно по больному месту и дают «поработать» на протяжении двадцати минут. В это время желательно больному прилечь. По истечении времени лечебный состав смыть теплой водой, излишки которой легонько промокнуть салфеткой.
Регулярное применение данных масок не только позволит склонить ситуацию с болезнью к лучшему, но и поспособствует избавиться от небольших морщинок, окаймляющих глаз.
- Эффективно себя зарекомендовали и массажи. Перед процедурой необходимо обезжирить и снять ороговевшие чешуйки с кожного покрова века. Массирующие движения следует производить очень аккуратно, при помощи ватного тампона, на который предварительно был нанесен лечебный состав с антисептическими характеристиками. Это может быть 1% тетрациклиновая мазь, однопроцентные растворы сульфацила натрия или синтомицина. Возможно применение и других медикаментозных средств. Современные аптеки предлагают потребителю достаточно широкий выбор подобных препаратов. Главное, чтобы они были назначены лечащим врачом. Движения должны быть легкими, поглаживающими, с небольшим прессингом, начинаться у внутреннего уголка и оканчиваться в области внешнего. Подобные процедуры следует проводить ежедневно в течение 10-15 дней. Движения должны чередоваться: от круговых к прямолинейным, с легким похлопыванием.
Специалистами разработаны и упражнения для повышения тонуса глазных мышц. Упражнения проводятся стоя. Вся гимнастика проделывается глазами, не поднимая или поворачивая головы. Каждое упражнение повторяется от шести до восьми раз.
- Одними глазами пытаемся смотреть как можно выше, затем резко опускаем и пытаемся заглянуть себе под ноги.
- Пытаемся, не поворачивая головы заглянуть сначала за левый, а затем за правый угол.
- Напрягаем зрение, смотря вверх и влево, после чего переводим взгляд по диагонали вниз вправо.
- Напрягаем зрение, смотря вверх и вправо, после чего переводим взгляд по диагонали вниз влево.
- Следующее упражнение начинаем с того, что одну руку вытягиваем перед собой и на указательном пальце фиксируем свой взгляд. Не отрываясь от него, медленно подводим фалангу к кончику носа. Изображение может двоиться.
- Фалангу указательного пальца поместить на переносице и попеременно смотреть на ее то правым, то левым зрачком.
- Проделываем круговые движения глазами сначала в одну, затем в другую сторону.
- Считаем про себя, пытаясь выдержать до 15 секунд, при этом глазами усиленно моргаем. Сделать небольшой перерыв и повторить подход. И так четыре раза.
- Фиксируем взгляд на очень близком предмете, затем переводим его как можно дальше и фиксируем на дальнем. Снова возвращаемся к ближнему. И так несколько раз.
- По пять секунд сначала сильно закрыть глаза, затем резко их открыть (выдержать пять секунд и снова закрыть). Проделать таких десять подходов.
- Прикрыв глаза, начинаем круговыми движениями подушечками пальцев массировать веки. Процедуру стоит продолжать на протяжении полной минуты.
Амплитудное движение глазами должно быть максимально большим, но не следует допускать появление болевой симптоматики. Общий курс стимулирующих тонус глазных мышц упражнений следует выполнять ежедневно (можно и два – три раза в течение суток) на протяжении не менее трех месяцев.
Профилактика
Как не прискорбно это звучит, но абсолютно эффективных методик, которые способны предотвратить возникновение и развитие рассматриваемого заболевания, на сегодняшний день не существует. Однако профилактика синдрома Горнера может заключаться в том, что даже при малейшем дискомфорте в области глаза или подозрении на развивающуюся патологию необходимо незамедлительно обратиться за консультацией к офтальмологу, комплексно обследоваться и, при необходимости, пройти полный курс лечения.
Только ранняя и своевременная диагностика и лечение способны предотвратить дальнейшее развитие синдрома Горнера, предупредив более тяжелые формы патологии. Именно такой подход к своему здоровью увеличивает шансы больного на полное выздоровление.
[21], [22], [23]
Прогноз
Сама по себе данная болезнь не относится к категории опасных для жизни человека, но вся проблема в том, что ее присутствие способно свидетельствовать о наличии более тяжелых отклонений. Поэтому при подозрении на рассматриваемое заболевание доктор назначает больному тщательное обследование.
Именно результаты проведенных исследований, ранние сроки обращения и своевременность принятых мер во многом являются базовыми критериями, которые и определяют обоснованный прогноз синдрома Горнера.
При зародышевом развитии проблемы и экстренном адекватном лечении возможно полное выздоровление. Но наиболее стойкий результат, конечно же, дает пластическая хирургия.
Как уже было сказано выше, синдром Горнера не представляет опасность для здоровья пострадавшего организма. Но это, ни в коей мере, не говорит о том, что необходимо игнорировать проблему и «махнуть на нее рукой». Ее проявление может быть «верхом айсберга» и свидетельствовать о наличии в организме человека куда более тяжелой патологии. Если же рассматривать данное заболевание с точки зрение эстетики, то не каждый готов терпеть такое безобразие у себя на лице. Поэтому при малейшем дискомфорте необходимо как можно раньше записаться на консультацию к офтальмологу, который подтвердит или опровергнет подозрения и, при необходимости, примет эффективные меры. Стоит помнить, что Ваше здоровье в Ваших руках!
[24], [25]
