Синдром холестаза при вирусных гепатитах
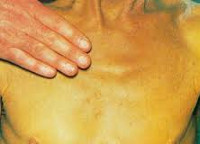
Холестатический гепатит – это заболевание, в развитии которого ключевое значение имеет затруднение тока желчи, а также накопление составляющих ее компонентов в печени. Клинически болезнь проявляется зудом, дискомфортом в зоне правого подреберья, интенсивной желтухой, диспепсией, увеличением печени и появлением ксантелазм на коже. В диагностике основное значение имеют общеклиническое и биохимическое исследования крови с определением печеночных проб, УЗИ печени и желчного пузыря, сонография поджелудочной железы, МРТ органов брюшной полости. Терапия направлена на улучшение оттока желчи и нормализацию функции органа.
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.

Холестатический гепатит
Причины
Данная патология может быть обусловлена внутрипеченочным или внепеченочным застоем желчи. В первом случае нарушение оттока желчи возможно как на уровне клеток печени, так и на уровне внутрипеченочных протоков. Причинами внутрипеченочного холестаза с последующим развитием гепатита может выступать:
- переход острого вирусного гепатита В, С или других типов в хроническую форму;
- поражение печени вирусами Эбштейна-Барра, герпеса, цитомегаловирусом, микоплазменная инфекция;
- прием различных препаратов, таких как аминазин, некоторые диуретики, антибиотики, анаболические стероиды, контрацептивы;
- воздействие токсинов, алкоголя, ядов;
- эндокринные заболевания.
Внепеченочный холестаз является следствием обструкции крупных протоков. В этом случае его возможными причинами служат:
- закупорка камнем общего желчного протока;
- хронический калькулезный холецистит;
- хронический панкреатит;
- рак головки поджелудочной железы и опухоли других органов гепатобилиарной системы.
На фоне холестаза в печени происходит деструкция гепатоцитов с последующим нарушением функции органа. В некоторых случаях установить причину развития заболевания не удается, что трактуется как идиопатический холестатический гепатит.
Симптомы холестатического гепатита
Симптоматика холестатического гепатита похожа на проявления других хронических заболеваний печени. Отличительными особенностями являются более выраженная желтуха и кожный зуд, который часто выступает первым проявлением болезни. Зуд в данном случае обусловлен попаданием в кровь желчных кислот вследствие застоя желчи в печени. Также у больных холестатической формой гепатита часто возникают ксантомы, которые имеют вид желтых пятен.
Цвет кала, как правило, становится более светлым, а моча темнеет. Пальпаторно определяется увеличение размеров и повышение плотности печени без спленомегалии. В период обострения возможно повышение температуры и неяркие симптомы интоксикации. Тяжесть клинической картины зависит от выраженности холестаза.
Диагностика
В диагностике заболевания важную роль играют лабораторные и инструментальные методы исследования. Из лабораторных методик основным для постановки диагноза холестаза считают биохимический анализ крови.
- Печеночные пробы. При биохимическом исследовании отмечается увеличение уровня билирубина за счет прямой фракции, повышение уровня трансаминаз, щелочной фосфатазы (более чем в 5 раз), гамма-глутаминтрансферазы и холестерина. Также можно определить повышенное количество в крови фосфолипидов, В-липопротеидов и желчных кислот.
- Серологическая и ПЦР-диагностика. Для подтверждения вирусной этиологии заболевания проводится исследование специфических маркеров методами ИФА и ПЦР. Характерным серологическим маркером внутрипеченочного холестаза является определение антимитохондриальных антител.
Из инструментальных методов используется эхографическая, рентгеновская, магнитно-резонансная, инвазивная диагностика:
- УЗИ печени и желчного пузыря. При ультразвуковом исследовании выявляются признаки хронического гепатита. УЗИ желчных путей, желчного пузыря и поджелудочной железы позволяет подтвердить или исключить внепеченочный холестаз.
- Рентгенография. При наличии сложностей в диагностике холестаза проводится ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография или холецистография, которые позволяют обнаружить камни в желчных путях в тех случаях, когда они не видны на УЗИ.
- МРТ. Современными неинвазивными методами выявления причин холестатического гепатита являются МР-панкреатохолангиография и МРТ гепатобилиарной зоны.
- Биопсия с гистологией. Для изучения морфологических изменений может проводиться пункционная биопсия печени, хотя она и не играет решающей роли в диагностике холестаза.
Лечение холестатического гепатита
Лечение хронического гепатита с холестатическим синдромом должно быть основано на устранении причины, которая привела к холестазу. Если причиной заболевания является воздействие токсических факторов или медикаментозных препаратов, то необходимо прекратить их поступление в организм. Всем больным рекомендуется придерживаться диеты №5, которая предусматривает исключение острой, жирной и жареной пищи. Обязательно минимизировать употребление алкоголя, который негативно влияет на клетки печени. Также рекомендовано полноценное питание с достаточным содержанием белка.
Медикаментозная терапия
На любой стадии заболевания желателен прием жирорастворимых витаминов А, Е, а также В12. Для улучшения функции гепатоцитов могут назначаться гепатопротекторы, эссенциальные фосфолипиды и липоевая кислота. При наличии внутрипеченочного холестаза с высокой активностью воспалительного процесса показано назначение небольших доз преднизолона для уменьшения выраженности патологических изменений.
Если больного беспокоит сильный зуд, необходимо применение препаратов для нейтрализации желчных кислот, таких как холестирамин или лигнин. Самым эффективным средством для лечения внутрипеченочного холестаза считается урсодезоксихолевая кислота, которая улучшает отток желчи. Препарат рекомендован всем больным с холестатическим гепатитом.
Хирургическое лечение
Если гепатит вызван внепеченочным холестазом, необходимо устранить его причину. Для этого используются различные оперативные методы:
- лапароскопическая или открытая холецистэктомия;
- резекция головки поджелудочной железы;
- экстракция конкрементов желчных протоков при РПХГ;
- эндоскопическая баллонная дилатация сфинктера Одди и др.
Прогноз и профилактика
При правильном лечении и устранении причины холестаза прогноз при холестатическом гепатите в целом благоприятный. Профилактика заболевания сводится к прекращению поступления в организм алкоголя и других гепатотоксических веществ, а также своевременному лечению патологии печени.
Холестатический гепатит – лечение в Москве
Источник

Синдромы при гепатите С – устойчивые группы симптомов, имеющих единый механизм происхождения. Большинство симптомокомплексов возникает вследствие воспалительных и дистрофических изменений в печени, вызванных вирусом HCV. Наименования часто диагностируемых синдромов – диспепсический, холестатический, астеновегетативный. Их признаки составляют большую часть клинической картины у больных гепатитом С.
Самые частые синдромы у больных гепатитом С

Гепатит С – инфекционная болезнь, которая характеризуется диффузным (обширным) поражением печени. Провоцируется РНК-содержащим вирусом HCV, от активности которого зависит клиническая картина и вероятность осложнений. Большинство синдромов возникает при переходе болезни в вялотекущую форму. Воспалительно-дистрофические изменения в печени ведут к нарушению функций многих других органов, что и становится причиной разнообразных симптомокомплексов.
Цитолитический
У больных хроническим гепатитом С наблюдается некроз печеночной ткани (паренхимы), который характеризуется разрушением ее функциональных клеток. При цитолизе гепатоцитов в кровяное русло проникают разные биоактивные вещества, поэтому в анализах обнаруживается рост концентрации:
- щелочной фосфатазы;
- сорбитдегидрогеназы;
- печеночных ферментов (АЛТ, АСТ);
- связанного билирубина;
- железа;
- цианокобаламина (витамина В12).
Цитолитический синдром (малая печеночная недостаточность) – следствие активного воспаления гепатоцитов, увеличения проницаемости или разрушения их мембран.
Вследствие цитолиза нарушаются функции печени, на что указывают:
- печеночный запах изо рта;
- белый налет на языке;
- снижение массы тела.
Вирус гепатита С (ВГС) провоцирует выработку антител, которые атакуют инфицированные гепатоциты. Поэтому чем активнее болезнь, тем ярче выражены симптомы цитолитического синдрома.
Холестатический
Холестатический гепатит – заболевание, связанное с затруднением оттока желчи в 12-перстную кишку. При внутрипеченочном холестазе нарушается выделительная функция гепатоцитов, повреждаются печеночные протоки. Застой желчи ведет к всасыванию ее компонентов в кровь. Они оказывают на организм отравляющее действие, провоцируя:
- кожный зуд;
- желтуху;
- потемнение мочи;
- обесцвечивание кала;
- ксантомы;
- горечь во рту;
- увеличение печени;
- частые запоры.
Холестатический синдром диагностируется у 2/3 пациентов с хроническим течением гепатита. Лабораторно он определяется увеличением концентрации билирубина свыше 20 мкмоль/л. Постоянный зуд и расстройства стула ухудшают психоэмоциональное состояние, провоцируют раздражительность, депрессивность.
Геморрагический
В 50% случаев при вялотекущем гепатите С отмечается геморрагический синдром – склонность к кровоточивости слизистых, высыпаниям на коже (петехиям), кровотечениям из носа. Из-за воспаления печени нарушается ее секреторная функция, уменьшается биосинтез факторов свертываемости, содержание тромбоцитов в крови (тромбоцитопения).
При хроническом гепатите у половины больных проявляются 2 формы геморрагического синдрома – синячковый и гематомный. Обе вызваны уменьшением содержания факторов свертываемости крови.
Симптомы геморрагического синдрома:
- капиллярит (расширение самых мелких артерий и вен);
- крупные гематомы на теле;
- кровотечения из носа;
- сосудистые звездочки на лице;
- точечные кровоизлияния на слизистой рта;
- кровоточивость десен.
Изменение состава крови чревато не только поверхностными, но и внутренними кровотечениями. Их вероятность возрастает при гепатите, осложненном портальной гипертензией.
Диспепсический
Диспепсия – проблемы с пищеварением, которые часто сопровождаются расстройством стула. У больных вирусным гепатитом возникает из-за нарушения желчеотведения, дисфункции печени. На диспепсию указывают:
- дискомфорт в подложечной области;
- ранее насыщение;
- болезненные ощущения в кишечнике;
- проблемы со стулом;
- тошнота;
- горечь во рту;
- отрыжка;
- вздутие живота;
- плохой аппетит.
Диспепсический синдром – одно из первых проявлений вирусного гепатита. На начальной стадии его признаки выражены слабо, поэтому больные не торопятся к врачу. Со временем отток желчи в 12-перстную кишку почти прекращается, что становится причиной метеоризма, запоров, болей в животе.
Если выраженность симптомов не уменьшается после дефекации, это свидетельствует о синдроме раздраженного кишечника.
Отечный
Отечный синдром наблюдается в далеко зашедшей стадии вялотекущего гепатита. Чаще всего он становится следствием печеночной недостаточности, цирроза и рака печени. Скопление межклеточной жидкости в тканях связано с уменьшением в крови уровня альбумина. Вследствие нарушения кислотно-щелочного равновесия плотность сыворотки крови уменьшается, поэтому она легко просачивается сквозь стенки капилляров.
Если гепатит осложняется циррозом, в полости живота скапливаются выпоты – это называется брюшной водянкой, или асцитом. Увеличение внутрибрюшного давления вызывает боли, повышает риск перитонита.
Проявления отечного синдрома:
- увеличение живота;
- гидроторакс (жидкость в грудной клетке);
- хрипы при дыхании;
- отек конечностей;
- одутловатость лица.
Отеки на фоне цирроза печени сочетаются с покраснением кожи на ладонях, телеангиоэктазией, увеличением околоушных слюнных желез.
Печеночно-клеточная недостаточность
Синдром обусловлен нарушением дезинтоксикационной функции печени из-за повреждения паренхимы. Проявляется у людей с длительно протекающим вирусным гепатитом. В результате накопления продуктов метаболизма и токсинов нарушаются функции разных систем:
- нервной;
- иммунной;
- сердечно-сосудистой;
- эндокринной.
Характерные признаки печеночно-клеточной недостаточности:
- снижение трудоспособности;
- эмоциональные расстройства;
- извращение вкуса;
- быстрая утомляемость;
- глубокие нарушения обмена веществ;
- истощение организма (кахексия);
- немотивированная слабость;
- отвращение к еде;
- потеря сознания.
Недостаточность печени на фоне гепатита опасна энцефалопатией – дегенеративными изменениями в мозговой ткани. Патология проявляется головными болями, расстройством памяти, депрессивным состоянием, психическими нарушениями, желанием умереть.
Портальная гипертензия
Портальная гипертония или гипертензия – повышение давления в бассейне воротной вены. Диагностируется при гепатите С, осложненном циррозом. Фибротические изменения в паренхиме приводят к рубцеванию сосудов печени. Уменьшение их проходимости ведет к росту давления в портальной вене.
Признаки портальной гипертензии:
- увеличение селезенки;
- изолированная брюшная водянка;
- диспепсические расстройства;
- варикоз вен пищевода;
- геморроидальные кровотечения;
- кровавая рвота.
Синдром сопровождается изменениями в составе крови – лейкопенией, тромбоцитопенией.
Рост кровяного давления при снижении плотности сосудистых стенок увеличивает риск внутренних кровотечений. Многие пациенты погибают вследствие желудочно-кишечных кровотечений, которые не проявляются яркой симптоматикой.
Другие синдромы при гепатите
При гепатите С нарушается работоспособность гепатобилиарной системы – печени, желчного пузыря и путей. Из-за ухудшения желчеотведения некорректно функционируют органы ЖКТ, уменьшается всасывание полезных веществ из кишечника, что приводит к гипо- и авитаминозу. На поздних стадиях гепатита проявляются такие синдромы:
- Болевой – следствие растяжения глиссоновой капсулы печени, повреждения желчных путей и пузыря. Проявляется дискомфортом в боку справа, режущими болями в подложечной области.
- Астеновегетативный – патология вегетативной нервной системы, связанная с нарушением проведения и обработки импульсов, поступающих к соответствующим участкам головного мозга. При астеновегетативном синдроме больные жалуются на эмоциональные расстройства, бессонницу, нервозность, быструю утомляемость.
- Гиперспленический – увеличение объема селезенки в сочетании с уменьшением количества форменных элементов крови – эритроцитов, лейкоцитов. Сопровождается анемией, дискомфортом в левом боку, тромбоцитопенией.
К внепеченочным признакам запущенного гепатита С относят поражение глаз, гинекомастию у мужчин, сахарный диабет, аменорею у женщин.
Методы лечения
Патологические синдромы – следствие инфекционного поражения печени. Чтобы их устранить, необходимо уничтожить возбудителя гепатита.
Методы лечения при ВГС:
- Интерфероновая терапия. Для стимуляции организма на борьбу с микробом применяют препараты альфа-интерферона (Интроферобион, Альфа-Инзон) и рибавирина (Виразол, Рибавин). Они вызывают серьезные побочные эффекты, поэтому не используются при декомпенсированном циррозе.
- Безинтерфероновая терапия. В современные схемы лечения гепатита включают лекарства прямого антивирусного действия – Софосбувир, Велпатасвир, Даклатасвир, Омбитасвир, Ледипасвир. Они работают при любых генотипах ВГС, редко провоцируют нежелательные эффекты.
- Диета. Для уменьшения диспепсического синдрома придерживаются диеты №5 по Певзнеру, в рамках которой максимально ограничивают жиры.
Синдромы при вирусном гепатите исчезают при восстановлении работоспособности печени. Для поддержания ее функций назначают вспомогательные лекарства – гипотензивные, желчегонные, гепатопротекторные, диуретические, ферменты. При грамотной терапии удается замедлить прогрессирование болезни или полностью ее вылечить.
Источник
Синдром внутрипеченочного холестаза. Гепатит А
В подавляющем большинстве случаев холестаз при гепатитах сочетается с синдромом цитолиза. В основе холестаза лежит снижение проницаемости мембран, нарушение чрезмембранного транспорта, нарушение метаболизма холестерина и желчных кислот. Усиление холестатического синдрома при вирусных гепатитах может быть связано с предшествующим токсическим поражением печени (суррогаты алкоголя, гепатотоксические лекарственные средства, наркотики и др.). Клинически холестаз характеризуется стойкой интенсивной желтухой, нередко приобретающей застойный зеленоватый оттенок, кожным зудом, длительной холурией и ахолией кала.
У отдельных больных могут превалировать проявления одного из указанных синдромов.
Вирусные гепатиты являются важной проблемой тропикологии ввиду их широкого распространения среди населения тропических стран и частого развития смешанных форм инфекции, склонных к хроническому течению с прогрессированием до цирроза печени. Гепатит Е имеет преимущественное распространение в странах с жарким климатом. Особую проблему представляет эндемический для тропической Африки, Юго-Восточной и Центральной Азии печеночно-клеточный рак, развивающийся преимущественно у пациентов, инфицированных вирусами гепатитов В и С.
Гепатит А
Гепатит А (ГА)—острая циклическая инфекция с фекально-оральным механизмом передачи возбудителя, характеризующаяся нарушением функции печени и нередко желтухой.
Возбудитель — Hepatitis A virus (HAV) — РНК-содержащий вирус. Известны 7 генотипов HAV, из них 4-й, 5-й, и 6-й патогенны для животных. Возбудитель устойчив во внешней среде, может сохраняться в воде несколько месяцев, чувствителен к ультрафиолетовому облучению и стандартным дезинфекционным средствам.
Гепатит А — антропонозная кишечная инфекция Источник инфекции — больные инаппарантными и манифестными формами заболевания. Выделение больными HAV c фекалиями обычно продолжается 2-3 нед и начинается в конце инкубационного периода, интенсивно происходит весь продромальный (преджелтушный) период и сохраняется в первые дни желтухи (разгара болезни) Имеются данные о более продолжительном вирусовыделении Наибольшее эпидемиологическое значение имеют больные инаппарантными, стертыми и безжелтушными формами ГА, число которых может во много раз превышать число больных желтушными формами ГА
Фекально-оральный механизм заражения гепатитом А реализуется через водный, пищевой и контактно-бытовой пути передачи вирусов Особое значение имеет водный путь передачи вируса ГА, обеспечивающий возникновение эпидемических вспышек инфекции Крупные водные эпидемии и вспышки связаны с фекальным загрязнением водоемов, служащих источником водоснабжения Во многих странах высокая заболеваемость ГА непосредственно связана с отсутствием свободного доступа населения к достаточному количеству безопасной в эпидемиологическом отношении воды
Контактно-бытовой путь передачи инфекции обусловлен низким уровнем санитарной культуры и часто реализуется в детских коллективах ГА относят к «болезням грязных рук» Заражение может происходить через контаминированные бытовые предметы, игрушки
Регистрируются групповые заболевания, связанные с пищевым путем передачи инфекции При этом заражение возможно в результате употребления в пищу продуктов без предварительной термической обработки или загрязнения уже готовых блюд Крупная вспышка ГА, связанная с употреблением сырых устриц, была в 1988 г в Шанхае Заражение продукта произошло вследствие загрязнения воды — места обитания устриц Важное значение в качестве источников инфекции имеют лица, занятые приготовлением пищи, или продавцы продовольственных товаров
Восприимчивость к гепатиту А всеобщая. У большинства людей в возрасте старше 30-35 лет (в крови 60-97% доноров) регистрируют антитела к вирусу (анти-HAV-IgG)
Гепатиту А свойственно сезонное повышение заболеваемости в летне-осенний период В тропических и субтропических регионах сезонность не выражена или приурочена к периоду дождей Широкое распространение ГА ведет к формированию обширной прослойки иммунного населения, что определяет периодичность в динамике заболеваемости Отмечаются периоды подъема заболеваемости через 5-20 лет
Возможен завоз гепатита А в благоприятные в эпидемиологическом отношении страны лицами, выезжавшими в гиперэндемические регионы.
– Также рекомендуем “Патогенез гепатита А. Клиника гепатита А”
Оглавление темы “Вирусные гепатиты и энтеровирусные инфекции”:
1. Клиника энтеровирусных инфекций. Эпидемическая миалгия и герпангина
2. Энтеровирусная лихорадка и энантема. Энтеровирусная диарея и миелит
3. Энцефаломиокардит новорожденных. История вирусных гепатитов
4. Цитолиз при вирусном гепатите. Мезенхимально-воспалительный синдром при гепатите
5. Синдром внутрипеченочного холестаза. Гепатит А
6. Патогенез гепатита А. Клиника гепатита А
7. Диагностика гепатита А. Лечение и профилактика гепатита А
8. Гепатит В. История гепатита В
9. Развитие и патогенез гепатита В. Хронизация гепатита В
10. Хламидиоз. История и возбудитель орнитоза
Источник
