Синдром хронической боли что это такое и
Проходить восстановительное лечение рекомендуется в профильных стационарах и реабилитационных центрах, специализирующихся на комплексной реабилитации и консервативном лечении хронической боли.
Узнать cтоимость реабилитации…
Многие люди так привыкли жить с постоянными болями, что уже не обращают на них внимания. Переходя в хроническую стадию, боль утрачивает свои защитно-предупреждающие функции и становится просто неприятным фоном текущей жизни. Таким образом, появление новых патологий, связанных с болезненными ощущениями, легко не заметить и спохватиться только тогда, когда организму нанесен существенный вред. Как же избавиться от хронической боли? Ответ на этот вопрос лежит в понимании природы этого опасного синдрома и комплексном подходе к решению проблемы.
Что такое синдром хронической боли
Международная ассоциация по изучению боли определяет хроническую боль как болевые ощущения продолжительностью не менее трех месяцев. Возникновение хронической боли чаще всего связано с нарушениями функций нервной системы и соматическими патологиями, однако, как самостоятельное заболевание, хронический болевой синдром развивается при нарушениях психоэмоциональной сферы.
Причины появления хронических болей
В появлении хронических болей основную роль играют не повреждения каких-либо органов, а патологические нарушения восприятия и другие психические процессы. Они могут быть спровоцированы такими событиями, как:
- травмы и операции;
- перенесенный инфаркт или инсульт;
- серьезные стрессовые ситуации.
Очень часто хроническим болям сопутствуют признаки депрессии:
- нарушения сна;
- высокая утомляемость;
- снижение концентрации внимания;
- снижение самооценки;
- ощущение безнадежности.
Верно и обратное: больше половины больных с клинической депрессией подвержены хроническим болям. Это взаимоподдерживающие патологические процессы, составляющие замкнутый круг. Сначала боль может развиться как отвлекающий фактор после психологической травмы, но потом она становится дополнительным угнетающим процессом, поддерживающим депрессию. В результате образуется прочная связь между болью и депрессией, которую укрепляют также явления мышечных спазмов.
Мышечные спазмы возникают на фоне стресса у людей, ведущих малоподвижный образ жизни. Они вызывают боль, которая может спровоцировать или усугубить уже имеющийся хронический болевой синдром.
Таким образом, при диагностированной хронической боли требуется комплексная терапия с обязательной коррекцией симптомов депрессии.
Лечение хронической боли
Прежде всего, следует отметить, что диагноз «синдром хронической боли» ставится методом исключения после обследования у врачей разной специализации. Существует огромное количество заболеваний, при которых возникают подобные боли. Например, хроническая боль в спине может быть связана с серьезными заболеваниями опорно-двигательного аппарата. Синдром хронической тазовой боли диагностируется после обследований у таких специалистов, как уролог, гинеколог, гастроэнтеролог, невролог, ортопед. При отсутствии выявленных заболеваний и низкой эффективности обезболивающих средств следует перейти к лечению синдрома хронической боли как самостоятельного заболевания.
Терапия при диагностированном синдроме хронической боли состоит из следующего комплекса мер:
- медикаментозное обезболивание;
- меры по восстановлению подвижности и снятию мышечного напряжения (ЛФК, физиотерапия, массаж, плавание и т.д.);
- восстановление химических процессов в мозге с помощью антидепрессантов;
- создание у пациента мотивации к выздоровлению.
Поскольку обезболивающие средства и антидепрессанты имеют целый ряд противопоказаний и побочных эффектов, самолечение синдрома хронической боли недопустимо. Прием любых прописанных препаратов требует постоянного врачебного контроля, чтобы при необходимости можно было изменить дозу или назначить другой препарат. Обязательно соблюдайте почасовую схему приема лекарств. Особенно важным является ночное обезболивание, поскольку плохо проведенная ночь усугубит ваше состояние. Нельзя позволять боли мешать вам спать, думать и действовать.
При лечении хронической боли следует избегать любых стрессовых ситуаций, соблюдать здоровый режим дня, правильно питаться, бывать на свежем воздухе, больше двигаться. Наилучшие результаты в лечении хронической боли достигаются в курортно-санаторных условиях, а также в специализированных центрах.
Как снять болевой синдром?
При адаптации организма к хронической боли снижается физическая подвижность, изменяется качество и ритм жизни, ухудшается психоэмоциональный статус, что постепенно приводит к депрессии. Пациентам с хронической болью необходимо бережное обращение, моральная поддержка и консультации психолога. Все это может обеспечить специализированный реабилитационный центр, где пациентам предлагаются различные курсы восстановления после перенесенных психических и физических травм и заболеваний. Лечение болевого синдрома эффективно сочетает методы двигательной и психологической реабилитации. Важным фактором успеха является атмосфера, которую поддерживает персонал центра. Комфортные палаты гостиничного типа, здоровая домашняя кухня, специальные культурные программы, расположение центра в экологически благополучном районе помогают поддерживать хорошее настроение пациентов и мотивировать их к выздоровлению. Хроническая боль обязательно отступит, если правильно приложить усилия.
* Лицензия Министерства здравоохранения Московской области № ЛО-50-01-011140, выдана ООО «РЦ «Три сестры» 02 августа 2019 года.
Источник

Болевой синдром, или альгосиндром – это сложный комплекс болезненных ощущений различной степени тяжести. Обычно располагается в области основной патологии – травмы, места сосудистого спазма, больного органа, сустава; реже имеет неясный или блуждающий характер.
Внимание! Боль – это защитная реакция на патологическое воздействие, которая сигнализирует об угрозе здоровью. Даже незначительное проявление дискомфорта игнорировать нельзя, так как болевой синдром – основной маркер проблем с организмом.
При травматических болях следует обращаться к травматологу или хирургу, при внутренних (органных) – к терапевту или узкому специалисту. Диагностикой и лечением альгосиндромов неясной этиологии или с поражением нервной системы занимается врач-невролог.
Классификация
По субъективным проявлениям боль может быть колющей, режущей, тянущей, пульсирующей, давящей, ноющей и т.п. Вне зависимости от причины, проявление может быть острым и хроническим.
Острый болевой синдром сопровождает острые патологические процессы и длится не более 2-3 месяцев. По истечение этого срока он либо проходит вместе с причиной его вызывающей, либо переходит в хроническую стадию. Это совсем не обязательно сильная и резкая (острая) боль, и ее легко можно устранить анальгетиками и анестетиками.
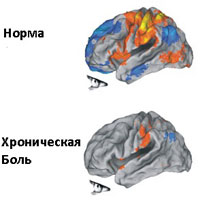
Хронический болевой синдром может длиться годами. Часто является единственным признаком патологии и плохо поддается медикаментозному купированию. Со временем провоцирует депрессию, беспокойство, апатию – вплоть до полной деградации личности.
На заметку! И острая, и хроническая форма могут иметь различную степень интенсивности – от легкой до нестерпимой. Многое зависит от причины, расположения и субъективных особенностей пациента.
В зависимости от локализации можно выделить широкий спектр альгосиндромов. Основные из них:
- миофасциальный – связан с перенапряжением мышц и фасций, не имеет четкой привязки к органу, связан с травмами и физическими перегрузками;
- абдоминальный – объединяет патологии брюшной полости, в первую очередь в области ЖКТ;
- вертеброгенный – в медицине известен как корешковый болевой синдром; проявляется при сжатии или травмировании спинномозговых отростков;
- анокопчиковый – формируется в нижнем отделе позвоночного ствола и задней стенки малого таза с вовлечением прилежащих органов – толстой кишки, половой системы;
- пателлофеморальный – является следствием артрозных изменений в коленном суставе;
- нейрогенный – связан с поражением нервных структур, в первую очередь – головного и спинного мозга.
Болевой синдром: причины возникновения
Основные причины боли – травмы, спазмы, нарушения кровообращения, инфекции, отравления, ожоги и переохлаждения, деформации и деструкции различных участков опорно-двигательной системы (позвоночника, суставов).
С учетом особенностей происхождения различают 2 большие группы альгосиндромов – ноцицептивный и нейропатический.
Ноцицептивная боль
Возникает при воздействии раздражителей непосредственно на болевые рецепторы, расположенные в тканях по всему организму. Может быть легкой или нестерпимой, но в любом случае легко купируется анальгетиками и быстро проходит при устранении причины. В зависимости от типа и расположения этих рецепторов, ее подразделяют на 2 подвида:
- соматическая боль – имеет поверхностное проявление с четкой локализацией; характерна для воспалительного процесса, отеков, травматических повреждений (ушибы, переломы, разрывы, растяжения и т.п.), а также некоторых нарушений метаболизма и кровообращения;
- висцеральная боль – появляется при повреждении внутренних органов; имеет более глубокое залегание и плохо просматриваемую локализацию; в качестве примера можно привести кардиомиалгию, почечную колику, язвенную болезнь.
Механизм ноцицептивного синдрома связан с выработкой специальных медиаторов боли – ацетилхолина, гистамина, брадикининов, простагландинов. Накапливаясь в области повреждения, они раздражают ткани, вызывая неприятные ощущения. Дополнительный эффект исходит от факторов воспаления, вырабатываемых лейкоцитами.
Нейропатическая боль
Возникает при воздействии непосредственно на функциональные структуры периферической и центральной нервной системы – нервные отростки, а также отделы головного и спинного мозга. Иногда сопровождается патологическим возбуждением нейроструктур с формированием аномальной реакции на неболевые раздражители (простое прикосновение). Часто проявляется как хроническая боль, поэтому может плохо поддаваться купированию.
Имеет 2 разновидности:
- периферическая – при поражении нервных отростков в виде невралгий, невропатий, невритов, туннельных синдромов;
- центральная – развивается как следствие острого нарушения мозгового кровообращения, спинномозговых травм, миелопатий, рассеянного склероза;
- дисфункциональная – проявляется как несоответствие между силой воздействия раздражителя и ответной реакцией организма; является следствием дисфункции ЦНС.
На заметку! В качестве отдельной группы выделяют психогенный альгосиндром. В этом случае повреждения организма отсутствуют, а характерные для него хронические боли являются следствием фантазий и страхов самого пациента. Он может развиваться как вариант нейропатической боли или при вынужденном длительном существовании с сильными ноцицептивным болевым синдромом.
Симптоматика
Основной признак болевого синдрома – постоянная или периодическая боль определенной, мигрирующей или неясной локализации. При этом ощущения могут быть резкими или тянущими, колющими, ноющими, пульсирующими. Все остальные признаки зависят от причины и характера недуга. Среди них:
- дискомфорт при движении, стихающий в состоянии покоя;
- болезненные ощущения в неподвижном положении;
- иррадиация в другие части тела;
- повышение температуры в области болезненных ощущений;
- проявление альгосиндрома при незначительном прикосновении (характерно для нейропатий);
- нарушение чувствительности в прилегающей зоне.
Болевой синдром может сопровождаться отечностью и покраснением поврежденных тканей, а также слабостью, повышенной утомляемостью, общей подавленностью.
Диагностика

Последовательность действий при диагностике причин болевого синдрома зависит от его расположения, характера и сопутствующих симптомов. При болях невыясненной локализации первоочередное внимание уделяют инструментальным методам – УЗИ, рентгенографии, МРТ, КТ, ЭКГ, гастродуоденоскопии и т.п. Список тестов и анализов назначает травматолог, терапевт, хирург или другой узкий специалист.
Для оценки интенсивности болевого синдрома используют 2 системы градации – упрощенную и расширенную.
Упрощенная «шкала переносимости» включает 3 стадии:
- легкая боль – не мешает движению и выполнению повседневных дел;
- сильная боль – нарушает нормальный ритм жизни, не позволяет выполнять обычные действия;
- нестерпимая боль – спутывает сознание, способна спровоцировать обморок и шоковое состояние.
Расширенная градация подразумевает использование визуальной шкалы субъективной оценки – от 0 до 10, где «десятка» означает сильный болевой шок. В процессе обследования пациенту предлагают самому оценить интенсивность боли, потому результат может не соответствовать реальности.
Внимание! Интенсивность боли не всегда свидетельствует о тяжести патологического процесса, поэтому «прощаться с жизнью» при сильных болях, так же как и недооценивать легкую болезненность, не стоит.
Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты. Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом.
Особенности терапии болевого синдрома
Лечение напрямую зависит от причины боли и ее характера (ноцицептивный, нейропатический). В арсенале средств присутствуют как консервативные методики с использованием медикаментозных средств и физиотерапии, так и радикальные хирургические методы.
Лекарственная терапия:
- обезболивающие – анальгетики, анестетики;
- противовоспалительные – преимущественно НПВС, реже – инъекции кортикостероидов;
- миорелаксанты;
- спазмолитики;
- седативные препараты.
Внимание! Самостоятельный прием обезболивающих средств без воздействия на причину недуга может затруднить диагностику, усугубить ситуацию и сделать дальнейшее лечение неэффективным.
Методы физиотерапии улучшают усвоение медикаментозных средств, снимают воспаление, отечность, спазмы, повышают регенерацию, расслабляют мышцы, успокаивают нервную систему.

На практике применяют:
- УВЧ;
- токовую терапию;
- грязевые компрессы;
- электрофорез;
- массаж;
- иглоукалывание;
- гирудотерапию.
При нарушениях опорно-двигательной системы широко применяют метод иммобилизации поврежденных участков – шины, гипсовые повязки, корсеты, воротники, бандажи.
Хирургическое лечение является крайней мерой и применяется только в том случае, если консервативные методы неэффективны.
На заметку! Боль – универсальный симптом для патологических процессов, поэтому его лечением занимаются врачи самых различных специальностей – терапевты, невропатологи, гастроэнтерологи и др. В экстренных случаях, при остром болевом синдроме может потребоваться срочная помощь реаниматологов, травматологов, хирургов.
Профилактические меры
В целях предотвращения ангиосиндрома, придерживайтесь некоторых общих рекомендаций:
- избегайте травм, в особенности с поражением позвоночника, черепа, суставов;
- следите за своей осанкой – тренируйте, но не перегружайте мышцы спины;
- практикуйте умеренные физические нагрузки – гиподинамия, также как и перенапряжение, плохо влияет на состояние опорно-двигательной системы, вызывая со временем артралгию и/или невралгию;
- при наличии заболеваний (острых, хронических) обеспечьте их своевременное лечение;
- поддерживайте нормальный вес тела, не допускайте ожирения или дистрофии тканей;
- откажитесь от неудобной одежды и обуви – они вызывают боли, связанные с нарушением кровообращения и деформацией скелета;
- избегайте длительных нервных стрессов и психологических перегрузок;
- регулярно проходите профилактические осмотры в клинике по месту жительства.
Очень важно обращаться к врачу при первых же признаках болевого синдрома. Решение перетерпеть или заняться самолечением может дорого обойтись вашему здоровью!
Источник
Боль всегда даст о себе знать. Боль может быть жгучей как после ожога или в виде укола иглой, так и тупой, как боли в области лба после рабочего дня. Боль может также резко ограничить движения, например боль в пояснице после подъема тяжести. Боль в норме является защитной функцией организма и помогает предотвратить повреждение организма. Но в некоторых случаях боль теряет защитную функцию и значительно ухудшает качество жизни. Боль это чувство, которое имеет сложную структуру, и восприятие боли очень различается у разных людей, даже при одинаковых повреждениях или состояниях.
В 1931 году французский медик Альберт Швейцер писал: «Боль является более страшным наказанием человечества, чем даже сама смерть». На сегодняшний день, боль (особенно хроническая) стала универсальным состоянием и серьезной проблемой, как для самого человека, так и для семьи, друзей, и дорогостоящей проблемой здравоохранения, которое должно оказывать поддержку человеку, страдающему как от физических, так и эмоциональных последствий боли.
Древние цивилизации, которые оставили о себе информацию надписями на камнях свидетельствуют о том, что для лечения боли люди использовали тепло, воду, давление и солнечный свет. Боль древние люди объясняли силами зла (демонами, магией) и поэтому лечением боли занимались шаманы, жрецы, колдуны, которые использовали травы, обряды и церемонии для купирования боли.
Жители Греции и Рима были первыми, кто начал связывать восприятие боли с мозгом и нервной системой. Но наибольший расцвет эта идея получила только в средневековье в эпоху Ренессанса-1400-1500 г. Леонардо, да Винчи и его современники пришли к выводу, что мозг это главный орган, ответственный за ощущения. Да Винчи также разработал теорию, что спинной мозг передает ощущения в мозг.
В 17 и 18 веках, изучение организма человека и чувств по-прежнему является источником непознанного для ученых людей. В 1664 году французский философ Рене Декарт описал то, что по сей день еще иногда называют “болевой путь “. Декарт показал, что болевые ощущения в ногах доходят до мозга и производят эффект сопоставимый со звоном колокола.
В 19 веке, изучение боли становится научным, и появились более четкие способы лечения болей. Врач обнаружили, что такие препараты как морфин, кодеин, кокаин могут быть использованы для лечения боли. Со временем изучение наркотиков привело к созданию такого препарата как аспирин, который не имеет такого побочного эффекта как привыкание, характерного для наркотиков. Через некоторое время были разработаны как препараты для общей, так и местной анестезии, что позволило проводить операции безболезненно. Только в 21 веке стали появляться системные объяснения болевых проявлений.
Что такое боль? Международная ассоциация по изучению боли определяет ее как: неприятное сенсорное и эмоциональное переживание, связанное с реальным или потенциальным повреждением ткани или описанием в терминах такого повреждения.
Как правило, различают два основных типа болей, острые боли и хронические боли, и они сильно отличаются друг от друга
- Острая боль, чаще всего, является результатом заболеваний, воспаления или повреждения тканей. Этот тип боли обычно возникает внезапно, например, после травмы или операции, и может сопровождаться беспокойством или эмоциональным истощением. Причину острой боли, как правило, удается диагностировать и лечить, и боль регрессирует в течение определенного периода времени. В некоторых случаях, боль может стать хронической.
- Хроническая боль как полагают, представляет саму болезнь. Боль может усугубляться окружающими и психологическими факторами. Хроническая боль сохраняется в течение более длительного периода времени, чем острая боль и устойчива к большинству медицинских назначений. Как правило, хроническая боль создает серьезные проблемы для пациента. У человека может быть два или более одновременно существующих хронических болевых синдрома. Такие синдромы могут включать в себя: синдром хронической усталости, эндометриоз, фибромиалгия, воспалительные заболевания кишечника, интерстициальный цистит, дисфункция височно-нижнечелюстного сустава. Не исключено что эти синдромы общую причину.
Сотни болевых синдромов составляют спектр болей. Существуют самые безвредные, мимолетные ощущения боли, такие как укол иголкой. В тоже время существуют интенсивные боли как, например, при родах или сердечном приступе или при трамве. Кроме того, боли могут сопровождать раковые заболевания или последствия тяжелой травмы головы или спинного мозга.
Чаще всего болевые синдромы обусловлены следующими заболеваниями.
Арахноидиты это состояние, при котором происходит воспаление паутинной оболочки головного мозга. Причиной развития арахноидита могут быть инфекции или травмы. Арахноидит может приводить к развитию головных болей, которые могут быть как эпизодическими, так и постоянными.
Артриты. Миллионы людей страдают от воспалительных заболеваний, таких как остеоартрит, ревматоидный артрит, анкилозирующий спондилит, и подагра. Эти заболевания характеризуются болями в суставах.
Многие другие воспалительные заболевания мягких тканей вызывают развитие болевых проявлений, например тендиниты, бурситы, миозиты.
Боль в спине (в том числе хроническая) является наиболее частым болевым синдромом и является своеобразной платой за блага цивилизации и малоподвижный образ жизни. Боль в спине, которая иррадиирует в ногу называется люмбоишалгией. Как правило, боли в спине обусловлены проблемами в межпозвонковых дисках. Изменения в дисках (грыжи, протрузии дисков) приводят к воздействию на нервные структуры и появлению болей. Спондилолистез также может быть причиной болевого синдрома, так как при этом состоянии происходит смещение одного позвонка по отношению к другому и воздействие на нервные структуры, что приводит к развитию болей.
Радикулопатия также является одной из причин болей и обусловлена компрессией нервного корешка.
Спинальный стеноз представляет собой сужение спинномозгового канала. Чаще всего стеноз спинномозгового канала обусловлен возрастными изменениями и проявляется болями в ногах и слабостью в ногах.
Боль при ожогах может быть очень интенсивной и создавать большие проблемы для медицинских работников, так как иногда очень сложно купировать такие болевые проявления. Ожоги 1 степени являются наименее тяжелыми; при ожогах третьей степени боль может быть мучительной и сохраняться даже после заживления ожога и стать хронической болью.
Боль при онкологических заболеваниях (рак, саркома) может быть обусловлена как непосредственным воздействием на ткани (по мере роста опухоли, или метастазов), так и интоксикацией организма, связанной с опухолевым процессом. В большинстве случаев боли обусловленные опухолями можно значительно уменьшить.
Головные боли беспокоят миллионы людей. Существует три наиболее часто встречающихся типа хронической головной боли: мигрени, кластерные головные боли и головные боли напряжения.
- Мигрень характеризуется головной болью с ощущением пульсации, а также сопровождаться другими симптомами, такими как тошнота и зрительные нарушения. Мигрень встречается у женщин чаще, чем мужчин. Стресс может провоцировать приступ мигрени и вероятность развития инсульта у этих пациентов.
- Головные боли кластерного типа характеризуются мучительными прокалывающими болями в половине головы, и они встречаются чаще у мужчин, чем женщин.
- Головная боль напряжения характеризуется нередко пациентами как стягивающий обруч вокруг головы.
Боль в голове или лице может быть также обусловлена проблемами в зубах или повреждением периферических нервов, вследствие травмы или воспалительных явлений (например, невралгия тройничного нерва). Боли в области виска могут быть связаны с нарушениями в височно-нижнечелюстном суставе.
Мышечные боли могут варьировать от болей в мышцах, обусловленных спазмом или напряжением, к болям при спастическом сокращении мышц при параличах. Другим источником болей в мышцах может быть такое заболевание, как фибромиалгия. Для фибромиалгии характерно наличие таких симптомов, как хроническая усталость скованность, болезненность в суставах и широко разлитая боль в мышцах. Такие заболевания как полимиозит, дерматомиозит и миозит могут также быть причиной болей в мышцах и обусловлены воспалением мышечной ткани. Воспалительный процесс в мышцах может быть вызван инфекцией или аутоиммунными процессами, связанными с такими заболеваниями соединительной ткани как СКВ или ревматоидный артрит. Для миофасциальных болевых синдромов характерно наличие триггерных точек, расположенных в мышцах. Миофасциальные болевые синдромы, иногда неправильно диагностируется и могут доставлять длительный дискомфорт пациенту и ухудшать качество жизни. Фибромиалгия считается одной из разновидностей миофасциального болевого синдрома.
Нейропатические боли являются одним из видов боли, которые могут возникать в результате повреждения нервов (в периферической или центральной нервной системе). Нейропатические боли могут возникать в любой части тела и часто проявляются ощущениями жжения. Такие боли могут быть результатом заболеваний, которые приводят к повреждению нервных волокон (например, сахарный диабет, травмы, или, токсическое действие химиотерапии при лечении онкологических заболеваний). Наиболее распространена диабетическая нейропатия, обусловленная повреждением нервных волокон вследствие вторичных сосудистых изменений, возникающих при диабете.
Фантомные боли это специфический болевой синдром, когда пациент чувствует боли в конечностях, которые ампутированы.
Постгерпетическая невралгия может давать хронические болевой синдром вследствие повреждения вирусом опоясывающего лишая чувствительных нервных волокон.
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Рефлекторный симпатический дистрофический синдром сопровождается жгучими болями и повышенной чувствительностью к температуре. Синдром часто обусловлен травмой или повреждением нерва и нередко кожа в области поражения становится неестественно блестящей. В последние годы РСДС стали называть региональным болевым синдромом, а в прошлом называли каузалгией.
Боли в мышцах могут быть обусловлены стрессовым повреждением мышц, возникающим в результате повторяющихся движений, совершаемых в процессе работы или другой повседневной деятельности. Такие мышечные боли включают в себя:
- Писчий спазм, который возникает у писателей или музыкантов.
- Туннельные синдромы (например, синдром запястного канала, обусловленный хроническим перенапряжением запястья).
- Тендинит или тендовагинит с поражением одного или несколько сухожилий.
Кроме того, существуют другие заболевания приводящие к болевым проявлениям в кожных покровах:
- Васкулиты (воспаление кровеносных сосудов);
- Инфекции (в том числе простой герпес)
- Опухоли, связанные с неврофиброматозом
Спортивные травмы являются частыми источниками хронических болей. Растяжение связок, сухожилий, ушибы, вывихи и переломы это достаточно частые термины в спорте. Как правило, травмы в спорте и болевые проявления имеют острый характер и после адекватного лечения исчезают. Хронические болевые проявления, как правило, обусловлены серьезными травмами (например, травмы головы или позвоночника).
Центральный болевой синдром, который может возникнуть в результате травмы головного или спинного мозга.
Травма может произойти как в дома, так и на рабочем месте или во время спортивных мероприятий, или в результате ДТП. Любая из этих травм может привести к тяжелой инвалидности и болям. Некоторые пациенты, у которых были травма спинного мозга, испытывают сильные боли в виде покалывания или жжения. Такие пациенты как правило очень чувствительны к температурным воздействиям на кожу. У этих людей небольшое прикосновение может восприниматься как сильное жжение, так как передача сигналов в мозг и из мозга нарушена. Это состояние называется центральным болевым синдромом или, если повреждение в таламусе (в центре мозга отвечающий за телесные ощущения) таламическим болевым синдромом. Такой болевой синдром встречается у пациентов с рассеянным склерозом, болезнью Паркинсона, травмах спинного мозга или инсультах. Центральный болевой синдром очень тяжело поддается лечению и приходится использовать комплекс мероприятий включающих анальгетики, антидепрессанты, противосудорожные препараты, электростимуляцию.
Сосудистые заболевания или травмы – например, заскулит, ишемическая болезнь сердца, нарушение кровообращения также нередко являются источником болевых проявлений. Сосудистая боль беспокоит миллионы человек и происходит, когда связь между кровеносными сосудами и нервами нарушается. Разрывы, судороги, сужение или закупорка кровеносных сосудов, а также состояние при которых происходит нарушение кровообращения (ишемия) органов,тканей или конечностей могут приводить к возникновению болей.
Диагностика
В настоящее время не существует объективных методов измерения боли, нет способов измерения силы боли и нет также способов визуализации болевых проявлений. Поэтому, оценка болей имеет субъективный характер и основана на описание ощущений болей и описаний ее характеристик самим пациентом. Подробное описание болей позволяет в большинстве случаев определить (предположить) причину болевых проявлений. Но, тем не менее, инструментальные методы и объективные методы исследования позволяют определить морфологический источник боли.
В первую очередь к ним относятся:
- ЭМГ и ЭНМГ позволяют определить проводимость импульса по нервным волокнам и мышцам и таким образом обнаружить наличие повреждений нервных волокон.
- МРТ. Самый современный метод нейровизуализации позволяет получить детальное изображение тканей.
Физикальное обследование, включая определение неврологического статуса, при котором врач определяет состояние рефлекторных функций, чувствительность, координацию движений, равновесия позволяет выявить клинические проявления заболеваний.
- Рентгенография позволяет получить изображение костных тканей, и наиболее часто применятся при диагностике травм.
- УЗИ исследование позволяет определить изменения в мягких тканях сосудах
- Лабораторные исследования позволяют определить наличие воспалительных процессов
Лечение
Медикаментозное лечение
НПВС и анальгетики (включая опиоды) назначаются при лечении болей чаще всего. Препараты группы НПВС позволяют снизить воспалительный процесс и таким образом уменьшить (ликвидировать) болевые проявления, особенно когда боль обусловлена воспалительным процессом (например, при артритах). На протяжении многих лет ученые трудились над созданием лекарства, которое действует так же, как морфин, но без негативных побочных эффектов. Нестероидные противовоспалительные средства оказывают действие за счет того, что блокируют два фермента циклооксигеназу-1 и циклооксигеназу-2, оба эти фермента участвуют в синтезе гормонов, которые называются простагландинами, которые в свою очередь ответственны за воспаление, повышение температуры и боли. Новые ингибиторы ЦОГ-2,в первую очередь, блокируют циклооксигеназу-2 и в меньшей степени, чем НПВС имеют побочные действия на желудочно-кишечный тракт. Тем не менее, прием этих препаратов не должен быть длительным, так как существуют определенные данные, что эти препараты увеличивают риск развития инфаркта.
Противосудорожные препараты. Эта группа препаратов в основном предназначена для лечения эпилепсии и судорожных состояний, но показало свою эффективность при некоторых болевых синдромах (например, при неврите тройничного нерва). Это такие препараты как карбамазепин или габапентин. Применение габапентин возможно и при нейропатической боли.
Антидепрессанты довольно часто назначаются при лечении хронических болевых синдромов так же, как и транквилизаторы или нейролептики. Эффект этих препаратов обусловлен воздействием на центральные механизмы боли. Кроме того, транквилизаторы (бензодиазепины) оказывают релаксирующее действие и уменьшают мышечный спазм.
Миорелаксанты (мидокалм, сердалуд, баклофен) оказывают определенное обезболивающее действие при наличии мышечного спазма.
Препараты для лечения мигрени включают триптаны – суматриптан (Imitrex), наратриптан (Amerge) и золмитриптан (Zomig) – и используются специально для лечения мигрени. Они могут иметь серьезные побочные эффекты у некоторых людей, и поэтому должны применяться только под наблюдением врача.
Возможно также использование мазей с содержанием как НПВС так таких веществ как капсицаин.
Мануальная терапия позволяет уменьшить боли в спине, восстановить мобильность двигательных сегментов.
Физиотерапия. Существует достаточно много различных физиотерапевтических методик, позволяющих уменьшить болевые проявления и снять воспалительный процесс в различных тканях или суставах. Из современных методов получили широкое распространением такие методики, как чрескожная электронейростимуляция, воздействие лазером (как низкоинтенсивным так высокоэнергетическим, таким как ХИЛТ).
Стимуляция спинного мозга проводится в некоторых случаях. Электроды хирургическим способом вводятся в эпидуральное пространство и на электроды подаются электрически импульсы, которые поступают из электронного устройства, размещенного на теле пациента.
Стимуляция головного мозга применятся крайне редко и, как правило, включает стимуляцию таламуса. Симуляция головного мозга используется при ограниченном числе состояний, например при центральном болевом синдроме, болям при раке, фантомной боли.
ЛФК. Доказано, что существует четкая связь между хронической болью в спине и напряженными слабыми мышцами. В таких случаях даже умеренные физические нагрузки позволяют улучшить кровообращение в мышцах и снизить болевые проявления. Физические упражнения также увеличивают выработку таких веществ как эндорфины, которые обладают обезболивающими свойствами.
Хирургическое лечение
Хирургическое вмешательство может потребоваться для купирования болей, особенно болей, связанных с позвоночником или при серьезных травмах опорно-двигательного аппарата. Хирургические методы лечения направлены на декомпрессию нервных корешков и в последнее время получили развитие малоинваз?
