Синдром клиппеля треноне вебера причины

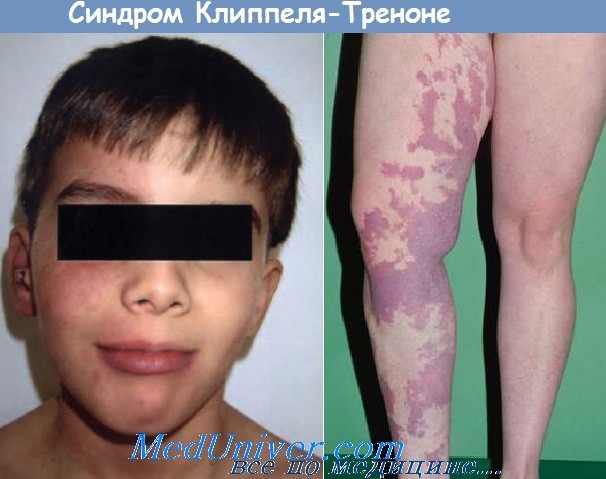
Синдром Клиппеля-Треноне – редкое врожденное заболевание, передающееся по наследству. Оно представляет собой гипертрофическую гемангиоэктазию, то есть увеличение и расширение сосудов. Чаще диагностируется у лиц мужского пола, но встречается и у женщин. Симптомы поражения выявляются в течение первых лет жизни, при этом признаки недуга у новорожденных встречаются редко. Пациенты страдают от варикоза вен нижних конечностей, формирования подкожных кровоизлияний. Поврежденная нога, как правило, увеличена, причем не только в объеме, но и в длину.
Лечение синдрома Клиппеля-Треноне хирургическое. Консервативная терапия используется в качестве поддерживающего метода. Специфических способов профилактики не разработано.
История заболевания
Впервые патология была описана еще в 1900 году. Характеристику составили два врача – Клиппель и Треноне. Позже, уже в конце XX века, она была дополнена Вебером. Поэтому в разных источниках заболеванию присваиваются различные названия. Однако использование термина «синдром Клипера» ошибочно. Медики описали патологию как проблему, сопровождающуюся формированием многочисленных дефектов вен конечностей. На сегодняшний день известно, что патологии сосудистого русла могут образовываться и во внутренних органах.

Причины появления синдрома Клиппеля-Треноне
Заболевание имеет генетическую природу, то есть ему свойственно наследование. Передается нарушение по аутосомно-доминантному типу. Это означает, что при выявлении синдрома Клиппеля-Треноне вероятность диагностирования дефекта у ребенка составляет 50%. Известны также случаи наследования болезни через поколение. К возникновению генетического дефекта предрасполагает воздействие на будущую мать следующих неблагоприятных факторов:
- Хронические сильные стрессы и тревожность – распространенная причина пороков развития у детей. Их влияние особенно опасно в первом триместре беременности.
- Употребление лекарственных средств. Ряд препаратов обладает тератогенным действием, то есть способностью приводить к формированию уродств у плода.
- Инфекционные заболевания у матери в период вынашивания малыша. Бактериальные и вирусные агенты могут нарушать процесс нормального развития ребенка и способствовать возникновению различных дефектов.
- Употребление алкоголя, наркотических средств и курение во время беременности или незадолго до нее. Вредные привычки приводят к интоксикации организма женщины. Соединения, поступающие в кровь в результате метаболизма спирта и других веществ, проникают через плаценту, оказывая негативное воздействие на плод.
Характерные симптомы
Клиническая картина патологии специфична, поэтому диагностика в большинстве случаев не вызывает затруднений. Отмечено, что синдром Клиппеля-Треноне у новорожденных практически не диагностируется. Симптомы заболевания проявляются в течение первых месяцев или лет жизни. При этом патология склонна к прогрессированию, особенно при отсутствии адекватного лечения. Характерные клинические признаки включают в себя следующее:
- Значительное расширение вен нижних конечностей – варикоз. Из-за этого на ногах появляется специфический рисунок. Сосуды расширены, значительно выступают и хорошо видны под кожей.
- На фоне нарушения циркуляции крови отмечается развитие отечности. Изменение нормальной гемодинамики приводит и к другим проблемам. Пораженная конечность зачастую увеличена в длине и объеме, поскольку в патологический процесс вовлечены не только мягкие ткани, но и кости.
- На коже появляется характерная пигментация – «винные пятна», фото которых представлено ниже. Они формируются в результате повреждения кровеносного русла и, по сути, представляют собой петехии и гематомы.
- При высокой выраженности варикозного расширения вен формируются трофические язвы. Они образуются вследствие нарушения нормального питания отдельных участков кожи, жировой клетчатки и мышечных волокон. Раны не затягиваются в течение длительного времени, что значительно снижает качество жизни пациента.
- У некоторых новорожденных с синдромом Клиппеля-Треноне-Вебера отмечается наличие сросшихся пальцев на руках и ногах, а также увеличение их количества – полидактилия.
 Симптом «винные пятна»
Симптом «винные пятна»
В ряде случаев возникновение заболевания ассоциировано с менее характерными признаками, поражающими различные органы:
- Патология способна негативно влиять на работу желудочно-кишечного тракта. Специфические симптомы, кроме диспепсических явлений, включают в себя развитие кровотечений в различных отделах пищеварительной системы. При этом интенсивность гемодинамических нарушений значительно варьируется. Может отмечаться лишь примесь эритроцитов в стуле, однако некоторые пациенты страдают от жизнеугрожающей потери крови. Чаще всего повреждается пищевод, а также толстый отдел кишечника.
- В патологический процесс вовлекается и селезенка. При формировании синдрома Клиппеля-Треноне характерно образование гемангиом.
- Развитие симптомов со стороны мочеполовой системы указывает на неблагоприятный прогноз недуга, так как свидетельствует о наличии серьезных нарушений в работе организма. У пациентов в моче присутствует кровь, отмечается значительное увеличение почек в размерах.
- Проявления со стороны опорно-двигательного аппарата больше распространены. Они диагностируются прежде всего в периферическом скелете. Происходит изменение строения конечностей, что связано с их неадекватным кровоснабжением. К числу редких симптомов относят искривления позвоночного столба, макроцефалию и формирование аневризм.
Постановка диагноза
Подтвердить проблему врачам зачастую удается уже во время первичного осмотра. Патология имеет характерные клинические проявления. На генетическую проблему указывает и анамнез, отягощенный случаями выявления дефекта у родственников пациента. В ходе диагностики применяются визуальные методы – УЗИ с использованием допплера, а также рентген с контрастированием и магнитно-резонансная томография. В ходе этих исследований отмечаются специфические изменения сосудистого русла.
Выявляются также завихрения потоков крови и формирование анастомозов. Для оценки функции почек, печени и ЖКТ осуществляются гематологические тесты. Они необходимы, поскольку недуг может поражать вены внутренних органов. Лабораторные исследования применяются и при подготовке к оперативному вмешательству. Анализы крови используются с целью оценки анестезиологических рисков.
Поставить диагноз до рождения ребенка не удается. Все имеющиеся методы используются только после появления симптомов заболевания.

Лечение
Медицина успешно борется с васкулярными поражениями. Тактика борьбы с недугом определяется исходя из выраженности патологических изменений. На сегодняшний день лечение синдрома Клиппеля-Треноне проводится не только в клиниках Германии, Швеции и Италии, но и в России. Это возможно, благодаря достижениям в сфере медицинского оборудования. Консервативная терапия практически не приносит результата и используется лишь в качестве поддерживающей. Патологию успешно лечат при помощи различных хирургических техник:
- При сужении просвета сосуда выполняется его стентирование. Эта операция восстанавливает нормальную циркуляцию крови по вене и препятствует ее дальнейшему спадению.
- В ряде случаев пациентам требуется шунтирование. Данная процедура заключается в создании своеобразного пути обхода поврежденного участка сосудистого русла. К этой технике прибегают при выраженных дефектах.
- Для лечения синдрома Клиппеля-Треноне-Вебера широко применяются лазеры. Выполняемая с их помощью коагуляция вен малотравматична и помогает успешно бороться с варикозом.
В большинстве случаев даже после проведения хирургического лечения требуется регулярный контроль состояния здоровья пациента, а также соблюдение ряда ограничений. Больным не рекомендуются физические упражнения, поднятие тяжестей. Такие нагрузки плохо сказываются на состоянии сосудов. Обязательным условием длительного сохранения лечебного эффекта после осуществления операции является ношение компрессионного трикотажа.
В ряде случаев требуется использование медикаментов, например, антикоагулянтов, снижающих риск образования тромбов и развития тяжелых осложнений. Прогноз при заболевании зависит как от степени выраженности патологических изменений, так и от своевременности оказания медицинской помощи.
Профилактика
Для предотвращения развития синдрома Клиппеля-Треноне врачи рекомендуют будущим родителям, чей семейный анамнез осложнен случаями выявления патологии, проходить генетическое обследование. Женщинам в период беременности следует избегать стрессов, употребления сильнодействующих препаратов, а также сбалансированно питаться и проводить много времени на свежем воздухе. Для предотвращения развития осложнений, включающих в себя тромбоэмболию и язвенные поражения, при появлении симптомов необходимо обратиться к врачу.
Отзывы о лечении
Олег, 27 лет, г. Калининград
У меня врожденное заболевание сосудов – синдром Клиппеля-Треноне. Из-за этого левая нога немного больше правой, на ней вздуваются вены, периодически появляются крупные синяки. Врачи уже делали несколько операций, чтобы восстановить нормальное кровообращение. Сейчас нога выглядит намного лучше. Приходится постоянно носить компрессионное белье, иначе появляются отеки и боль.
Анна, 32 года, г. Иркутск
Через некоторое время после рождения дочки врачи выявили у нее синдром Клиппеля-Треноне. От этого заболевания страдала моя мама, видимо, девочке проблема передалась через поколение. Варикоз выражен несильно, да и ножка не очень отекает. Дочери провели удаление поврежденных сосудов. После операции она принимает антикоагулянты, носит специальные колготки.
Загрузка…
Источник
Синдром Клиппеля—Тренонея—Вебера. Диагностика и лечение синдрома клиппеля-тренонея-вебера.Синдром Клиппеля—Тренонея—Вебера (син.: гипертрофическая гемангиэктазия, ангиоостеогипертрофический синдром; nevus varicosus osteohipertrophicus) — сосудистый факоматоз с нарушением развития сосудов конечностей. Относительно редкое заболевание, минимальными диагностическими признаками которого являются пламенеющий невус в области конечности, сопровождающийся мягкотканной или костной гипертрофией этой конечности. Впервые описано М. Klippel и соавт. в 1900 г. под названием остеогипертрофического невуса. Через несколько лет P. Weber описал несколько случаев болезни, в том числе с артериовенозной фистулой. В настоящее время синдром охватывает широкий спектр разнообразных аномалий сосудов конечностей, при водящих к их увеличению. В его составе выделяют группы с преобладанием венозных мальформаций (в большинстве случаев с признаками, описанными М. Klippel и P. Trenauney), артериовенозных фистул (описанных Р Weber), смешанных венозно-лимфатических мальформаций. Чаще встречается у мужчин, хотя в большинстве случаев возникает спорадически, существует предположение об аутосомно-доминантном наследовании. Этиология и патогенез этого синдрома недостаточно изучены. В отношении патогенеза ряд авторов придерживается неврогенной теории, которую обосновывают тем, что невусы на пораженных участках туловища обычно, будучи односторонними, не переходят срединную линию тела. Клинически полный синдром Клиппеля—Тренонея—Вебера включает следующее: Наиболее характерные кожные проявления — односторонние капиллярные мальформации типа пламенеющего невуса, почти всегда врожденные и лишь иногда возникающие в раннем детстве. Они сегментарные и существенно различаются как по распространенности, так и по цвету, варьирующемуся от светло-розового до темно-фиолетового. Обычно невусы локализуются на пораженной (преимущественно нижней) конечности, реже — на нескольких конечностях и/или туловище, обычно захватывая голень, ягодицы, живот или нижнюю часть туловища, и примерно в 50% случаев постепенно бледнеют. По данным ряда авторов, почти в 68% случаев синдром встречается и без пламенеющего невуса. В то же время нередко встречаются мелкие кавернозные ангиоматозные невусы, ангиокератомы, поражения, напоминающие телеангиэктатическую гранулему, а также другие сосудистые мальформации. в том числе лимфатические и венозные (обычно врожденные). Пораженная конечность (или ее часть) может быть удлинена или утолщена уже при рождении, теплее на ощупь, чем другие части тела, быстрее растет. Увеличение длины конечности обусловлено костной гипертрофией, а диаметра — быстрым ростом мягких тканей в условиях улучшения кровоснабжения. Описаны поражения двух или даже четырех конечностей. Иногда образуются деформации суставов, костей, утолщение или дистрофия мышц. В ряде случаев наступает не гипертрофия, а атрофия костей и мягких тканей пораженной конечности.
Вторичными кожными проявлениями синдрома клиппеля-тренонея-вебера могут быть папилломы, шелушение, гиперпигментация, телеангиэктазии, мраморная кожа, кистозная лимфангиома, лимфедема, сопровождающаяся рецидивирующим рожистым воспалением, тромбофлебит, трофические язвы. В ряде случаев в области ангиоматозных невусов наблюдается варикозное расширение вен, иногда очень выраженное. Кроме того, отмечаются очаги псевдосаркомы Калоши (акроангиодерматита), ассоциирующиеся, как правило, с недостаточностью артериовенозных анастомозов (тип Стюарта— Блюфарба). В составе синдрома также описывают поражение лица, часто с признаками синдрома Стерджа—Вебера—Краббе (энцефалотригеминального ангиоматоза), гемигипертрофию грудной клетки на стороне поражения конеч ности, косолапость, аплазию ребра, глаукому, катаракту, колобому и гетерохромию радужки, висцеромегалию, гемангиомы желудочно-кишечного тракта, мочевой системы, добавочные крупные сосуды, увеличение наружных половых органов, липодистрофию, умственную отсталость, судорожный синдром. Рентгенологически выявляются внутри- и подкожные кальцификаты и истончение коркового слоя костей. Течение синдрома клиппеля-тренонея-вебера неуклонно прогрессирующее. Множественные врожденные пороки развития артериовенозной системы часто приводят к поражению сердца за счет заметного увеличения сердечного выброса. После травматизации телеангиэктатических участков кожи могут быть длительные кровотечения. Диагноз синдрома клиппеля-тренонея-вебера устанавливается по типичной триаде симптомов с наличием пламенеющего невуса (около половины больных) и/или кавернозного ангиоматозного невуса (около половины больных), варикозного расширения вен, гипертрофии конечности. Необходимо проведение рентгенологического исследования сосудов пораженной конечности: артериографии и флебографии — соответственно, для исключения непроходимости артерий и глубоких вен. Дифференциальный диагноз синдрома клиппеля-тренонея-вебера проводится с изолированным пламенеющим невусом, синдромом Стерджа—Вебера—Краббе, синдромом Маффуччи, лимфедемой, синдромом Протея, нейрофиброматозом I типа, псевдосаркомой Капоши. Лечение синдрома клиппеля-тренонея-вебера симптоматическое. Проводятся консервативные и, при необходимости, оперативные мероприятия. Ряд авторов рекомендуют удаление некоторых венозных сосудов или их перевязку, однако во избежание ухудшения состояния больного перед этим следует исключить непроходимость глубоких вен, их гипоплазию или атрезию. При наличии варикозных вен и связанных с ними отеков используют эластические бинты. – Также рекомендуем “Венозные мальформации. Голубой пузырчатый невус. Синдром Маффуччи.” Оглавление темы “Сосудистые мальформации.”: |
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром Треноне (он же – синдром Клиппеля-Треноне, либо синдром Клиппеля-Вебера-Треноне, либо варикозный остеогипертрофический невус) представляет собой аномальное развитие глубоко расположенных магистральных венозных сосудов ног на фоне ухудшения их проходимости. Болезнь получила свое название по имени французского врача P. Trenaunay, который проводил исследования относительно данной патологии.
Код по МКБ-10
Q87 Другие уточненные синдромы врожденных аномалий [пороков развития], затрагивающих несколько систем
Эпидемиология
Синдром Треноне чаще всего обнаруживается случайно и регистрируется в виде отдельных спорадических случаев.
Частота возникновения синдрома в популяции неизвестна. Считается, что болезнью поражаются преимущественно мальчики, хотя данное утверждение не имеет реальных и обоснованных доказательств.
[1], [2], [3], [4], [5], [6]
Факторы риска
Факторы риска, приводящие к нарушению эмбриогенеза на ранних сроках беременности:
- отравления химическими веществами;
- прием запрещенных лекарственных препаратов;
- стрессовые нагрузки;
- воздействие радиоактивного облучения;
- инфекционные заболевания – вирусные и микробные инфекции.
[7], [8], [9], [10], [11], [12]
Патогенез
Патогенез синдрома Треноне предположительно состоит в нарушении эмбриогенеза с дисплазией глубоких венозных сосудов.
Не исключается также возможность механического повреждения эмбриона в момент закладки сосудистой системы.
Тем не менее, синдром Треноне в некоторых случаях обнаруживался у пациентов одной родственной линии, которая представлена в основном женщинами.
Достоверной и окончательной информации о вариантах и возможности генетического наследования заболевания пока не существует. Однако ученые настаивают на том, что степень опасности наследования синдрома Треноне сводится к минимуму.
Принято считать, что вследствие ухудшения проходимости в глубоких венах развивается повышенное венозное давление. Кровь из глубоких венозных сосудов переходит в подкожные вены. Развивается гипоксическое состояние, ухудшается трофика тканей конечности, возникает скопление жидкости в тканях и лимфостаз. Дополнительно раскрываются венозно-артериальные анастомозы, что приводит к усугублению нарушений кровообращения.
[13], [14], [15], [16]
Симптомы синдрома Треноне
Первые признаки синдрома Треноне можно обнаружить уже у новорожденного ребенка. Реже такие признаки протекают незаметно и проявляются после 2-х лет.
Характерными симптомами болезни принято считать:
- Сосудистые гемангиомы – это своеобразные пятна, достаточно большие по площади и расположенные в большинстве случаев на одной конечности. Пятна могут быть светло или темно-фиолетовыми. Кожа над ними очень ранима: она повреждается и кровоточит при малейшем физическом воздействии.
- Варикозные узлы и расширения подкожных венозных сосудов нижней конечности: вены местами утолщаются, извиваются, болят при прикосновении к ним.
- Пораженная нижняя конечность обычно больше в объеме, чем здоровая нога. Может быть увеличен размер ступни, объем голени, а также длина пораженной ноги. Такие изменения происходят вследствие патологии глубоко расположенных венозных сосудов.
У пациента могут присутствовать все три признака, либо только два из них. В зависимости от этого различают такие виды синдрома Треноне:
- без сосудистых гемангиом;
- без увеличения конечности;
- без варикозного поражения вен.
Возможно также развитие «перекрестных» видов синдрома, когда сосудистые пятна проявляются на одной ноге, а гипертрофические признаки – на другой конечности.
Иногда синдром развивается медленно, а иногда – стремительно: во втором случае патология распространяется с пораженной ноги на нижнюю, а затем на верхнюю часть туловища.
Среди дополнительных, но необязательных симптомов возможно появление:
- катаракты;
- глаукомы;
- колобомы;
- гетерохромии радужной оболочки;
- желудочно-кишечных кровотечений;
- крови в моче;
- висцеромегалии;
- липодистрофии;
- судорог;
- дополнительных крупных сосудов.
Стадии
- Стадия 0 – без видимых симптомов венозного поражения.
- Стадия 1 – наличие сосудистых звездочек, видимой сетки вен, участков покраснения кожи.
- Стадия 2 – наличие варикозно-расширенных вен.
- Стадия 3 – наличие гипертрофии конечности без кожных изменений.
- Стадия 4 – наличие видимых кожных изменений в виде пигментации, венозной экземы, дерматосклероза.
- Стадия 5 – наличие видимых кожных изменений с зарубцевавшейся язвой.
- Стадия 6 – наличие видимых кожных изменений с язвенным процессом в активной фазе.
[17], [18], [19], [20], [21], [22]
Осложнения и последствия
Синдром Треноне может повлечь за собой развитие других патологических состояний, которые затронут не только сосудистую сеть, но и внутренние органы больного.
В большинстве случаев изменения сосудов провоцируют развитие «слоновости» и лимфангиом. Внешние признаки заболевания проявляются гигантизмом, вывихом тазобедренного сустава (как результат нарушения формирования костно-мышечной системы), незаращением нёба или губы.
При распространении патологии на органы пищеварительной системы может возникнуть внутреннее кровотечение, ректальное кровотечение (при поражении вен прямой кишки).
При неоказании своевременной помощи возможно развитие крайне негативных последствий, одним из которых является летальный исход.
[23], [24], [25], [26], [27], [28]
Диагностика синдрома Треноне
Диагноз синдрома Треноне устанавливается на основании собранной информации об анамнезе и по результатам физикального обследования. Дополнительными методами обследования могут стать:
- анализы – общий анализ крови и мочи, биохимический анализ крови, исследование показателей свертываемости крови, анализ крови на холестерин, исследование глюкозы крови;
- инструментальная диагностика – ультразвуковое исследование с допплерометрией, магнитно-резонансная томография, ангиография (венография).
[29], [30], [31], [32], [33], [34]
Дифференциальная диагностика
Дифференциальная диагностика синдрома Треноне проводится с такими заболеваниями и состояниями, как:
- варикозный симптомокомплекс (протекает без гемангиом и гипертрофических изменений в костной системе);
- синдром Сервели (характеризуется появлением увеличенных варикозных узлов с формированием в них кальцификатов, на фоне остеопороза и укорочения конечностей);
- синдром Маффучи (характеризуется тем, что, кроме сосудистых пятен, присутствует костная дисхондроплазия);
- синдром Бина (протекает с образованием кавернозных гемангиом, развитием желудочно-кишечных кровотечений).
В некоторых случаях синдром Треноне приходится дифференцировать с лимфедемой и синдромом Штурге-Вебера.
[35], [36], [37], [38], [39], [40], [41], [42]
Лечение синдрома Треноне
Лечение синдрома Треноне представляет определенные трудности и во многом зависит от результатов проведенного обследования и общего состояния пациента.
Основными видами лечения синдрома обычно становятся:
- применение компрессионного белья и одежды;
- лазерное лечение;
- склеротерапия;
- оперативное лечение;
- медикаментозная терапия.
Лечение синдрома Треноне проводится несколькими видами лекарственных средств, которые назначают в комплексе, либо, в зависимости от имеющихся симптомов.
Обязательно назначают лекарства, улучшающие тонус сосудистой стенки: Детралекс, Эскузан, Троксевазин и пр.
При наличии воспалительного процесса назначают противовоспалительные препараты, которые применяют, как в виде таблеток, так и в виде наружных препаратов: Кетопрофен, Вольтарен, Ибупрофен.
При высокой вероятности тромбообразования применяют Гепарин, Курантил, Фраксепарин.
Способ применения и дозы | Побочные проявления | Особые указания | |
Детралекс | Принимают по 2 таблетки в сутки, после еды. | Диспепсия, боли в голове, кожные высыпания. | Детралекс хорошо сочетается с другими препаратами. |
Способ применения и дозы | Побочные проявления | Особые указания | |
Троксевазин | Принимают после приема пищи, по 1 капсуле трижды в сутки. Продолжительность лечения может составлять 3-4 недели и более. | Тошнота, изжога, боли в голове, язва желудка. | Использование препарата для лечения детей до 15 лет не исследовалось. |
Способ применения и дозы | Побочные проявления | Особые указания | |
Ибупрофен | Применяют при болях по 200 мг трижды в сутки. | Боли в животе, диспепсия, боли в печени, одышка, повышение кровяного давления, анемия. | Не применяют для лечения детей до 12 лет. |
Способ применения и дозы | Побочные проявления | Особые указания | |
Курантил | Принимают на голодный желудок, от 75 мг в сутки, в зависимости от назначения врача. | Тахикардия, боли в животе, боли в голове, ощущение слабости, заложенность в носу. | Не применяется для лечения детей до 12 лет. |
Способ применения и дозы | Побочные проявления | Особые указания | |
Фраксипарин | Применяется в виде подкожных инъекций. Дозировка подбирается индивидуально. | Аллергия, тромбоцитопения, местные реакции гиперчувствительности. | Назначают только пациентам после 18 лет. |
Для улучшения восстановления и репарации тканей применяют комплексные витамины:
- Актовегин – лечебный препарат, созданный на основе компонентов крови – депротеинизированного гемодеривата;
- Аскорутин – препарат, восполняющий недостаток витаминов C и P;
- Аскорбиновая кислота – известное витаминное средство, принимающее участие в продукции коллагена и укрепляющее сосудистые стенки;
- Аевит – препятствует развитию атеросклеротических изменений сосудов.
Кроме этого, следует обязательно придерживаться диеты с повышенным содержанием аскорбиновой кислоты и кальция. Естественным источником витамина D является дозированное пребывание на солнце. Если такое пребывание по каким-либо причинам невозможно, то врач может назначить от 400 до 800 ЕД витамина D.
Приветствуются пешие прогулки, легкий бег и занятия аэробикой.
Физиотерапевтическое лечение
Комплексное лечение синдрома Треноне часто дополняют периодическими курсами физиотерапии. Наиболее распространенными считаются следующие процедуры:
- УВЧ, либо применение ультракрасного излучения – основано на воздействии тепла, которое способствует усилению кровообращения;
- дарсонвализация – воздействие импульсных токов высокой частоты;
- диадинамические токи – это использование постоянного электрического тока с низким напряжением и малой силой;
- лечение пиявками – гирудотерапия;
- соллюкс – светолечение с использованием специальной лампы накаливания.
Народное лечение
При синдроме Треноне можно активно использовать рецепты народной медицины, которые предполагают, как употребление настоев и отваров внутрь, так и наружное нанесение различных средств на пораженную конечность.
Больным синдромом Треноне стоит обратить особое внимание на следующие рецепты:
- На ночь полезно прикладывать к больной конечности несколько листов лопуха, внутренней стороной листа к ноге. Листья прибинтовывают и снимают только к утру, используя такое лечение через день. При отсутствии листьев лопуха их вполне можно заменить листьями хрена.
- Приготовить настой из 100 г тертого мускатного ореха и 500 мл водки (настаивать 2 недели, в темноте, периодически перемешивая). Настой процедить и пить по 20 капель утром до завтрака, до обеда и перед ужином.
- Приготовить настойку каланхоэ: на 200 г листьев растения следует взять 500 мл водки, настоять в течение недели, профильтровать. Настойку можно применять для натирания больной конечности.
- Взять 500 г очищенных зубков чеснока, измельчить в мясорубке, соединить с 700 мл меда, перемешать и настаивать на протяжении недели в холодильнике. Далее следует принимать средство по 1 ст. ложке трижды в сутки непосредственно перед приемом пищи. Длительность лечения – не менее 2-х месяцев.
[43], [44], [45], [46], [47], [48], [49], [50], [51], [52], [53], [54], [55], [56], [57]
Лечение травами
Для облегчения состояния при синдроме Треноне полезно использовать такие лекарственные растения, как:
- донник лекарственный – положительно влияет на процессы внутрисосудистой свертываемости крови, улучшает кровообращение в конечностях;
- пион, малина – в их состав входят салициловые кислоты, которые служат профилактикой образования тромбов;
- шишки хмеля – улучшают венозный тонус;
- крушина, ольха – устраняют признаки воспалительного процесса;
- конский каштан – укрепляет сосудистые стенки, уменьшает проницаемость.
Полезно ежедневно по 15 минут делать ножные ванночки на основе настоя мяты и ромашкового цвета.
Гомеопатия
Гомеопатические препараты окажут поддержку и улучшат эффект от традиционного медикаментозного лечения синдрома Треноне. Среди гомеопатических средств наиболее подойдут следующие:
- Карбо вегетабилис – натуральный древесный уголь (из бука или березы) улучшает кровообращение и кроветворение, устраняет застойные процессы в венозной сетке (в особенности улучшается работа системы нижней полой вены).
- Пульсатилла – препарат, улучшающий венозное кровообращение, который особенно актуален при застойных процессах в системе воротной и полой венозных сосудов.
- Силицея – препарат на основе кремниевой кислоты, который улучшает реологические способности крови, повышает венозный тонус и облегчает внутритканевую микроциркуляцию.
Дозировка перечисленных препаратов назначается индивидуально, в зависимости от особенностей заболевания и от возраста больного.
Побочные эффекты при приеме гомеопатических средств обычно сводятся к минимуму: лишь изредка возможно развитие аллергической реакции на компоненты препарата.
Среди комплексных гомеопатических средств особой популярностью пользуется препарат Эскулюс композитум. Препарат принимают внутрь по 10 капель, заранее растворенных в 30 мл чистой воды. Схема приема: трижды в сутки за полчаса до приема пищи, либо через 1 час после приема пищи. Продолжительность терапии – не менее 4-5 недель. Эскулюс композитум не назначают при беременности, а также в детском возрасте (до 18 лет). Перед применением средства следует обязательно проконсультироваться с доктором.
Оперативное лечение
Оперативное лечение является одним из основных при синдроме Треноне. Однако решаются на операцию далеко не все пациенты, так как очень велика вероятность развития неблагоприятных послеоперационных последствий.
При синдроме Треноне врач может порекомендовать проведение следующих вариантов оперативного вмешательства:
- Если сужение сосудов признано критическим, то возможно проведение шунтирования – создания дополнительного сосуда, обходящего суженный участок и возобновляющего нормальный кровоток.
- При значительном поражении магистральной вены проводят замену участка сосуда искусственным аналогом. Такая операция называется сосудистой трансплантацией.
- Для «отключения» суженных мелких венозных сосудов может использоваться склеротерапия – введение в просвет вены специфического склерозирующего препарата, который в