Синдром короткой кишки после операции
Синдром короткой кишки после операции на кишечнике. СтадииРезекция значительного объема тонкой кишки может привести к развитию синдрома мальабсорбции. Как правило, резекция тощей кишки переносится лучше, чем подвздошной. Резекция значительной части тощей кишки может привести к непереносимости лактозы, что, однако является саморазрешающимся процессом. Резекция дистального отдела подвздошной кишки часто ведет к дефициту витамина В12, солей желчных кислот с последующим снижением всасывания жиров. Кроме того, при резекции подвздошной кишки нарушается «тормозной механизм подвздошной кишки», вследствие чего снижается время прохождения пищи по кишечной трубке. Это может вызвать развитие профузной диареи и выраженного нарушения электролитного баланса. В уменьшении объема стула важную роль играет также илеоцекальный клапан, который замедляет прохождение пищи по кишечнику. После резекции кишечника вследствие снижения всасывающей поверхности тонкой кишки развивается синдром короткой кишки. В этот симптомокомплекс входят диарея, метаболический ацидоз, снижения уровней Са2+, Mg2+, Zn2+, дефицит витамина В12, железа, жирорастворимых витаминов, нарушение всасывания углеводов, белков, жиров, гиперсекреция желудочного сока, образование холестериновых камней в желчном пузыре и оксалатных камней в почках, выраженная дегидратация. Раньше синдром короткой кишки определяли как результат резекции более 50% тонкой кишки. В последнее время «синдромом короткой кишки» называется нарушение всасывания у взрослых пациентов, связанное с оставлением менее 200 см тощей и подвздошной кишки. Доля травматических повреждений у молодых людей с синдромом короткой кишки составляет 8%. Развитие синдрома короткой кишки включает три стадии: Острая стадия начинается в ближайшем послеоперационном периоде и может длиться 1-3 месяца. Эта стадия характеризуется снижением всасывания практически всех макро- и микроэлементов. При наличии стомы отделяемое из нее может превышать 5 л/сутки в течение первых дней после обширной резекции кишечника. Внутривенное введение больших объемов жидкости и электролитов проводится с целью предотвращения угрожающего жизни обезвоживания и электролитного дисбаланса.
Адаптация кишечника, проявляющаяся улучшением всасывания веществ в кишечнике, начинается в подострой стадии. Этот адаптационный процесс, длящийся месяцы и годы, заключается в дилатации оставшегося участка кишки, улучшении транспортной функции клеток и увеличении времени прохождения пищи по кишечнику. Адаптация кишечника может быть опосредована факторами роста и питательными веществами, в частности, гормоном роста человека, инсулиноподобным фактором роста, эпидермальным фактором роста, трансформирующим фактором роста и глюкагоноподобными пептидами. Для обеспечения питательными веществами из просвета кишечника с целью адаптации необходимо перейти на энтеральное питание. Согласно результатам недавно проведенного исследования, применение гормона роста, глютамина и питательных веществ для улучшения адаптации кишечника привело к выраженному снижению числа молодых пациентов с синдромом короткой кишки, нуждающихся полностью в белковой пище. Разнообразие хирургических методов, направленных на снижение времени продвижения пищевого комка по кишечнику и/или на увеличение длины кишечника имели ограниченный успех в лечении синдрома короткой кишки. Восстановление непрерывности оставшейся части толстой кишки может быть целесообразным в том случае, если толстая кишка возьмет на себя функцию всасывания путем использования энергии при расщеплении коротких жирных кислот и увеличения времени продвижения пищи, особенно при сохранившемся илеоцекальном клапане. Однако требуется по крайней мере, около 1 м оставшейся части тонкой кишки для предотвращения диареи и перианальных осложнений. К другим процедурам относятся хирургическое сужение дилатированного нефункционального сегмента кишечника и операции по удлинению кишки. К последним достижениям хирургического удлинения кишечника относится последовательная продольная энтеропластика. Трансплантация кишечника является последней альтернативой для пациентов, не способных к компенсации и адаптации после резекции кишечника. Трансплантация кишечника может быть также предложена пациентам, находящимся на полностью белковой пище для поддержания массы тела, а также у пациентов с невозможностью парентерального питания вследствие ограничения доступа для внутривенного введения веществ или заболеваний печени. Отдаленные коэффициенты выживаемости у пациентов после трансплантация кишечника в результате его травмы были одинаковыми по сравнению с пациентами без травматических повреждений. История повреждений живота богата интересными вопросами и важными наблюдениями. Уместно вспомнить любопытное издание военного времени «Ранения живота в Ливийской пустыне» Ogilvie Wh., 1944. Примечательно, что смертность при отрицательной эксплоративной лапаротомии составляла 23,8%, в то время как при резекции кишечника с формированием анастомоза вследствие повреждения тонкой кишки смертность была 42,8%. Представленные результаты по сравнению с современными ожидаемыми показателями заболеваемости и смертности в военной и гражданской хирургии являются поразительными. Это историческое знание дает весомые виды на будущее. Откровенные статистические данные и занимательный стиль работы Ogilvie заслуживают внимания всех, кто интересуется историей ранений живота. – Также рекомендуем “История лечения травм двенадцатиперстной кишки, поджелудочной железы. Этапы” Оглавление темы “Травма кишечника, поджелудочной железы”:
|
Источник

Синдром короткой кишки – патологическое состояние, вызванное отсутствием сегментов тонкого кишечника или значительными нарушениями его функций. Пациентов беспокоит жидкий стул, слабость, сонливость, боль в области живота, анемия, сухость кожи и слизистых, обезвоживание, неврологические и психические расстройства. Диагностические мероприятия включают лабораторные, рентгенологические, эндоскопические и другие исследования. Лечение подразумевает комплексный и междисциплинарный подход, главная цель процедур – обеспечение организма питательными веществами и микроэлементами, а также адаптация кишечника к новым условиям функционирования.
Общие сведения
Синдром короткой кишки – симптомокомплекс, возникающий после удаления (резекции) отделов тонкого кишечника, а точнее, более 25% его длины, или при снижении его функциональных способностей до минимума. Заболевание характеризуется нарушением функций пищеварения: мальабсорбцией (изменением процесса всасывания пищи), мальдигестией (неполноценным перевариванием пищи), трофологической недостаточностью (дисбалансом между количеством поступающих элементов и потребностью в них). На клинические проявления влияет множество факторов: возраст пациента, протяженность удаленного сегмента, наличие сопутствующей патологии и т. п.
Синдром короткой кишки – это тяжело протекающее состояние, которое в случае резекции большей части кишечника приводит к трагическому исходу. Ведение таких больных требует комплексного подхода, в котором принимают участие разные специалисты: гастроэнтерологи, хирурги, диетологи, социальные работники, психологи. О распространенности синдрома трудно судить, но основываясь на статистике заболеваемости в европейских странах, он встречается в соотношении 2:1 000 000 населения.
Синдром короткой кишки
Причины синдрома короткой кишки
Основная причина возникновения синдрома короткой кишки – это оперативное вмешательство, связанное с удалением протяженного участка тонкого кишечника. Чаще всего резекция производится по поводу болезни Крона, новообразований, непроходимости кишечника, ишемии, травмы, лучевого энтерита, атрезии или заворота кишечника, некротического энтероколита. Также данное патологическое состояние может быть обусловлено аномалиями развития желудочно-кишечного тракта.
Выделяют несколько видов резекции тонкого кишечника, влияющих на степень тяжести синдрома короткой кишки и клинические проявления: ограниченное удаление с сохранением илеоцекального клапана, обширная экстирпация подвздошной кишки и начального отдела толстой кишки, полное удаление тонкого и толстого кишечника.
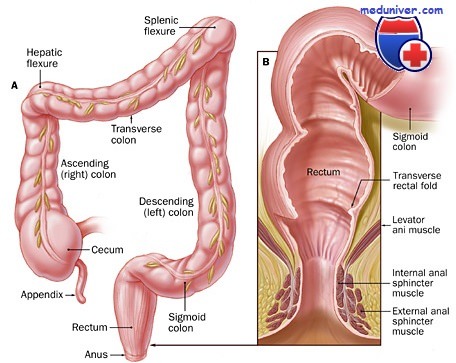
Физиология тонкого кишечника
Тонкий кишечник – это отдел пищеварительной системы, состоящий из трех сегментов: 12-перстной, тощей и подвздошной кишки. Важнейшие функции органа – всасывание питательных веществ, продвижение содержимого (перистальтика), формирование иммунитета, образование пищеварительных соков и гормонов. Начальные отделы отвечают за поступление питательных веществ, резорбцию (обратное поглощение) воды и микроэлементов. В дистальных сегментах в основном происходит всасывание солей желчных кислот и витамина В12.
Длина кишечника у новорожденного составляет примерно 2,5 м, у взрослых – 3,5 – 6 м, при этом площадь поверхности равна 3300 см2. Но истинная всасывающая поверхность органа в несколько раз больше за счет многочисленных складочек, микроворсинок и ворсинок (примерно 2 000 000 см2). На границе с толстой кишкой находится илеоцекальный клапан. Он выполняет барьерную функцию: увеличивает время прохождения содержимого пищеварительного тракта и препятствует проникновению микроорганизмов из толстого кишечника в тонкий.
Механизмы формирования клинических проявлений синдрома короткой кишки связаны с нарушением функций тонкого кишечника, а также с локализацией и длиной дефекта. Резекция значительно сокращает всасывательную поверхность. Помимо этого, она приводит к ускорению движения химуса (содержимого) по пищеварительному тракту, поэтому уменьшается и время его соприкосновения со слизистой оболочкой. Именно эти факторы способствуют развитию признаков синдрома короткой кишки и его осложнений.
Симптомы синдрома короткой кишки
В гастроэнтерологии выделяют 3 стадии синдрома короткой кишки. Непосредственно после хирургической процедуры развивается острый послеоперационный период, который длится несколько недель или месяцев. Для него характерно появление частого жидкого стула, обезвоживания, вызванного потерей большого количества жидкости, серьезных изменений метаболизма, а также психических и неврологических расстройств. Пациенты жалуются на постоянную слабость, сонливость.
Постепенно происходит восстановление функций пищеварительной системы и наступает период субкомпенсации: нормализуется стул, обмен веществ, но при этом сохраняется ломкость ногтей и волос, сухость кожных покровов; развивается анемия, организм испытывает дефицит минералов и витаминов, вес практически не прибавляется. Весь второй период длится около года.
Последняя фаза синдрома короткой кишки – адаптация организма: она наступает спустя несколько лет после хирургической процедуры; ее длительность зависит от индивидуальных особенностей пациента, объема оперативного вмешательства и других факторов (возраст больного, сопутствующие заболевания и пр.).
Клинические признаки зависят от степени тяжести синдрома короткой кишки. При легкой степени пациенты испытывают боль в области живота, диарею, метеоризм (усиленное газообразование), анемию, снижение массы тела в пределах нескольких килограммов. Средняя степень синдрома короткой кишки характеризуется выраженными симптомами: частым жидким стулом (5-7 раз в день), значительным уменьшением массы тела, стойкой анемией, недостатком витаминов, развитием неприятных осложнений (желчных и почечных камней, язв в пищеварительном тракте и др.). Тяжелая степень синдрома короткой кишки – самая неблагоприятная; она проявляется изнуряющей диареей (примерно 15 раз в сутки), сильным похудением, стойкими нарушениями метаболизма, анемией, неврологическими и психическими расстройствами.
Диагностика синдрома короткой кишки
Диагностические мероприятия при синдроме короткой кишки включают тщательный опрос пациента и его внешний осмотр, а также проведение дополнительных методов обследования: анализа кала и крови, рентгенографии с исследованием пассажа бария по тонкому кишечнику, гастродуоденоскопии, колоноскопии и т. д.
Врач обязательно уточняет, когда сделана операция и по каким причинам. При пальпации обнаруживается вздутие и болезненность в области живота; при осмотре отмечается сухость кожи и слизистых оболочек, их бледность, отеки.
Общий и биохимический анализы крови выявляют анемию (снижение числа эритроцитов и гемоглобина), признаки воспаления (рост СОЭ и лейкоцитов), недостаток витаминов, минералов и белка. Копрограмма позволяет обнаружить в кале непереваренные частицы пищи и жиры. Также назначают рН-метрию желудочного секрета, так как в большинстве случаев увеличивается образование соляной кислоты. Инструментальное обследование (УЗИ, КТ или МСКТ органов брюшной полости, обзорную рентгенографию) при синдроме короткой кишки проводят с целью обнаружения осложнений, развившихся на фоне патологии.
Лечение синдрома короткой кишки
Цель терапии синдрома короткой кишки – обеспечить полноценное поступление питательных веществ, воды, микроэлементов, минимизируя парентеральный способ питания. Адекватное ведение больных позволяет предупредить развитие последствий, связанных с кишечной недостаточностью, и повысить уровень жизни. Лечебные мероприятия при синдроме короткой кишки напрямую зависят от стадии процесса, его локализации и степени тяжести.
При сохранении длины тонкого кишечника более 1,8 м остается возможность орального питания, но укорочение пищеварительной трубки до 0,6-1,8 м подразумевает периодическое применение парентерального (внутривенного) питания в течение 1-2 месяцев. Принимать пищу нужно часто и маленькими порциями; показано употребление соков, мясных бульонов, молочных продуктов (но осторожно, так как они могут усугубить диарею) и исключение из рациона жареного, соленого и пряного. Считается, что энтеральное питание при синдроме короткой кишки способствует ускорению процессов адаптации кишечника, о чем свидетельствуют многочисленные исследования. Если же сохранилось меньше 60 см кишечника, то проводят длительное парентеральное питание с контролем концентрации микроэлементов, углеводов, белков, жиров и витаминов в крови.
Лечебные мероприятия при синдроме короткой кишки подразумевают прием лекарственных препаратов: противодиарейных, антацидов для снижения кислотности желудочного сока, ингибиторов протонной помпы для сокращения выработки желудочного секрета, средств для усиления всасывания желчных кислот, поливитаминов, антибиотиков.
Хирургическое лечение используют только при продолжительном и тяжелом течении патологии и неэффективной консервативной терапии. Выполняется формирование новых барьерных клапанов, может быть проведена трансплантация части кишки, образование антиперистальтических сегментов путем разворачивания отдельных участков тонкого кишечника. Эти операции довольно результативны, но иногда непредсказуемы, так как могут вызвать развитие осложнений (заворот кишки, стриктуры и т. п.). Поэтому их назначают только после того, как убедятся в отсутствии механизмов адаптации.
Осложнения и прогноз синдрома короткой кишки
Дисфункция пищеварительной системы, помимо вышеперечисленных симптомов, вызывает развитие гиповитаминоза и камнеобразования в желчном пузыре и в почках, активное размножение кишечной микрофлоры, образование язв пищеварительного тракта, изменение всасывания медикаментов, метаболический ацидоз (рост концентрации молочной кислоты в крови). Эти процессы ухудшают общее состояние пациента. Но адекватное лечение и постоянное динамическое наблюдение у гастроэнтеролога позволяют добиться хороших результатов, ускорить адаптацию организма, снизить риск трагического исхода и негативных последствий.
Профилактических мероприятий, направленных на предупреждение синдрома короткой кишки, не существует. При выполнении резекции тонкого кишечника должны выбираться наиболее щадящие методы оперативного вмешательства.
Источник
Синдром короткого кишечника представляет собой комплекс симптомов, который развивается после обширных резекций тонкой кишки. Подобные операции проводятся по поводу болезни Крона, ишемии кишечника, лучевого энтерита, заворота тонкой кишки, десмоидных опухолей, травм и др. Распространенность синдрома короткого кишечника оценивать затруднительно, так как его проявления существенно варьируют по тяжести и не все случаи регистрируются медицинской статистикой. По некоторым оценкам, в европейских странах, распространенность тяжелых форм составляет 1,8–2 на 1 млн населения [5].
Синдром короткого кишечника представляет собой комплекс симптомов, который развивается после обширных резекций тонкой кишки. Подобные операции проводятся по поводу болезни Крона, ишемии кишечника, лучевого энтерита, заворота тонкой кишки, десмоидных опухолей, травм и др. Распространенность синдрома короткого кишечника оценивать затруднительно, так как его проявления существенно варьируют по тяжести и не все случаи регистрируются медицинской статистикой. По некоторым оценкам, в европейских странах, распространенность тяжелых форм составляет 1,8–2 на 1 млн населения [5].
Длина тонкой кишки варьирует от 275 до 850 см, у женщин она короче, чем у мужчин. В физиологических условиях у здоровых лиц общая площадь активно функционирующей абсорбционной и секретирующей поверхности слизистой тонкой кишки колоссальна и соизмерима с площадью корта для большого тенниса (500 м2), а площадь слизистой толстой кишки примерно соответствует площади поверхности стола для настольного тенниса (4 м2). Значительное снижение функции кишечника вследствие резекции ведет к развитию специфического синдрома короткой кишки и кишечной недостаточности.
Синдром короткого кишечника в особенности тяжело протекает у пациентов, перенесших резекцию с сохранением менее 2 м тонкой кишки.
Исходя из объема резекции можно выделить три основных типа клинико–анатомических изменений [8,13,16].
1. Резекция тонкой кишки при сохранении хотя бы части подвздошной кишки, илеоцекального клапана и толстой кишки. Такие пациенты в меньшей степени подвержены тяжелым расстройствам пищеварения и редко нуждаются в длительном искусственном питании.
2. Резекция тонкой кишки с наложением тощекишечно–толстокишечного анастомоза. Больные с тощекишечно–толстокишечным анастомозом первое время после операции чувствуют себя удовлетворительно, хотя отмечаются признаки стеатореи. В последующие месяцы постепенно проявляется трофологическая недостаточность. Однако со временем возможна функциональная адаптация со снижением потребности в пищевых веществах. Употребление объемов пищи, обычных для здоровых людей, сопровождается появлением диареи. При сохранении менее 50 см тонкой кишки может возникнуть необходимость в поддерживающем парентеральном питании.
3. Резекция тонкой кишки и колэктомия с наложением тощекишечной стомы (еюностомы). Для этого варианта характерна диарея с развитием дегидратации, электролитных расстройств (гипомагниемия, гипокальциемия, гипонатриемия) и трофологической недостаточности уже в ближайшее время после операции. Диарея нарастает после приема пищи или жидкости. Со временем не отмечается сколько–нибудь значимой физиологической адаптации кишечника. При еюностоме часто необходим постоянный прием изотонических растворов натрия и глюкозы внутрь, прием антидиарейных препаратов, в ряде случаев – парентеральное питание и введение плазмазаменителей.
Понятие кишечной недостаточности. Синдром кишечной недостаточности (КН) подразумевает нарушения переваривания и всасывания, приводящие к необходимости дополнительного назначения специального питания и/или водно–электролитной поддержки [11]. В отсутствие адекватного лечения при КН развиваются трофологическая недостаточность и/или дегидратация. Тяжесть КН наиболее точно позволяют определять малодоступные на практике методы расчета баланса энергии. Исходя из потребностей лечения КН классифицируется как легкая, средней тяжести и тяжелая.
• Легкая: необходимость подбора специальной диеты с повышенным содержанием нутриентов и/или перорального приема глюкозо–солевых растворов.
• Средней тяжести: необходимость назначения специального энтерального питания и перорального приема глюкозо–солевых растворов.
• Тяжелая: необходимость проведения парентерального питания и введения глюкозо–солевых растворов.
Как правило, признаки КН развиваются при длине сохранившегося отрезка тонкой кишки менее 2 м. Резекция с сохранением менее 40–50 см рассматривается как наиболее прогностически неблагоприятная в отношении развития самых тяжелых форм КН.
КН может быть острой и хронической, что определяется причинами ее развития. Острая КН, как правило, служит проявлением инфекционного или лучевого энтерита, кишечного илеуса, кишечных фистул. Хроническая КН развивается вследствие хирургических вмешательств (резекции тонкой кишки с формированием анастомозов и стом), а также наблюдается при болезни Крона с поражением тонкой кишки, лучевом энтерите, грубых нарушений моторики.
Патофизиологические изменения после резекции тонкой кишки
Ускорение пассажа по кишечнику. При резекции подвздошной и толстой кишки вследствие нарушения естественного запирательного механизма существенно нарастает скорость опорожнения желудка и пассажа по тонкой кишке. Это опосредовано низким уровнем продукции YY–пептида и глюкагоноподобного пептида–2, которые в норме секретируются клетками слизистой оболочки подвздошной и толстой кишки и играют важную роль в регуляции аппетита и моторики.
Потеря натрия и воды. В физиологических условиях пассивная секреция в тощей кишке способствует достижению изотонического равновесия между содержимым кишечника и плазмой. Большая часть жидкости должна реабсорбироваться в тощей кишке, поэтому при резекции и наложении еюностомы могут наблюдаться существенные потери воды и электролитов. Если длина тощей кишки проксимальнее стомы составляет менее 1 м, потеря жидкости через стому может превышать выпитое количество. Если же пациент употребляет внутрь гипотонический раствор (с содержанием натрия менее 90 ммоль/л), происходит дополнительная потеря натрия вследствие его диффузии из плазмы в просвет кишечника по градиенту концентрации.
Гиперсекреция желудочного сока. В первые
2 нед. после резекции тонкой кишки отмечается гиперсекреция желудочного сока [20].
Нарушение функции всасывания и магниево–кальциевого обмена. После резекции более 60–100 см терминального участка подвздошной кишки развивается мальабсорбция жиров, витамина В12 и желчных кислот, не компенсируемая нарастанием их синтеза в печени. Неабсорбированные желчные кислоты поступают в толстую кишку, где стимулируют секрецию воды и электролитов. Неабсорбированные жирные кислоты связывают ионы магния. Одновременно вследствие вторичного гиперальдостеронизма возрастает потеря магния с мочой. Гипомагниемия сопровождается снижением активности паратгормона, угнетением выработки D–1,25–диоксихолекальциферола, захвата кальция в почечных канальцах и кишечнике.
Адаптивные процессы после резекции. При синдроме короткой кишки нередко развивается компенсаторная гиперфагия. В кишечнике наблюдается увеличение площади абсорбирующей поверхности – структурная адаптация, – а также замедление транзита – функциональная адаптация.
У пациентов с тощекишечно–толстокишечным анастомозом со временем возможно замедление опорожнения желудка и пассажа по тонкой кишке на фоне повышения активности YY–пептида и глюкагоноподобного пептида – 2 в крови; постепенно возрастает интенсивность всасывания нутриентов, воды, натрия и кальция.
У пациентов с еюностомой не развивается сколько–нибудь значимой адаптации [7].
Клиническая оценка при синдроме короткого кишечника заключается, прежде всего, в характеристике трофологического статуса и водно–электролитного обмена, включающего анализ содержания натрия, магния и кальция.
Трофологическая недостаточность проявляется в снижении массы тела более чем на 10%, показателя индекса массы тела (ИМТ) <18,5 кг/м2, окружности мышц плеча <19 см у женщин и <22 см у мужчин.
При еюностоме крайне важное значение имеет оценка степени гидратации, содержания натрия и магния в крови, контроль массы тела и объема выделений через еюностому. Признаки дегидратации и дефицита натрия – как правило, жажда и артериальная гипотензия, вплоть до развития преренальной анурии. Для выраженного дефицита натрия характерно снижение его концентрации в моче <10 ммоль/л.
Для долговременного прогноза и выбора тактики лечения необходимо уточнить длину сохранившегося участка кишечника от дуодено–еюнальной связки, что возможно во время хирургического вмешательства или при рентгенографии с контрастом.
Сравнение особенностей проявлений синдрома короткого кишечника при тонко–толстокишечном анастомозе и еюностоме представлено в таблице 1 [14].
Общие принципы ведения пациентов. Цель лечения пациентов с синдромом короткой кишки – обеспечить потребности организма в воде, электролитах и питательных веществах, при этом, по возможности, отдавая предпочтение оральному/энтеральному питанию перед парентеральным. Ведение пациентов командой специалистов позволяет предотвратить быстрое развитие дегидратации, снизить риск осложнений, связанных с КН и искусственным питанием (в частности, нарушений функции печени, септических осложнений), и повысить качество жизни пациентов.
Общие принципы выбора пути введения жидкости, электролитов и питательных веществ при синдроме короткого кишечника представлены в таблице 2 [14]. При наиболее тяжелых формах (еюностома с отрезком сохранившейся части тощей кишки менее 50 см) жизненно необходимо обеспечить полное парентеральное питание и регидратацию. При относительно длинном сохранившемся отрезке тонкой кишки и сохранении пассажа по толстой кишке (тонко–толстокишечный анастомоз) режим питания и приема жидкости приближается к естественному.
Особенности ведения пациентов
с тощекишечно–толстокишечный
анастомозом
Особенности питания. В ближайшие 6 мес. после операции, учитывая наклонность к желудочной гиперсекреции, следует назначить антисекреторные средства. При приеме пищи через рот следует учитывать, что 50% энергии и более может не усваиваться из–за нарушений всасывания, поэтому энергетическая ценность пищи должна быть повышена; показано кормление в ночные часы. При недостаточном эффекте следует присоединить парентеральное питание в течение нескольких недель, месяцев [3].
Поступление длинноцепочечных жирных кислот в толстую кишку провоцирует ускорение транзита, снижение всасывания воды и тем самым усугубляет диарею. Жирные кислоты угнетают деятельность бактерий, ферментирующих углеводы, и связывают кальций, цинк и магний. Последнее способствует нарастанию диареи, всасыванию окасалатов и повышению риска уролитиаза. При подборе диеты следует отдавать предпочтение включению триглицеридов со средней и короткой длиной цепи, способных всасываться как в тонкой, так и в толстой кишке, например продуктов на основе кокосового и пальмового масел, питательных смесей «Пептамен», «Клинутрен» [22]. Углеводы в диете таких пациентов должны быть представлены преимущественно полисахаридами (в составе киселей, каш и супов из гречневой, овсяной, перловой, пшенной, кукурузной круп, картофельного пюре, заварного несладкого и нежирного крема). Прием большого количество моно– и олигосахаридов несет риск лактатацидоза в результате гиперпродукции молочной кислоты тонкокишечными лактобациллами и микрофлорой толстой кишки при pH кала выше 6,5 [6].
При сохраненной толстой кишке существенные нарушения водно–электролитного баланса наблюдаются редко. В случае снижения содержания натрия в течение дня рекомендуется принимать внутрь изотонический глюкозо–солевой раствор в количестве, определяемом степенью дегидратации (обычная физиологическая потребность составляет около 30 мл/кг массы).
В большинстве случаев бывает необходимым поддерживающее лечение витамином В12, препаратами селена. У некоторых больных возникает необходимость возмещения дефицита цинка, эссенциальных жирных кислот, жирорастворимых витаминов А, Е, D, К.
Лечение диареи. Диарея при синдроме короткого кишечника носит преимущественно характер осмотической и отчасти гиперсекреторной и гиперкинетической, обусловленной нарушением секреции гастро–интестинальных гормонов. При уменьшении объема потребляемой через рот пищи диарея регрессирует, и в ряде случаев может потребоваться временное парентеральное питание. Принципы медикаментозного лечения диареи сходны с таковыми при еюностомии: назначение лоперамида в дозе 2–8 мг за полчаса до приема пищи, кодеина фосфата в дозе 30–60 мг перед едой. Если резецированы 100 см и более терминальной части подвздошной кишки и в развитие диареи вносит вклад мальабсорбция желчных кислот, целесообразно назначение холестирамина.
У пациентов с тонко–толстокишечным анастомозом зафиксированы эпизоды спутанности сознания, причинами которых могут послужить снижение содержания магния (<0,2 ммоль/л), дефицит тиамина (синдром Вернике – Корсакова, основными проявлениями которого служат грубые нарушения памяти, расстройства координации в сочетании с полинейропатией), лактатацидоз и гипераммониемия вследствие дефицита цитруллина. Лечение заключается в коррекции дефицита магния, назначении тиамина, промежуточного продукта цикла синтеза мочевины – аргинина, антибиотиков широкого спектра; в отдельных случаях показано временное парентеральное питание [21].
Снижение риска желчнокаменной и мочекаменной болезни. Частота образования кальциево–билирубиновых желчных камней после операций на кишечнике достигает 45%. Вероятная причина холелитиаза у этих больных – снижение активности (отсутствие) энтерогепатической циркуляции билирубина и стаз желчи в желчном пузыре и желчевыводящих протоках. Профилактика включает предпочтительно энтеральное питание, введение холецистокинина, назначение урсодеоксихолевой кислоты, подавление избыточного роста кишечных бактерий. Некоторые хирурги при масштабной резекции тонкой кишки предпочитают проводить профилактическую холецистэктомию.
Риск формирования оксалатных мочевых камней и нефрокальциноза после резекции тонкой кишки достигает 25%. Для профилактики уролитиаза следует не допускать развития дегидратации, исключать продукты, богатые оксалатами, обогащать рацион триглицеридами со средней длиной цепи и кальцием (питание по типу диеты № 5).
Особенности ведения пациентов с еюностомой. В отличие от пациентов с тонко–толстокишечным анастомозом, при еюностомии наблюдается выраженная потеря жидкости и электролитов, но отсутствуют проблемы, связанные с выраженной бактериальной ферментацией в толстой кишке.
При ведении пациентов с еюностомой необходимо контролировать объем отделяемого через стому содержимого кишечника за сутки. Большой объем отделяемого может указывать на наличие нераспознанных инфекционных осложнений, частичной/преходящей обструкции кишечника, активного энтерита (например, клостридиального).
Коррекция дефицита воды и электролитов. Потери через стому нарастают после приема жидкости и пищи, причем каждый литр отделяемого содержит
≈100 ммоль натрия. Если длина оставшейся части тощей кишки более 50 см, потеря калия является относительно небольшой (
≈15 ммоль/л). Снижение калия может наблюдаться вследствие гиперальдостеронизма – вторично по отношению к потере натрия; гипокалиемия может быть также следствием гипомагниемии, ведущей к нарушению работы транспортных систем, контролирующих экскрецию калия [12]. При гипокалиемии возникает риск нарушений сердечного ритма.
Распространенной ошибкой служит рекомендация принимать внутрь большие объемы гипотоничной жидкости для коррекции водно–электролитного обмена; это ведет к повышению объема потерь через стому. Такой же эффект наблюдается при приеме гипертонических растворов глюкозы, напитков с сахарозаменителями, чая, кофе, алкоголя, фруктовых соков.
Для пациентов с еюностомой оптимальным является прием регидратационных изотонических растворов с концентрацией натрия
≈90 ммоль/л (так как концентрация натрия в отделяемом из еюностомы составляет
Источник