Синдром ленивого мочевого пузыря это

С явлением, а вернее, с заболеванием со странным названием «ленивый мочевой пузырь» я столкнулась, работая няней у одной девочки. А поэтому и описывать этот случай буду, основываясь на опыте именно с маленькой девочкой, хотя болезнь эта случается и у мальчиков. Начну с небольшой предыстории, чтобы было понятно, как все развивалось.
Как все начиналось

В семью я пришла, когда малышке было 9 месяцев. Росла она в любви и заботе, так как была поздним и единственным ребенком у родителей и единственной внучкой у бабушки и дедушки. Зачем малышке нужна была няня? Просто все взрослые на тот момент работали, и сидеть с ней было некому.
Примерно к 2 годам выяснилось, что девочка – аллергик и аллергия у нее была практически на все, начиная от многих продуктов и заканчивая растениями и животными. От садика родители решили отказаться, и тут-то няня пригодилась как никогда. Занятия и игры со сверстниками у нас были во множестве и дома, и вне его. Мы ходили в развивающие центры, да и во дворе у нас были друзья-подружки, к которым мы заходили в гости. Сами мы тоже иногда принимали маленьких гостей на своей территории.
До 4 лет в плане «сходить в туалет» у нас все было отлично. Но потом я стала замечать, что моя девочка (а натура она была увлекающаяся) перестала бегать «по-маленькому» чуть ли не по целым дням. Не то чтобы она мало пила и поэтому редко ходила пописать: нет, с жидкостями у нас все было нормально, но заставить ее оторваться от занятий или игр и сбегать в туалет было сложно. Она отнекивалась, говорила, что не хочет, и в конце концов терпела до такого состояния, что неслась в туалет сломя голову, но… Все равно не успевала. И так подряд несколько дней.
В конце концов, мне пришлось вечером, сдавая смену родителям, поговорить на эту тему с мамой и бабушкой (бабушка была врач-терапевт). Оказывается, они тоже обратили внимание на это странное поведение малышки. Было решено показать ее семейному доктору. Сразу скажу – доктор просто замечательный и не столько семейный, сколько детский (знала его и по другим семьям). Он посмотрел, порасспрашивал и поставил предварительный диагноз – ленивый мочевой пузырь или, если по-научному, – нейрогенный мочевой пузырь. Что и подтвердили сданные на следующий день анализы мочи.
Что это за болезнь и как она протекает

Доктор рассказал нам, что это за болезнь, откуда она появляется и почему возникает. Оказывается, ленивый мочевой пузырь бывает почти у всех детей (и у мальчиков, и у девочек) в возрасте от 2,5 до 10 лет. И даже – у девочек-подростков. Но у последних это, скорее, не заболевание, а явление, связанное с особенностями формирования женского репродуктивного органа и слабыми мышцами нижнего отдела живота и таза.
Причины, при которых происходит развития нейрогенного мочевого пузыря, могут быть разные:
- высокий уровень женских гормонов;
- родовая травма, при которой была нарушена нервная система;
- позвоночные грыжи или разные (доброкачественные или злокачественные) опухоли рядом с позвоночником;
- если у ребенка ДЦП или энцефалит;
- аномалии в развитии мочевого пузыря или крестцового отдела позвоночника;
- передалось по наследству;
- при нервных перегрузках и стрессах, когда происходит нарушения в нервной системе;
- при гормональном сбое, который происходит, когда заболевают органы, отвечающие за выработку гормонов.
В нашем случае причиной была нервная перегрузка. Скорее всего, это происходило из-за высокой степени активности ребенка. Много впечатлений, много занятий, много подвижности и мало отдыха. Нервная система девочки была так напряжена, что дала сбой, который и выразился в средней форме гипорефлекторного нейрогенного мочевого пузыря… Уф.
Если говорить проще – мочевой у девочки наполнялся очень медленно, и поэтому в туалет «по-маленькому» она хотела редко. Но пузырь при этом из-за обилия в нем мочи сильно растягивался. И вот в определенный момент позыв становился таким сильным, что сдерживать его у нее не было сил (да и времени тоже). Девочка не успевала добежать до туалета, и ее штанишки намокали.
Но у нас вся проблема была еще только на начальной стадии (вовремя заметили и обратились к врачу), а потому легко решалась. Как? Расскажу ниже. А пока добавлю, что позже, когда я решила изучить вопрос ленивого мочевого пузыря подробней, я узнала, что кроме гипорефлекторного, нейрогенный мочевой пузырь еще бывает:
- гиперрефлекторного характера. Это когда ребенок часто хочет в туалет, но писает по чуть-чуть. Это случается потому, что моча совсем не держится в пузыре и сразу протекает в мочеканал;
- арефлекторного характера. В этом случае с мочевым пузырем все нормально и урина поступает в него как обычно, а вот рефлекса сбегать вовремя в туалет у ребенка нет, и поэтому он писает в штанишки, сам того не осознавая. Например, ночью во сне. Хотя такая проблема случается и в любое время суток. Эта форма ленивого мочевого пузыря способна вызывать серьезные осложнения в почках и воспаления в самом пузыре.
Скажу сразу, что педиатр обязан направлять малышей с таким диагнозом к нефрологу, который должен исключить в ходе назначенных обследований все патологии и заболевания, связанные с органами выделительной системы. Если в этом направлении все нормально, то родители обязательно должны посетить детского психолога, который выяснит причину заболевания и откорректирует дальнейшую терапию.
Как мы лечились
Скажу сразу, медикаментов нам никаких не выписывали, в больницу не положили и проблему мы решали, так сказать, на месте.
- Временно отказались от всяких занятий дома и посещения гостей, бассейна и развивающего центра.
- Стали дольше гулять и продлили дневной сончас. Даже если девочка не спала, то лежала в кровати или на диване, а я читала ей или мы просто слушали музыку (песенки).
- Сократили активные игры. Особенно перед дневным сном и вечером (но там уже был контроль родителей).
- Составили график похода в туалет. Да-да, именно так. Утром, вставая, отмечали время первого посещения и потом весь день записывали время, когда ходили «по-маленькому». Старались бегать на унитаз через каждые 2-3 часа.
- Делали зарядку для животика, чтобы укрепить мышцы нижней его части. Как ее делать, рассказал нам наш доктор: этим правилам и следовали. Потом, когда я уже нашла в интернете упражнения Кегеля, то поняла, что именно их мы и выполняли. Рекомендую.
Совет родителям, бабушкам и няням: будьте внимательны к детям и наблюдайте за тем, как они ходят у вас в туалет, иначе, если запустить мочевой, это будет грозить весьма плохими последствиями. Тем более что чем меньше ребенок, тем проще его будет вылечить обычной «домашней» терапией. В серьезных и тяжелых случаях эту болезнь лечит лекарствами, которые помогают детям только после 5 лет, и то не всегда. Иногда даже требуется провести специальную операцию.
Но в нашем случае все обошлось, ведь мы, взрослые, вовремя забили тревогу и приняли необходимые меры. А для девочек это особенно важно, ведь у женщин с мочевыводящей системой связана система репродуктивная. И запущенный ленивый пузырь может в дальнейшем повлиять на способность к деторождению.
Источник
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
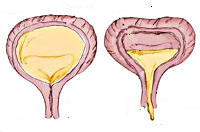
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
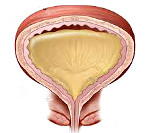
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
Общей, синдроомообразующей чертой таких состояний является то, что обусловлены они блокировкой или повреждением регуляторных нейронных связей между центральной нервной системой (как правило, спинномозгового ее отдела) и системой иннервации мочевого пузыря. В результате детрузорная (выталкивающая, исторгающая) мышечная оболочка мочевого пузыря оказывается либо чрезмерно, либо недостаточно активной для того, чтобы акт мочеиспускания всегда происходил при адекватном наполнении пузыря, в надлежащей ситуации и предназначенном для этого месте. Мочевой пузырь и его сфинктеры обретают патологическую «свободу» и действуют автономно, независимо от воли и желания человека, – подобно тому, как функционируют, например, пищеварительные или потовые железы.
Очевидно, что данный синдром не может не отражаться пагубно на психологическом состоянии пациента, качестве жизни, степени адаптированности и, в очень многих случаях, на профессиональной пригодности. Действительно, синдром нейрогенного мочевого пузыря в последние десятилетия привлекает растущее внимание специалистов урологического, психоневрологического, нейрохирургического профиля. В публикациях подчеркивается, что медико-социальная значимость подобной патологии ранее традиционно недооценивалась, как недооценивалась и ее распространенность (в частности, ощущается явный дефицит масштабных и статистически корректных исследований в России, где важнейшие данные накапливаются, в основном, усилиями отдельных исследователей). Объективные сложности диагностики до сих пор зачастую приводят к тому, что нейрогенная природа недержания или задержки мочи остается нераспознанной и, соответственно, лечение оказывается неадекватным. При ошибочном диагнозе и длительном лечении, например, хронического цистита , – которого на самом деле нет, – последствия могут быть очень тяжелыми или даже фатальными.
Согласно зарубежным и отечественным данным, частота встречаемости нейрогенного мочевого пузыря зависит от расовой принадлежности, региона и других факторов. В среднем, те или иные симптомы обнаруживаются у 17-20% представителей общей популяции. Страдают все возрастные категории. Большинство авторов отрицают зависимость от пола, однако в ряде исследований обнаруживаются достоверно неодинаковые доли мужчин и женщин (в соотношении примерно 3:5, т.е. среди пациентов преобладают лица женского пола). Все эти сведения, однако, нуждаются в уточнении на более объемных выборках; необходима также унификация диагностических подходов.
Причины
Нейрогенный мочевой пузырь может быть как врожденной, так и приобретенной патологией.
К наиболее распространенным причинам относятся демиелинизирующие (разрушающие нейронные оболочки) и дегенеративно-дистрофические заболевания центральной нервной системы, особенно протекающие с воспалением; опухоли, нейроинфекции, а также механические травмы нижних отделов позвоночника. Давно известно, что нарушения произвольности мочеиспускания сопутствуют абсолютному большинству случаев спинальной травмы. Такие нарушения наблюдаются более чем у половины пациентов с рассеянным склерозом, болезнью Паркинсона, врожденными аномалиями строения позвоночника или гистологической структуры мочевого пузыря, а также примерно у каждого пятого больного с патологией межпозвонковых дисков. Почвой или непосредственной причиной нередко становится цистит, неврит, энцефаломиелит, сахарный диабет, обструкция мочевых путей и др.
Механическое повреждение проводниковых нейронных каналов может быть обусловлено хирургическим вмешательством на тазовых органах, инсультом, у женщин – осложненными родами, у детей – родовой травмой.
Симптоматика
Существуют несколько классификаций синдрома, учитывающих различную его этиологию, особенности патогенеза и клиники в каждом случае (напр., такой вариант, как «арефлекторный мочевой пузырь», в подпунктах делится на ганглионарный, спинальный, первичный и вторичный интрамуральный, и т.п.). Однако наиболее простым для понимания является деление синдрома на гиперрефлекторную и гипорефлекторную формы.
Гиперрефлекторная форма, известная также под названием «гиперактивный мочевой пузырь», распространена значительно шире. Типичными ее проявлениями являются поллакиурия (частое мочеиспускание, при некоторых неврологических заболеваниях сочетающееся также с полиурией, т.е. увеличением объема выделяемой мочи) и недержание мочи, иногда при любом напряжении брюшных мышц. Нередко спазму мочепузырного детрузора предшествует или сопутствует вегетативная симптоматика в виде гипергидроза, повышения артериального давления и т.п.
Гипорефлекторная форма проявляется «подтеканием» мочи в белье, вялостью струи при мочеиспускании, урежением позывов в сочетании с постоянным ощущением неполного опорожнения пузыря. Хронический застой в таких случаях практически гарантированно приводит к развитию осложнений, в т.ч. тяжелых: цистит, пузырно-мочеточниковый рефлюкс с вторичным воспалением верхних отделов мочевыводящего тракта; склеротические изменения, растяжение или сморщивание мочевого пузыря (мегало- и микроцист, соотв.), мочекаменная болезнь, пиелонефрит, почечная недостаточность, жизнеугрожающая острая задержка мочи. У неврологических больных такого рода осложнения, а также ассоциированная с ними системная интоксикация, стоят на втором месте в структуре летальности.
Типичными осложнениями синдрома, независимо от клинической формы и конкретной специфики, выступает глубокая невротизация, депрессия, социальная дезадаптация и другие вторичные психопатологические развития подобного рода.
Диагностика
Помимо стандартных общемедицинских диагностических процедур (сбор анамнеза, осмотр, пальпация), диагностика нейрогенного мочевого пузыря требует проведения ряда лабораторных исследований мочи и крови, включая биохимические анализы, клиренсовые пробы, сбор мочи по Зимницкому и т.д.
Большое значение в диагностическом аспекте имеют рентгенологические исследования (уретроцистография, обзорная и экскреторная урография, рентгенография позвоночника). Применяются также ультразвуковые, радиоизотопные, эндоскопические, уродинамические, томографические методы. Параллельно проводится неврологическое обследование. Психологическое состояние пациента оценивает специалист соответствующего профиля.
Лечение
В настоящее время единой и достаточно эффективной схемы лечения нет. По всему миру прилагаются значительные усилия к разработке методов этиопатогенетической терапии, которая позволяла бы добиваться существенных долгосрочных результатов при разных формах и вариантах синдрома, однако эта задача остается остро актуальной проблемой, и она пока не решена (в том числе и потому, что нейрогенный мочевой пузырь – всегда сложное, комплексное расстройство с вовлечением нескольких систем и множественными функциональными нарушениями). Первоочередные меры должны предприниматься с целью предотвращения тяжелых необратимых осложнений и органических изменений в органах мочевыводящей системы. Лечение носит, в основном, паллиативный характер: в разных случаях могут применяться антихолинергические средства, спазмолитики и миорелаксанты, адреноблокаторы, простагландины и мн.др. Для профилактики вторичного инфицирования назначают антибиотики. Высокую эффективность при нейрогенном мочевом пузыре обнаруживают физиотерапевтические процедуры, выбор которых в данном случае очень широк. Перспективным является также применение лазерной терапии.
В зависимости от выявленных причин, может потребоваться хирургическое вмешательство, приоритетной формой которого сегодня служат малоинвазивные эндоскопические методы.
Лечение всегда проводится совместно урологом и психоневрологом; большинству пациентов необходима также специализированная психологическая помощь и курс психотерапии.
В целом, при своевременном обращении в врачу (что происходит, к сожалению, далеко не всегда) в большинстве случаев удается добиться выраженной положительной динамики и существенной нормализации качества жизни.
Источник
