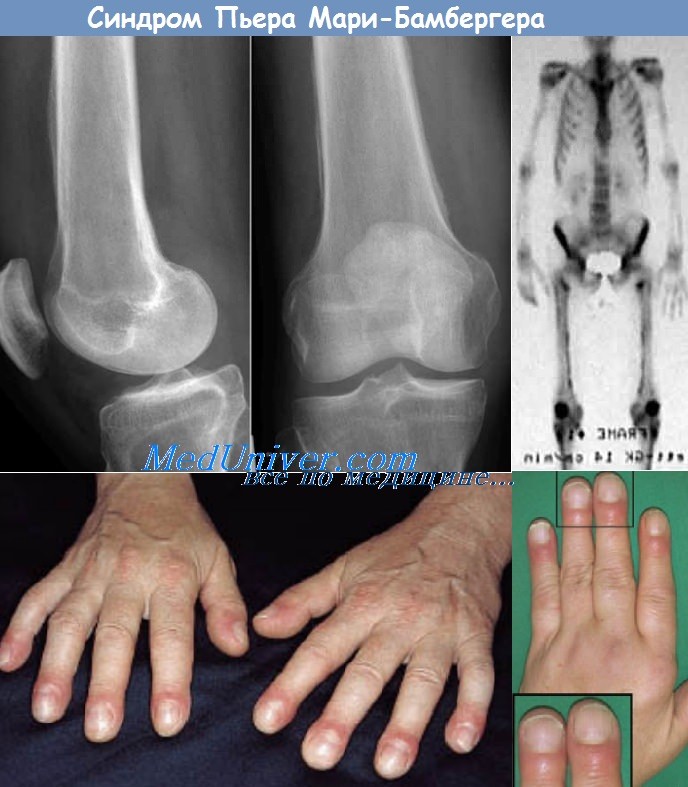
Синдром мари бамбергера гипертрофическая остеопатия
Синдром Пьера Мари-Бамбергера (Marie-Bamberger) – синонимы, авторы, клиникаСинонимы синдрома Мари-Бамбергера. S. Bamberger—(Pierre) Marie. M. Hagner (Friedreich). Гипертрофическая (пневматическая) остеоартропатия. Кожно-периостальная гигантосомия. Токсический оссифицирующий остеопериостит. Общий остеофитоз. Общий гиперпластический периостит (Frankel). Вторичный гиперпластический паротический остеопериостит (Grafe, Schneider). Токсическая гипертрофическая остеопатия (Uehlinger). Мягкий или костный акроэлефантиаз (Vas). Акропахия (Hogler). Остеофитоз (Crump). Токсогенный оссифицирующий остеопериостит (Sternberg). Вторичный гиперпластический остит. Токсический пролиферирующий периостит (Arnold). Гиперпластический остит (Schmidt). Диффузный оссифицирующий периостит (Schlagenhaufer). Определение синдрома Мари-Бамбергера. Кожно-периостальное поражение (Kehrer). Авторы. Marie Pierre — французский невропатолог Париж, 1853—1940. Bamberger Eugen — австрийский врач, Вена, 1858—1921. Впервые синдром описали Marie в 1890 г. и Bamberger в 1889—1891 гг. Еще до этого, в 1868 г., Friedreich наблюдал двух больных (Karl и Wilhelm Hagner): он назвал это заболевание «болезнью Hagner». Симптоматология синдрома Мари-Бамбергера: Этиология и патогенез синдрома Мари-Бамбергера. По-видимому, наследственное, сцепленное с полом страдание с выраженной тенденцией к гипердерматопериостальным реакциям (Kehrer). Разрешающими факторами могут быть хронические заболевания легких, сердца и других внутренних органов особенно заболевания обмена. В основе синдрома лежит функциональное расстройство системы гипофиз — промежуточный мозг. Возможно, однако, что играют также роль токсические вещества, которые, высвобождаясь при основном воспалительном заболевании и при застойных некрозах печени, вызывают реактивный периостальный гиперостоз. В пользу этого предположения свидетельствует тот факт, что синдром особенно часто встречается при воспалительных заболеваниях легких и бронхов, а также при врожденных и приобретенных застойных процессах, при бронхоэктазиях (хотя и не при туберкулезной эмпиеме плевры). Название «остеоартропатия» не очень удачно, так как поражения суставов не являются обязательным признаком и встречаются не часто. При раке легкого и бронхов синдром часто является ранним симптомом ракового процесса. Дифференциальный диагноз. Генерализованный гиперостоз с пахидермией (S. Uehlinger, см.). Акромегалия [S. (Pierre) Marie I, см.)]. Остеоартромезопатия (Tischendorf). Системный склеротический гиперостоз.
– Также рекомендуем “Синдром Мари-Лери (Marie-Leri) – синонимы, авторы, клиника” Оглавление темы “Клинические синдромы”:
|
Источник
Гипертрофическая легочная остеоартропатия – вторичное поражение костно-суставного аппарата, развивающееся на фоне хронических воспалительных или неопластических процессов. Гипертрофическая легочная остеоартропатия характеризуется деформацией ногтевых фаланг по типу «барабанных палочек», болями в костях, артралгиями, припухлостью и тугоподвижностью суставов, вегетативными нарушениями (потливостью ладоней и стоп, бледностью кожи, приливами и др.). Диагностика гипертрофической легочной остеоартропатии базируется на данных клинико-рентгенологической картины и выявлении основного заболевания. Лечебная тактика предусматривает назначение НПВС, лечение хронического воспалительного очага или хирургическое удаление опухолевого процесса.
Общие сведения
Гипертрофическая легочная остеоартропатия (ГЛОА, болезнь Мари-Бамбергера) – паранеопластический синдром, включающий в себя булавовидную деформацию пальцев рук, периостозы длинных трубчатых костей, артриты голеностопных, коленных и лучезапястных суставов. Достоверные сведения о частоте синдрома отсутствуют; известно, что бронхогенный рак легких является причиной 90% случаев гипертрофической легочной остеоартропатии. Среди пациентов с ГЛОА преобладают мужчины (5:1), средний возраст больных составляет 40-50 лет. Вторичное поражение опорно-двигательного аппарата может встречаться при хронических воспалительных и опухолевых процессах легких и средостения поэтому гипертрофическая легочная остеоартропатия представляет практический интерес не только для ревматологии, но также для онкологии и пульмонологии.

Гипертрофическая легочная остеоартропатия
Причины гипертрофической легочной остеоартропатии
В преобладающем большинстве случаев гипертрофическая легочная остеоартропатия служит ранним маркером периферического рака легких и возникает еще в период отсутствия клинических и рентгенологических признаков онкологического процесса. Также ГЛОА может сопутствовать другим опухолевым процессам: лимфогранулематозу, мезотелиоме плевры, саркоме средостения, раку пищевода, миксоме предсердия, раку щитовидной железы, метастазам злокачественных опухолей различных локализаций в средостение.
К числу возможных причин гипертрофической легочной остеоартропатии относится воспалительная патология легких и плевры (бронхоэктатическая болезнь, хроническая пневмония, абсцесс легких, эмпиема плевры), сердца (инфекционный эндокардит), желудочно-кишечного тракта (хронический гепатит, неспецифический язвенный колит). В более редких случаях болезнь Мари-Бамбергера может быть ассоциирована с первичным билиарным циррозом печени, болезнью Крона, врожденными пороками сердца «синего» типа, муковисцидозом, идиопатическим фиброзирующим альвеолитом, гипертиреозом и др.
От болезни Мари-Бамбергера, как вторичного процесса, следует отличать первичную гипертрофическую остеоартропатию (пахидермопериостоз) – заболевание с аутосомно-рецессивным типом наследования, характеризующееся периостозом, пахидермией, ВПС, гипергидрозом, дефектами черепных костей, ранним образованием глубоких морщин на лбу и щеках.
Патогенез и патоморфология гипертрофической легочной остеоартропатии
Считается, что патогенез гипертрофической легочной остеоартропатии связан с поражением легочных капилляров, в результате чего нарушается процесс отшнуровывания тромбоцитов от мегакариоцитов, происходит высвобождение тромбоцитарного фактора роста в больших количествах, что в итоге приводит к возникновению периостальной реакции. Свою роль в развитии артропатии играет токсическое воздействие воспалительных и опухолевых факторов, нарушение регуляции сосудистого тонуса.
Патоморфологическую основу деформации пальцев рук составляют: отек мягких тканей ногтевых фаланг, спазм капилляров, пролиферация фибробластов и усиление коллагеногенеза. Периостальные наслоения формируются, главным образом, в области диафизов и метафизов длинных трубчатых костей, плюсневых и пястных костей, средних фаланг. На ранних стадиях гипертрофической легочной остеоартропатии периостальные наслоения имеют гладкую или немного шероховатую поверхность, однако быстро оссифицируются, практически сливаясь с концевыми отделами кости в единую массу. Одновременно с периостозом развиваются явления синовита со скоплением небольшого количества прозрачного экссудата.
Симптомы гипертрофической легочной остеоартропатии
Патологические изменения, а, следовательно, и клинические проявления гипертрофической легочной остеоартропатии, сопровождающей течение хронических воспалительных заболеваний, развиваются исподволь, в течение многих месяцев. При онкологических процессах, напротив, симптоматика прогрессирует стремительно, опережая развитие опухоли.
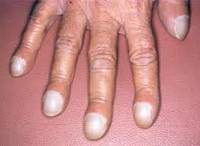
Для гипертрофической легочной остеоартропатии характерна булавовидная деформация пальцев рук («пальцы Гиппократа», пальцы в форме «барабанных палочек», ногти в виде «часовых стекол»). Возможны болевые ощущения в ногтевых фалангах и костях кистей рук. Дефигурация пальцев практически во всех случаях сочетается с поражением костей. Клиническими проявлениями периостального процесса служат оссалгии и усиление болезненности костей при пальпации. Развивающийся при болезни Мари-Бамбергера суставной синдром напоминает таковой при ревматоидном артрите. Артропатия обычно захватывает межфаланговые, лучезапястные, локтевые, коленные, голеностопные суставы. Изменения суставов (припухлость, боль, локальная гипертермия, скованность и ограничение движения) носят симметричный характер.
Внесуставные проявления гипертрофической легочной остеоартропатии могут включать различные вегетативные нарушения: бледность кожных покровов, ощущения приливов жара, гипергидроз ладоней и стоп. У мужчин имеется склонность к развитию гинекомастии.
Диагностика и лечение гипертрофической легочной остеоартропатии
Основными критериями диагностики болезни Мари-Бамбергера служат клинико-рентгенологические данные. Отличительными клиническими признаками гипертрофической легочной остеоартропатии являются утолщение концевых фаланг пальцев рук, полиартрит крупных суставов и периостит трубчатых костей. Пациенты с данными симптомами в большинстве случаев первоначально обращаются к терапевту или ревматологу.
Рентгенологическое исследование трубчатых костей обнаруживает явления остеопороза и периостальную реакцию; при сцинтиграфии в этих областях определяется патологическое накопление изотопа. Рентгенография пальцев кисти выявляет гипертрофию дистальных отделов фаланг, редко – их остеолиз. С помощью УЗИ в ряде случаев удается выявить небольшое скопление выпота в полости суставов. Исследование синовиальной жидкости, полученной в процессе проведения диагностической пункции суставов, выявляет невоспалительный характер выпота.
При получении данных, указывающих на наличие гипертрофической легочной остеоартропатии, диагностический поиск должен быть ориентирован на выявление латентно протекающего онкологического процесса. С этой целью, прежде всего, проводится рентгенография грудной клетки, КТ органов грудной полости, УЗИ плевральной полости и УЗИ средостения, а также при наличии оснований – бронхоскопия, торакоскопия или медиастиноскопия. В рамках дифференциальной диагностики следует исключить другие заболевания, протекающие с явлениями периостита: псориатический артрит, болезнь Рейтера, васкулит, почечную остеодистрофию и др.
Тактика ведения пациентов с гипертрофической легочной остеоартропатией складывается из проведения симптоматической терапии и лечения основного заболевания. В зависимости от конкретной клинической ситуации в судьбе таких пациентов участвуют онкологи, торакальные хирурги, пульмонологи, гастроэнтерологи, кардиохирурги, эндокринологи и др.
Суставной синдром в большинстве случаев хорошо поддается терапии нестероидными противовоспалительными препаратами, анальгетиками. Обратное развитие артропатии и периостоза отмечается после радикального хирургического удаления опухоли средостения, легких, плевры либо стихания хронического воспалительного процесса. В случае распространенного метастатического процесса лечение может быть только паллиативным. Гипертрофическая легочная остеоартропатия является вторичным синдромом, поэтому не имеет самостоятельного прогностического значения. Течение и исход паранеопластического синдрома тесно связаны с основным заболеванием.
Источник
1.Общие сведения
Вероятно, болезнь Мари-Бамбергера следовало бы называть синдромом, поскольку клиническая картина образуется множеством неспецифических изменений и проявлений, встречающихся при других заболеваниях. Однако гипертрофическую легочную остеоартропатию (ГЛОА, системный оссифицирующий периостоз, генерализованный гиперпластический периостит) чаще всего называют именно болезнью, несмотря на отчетливый вторичный характер.
Этот патологический процесс развивается, как правило, на фоне и в связи с тяжелым хроническим заболеванием легких, – нередко оказываясь его единственным продромальным или доклиническим проявлением, – однако при этом поражается совершенно иная система организма, а именно опорно-двигательный аппарат. Такие диагностические определения, как «оссифицирующий» и «гиперпластический» (см. выше), указывают на патологическое разрастание костных тканей; «периостит», «периостоз» – на воспалительное поражение надкостницы.
Согласно немногочисленным имеющимся эпидемиологическим данным, синдром Мари-Бамбергера в пять раз чаще встречается среди мужчин, чем среди женщин. Наиболее часто первичный диагноз устанавливается в возрастном интервале от 40 до 50 лет.
2.Причины
Более 90% случаев ГЛОА обусловлено злокачественным опухолевым процессом в легких; и наоборот, вероятность развития ГЛОА при бронхогенном легочном раке составляет примерно 7,5%. Иными словами, далеко не каждому легочному онкозаболеванию сопутствует синдром Мари-Бамбергера, но если он имеет место, то прежде всего следует предполагать неопластический злокачественный процесс бронхолегочной локализации.
В остальных случаях почву для развития оссифицирующего периостоза составляют сердечнососудистые пороки и заболевания, цирроз печени, язвенные колиты, воспалительные процессы в органах дыхания, аутоиммунные коллагенозы.
Основным этиопатогенетическим механизмом принято считать токсико-аллергическое действие на надкостницу, оказываемое продуктами распада паренхиматозных тканей.
3.Симптомы и диагностика
Классическая клиника ГЛОА включает симптомы «барабанных палочек» и «часовых стекол», – характерную деформацию, соответственно, конечных пальцевых фаланг и ногтевых пластин. В некоторых случаях поражение костей и суставов сопровождается ощутимым или интенсивным болевым синдромом, в других боль появляется только при пальпации.
Симптоматика носит двусторонний характер и может в известной степени имитировать клиническую картину ревматоидного артрита, включая припухлость и повышение температуры в области суставов (голеностопных, коленных, лучезапястных и др.), ограничение суставной подвижности, «приливы» жара, иногда повышенную потливость.
Диагноз устанавливают клинически и рентгенологически. Лабораторные исследования неинформативны, хотя отсутствие в крови ревматических факторов само по себе является дифференциально-диагностическим аргументом в пользу гипертрофической легочной остеоартропатии Мари-Бамбергера.
4.Лечение
Интенсивное, адекватное и, в конечном счете, успешное лечение основного заболевания, – будь то антибактериальная терапия пневмонии, хирургическое удаление опухоли или иное вмешательство, – может привести к быстрому обратному развитию успевших сформироваться изменений, т.е., по сути, к полной редукции симптоматики. Поскольку гипертрофическая легочная остеоартропатия носит вторичный характер (в отличие от первичной наследственной гипертрофической остеоартропатии, или пахидермопериостоза), то говорить о самостоятельном прогнозе или этиопатогенетическом лечении не имеет смысла – эти моменты определяются закономерностями изначального, основного заболевания. Симптоматически назначают нестероидные противовоспалительные и анальгезирующие средства.
Источник
Что такое Гипертрофическая легочная остеоартропатия (болезнь Мари – Бамбергера) –
Гипертрофическая легочная остеоартропатия (болезнь Мари – Бамбергера) – поражение опорнодвигательного аппарата, проявляющееся дефигурацией пальцев в виде барабанных палочек, гипертрофическими перностятзмп преимущественно длинных трубчатых костей, артралгиями или артритами с выпотом в полость суставов.
Что провоцирует / Причины Гипертрофической легочной остеоартропатии (болезни Мари – Бамбергера):
Симптоматика этого процесса считается одним из важнейших признаков бронхогенного рака легких, особенно периферической формы. Иногда гипертрофическая остеоартропатия появляется за много месяцев до развития клиникорентгенологических симптомов онкологического заболевания. Ее частота при бронхогенном раке легких, по данным С. А. Рейнберга, составляет 7,3 %. Отмечено также, что 90 % всех гипертрофических остеоартропатий обусловлено бронхогенным раком. Из других возможных причинных факторов развития гипертрофической легочной остеоартропатий следует указать на лимфогранулематоз или метастазы саркомы в средостение, опухоли плевры, желудочнокишечного тракта, хронические воспалительные процессы в легких, врожденные «синие» пороки сердца, инфекционный эндокардит, цирроз печени, язвенный колит и др. Развитие специфических изменений пальцев и гиперпластического процесса надкостницы, повидимому, обусловлено токсическим влиянием гипотетического гуморального опухолевого фактора, нарушениями вегетативной нервной системы.
Патологоанатомической основой образования «барабанных» пальцев являются отек мягких тканей, сужение кровеносных сосудов, пролиферация фибробластов и разрастание коллагена. Костная структура ногтевых фаланг изменяется лишь в крайне тяжелых случаях, когда они истончаются и даже полностью рассасываются. Надкостница поражается преимущественно в концевых отделах длинных трубчатых костей, а также пястных, плюсневых костей, основных и средних фаланг. Периостальные наслоения окружают кость со всех сторон, имеют гладкую или слегка шероховатую поверхность. Они довольно быстро оссифицируются, при этом на рентгенограммах хорошо видна узенькая плотная полоска, отделенная от компактного коркового вещества диафиза светлым промежутком. При длительном течении процесса периостальные наслоения сливаются с диафизом кости в единую костную массу. Гистологически в периостальных наслоениях на ранних стадиях процесса усилена сосудистая сеть, имеются отек и лимфоидная инфильтрация.
Синовиальная оболочка вблизи от пораженных костей отечна, инфильтрирована небольшим числом лимфоцитов, сосуды ее переполнены кровью, а просвет иногда облитерирован; имеется нерезко выраженная пролиферация покровных клеток синовиальной оболочки. В полости сустава может накапливаться прозрачная желтоватого цвета жидкость.
Симптомы Гипертрофической легочной остеоартропатии (болезни Мари – Бамбергера):
Патологические изменения, характерные для гипертрофической остеоартропатии, при хронических гнойных заболеваниях легких развиваются незаметно, в течение многих месяцев и лет; напротив, при онкологических заболеваниях прогрессируют быстро с преобладанием суставного синдрома. Изменение дистальных фаланг пальцев рук в виде барабанных палочек и формы ногтей по типу часовых стекол практически всегда сочетается с поражением костей. Болезненность измененных пальцев при пальпации не определяется, за исключением тех редких случаев, когда деформации возникают крайне быстро. Периостальный процесс, как правило, клинически бессимптомный, хотя может проявляться оссалгией и болезненностью костей при пальпации.
Поражение суставов развивается постепенно. Чаще вовлекаются в процесс коленные, голеностопные, лучезапястные и локтевые суставы. Возникают боль, припухлость суставов, обычно симметричная, как симметричны и костные изменения. Пораженные суставы могут быть теплыми на ощупь, болезненными при пальпации, движения в них ограничены. У некоторых больных с длительным процессом, затрагивающим фаланги, изменения могут возникнуть и в межфаланговых суставах, что наряду с возможной утренней скованностью, длящейся иногда в течение часа и более, делает процесс очень похожим на РА.
Из общих симптомов следует отметить выраженную потливость кистей и стоп, бледность, приливы, тенденцию к развитию гинекомастии. Увеличение СОЭ обнаруживается, как правило, у больных бронхогенным раком легкого. Какихлибо специфических лабораторных тестов заболевания нет.
Синовиальная жидкость при гипертрофической легочной остеоартропатии обычно прозрачная, нормальной вязкости, содержит не более 1000 клеток в 1 мл, среди которых преобладают мононуклеары. Ревматоидный фактор ни в ней, ни в сыворотке крови не определяется.
Диагностика Гипертрофической легочной остеоартропатии (болезни Мари – Бамбергера):
Диагноз ставят на основании характерной клинико-рентгенологической картины. Во всех случаях гипертрофической легочной остеоартропатии, особенно у пожилых людей, необходимо исключить злокачественные новообразования и прежде всего органов грудной клетки.
При отрицательных клиникорентгенологических результатах целесообразно повторять исследования по выявлению основного заболевания в возможно более короткие сроки. Необходимо иметь в виду возможность врожденной природы «барабанных пальцев». В таких случаях дефигурация концевых фаланг выявляется с раннего детства, не сопровождаясь болезненностью. Нужно также исключить идиопатическую гипертрофическую остеоартропатию, известную под названием пахидермопериостаза. Это семейное заболевание развивается постепенно, обычно у людей молодого и зрелого возраста, чаще у мужчин, и проявляется не только изменением костного скелета, но и уплотнением и утолщением кожи лица, ранним появлением глубоких морщин, особенно на лбу и щеках. Иногда лицо напоминает лицо больного проказой.
R связи с одновременным увеличением кистей и стоп иногда ставят ошибочный диагноз акромегалии.
«Барабанные палочки» могут образовываться как симптом акропатии у больных с нарушением функции щитовидной железы, акромемегалией, не сочетаясь в таких случаях с поражением костей (периоститами). Однако периоститы могут встречаться при многих заболеваниях, например, при псориатическом артрите, болезни Рейтера, васкулите, почечной остеодистрофии и других, что необходимо учитывать при распознавании природы процесса.
Лечение Гипертрофической легочной остеоартропатии (болезни Мари – Бамбергера):
Суставные процессы хорошо поддаются лечению ацетилсалициловой кислотой, индометацином и другими негормональными препаратами. Исключительно быстрое (в течение ближайших суток) обратное развитие процесса, а также рассасывание иногда массивных периостальных наслоений в течение нескольких месяцев описано при хирургическом удалении опухоли легких или успешном радикальном лечении хронического воспалительного очага в них. Изолированный синдром «барабанных палочек» обычно не требует терапии.
К каким докторам следует обращаться если у Вас Гипертрофическая легочная остеоартропатия (болезнь Мари – Бамбергера):
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гипертрофической легочной остеоартропатии (болезни Мари – Бамбергера), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник