Синдром надгортанника лечение народными средствами
Распространенным недугом является эпиглоттит. Это воспаление надгортанника и ближайших тканей гортаноглотки. С ним нарушается проходимость воздухоносных путей и появляется их обструкция. Заболевание появляется как у детей, так и у взрослых, но обычно у мальчиков 2-5 лет. О симптомах и лечении воспаления надгортанника рассказано в статье.
Что это такое?
Воспаление надгортанника называется эпиглоттит. При этом процессе провоцируется обструкция дыхательных путей и нарушение проходимости воздуха. Проявляется недуг в виде дисфагии, дисфонии, лихорадки, боли в горле, стридорозного дыхания.

Подобная болезнь опасна тем, что наблюдается отек надгортанника и ближайших тканей, из-за чего сужаются воздухоподводящие пути – до их абсолютного закрытия. Воздух не поступает в легкие, что провоцирует острую дыхательную недостаточность и, как следствие, смерть.
Форма течения недуга бывает острой. Хроническая форма тоже возникает, если болезнь проявилась не в первый раз. Воспаление надгортанника бывает:
- отечным;
- абсцедирующим;
- инфильтративным.
Есть общие симптомы форм воспалений, но некоторые могут отличаться. В любом случае больному требуется неотложная помощь, а потом диагностика и лечение. При своевременной врачебной помощи удается избежать осложнений.
Причины
Почему развивается воспаление надгортанника? Причиной считается гемофильная палочка, постоянно присутствующая в носу и носовых пазухах в пассивном состоянии. Передача происходит воздушно-капельным способом, из-за чего заболевание эпидемическое.
Кроме гемофильной палочки к возбудителям относятся пневмококки, грибок Кандида, золотистый стафилококк, стрептококки, а также те, что провоцируют развитие парагриппа, герпеса, лишая, ветрянки. Эти микроорганизмы не способны проникать к надгортаннику, если для этого нет благоприятных факторов.
Еще эпиглоттит появляется из-за:
- травм гортани – ран, ударов, разрывов;
- химических ожогов щелочами или кислотами;
- термического ожога сильно горячей пищей;
- злоупотребления курением;
- наркомании.
При любых причинах недуг доставляет дискомфорт. Облегчить состояние позволяют только врачебные методы. Больший риск воспаления у:
- мужчин (мальчиков);
- афроамериканских лиц;
- людей, которые пребывают в большом коллективе;
- аллергиков;
- жителей мегаполисов;
- людей с пониженным иммунитетом или иммунодефицитом;
- лиц с лимфогранулематозом – болезнью крови;
- детей с перинатальной энцефалопатией;
- лиц после удаления селезенки.
Как проявляется?
Каковы симптомы воспаления надгортанника? Сначала появляется обычная простуда и ринит: лихорадка, заложенности носа, чихание. Потом вероятно возникновение:
- боли в горле, как при тонзиллите;
- гиперемии горла;
- сложности дыхания, как при трахеите или бронхите;
- симптомов интоксикации;
- трудности глотания по причине отекшего надгортанника;
- повышенного слюноотделения;
- приглушенности голоса;
- хриплого, свистящего, шумного дыхания;
- посинения губ и кончиков пальцев;
- страха, раздражительности, беспокойства, как при острой дыхательной недостаточности;
- вынужденной позы – вытянутой шеи, открытого рта, высунутого языка.
Не стоит выполнять диагностику недуга самостоятельно. Это может послужить появлению удушья. Своевременная медицинская помощь способна быстро улучшить состояние больного.
У детей
Заболевание возникает обычно у детей, особенно у мальчиков 2-5 лет. Начинается оно с обычной ангины или ОРВИ. Возникают сложности при дыхании, боль во время глотания, сильное слюноотделение. Подобное заболевание стремительно прогрессирует.
За несколько часов возникают все симптомы – до абсолютной обструкции путей дыхания. Здесь выявлена высокая смертность по причине острой кислородной недостаточности, гипоксической комы, аспирации масс во время рвоты.

У взрослых
Воспаление надгортанника у взрослых наблюдается редко. Если и появляется заболевание, то чаще у мужчин. Причиной этого является строение гортанной области у мужчин, а также вредные привычки, которые могут быть не у всех женщин. Симптомы воспаления надгортанника у взрослых проявляются такие же, как и у всех.
У женщин недуг развивается по причине злоупотребления алкоголем или наркотиками. Обнаружить заболевание можно по вышеуказанным симптомам. Лечение воспаления надгортанника у взрослых должно выполняться под наблюдением врача.
Диагностика
Как видно по фото, воспаление надгортанника проявляется в виде неприятных симптомов. Но необходимо выполнить диагностику только после восстановления состояния больного, которого реанимируют, устраняя обструкцию.

Лор-врачом выполняется сбор жалоб и анамнеза, осмотр надгортанника, а затем назначаются анализы и процедуры. Поставить диагноз получится при помощи:
- фиброларингоскопии;
- рентгенографии;
- ларингоскопии;
- анализа крови;
- фарингоскопии;
- микробиологического исследования отделяемого из зева.
Нюансы диагностики
При клиническом осмотре нужна осторожность, поскольку даже при обычном надавливании шпателем на корень языка может появиться рефлекторный ларингоспазм. Поэтому процедуры должны выполняться в стационаре, где присутствует палата интенсивной терапии. Желательно, чтобы использовались инструментальные методы – фиброларингоскопия считается информативной и безопасной. Исследование выявит увеличение и гиперемию надгортанника, отек черпаловидных хрящей и связок. Абсцесс представлен в виде желтого пятна, которое просвечивается сквозь слизистую оболочку.
Получить информацию можно и при помощи рентгенографии. На снимке будет показан увеличенный надгортанник. Но его отсутствие не свидетельствует, что эпиглоттита нет. Для определения возбудителя инфекции берутся мазки из гортаноглотки, после чего проводится бактериологическое изучение. Природа процесса выявляется и по анализу крови.
Дифференцировать недуг у ребенка нужно с ложным крупом, инородными телами, заглоточным абсцессом, стридором, коклюшем и прочими состояниями, при которых выявляются подобные симптомы. Благодаря клинической картине и дополнительному обследованию врач поставит точный диагноз.
Первая помощь
При возникновении симптомов заболевания нужно вызвать скорую помощь, чтобы госпитализировать больного. До приезда врачей внутримышечно вводят лекарство, снимающее отечность. Это «Цефтриаксон», «Цефтазидим». Еще используются жаропонижающие медикаменты.
Важно, чтобы человек был в сидячем положении. Требуется обеспечить приток свежего воздуха, устранить тесную одежду. Госпитализация является обязательным мероприятием. В стационарных условиях врач принимает решение о методах лечения, учитывая результаты диагностики.
Как лечить?
Лечение воспаления надгортанника выполняется в стационаре. В данном случае неэффективны народные средства и диета. Домашнее лечение может привести только к смерти. Поэтому при первых симптомах заболевания надо вызвать скорую помощь для транспортировки больного в сидячем положении.
Врачи до приезда в больницу избавят от дыхательной непроходимости. Как лечить недуг на этом этапе? Ингаляции влажным кислородом, кислородной маской, интубацией трахеи, чрескожной пункционной трахеостомией.
После приезда в больницу выполняются те же процедуры, что и до устранения непроходимости воздуха. Чем еще лечат эпиглоттит? Реаниматологом и отоларингологом прописываются медикаменты:
- Антибиотики – «Цефотаксим», «Цефтазидим», «Цефуроксим».
- Иммунокорректоры – «Бронхомунал», «Ликопид», «Полиоксидоний».
- Инфузионные физрастворы – «Дисоль», «Лактосол», «Рингера».
- Седативные препараты.
- Ингаляции с глюкокортикоидами.
- Компрессы на основе димексида на шею.
При возникновении инфильтративного эпиглоттита делаются насечки на надгортаннике в областях большей отечности. При абсцессе вскрывается надгортанник.
Хирургический метод
В сложных случаях, когда дыхательный просвет гортани сильно сужен, требуется проведение экстренной хирургической операции. Лечение в такой ситуации выполняется введением в гортань и трахею специальной трубки, при помощи которой осуществляется искусственное расширение дыхательного просвета. Это нормализует дыхание и защищает от развития асфиксии. После операции назначается антибактериальная терапия.
Профилактика
Она заключается в вакцинации. Есть вакцины для детей до 5 лет, старше и для взрослых, у которых наблюдается пониженный иммунитет. Еще профилактика заключается в:
- мытье рук;
- занятии спортом;
- закаливании;
- сбалансированном питании;
- укреплении иммунитета;
- отказе от курения;
- отсутствии употребления горячей пищи, чтобы не допускать ожоги;
- отсутствии самолечения при возникновении симптомов недуга.

Продолжительность жизни
В течение какого времени живут при таком недуге? На продолжительность жизни влияет то, оказывалась ли врачебная помощь. Случаи летального исхода при запущенном недуге составляют 30-40 %. При своевременном лечении случаи летальных исходов составляют 1 %. Важно своевременно вызывать скорую помощь при появлении симптомов, чтобы состояние не могло ухудшиться от кислородной недостаточности.
Осложнения
Самым серьезным осложнением является острая асфиксия, когда дыхательные пути перекрываются отечным надгортанником. Опасным осложнением считается отек легких, который появляется при острой нехватке кислорода. Распространение инфекции приводит к пневмонии, сепсису и менингиту. Если своевременно обратиться к врачу, то прогноз обычно положительный.
Источник
Над статьей доктора
Бутова А. Ю.
работали
литературный редактор
Вера Васильева,
научный редактор
Сергей Федосов
Дата публикации 31 августа 2020Обновлено 31 августа 2020
Определение болезни. Причины заболевания
Острый эпиглоттит — это воспаление верхних дыхательных путей с вовлечением надгортанника и окружающих тканей гортаноглотки. Заболевание опасно для жизни, сопровождается затруднённым дыханием и возможными осложнениями: септическим шоком, окологлоточной флегмоной, медиастинитом, реже менингитом и перикардитом [6][7].
Название заболевания образовано от латинского обозначения надгортанника — epiglottis. Синонимы эпиглотитта в англоязычной литературе: supraglottis — супраглоттит и supraglottis laringitis — верхнеглоточный ларингит.
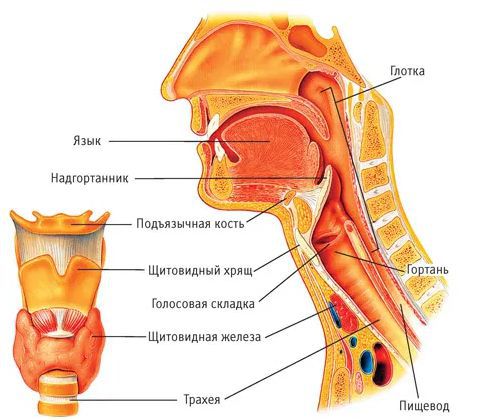
Надгортанник — это эластичный хрящ гортани, находящийся на перекрёсте дыхательных и пищевых путей. Его слизистая плотно сращена с хрящевой тканью. Поэтому в начале заболевания возникает воспаление слизистой оболочки надгортанника по типу отёка, а затем в процесс вовлекается хрящ — развивается хондроперихондрит. Объём надгортанника увеличивается, и создаётся механическая преграда для прохождения струи воздуха в лёгкие. В дальнейшем могут развиваться септические осложнения, что приводит к тяжёлым исходам заболевания [1][2][7].
Причины эпиглоттита:
- неинфекционные факторы — травматические (твёрдая пища, рыбья кость и т. д.), термические и химические повреждения, некоторые заболевания кровеносной и лимфатической систем (серповидно-клеточная анемия, агаммаглобулинемия, лимфогранулематоз);
- инфекционные факторы (бактериальная инфекция, реже — вирусная и крайне редко — грибковая) [7].
Из бактериальных возбудителей при заболевании чаще всего выявляют: гемофильную палочку типа b (Hib), бета-гемолитический стрептококк группы А (БГСА), золотистый стафилококк, пневмококк, менингококк, энтеробактер.
У пациентов с ослабленным иммунитетом вызвать острый эпиглоттит могут различные бактериальные, вирусные и грибковые организмы [2]. Тяжелее всего протекает заболевание, вызванное гемофильной инфекцией.
Эпиглоттит не имеет сезонности. Им болеют дети и взрослые. Мужчины заболевают в 1,5-2 раза чаще, чем женщины. У детей заболевание протекает более остро и тяжело. Частота острого эпиглоттита у взрослых составляет 1-3 случая на 100 000 человек [5].
Заболеваемость среди детей в последние годы снизилась. Это связано с введением плановой вакцинации от гемофильной палочки типа b, которая началась в 1980-х годах [1]. Заболеваемость среди детей до 5 лет в Англии и Уэльсе после начала вакцинации от HIB-инфекции уменьшилась с 35,5 до 0,06 случаев на 100 000 детей [13].
По мере снижения доли гемофильной инфекции, как причины развития эпиглоттита, возросло число случаев заболевания, вызванных БГСА, пневмококком и другими микроорганизмами [1].
Факторы риска эпиглоттита у взрослых:
- хронические заболевания верхних и нижних дыхательных путей — назофарингит, тонзиллофарингит, трахеобронхит, хроническая обструктивная болезнь лёгких (ХОБЛ);
- серповидно-клеточная анемия;
- агаммаглобулинемия (генетически обусловленный иммунодефицит);
- лимфогранулематоз (онкологическое заболевание лимфатической системы);
- сахарный диабет;
- гастроэзофагеальный рефлюкс;
- ослабленный иммунитет;
- состояние после химиотерапии;
- удаление селезёнки [7].
Факторы риска у детей:
- недостаточный или избыточный вес;
- рахит;
- неврологическая патология раннего возраста, перинатальная энцефалопатия;
- отсутствие иммунизации к HIB;
- иммунодефицитные состояния;
- возраст от 6 месяцев до 4-5 лет;
- профилактические прививки, совпадающие по времени с развитием заболевания;
- неблагоприятный аллергический фон [7].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы эпиглоттита
Основные симптомы заболевания:
- высокая температура тела (до 38-39 °С);
- боль при глотании (одинофагия);
- нарушение акта глотания, боль за грудиной, ощущение жжения при глотании (дисфагия);
- чувствительность или умеренная болезненность при ощупывании передне-боковой поверхности шеи;
- повышенное слюноотделение и слюнотечение;
- изменение голоса на более приглушённый (дисфония).
Для детей характерно:
- более выраженная интоксикация;
- быстрое нарастание одышки, шумное дыхание с затруднённым вдохом, от первых симптомов болезни до нарастания обструкции (одышки) может пройти всего 3-5 часов;
- ребёнок часто испуган и обеспокоен своим состоянием;
- иногда присутствует редкий, сухой кашель.
При ухудшении общего состояния из-за развития воспалительного процесса появляются:
- акроцианоз (синюшная окраска кончика носа, губ, ушных раковин);
- шумное дыхание;
- потливость и бледность кожных покровов;
- вынужденная поза: полусидя, с вытянутой вперёд шеей, пациент “хватает воздух ртом”;
- голос становится тише;
- сложно проглотить даже слюну [7].

Патогенез эпиглоттита
Повреждение слизистой оболочки верхних дыхательных путей приводит к тому, что бактерии, колонизирующие носоглотку, распространяются и инфицируют глубокие слои прилежащих тканей. Распространению процесса способствуют сообщающиеся между собой многочисленные лимфатические пути в гортаноглоточном пространстве.
Отёк на слизистую надгортанника может переходить с воспалённой язычной миндалины и с нижних полюсов глоточных миндалин.
Анатомические образования, прилежащие к надгортаннику, как правило, тоже вовлекаются в воспалительный процесс. Из-за увеличения проницаемости сосудов жидкость из сосудистого русла попадает в подслизистое пространство. Просвет гортаноглотки сужается. Железы в гортани также усиленно вырабатывают слизь. Болевой синдром и перекрытие просвета пищевода увеличенным надгортанником не позволяют проглотить слюну в полном объёме, появляется слюнотечение. По мере увеличения размеров надгортанника уменьшается пространство для прохождения воздуха в лёгкие, нарастает сужение просвета гортани.
Бактериальные возбудители выделяют в сосудистое русло токсины, под воздействием которых нарушаются проницаемость лёгочных капилляров и целостность альвеолярного эпителия. Вследствие этого часть жидкости перемещается из сосудистого русла в альвеолярное пространство лёгких. Обмен газов ещё сильнее ухудшается и приводит к недостаточному снабжению кислородом всех систем и органов. В результате возможен сепсис и полиорганная недостаточность — невозможность внутренних органов выполнять значимые для организма функции [8].
У детей из-за узости дыхательных путей и быстрой реактивности организма в ответ на присутствие возбудителя распространены острые стенозы (нарушение дыхания) [9].
Классификация и стадии развития эпиглоттита
В России применяют классификацию эпиглоттита, основанную на сменяющих друг друга фазах воспаления:
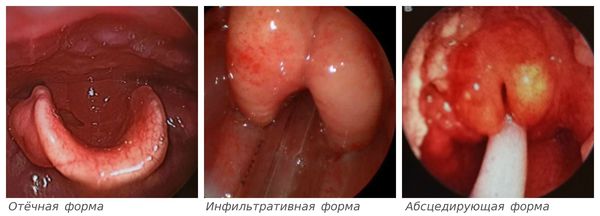
- Отёчная форма — начальный ответ организма на присутствие инфекционного агента. Он характеризуется повышением температуры (от 37,1 до 38, 0 °С и выше), болями в горле при глотании, средне-тяжёлым состоянием. Надгортанник увеличивается в размерах за счёт отёка слизистой оболочки.
- Инфильтративная — промежуточная форма развития каскада воспалительных реакций. Температура тела повышена, боли в глотке усиливаются, нарастает слюнотечение и ощущение нехватки воздуха. При осмотре надгортанник увеличен, в его тканях наблюдается скопление крови и лимфы (инфильтрация).
- Абсцедирующая — формирование гнойного воспаления надгортанника, выраженное развитие интоксикационного синдрома, приводящее к изменениям уже в отдалении от первичного очага. Отмечается значительное недомогание и лихорадка, слизистая полости рта сухая, язык обложен серым налётом, выраженное слюнотечение, дыхание шумное, возможна вынужденная поза с шеей, выдвинутой вперёд, облегчающая дыхание. При осмотре сквозь напряжённую и покрасневшую слизистую надгортанника просвечивает гнойный секрет [7].
Осложнения эпиглоттита
Основные осложнения эпиглоттита:
- Смерть от удушья (асфиксия) — увеличенный надгортанник механически перекрывает доступ кислорода в лёгкие. Встречается в 1-3,3 % случаев [6].
- Церебральная гипоксия. Из-за нарушения дыхания уменьшается концентрация кислорода в крови и снижается его поступление в мозг. Это приводит к неизбежным и порой необратимым изменениям в тканях головного мозга.
- Пневмония — поражение лёгочной ткани. Причиной пневмонии могут стать возбудители, которые вызывают эпиглоттит, например гемофильная палочка.
- Менингит — воспаление оболочек головного и спинного мозга, чаще гемофильной природы.
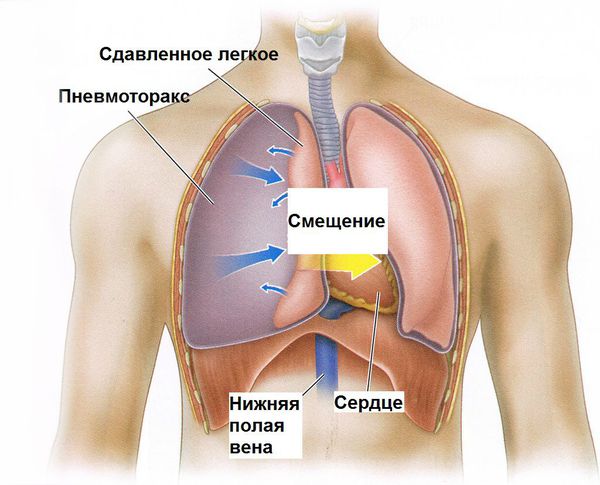
- Пневмоторакс — разрыв стенки концевых отделов лёгких (альвеол) с поступлением воздуха в плевральную полость (пространство кнаружи от лёгких). Этот воздух “давит” на лёгкое, и дыхание становится ещё более затруднённым.
- Абсцесс надгортанника — ограниченное гнойное воспаление надгортанного хряща.
- Вторичные воспалительные реакции близлежащих тканей: паратонзиллит (воспаление околоминдаликовой клетчатки), парафарингит (воспаление окологлоточного пространства), медиастенит (воспаление в средостении).
- Сепсис — повреждение собственных тканей и органов при ответе организма на инфекцию [7].
Диагностика эпиглоттита
При сборе анамнеза следует исключить травмирующие факторы и уточнить, через какое время после появления первых признаков заболевания пациент обратился к врачу.
Степень сужения дыхательных путей можно определить по следующим проявлениям:
- вынужденная поза (сидя, наклонившись вперёд на прямых руках, шея вытянута, рот открыт, подбородок и язык выступают);
- выраженность одышки;
- шумное дыхание;
- слюнотечение;
- больной возбуждён и беспокоен;
- взрослые пациенты испытывают боль при ощупывании передней поверхности шеи на уровне подъязычной кости.
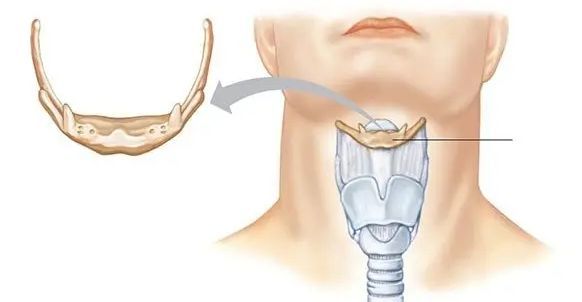
Визуальный осмотр ротоглотки позволяет увидеть воспалённый, опухший, красный надгортанник и подтвердить диагноз. Но осмотр следует проводить крайне аккуратно, чтобы не привести к полному перекрытию дыхательных путей.
При наличии признаков стеноза (нарушение дыхания) проведение инструментальных диагностических процедур следует отложить до возобновления проходимости дыхательных путей и достижения достаточной оксигенации — степени насыщения (сатурации) крови кислородом. Оксигенацию контролируют методом пульсоксиметрии, показатель сатурации должен быть не менее 92 %.
Когда дыхательные функции восстановлены, выполняют:
- Рентген боковой поверхности шеи или компьютерную томографию шеи.
- Эндоскопическую фиброларингоскопию — осмотр гортаноглотки с помощью оптики. На случай ухудшения состояния исследование проводится в кабинетах c оборудованием для экстренной интубации, коникотомии или трахеотомии (манипуляций по созданию соустья для прохождения воздуха в трахею путём прокола или разреза передней поверхности шеи).
- Ларингоскопию (осмотр гортани). Детям ларингоскопию при необходимости проводят под наркозом [9].
- УЗИ — позволит оценить изменения надгортанника и регионарных лимфатических узлов шеи.
- Лабораторные исследования — клинический и биохимический анализы крови, кислотно-щелочное состояние крови, культуральный посев крови для выделения возбудителя, мазки из носоглотки на флору.
Дифференциальная диагностика:
- круп (более плавное начало, сезонность, связанная с холодным временем года, лающий кашель, отсутствие слюнотечения и дисфагии);
- аспирация — попадание в дыхательные пути инородного тела;
- бактериальный трахеит;
- инородное тело гортани;
- заглоточный, реже боковоглоточный и паратонзиллярный абсцессы;
- аллергический отёк Квинке;
- травма шеи и гортани с кровоизлияниями;
- выраженное воспаление в ротоглотке при инфекционном мононуклеозе, дифтерии, ангине Людвига [9].
Лечение эпиглоттита
Пациенты с признаками дыхательной недостаточности должны находиться под круглосуточным контролем медперсонала в отделении интенсивной терапии [6].
Основная задача лечения — поддержание проходимости верхних дыхательных путей. Одновременно с обеспечением вентиляционной функции пациент внутривенно получает антибактериальные препараты. В большинстве случаев при постоянном медицинском наблюдении можно обойтись без искусственной вентиляции лёгких (ИВЛ) [1].
В качестве антибактериальной терапии применяют:
- цефалоспорины 3-го поколения;
- карбапенемы;
- возможна комбинация с защищёнными пенициллинами — такие препараты состоят из антибиотика и веществ-ингибиторов, которые блокируют микробный фермент, разрушающий антибиотик [10].
При тяжёлых формах септических осложнений назначают внутривенное введение иммуноглобулинов.
Детям младшего возраста часто проводят профилактическую назотрахеальную интубацию — постановка дыхательной трубки в трахею через носовой ход. Интубация нужна для поддержки дыхания до стабилизации состояния и восстановления дыхательной функции.
У детей старше 12 лет и взрослых при необходимости проводится оротрахеальная интубация — трубка вводится в трахею через полость рта, гортань и между голосовыми связками. Процедуру проводят до восстановления сатурации до 92 % и выше.
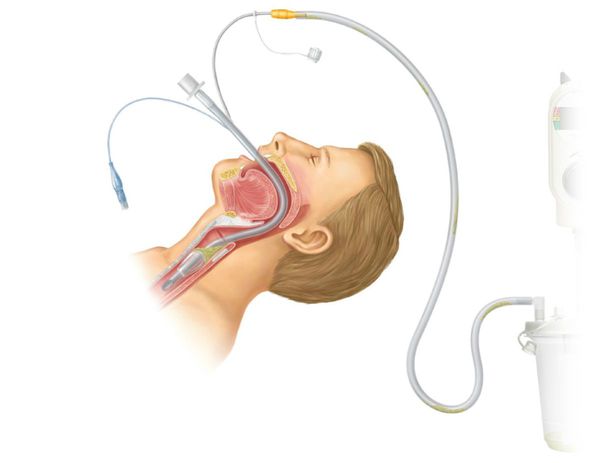
Если от начала заболевания до развёрнутой картины прошло около 24 часов, а также при круглосуточном наблюдении и сужении надглоточных путей менее чем на 50 %, возможно ведение пациента без интубации.
Среди детей, которые изначально обходились без интубации, до 10-20 % пациентов в конечном итоге может потребоваться установка “искусственных дыхательных путей”. Доля взрослых с эпиглотиттом без интубации составляет 70-96 % [6].
Исходно нуждающихся в искусственной вентиляции лёгких от 3 до 8 % [3]. Интубация обычно длится 2-3 дня. По мере снижения температуры, уменьшения отёка в гортаноглотке и восстановления оксигенации крови проводят экстубацию (прекращение ИВЛ).
Если эндотратрахеальная интубация безуспешна, то проводят трахеотомию с последующей ИВЛ. Она требуется менее чем в 5 % случаев.
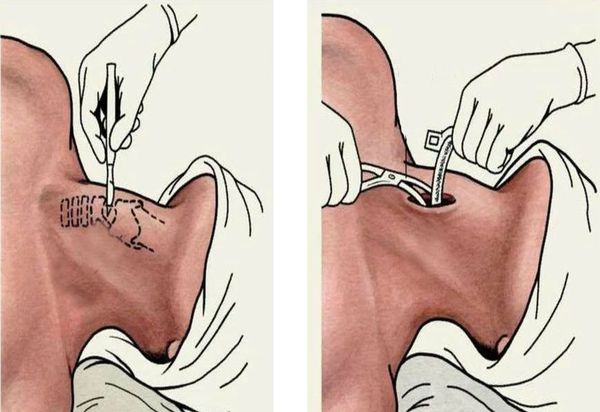
При абсцедирующей форме острого эпиглоттита производится вскрытие абсцесса надгортанника под местной анестезией (у взрослых). Если операция проведена в начале заболевания, это часто улучшает дыхание и позволяет воздержаться от интубации. С началом септических проявлений вскрытие абсцесса проводится уже после предварительной интубации. В раннем детском возрасте вскрытие абсцесса осуществляется всегда после предварительной интубации [11][12].
Также при лечении эпиглоттита применяют ингаляционную терапию с помощью небулайзера с глюкокортикостероидами, бронхолитиками и муколитиками.
По мере стабилизации состояния пациент переводится из палаты интенсивной терапии в профильное отделение для продолжения лечения.

Прогноз. Профилактика
Без лечения высока вероятность смертельных исходов от асфиксии или полиорганной недостаточности на фоне септического состояния. При своевременном лечении прогноз более благоприятный. Смертность среди детей составляет менее 1 %, среди взрослых — до 3,3 % [6].
Специфическая профилактика эпиглотитта состоит в вакцинации от гемофильной инфекции типа В. В России введение вакцины от гемофильной инфекции типа В занесено в Национальный календарь прививок только с 2011 года. Вакцинация проводится менее длительный период, чем в Европе и Америке, и охватывает не всех детей. Поэтому в России частота заболеваний среди детей пока превалирует над взрослыми. Но случаев эпиглоттита становится гораздо меньше, и течение болезни носит более лёгкий характер.
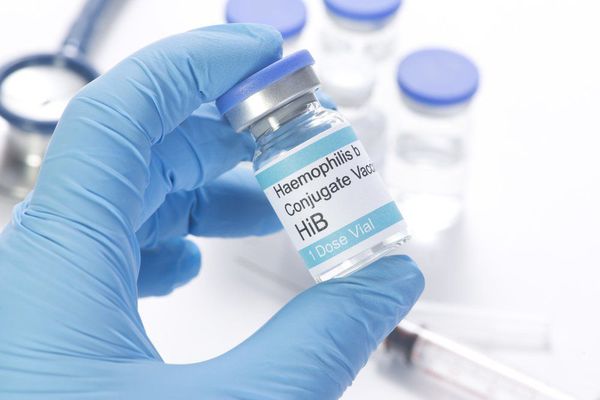
Существуют различные торговые марки вакцин:
- Акт-Хиб и Хиберикс — коньюгированные вакцины;
- Инфанрикс-Гекса и Пентаксим — комбинированные препараты.
Конъюгированная вакцина — это препарат, в составе которого к полисахаридной составляющей, полученной из возбудителей инфекции, добавляют белковый носитель. В такой комбинации действие вакцины усиливается.
Комбинированные вакцины защищают сразу от нескольких инфекций. Например вакцина Инфанрикс-Гекса, станет мерой профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита и заболеваний, вызванных гемофильной инфекцией типа B.
Курс первичной иммунизации зависит от того, в каком возрасте начата вакцинация. Например иммунизация вакциной Акт-ХИБ состоит из трёх доз, вводимых в три, четыре с половиной и шесть месяцев жизни. Ревакцинацию проводят в 18 месяцев.
При начале вакцинации в возрасте от 6 до 12 месяцев делают две инъекции с интервалом в один месяц. Ревакцинацию проводят однократно в возрасте 18 месяцев.
При начале иммунизации в возрасте от года до пяти лет вакцину вводят однократно.
С уменьшением числа заболевших эпиглоттитом гемофильной этиологии выросла доля других инфекционных агентов, вызывающих данную патологию. Так, стало больше случаев пневмококкового эпиглоттита.
В Национальном прививочном календаре России вакцинация от пневмококковой инфекции утверждена в 2014 году. Используются различные препараты. Например:
- Конъюгированная вакцина Превенар. Схема с кратностью вакцинации и ревакцинации у детей зависит от возраста, в котором проведён первичный ввод вакцины (начало с двух месяцев и далее). Препарат применяют также и для взрослых.
- Полисахаридная вакцина Пневмо 23 и Пневмовакс 23 — применяются у детей с двухлетнего возраста. Иммунитет после введения вакцины сохраняется до 5 лет, по показаниям возможна ревакцинация. Применяют у взрослых в группе риска.
Меры неспецифической профилактики:
- соблюдение режима труда и отдыха;
- закаливание организма;
- регулярные физические нагрузки;
- полноценное и сбалансированное питание;
- отказ от вредных привычек (курения и употребления алкоголя).
Источник
