Синдром нарушенного всасывания кишечника симптомы
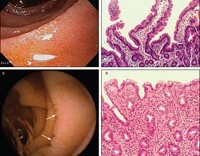
Мальабсорбция – хроническое расстройство процессов переваривания, транспорта и всасывания питательных веществ в тонком кишечнике. Симптомы мальабсорбции включают диарею, стеаторею, боли в животе, гиповитаминоз, похудание, астеновегетативный синдром, нарушение электролитного обмена, анемию. Диагностика синдрома мальабсорбции основана на лабораторных (ОАК, копрограмма, биохимия крови) и инструментальных методах (рентгенография тонкого кишечника, МСКТ, УЗИ брюшной полости). Лечение направлено на устранение причин мальабсорбции, коррекцию витаминной, микроэлементной, белковой и электролитной недостаточности, дисбактериоза.
Общие сведения
Мальабсорбция (нарушение всасывания в кишечнике) – это синдром, характеризующийся набором клинический проявлений (диарея, стеаторея, полигиповитаминоз, похудание), развивающихся вследствие нарушения пищеварительной и транспортной функций тонкого кишечника, что в свою очередь ведет к патологическим изменениям обмена веществ. Врожденный синдром мальабсорбции диагностируется в 10% случаев; его проявления манифестируют вскоре после рождения или в первые 10 лет жизни ребенка. Частота приобретенной мальабсорбции коррелирует с распространенностью причинно значимых заболеваний (гастрогенных, гепатобилиарных, панкреатогенных, энтерогенных и др.).

Мальабсорбция
Классификация
В гастроэнтерологии синдром мальабсорбции классифицируют по степени тяжести:
- первая (легкая) степень (потеря в весе до 10 килограмм, общая слабость, снижение работоспособности и некоторые признаки гиповитаминозов);
- вторая (средней тяжести) степень (похудание более чем на 10 килограмм, выраженный полигиповитаминоз, нарушение водно-электролитного гомеостаза, анемия, снижение уровня половых гормонов);
- третья (тяжелая) степень (значительный дефицит массы тела, тяжелая поливитаминная и электролитная недостаточность, остеопороз, выраженная анемия, отеки, судороги, серьезные эндокринные нарушения).
По происхождению различают:
- Врожденный синдром мальабсорбции (у больных, страдающих врожденными заболеваниями ферментной системы – синдром Швахмана-Даймонда, муковисцидоз, болезнь Хартнупа и другие патологии, связанные с недостаточностью ферментов и нарушением транспорта веществ в клетках слизистой кишечника).
- Приобретенный синдром мальабсорбции (как следствие энтеритов, болезни Уиппла, синдрома короткой кишки, хронического панкреатита, цирроза печени и других приобретенных заболеваний желудочно-кишечного тракта).
Симптомы мальабсорбции
У больных с синдромом мальабсорбции отмечаются изменения со стороны кишечника: диарея, стеаторея, вздутие и урчание, иногда болезненность в животе. Боль, как правило, локализуется в верхней части живота, может иррадиировать в поясницу или иметь опоясывающий характер, если имеет место хронический панкреатит. У больных с недостаточностью лактазы боли схваткообразного характера.
При мальабсорбции количество кала, как правило, заметно увеличено, кал имеет кашеобразную или водянистую консистенцию, зловонный. При холестазе и нарушении всасывания жирных кислот кал приобретает жирный блеск (иногда вкрапления жира) и обесцвечивается (стеаторея). Со стороны нервной системы проявляется астеновегетативный синдром – слабость, утомляемость, апатия. Это связано с нарушением водно-электролитного гомеостаза и недостаточностью необходимых для нервной системы веществ.
Патологические изменения кожных покровов: сухость, пигментные пятна, дерматиты, экзема, выпадение волос, ломкость и помутнение ногтей, экхимозы – связаны с недостаточностью витаминов и микроэлементов. По тем же причинам часто отмечается глоссит (воспаление языка). Недостаток витамина К проявляется образованием петехий (красных точек на коже) и подкожных кровоизлияний.
При тяжелых нарушениях электролитного обмена и пониженного содержания белка в крови у больных отмечаются выраженные периферические отеки, асцит (скопление жидкости в брюшной полости). Все больные, страдающие синдромом мальабсорбции, склонны к прогрессирующему снижению массы тела. Дефицит витаминов Е и В1 ведет к тяжелым расстройствам нервной системы – парестезиям, разного рода нейропатиям. Гиповитаминоз А приводит к «куриной слепоте» (расстройство сумеречного зрения). Следствие недостаточности витамина В12 – мегалобластная анемия (часто развивается у лиц, страдающих болезнью Крона и синдромом короткой кишки).
Нарушение обмена электролитов проявляется судорогами и мышечными болями (дефицит кальция в сочетании с недостаточностью витамина Д ведет к остеопорозу), при гипокальциемии, сочетающейся с гипомагниемией у больных отмечаются положительные симптомы Хвостека и Труссо, для гипокалиемии характерен симптом «Мышечного валика», говорящий о нарушении нервно-мышечной проводимости. При недостаточности цинка и меди возникает сыпь на коже. При вторичном синдроме мальабсорбции у пациентов также отмечается симптоматика, характерная для заболевания, послужившего причиной его развития.
Осложнения мальабсорбции
Основные осложнения синдрома мальабсорбции связаны с недостатком питательных веществ, поступающих в кровь: анемия (железодефицитная и витаминзависимая мегалобластная), нарушения фертильности, нейровегетативные расстройства, дистрофия, полиорганные патологии, связанные с полигиповитаминозом и недостаточностью микроэлементов.
Диагностика
 При синдроме мальабсорбции основные признаки выявляются путем лабораторного исследования крови, кала, мочи. В общем анализе крови могут отмечаться признаки анемии (железодефицитной и В12-дефицитной), недостаточность витамина К влияет на протромбиновое время (происходит удлинение). При биохимическом анализе отмечают уровень альбуминов в крови, кальций и щелочную фосфатазу. Проводится исследование количества витаминов.
При синдроме мальабсорбции основные признаки выявляются путем лабораторного исследования крови, кала, мочи. В общем анализе крови могут отмечаться признаки анемии (железодефицитной и В12-дефицитной), недостаточность витамина К влияет на протромбиновое время (происходит удлинение). При биохимическом анализе отмечают уровень альбуминов в крови, кальций и щелочную фосфатазу. Проводится исследование количества витаминов.
Исследование кала показывает увеличение его суточного объема (при голодании – уменьшение). Копрограмма выявляет присутствие в кале мышечных волокон и крахмала. При некоторых ферментных недостаточностях может изменяться рН кала. При подозрении на нарушения всасывания жирных кислот проводят тест на стеаторею.
Перед началом сбора кала для исследования необходимо, чтобы пациент употреблял около 100 грамм жира в сутки на протяжении нескольких дней. Затем собирают суточный кал и определяют количество жира в нем. В норме его не должно быть более чем 7 грамм. Если содержание жиров в кале превышает это значение, можно подозревать мальабсорбцию. При количестве жира более 14 грамм вероятны функциональные нарушения в работе поджелудочной железы. В случае тяжелой степени мальабсорбции и при целиакии с калом выводится половина и более поступивших с пищей жиров.
Функциональные тесты для выявления нарушений абсорбции в тонком кишечнике – D-ксилозный тест и тест Шиллинга (оценка всасывания В12). В качестве дополнительной диагностической меры проводят бактериологическое исследование кала. При рентгенологическом исследовании можно выявить признаки заболевания тонкого кишечника: слепые петли, в некоторых петлях могут образовываться горизонтальные уровни жидкости или газа, видны межкишечные анастомозы, дивертикулы, стриктуры, изъязвления.
При проведении УЗИ брюшной полости, МСКТ и магнитно-резонансной томографии визуализируются органы брюшной полости и диагностируются их патологии, которые могут быть первопричиной развившегося синдрома мальабсорбции. Эндоскопия тонкого кишечника выявляет болезнь Уиппла, амилоидоз и лимфоангиоэктазию кишечника, позволяет произвести забор материала для гистологического исследования, аспирировать содержимое кишечника для бактериологического исследования (на предмет избыточного обсеменения тонкого кишечника микроорганизмами и присутствия патологической флоры).
В качестве дополнительных диагностических мер оценивают состояние внешней секреции поджелудочной железы (секретин-церулеиновый, бентриаминовый, ЛУНД и ПАБК тесты, определение уровня иммунореактивного трипсина); выявляют синдром избыточного бактериального роста (дыхательный водородный и углекислый тесты); диагностируют недостаточность лактазы (лактозная проба).
Лечение мальабсорбции
В терапии синдрома мальабсорбции первоочередной задачей является лечение заболевания, послужившего причиной к развитию данного состояния.
В зависимости от степени тяжести и выраженности клинических симптомов гастроэнтеролог назначает пациенту специальную диету, парентерально вводятся витамины и микроэлементы, электролитные и белковые смеси. Дисбактериоз корректируют с помощью про- и эубиотиков, проводят регидратацию (восстановление утраченной организмом жидкости). Если основное заболевание требует оперативного вмешательства, то больным проводят хирургическое лечение по поводу основной патологии. Операции часто назначают больным, страдающим болезнью Крона, лимфангиэктазией кишечника, болезнью Гиршпрунга, а также тяжелыми осложнениями воспалительных заболеваний кишечника.
Профилактика
Профилактические меры против развития синдрома мальабсорбции должны быть в первую очередь направлены на профилактику заболеваний, способствующих его возникновению – нарушений работы органов пищеварительного тракта, воспалений кишечника, поджелудочной железы, печени, эндокринных расстройств. При врожденных дефектах ферментативной системы профилактическими мерами будут своевременное выявление той или иной ферментной недостаточности и ее медикаментозная коррекция.
Прогноз
Иногда в легких случаях синдром мальабсорбции корректируется с помощью диеты. В остальных случаях прогноз при этом заболевании напрямую зависит от течения основной патологии, выраженности нарушений всасывания и недостаточности поступления веществ в кровь.
Если основной фактор, вызвавший возникновение этого синдрома, устранен, коррекция последствий продолжительной дистрофии может потребовать длительного времени. Прогрессирование мальабсорбции грозит развитием терминальных состояний и может вести к летальному исходу.
Источник
Синдром недостаточности кишечного всасывания – симптомокомплекс, который характеризуется расстройством всасывания в тонкой кишке одного или нескольких питательных веществ и нарушением обменных процессов. В основе развития этого синдрома лежат не только морфологические изменения слизистой оболочки тонкой кишки, но и нарушения ферментных систем, двигательной функции кишечника, а также расстройство специфических транспортных механизмов и кишечный дисбактериоз.
Выделяют первичный (наследственно обусловленный) и вторичный (приобретенный) синдром нарушенного всасывания. Первичный синдром развивается при наследственных изменениях строения слизистой оболочки тонкой кишки и генетически обусловленной ферментопатии. В эту группу входит относительно редко встречающееся врожденное расстройство всасывания в тонкой кишке, обусловленное дефицитом в слизистой оболочке тонкой кишки специфических ферментов – переносчиков. При этом нарушается всасывание моносахаридов и аминокислот (например, триптофана). Из первичных нарушений всасывания у взрослых чаще встречается непереносимость дисахаридов. Вторичный синдром недостаточности всасывания связан с приобретенными повреждениями структуры слизистой оболочки тонкой кишки, возникающими при тех или иных ее заболеваниях, а также болезнях других органов брюшной полости с вовлечением в патологический процесс тонкой кишки. Среди заболеваний тонкой кишки, характеризующихся расстройством процесса кишечной абсорбции, выделяют хронический энтерит, глютеновую энтеропатию, болезнь Крона, болезнь Уиппла, экссудативную энтеропатию, дивертикулез с дивертикулитом, опухоли тонкой кишки, а также обширную (более 1 м) резекцию. Синдром недостаточности всасывания может усугубиться при сопутствующих заболеваниях гепатобилпарной системы, поджелудочной железы с нарушением ее внешнесекреторной функции. Его наблюдают при заболеваниях, протекающих с вовлечением в патологический процесс тонкой кишки, в частности при амилоидозе, склеродермии, агаммаглобулинемии, абеталипопротеинемии, лимфоме, сердечной недостаточности, расстройствах артериомезентериального кровообращения, тиротоксикозе и гипопитуитаризме.
Всасывание страдает также при отравлениях, кровопотерях, авитаминозе, лучевом повреждении. Установлено, что тонкая кишка очень чувствительна к действию ионизирующего излучения, при котором возникают нарушения нейрогуморальной регуляции и цитохимические и морфологические изменения слизистой оболочки. Появляются дистрофия и укорочение ворсинок, нарушение ультраструктуры эпителия и его слущивание. Уменьшаются и деформируются микроворсинки, снижается их общее количество, повреждается структура митохондрия. Вследствие этих изменений нарушается процесс всасывания при облучении, особенно его пристеночная фаза.
Возникновение синдрома недостаточности всасывания при острых и подострых состояниях связано прежде всего с расстройством кишечного переваривания пищевых веществ и ускоренным пассажем содержимого по кишечнику. При хронических состояниях расстройство процесса всасывания в кишечнике обусловлено дистрофическими, атрофическими и склеротическими изменениями эпителия и собственного слоя слизистой оболочки тонкой кишки. При этом укорачиваются и уплощаются ворсины и крипты, уменьшается число микроворсинок, в стенке кишки разрастается фиброзная ткань, нарушается крово- и лимфообращение. Уменьшение общей всасывательной поверхности и всасывательной способности приводит к расстройству процессов кишечного всасывания. Вследствие этого в организм в недостаточном количестве поступают продукты гидролиза белков, жиров, углеводов, а также минеральных солей и витаминов. Нарушаются обменные процессы. Развивается картина, напоминающая алиментарную дистрофию.
Следовательно, заболевания тонкой кишки, при которых изменяются процессы всасывания, являются частой причиной недостаточного питания. Вместе с тем следует отметить высокую чувствительность тонкой кишки к белково-энергетической недостаточности питания в связи с ежедневными специфическими потерями питательных веществ из-за обновления кишечного эпителия, период которого составляет 2-3 дня. Создается порочный круг. Патологический процесс в тонкой кишке, возникающий при белковой недостаточности, напоминает таковой при заболеваниях кишечника и характеризуется истончением слизистой оболочки, потерей дисахаридаз «щеточной» каймы, нарушением всасывания моно- и дисахаридов, уменьшением переваривания и всасывания белков, увеличением времени транспорта содержимого по кишке, заселением верхних отделов тонкой кишки бактериями.
Вследствие повреждения структуры слизистой оболочки тонкой кишки изменяется ее пассивная проницаемость, благодаря чему крупные макромолекулы могут проникать в субэпителиальные ткани, повышается вероятность функционального повреждения межклеточных связей. Недостаточное образование ферментов, расщепляющих белки, транспортных переносчиков конечных продуктов пищеварения через кишечную стенку приводит к дефициту аминокислот и белковому голоданию организма. Дефекты процесса гидролиза, расстройство всасывания и утилизации углеводов обусловливают дефицит моно- и дисахаридов. Нарушение процессов расщепления и всасывания липидов усиливает стеаторею. Патология слизистой оболочки наряду с дисбактериозом кишечника, пониженной секрецией панкреатической липазы и нарушением эмульгирования жиров желчными кислотами ведут к недостаточному всасыванию жиров. Расстройство всасывания жира возникает и при избыточном поступлении с пищей солей кальция и магния. На дефицит водо- и жирорастворимых витаминов, железа, микроэлементов, связанный с изменением всасывания этих веществ при заболеваниях кишечника, обращали внимание многие исследователи. Были проанализированы причины расстройства их абсорбции, влияние одних пищевых веществ на всасывание других. Так, было высказано предположение о том, что дефекты всасывания витамина B12 связаны с первичным нарушением его транспорта в подвздошной кишке или влиянием кишечного дисбактериоза, поскольку они не устраняются внутренним фактором. При нарушении всасывания никотиновой кислоты возможна белковая недостаточность. Соотношение между всасыванием и экскрецией ксилозы было снижено у 64% с дефицитом железа и нормализовалось при приеме его препаратов.
Следует подчеркнуть, что избирательная недостаточность только одного питательного вещества встречается крайне редко, чаще нарушается всасывание ряда ингредиентов, что обусловливает разнообразие клинических проявлений синдрома нарушенного всасывания.
Клиническая картина достаточно характерна: сочетание поноса с расстройством всех видов обмена веществ (белкового, жирового, углеводного, витаминного, минерального, водно-солевого). Нарастают истощение больного вплоть до кахексии, общая слабость, снижение работоспособности; иногда возникают психические расстройства, ацидоз. Частыми признаками являются полигиповитаминоз, остеопороз и даже остеомаляция, В12-фолиево-железодефицитная анемия, трофические изменения кожи, ногтей, гипопротеинемические отеки, атрофия мышц, полигландулярная недостаточность.
Кожа становится сухой, нередко местами гиперпигментированной, возникают отеки вследствие нарушения белкового и водно-электролитного обмена, подкожная клетчатка развита слабо, выпадают волосы, повышена ломкость ногтей.
Вследствие дефицита различных витаминов появляются следующие симптомы:
- при недостаточности тиамина – парестезии кожи рук и ног, боль в ногах, бессонница;
- никотиновой кислоты – глоссит, пеллагроидные изменения кожи;
- рибофлавина – хейлит, ангулярный стоматит;
- аскорбиновой кислоты – кровоточивость десен, кровоизлияния на коже;
- витамина А – расстройство сумеречного зрения;
- витамина B12, фолиевой кислоты, а также железа – анемия.
К клиническим признакам, связанным с нарушением обмена электролитов, относят тахикардию, артериальную гипотензию, жажду, сухость кожи и языка (дефицит натрия), боль и слабость в мышцах, ослабление сухожильных рефлексов, изменение сердечного ритма, чаще в виде экстрасистолии (дефицит калия), положительный симптом «мышечного валика» вследствие повышения нервно-мышечной возбудимости, ощущение онемения губ и пальцев, остеопороз, иногда остеомаляция, переломы костей, судороги мышц (дефицит кальция), снижение половой функции (дефицит марганца).
Изменения эндокринных органов клинически проявляются нарушением менструального цикла, возникновением импотенции, инсипидарного синдрома, признаков гипокортицизма.
Имеются сведения о зависимости клинической симптоматики от локализации процесса в тонкой кишке. Поражение преимущественно проксимальных ее отделов приводит к расстройству всасывания витаминов группы В, фолиевой кислоты, железа, кальция, а поражение средних ее отделов и проксимального отдела кишки – аминокислот, жирных кислот и моносахаридов. Для преимущественной локализации патологического процесса в дистальных отделах характерно расстройство абсорбции витамина B12, желчных кислот.
Современным методам диагностики нарушений всасывания при различных заболеваниях кишечника посвящено довольно много исследований.
Диагноз ставят на основании оценки клинической картины болезни, определения в сыворотке крови содержания общего белка, белковых фракций, иммуноглобулинов, общих липидов, холестерина, калия, кальция, натрия, железа. При исследовании крови, помимо анемии, выявляют гипопротеинемию, гипохолестеринемию, гипокальциемию, гипоферремию, умеренную гипогликемию. Копрологическое исследование обнаруживает стеаторею, креаторею, амилорею (выявляют внеклеточный крахмал), повышенное выделение с калом непереваренных пищевых веществ. При дисахаридазной недостаточности снижается рН кала до 5,0 и ниже, тест на сахара в кале и моче положителен. При дефиците лактазы и непереносимости вследствие этого молока иногда можно обнаружить лактозурию.
В диагностике непереносимости дисахаридов помогают пробы с нагрузкой моно- и дисахаридами (глюкозой, D-ксилозой, сахарозой, лактозой) с последующим определением их в крови, кале, моче.
В диагностике глютеновой энтеропатии прежде всего учитывают эффективность безглютеновой диеты (не содержащей продукты из пшеницы, ржи, овса, ячменя), а в диагностике экссудативной гипопротеинемической энтеропатии – суточную экскрецию белка с калом и мочой. Помогают диагностике и позволяют составить представление о степени нарушения всасывания различных продуктов кишечного гидролиза тесты на всасывание: кроме пробы с D-ксилозой, галактозой и другими сахаридами, применяют йодкалиевую пробу, исследования с нагрузкой железом, каротином. С этой целью используют также методы, основанные на применении веществ, меченных радионуклидами: альбумин, казеин, метионин, глицин, олеиновая кислота, витамин B12, фолиевая кислота и др.
Известны и другие тесты: дыхательные, основанные на определении в выдыхаемом воздухе содержания изотопа после перорального или внутривенного введения веществ, меченных 14С; еюноперфузии и др.
Синдром нарушенного всасывания патогномоничен для многих заболеваний тонкой кишки, в частности хронического энтерита средней тяжести и особенно тяжелого течения. Он наблюдался при распространенной форме болезни Крона с преимущественным поражением тонкой кишки, при болезни Уиппла, тяжелой глютеновой энтеропатии, амилоидозе кишечника, экссудативной гипопротеинемической энтеропатии и др.
Лечение первичного (наследственно обусловленного) синдрома нарушенного всасывания состоит прежде всего в назначении диеты с исключением или ограничением непереносимых продуктов и блюд, которые вызывают патологический процесс в тонкой кишке. Так, при непереносимости моно- и дисахаридов рекомендуют рацион, не содержащий их или содержащий в незначительном количестве; при непереносимости глютена (глютеновая энтеропатия) назначают безглютеновую диету (рацион с исключением продуктов и блюд из пшеницы, ржи, овса, ячменя).
При вторичном (приобретенном) синдроме нарушенной кишечной абсорбции в первую очередь следует лечить основное заболевание. В связи с недостаточной активностью ферментов мембранного пищеварения назначают коронтин (180 мг/сут), анаболические стероиды (ретаболил, неробол), ингибитор фосфодиэстеразы – эуфиллин, индуктор лизосомальных ферментов – фенобарбитал, которые стимулируют процессы мембранного гидролиза в тонкой кишк. Иногда с целью улучшения всасывания моносахаридов рекомендуют адреномиметические средства (эфедрин), бета-адреноблокаторы (индерал, обзидан, анаприлин), дезоксикортикостеронацетат. Абсорбцию моносахаридов, повышая ее при низких показателях и снижая при высоких, нормализуют ингибиторы кининов (продектин), холинолитические (атропина сульфат) и ганглиоблокирующие (бензогексоний) средства. С целью коррекции метаболических расстройств парентерально вводят белковые гидролизаты, интралипид, глюкозу, электролиты, железо, витамины.
В качестве заместительной терапии показаны панкреатические ферменты (панкреатин, мезим-форте, трифермент, панзинорм и др.), абомин в больших дозах, при необходимости – в сочетании с антацидами.
При синдроме нарушенного всасывания, обусловленного кишечным дисбактериозом, назначают антибактериальные препараты (короткие курсы антибиотиков широкого спектра действия, эубиотиков – бактрим, производных нафтиридина – невиграмон) с последующим применением таких биологических препаратов, как бифидумбактерин, колибактерин, бификол, лактобактерин. При нарушении кишечной абсорбции, связанной с расстройством функции подвздошной кишки (при терминальном илеите, резекции этого отдела тонкой кишки), показаны препараты, адсорбирующие невсосавшиеся желчные кислоты, способствуя их выделению с фекалиями (лигнин), или образующие с ними в кишечнике невсасываемые комплексы (холестирамин), что также усиливает выведение их из организма.
Среди симптоматических средств, применяемых при синдроме нарушенного всасывания, рекомендуются сердечно-сосудистые, спазмолитические, ветрогенные, вяжущие и другие препараты.
Прогноз при синдроме нарушенной кишечной абсорбции, как и при любой патологии, зависит от своевременной диагностики и раннего назначения целенаправленной терапии. С этим связана и профилактика вторичного нарушения всасывания в тонкой кишке.
Источник
