Синдром новообразований тест с ответами
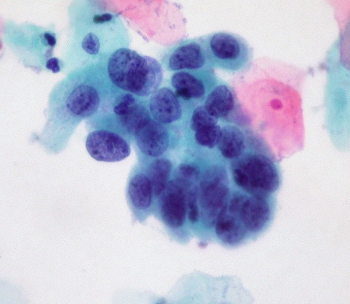

Опухолевые клетки карциномы отличаются от нормальных высоким отношением объема ядра (тёмные области) к объему всей клетки (светлые)
Итоговая государственная аттестация (ИГА)
Дисциплина/Тема: Хирургия/Синдром новообразования/Онкология
№ 1
* 1 -один правильный ответ
Признак, не характерный для злокачественной опухоли
1) прорастание в окружающие ткани и регионарные лимфоузлы
2) четкие границы опухоли, метастазы не дает
3) развитие кахексии
4) микроскопически — «атипичные» клетки
! 2
№ 2
* 1 -один правильный ответ
При запущенных злокачественных опухолях показана операция
1) радикальная
2) паллиативная
3) электрокоагуляция
4) экстренная
! 2
№ 3
* 1 -один правильный ответ
Доброкачественная опухоль
1) метастазирует в регионарные узлы
2) метастазирует в отдаленные органы
3) метастазирует в регионарные лимфоузлы и отдаленные органы
4) не метастазирует
! 4
№ 4
* 1 -один правильный ответ
Злокачественная опухоль
1) ограничена капсулой
2) не прорастает в соседние ткани
3) прорастает в соседние ткани
4) раздвигает ткани
! 3
№ 5
* 1 -один правильный ответ
Основной метод лечения злокачественных опухолей
1) химиотерапия
2) оперативное лечение
3) гормонотерапия
4) физиотерапия
! 2
№ 6
* 1 -один правильный ответ
Наибольший риск возникновения рака щитовидной железы при
1) тиреотоксическом зобе
2) диффузном зобе
3) узловом зобе
4) тиреоидите
! 3
№ 7
* 1 -один правильный ответ
Злокачественная опухоль
1) не влияет на общее состояние
2) растет медленно, имеет капсулу
3) растет быстро, разрушая окружающие ткани
4) не рецидивирует
! 3
№ 8
* 1 -один правильный ответ
Доброкачественная опухоль
1) растет медленно, не прорастает в окружающие ткани
2) рецидивирует
3) метастазирует
4) вызывает кахексию
! 1
№ 9
* 1 -один правильный ответ
При доброкачественной опухоли
1) развивается кахексия
2) развивается анемия
3) развивается интоксикация
4) состояние не изменяется
! 4
№ 10
* 1 -один правильный ответ
Больной считается неоперабельным при
1) предраке
2) I ст. рака
3) IV ст. рака
4) II ст. рака
! 3
№ 11
* 1 -один правильный ответ
Характерный признак рака прямой кишки
1) урчание в животе
2) тошнота, рвота
3) патологические выделения из прямой кишки
4) отсутствие аппетита
! 3
№ 12
* 1 -один правильный ответ
«Атипичные» клетки характерны для
1) миомы
2) фибромы
3) саркомы
4) ангиомы
! 3
№ 13
* 1 -один правильный ответ
Обязательное исследование для диагностики рака пищевода
1) ультразвуковое
2) эндоскопическое с биопсией
3) радиоизотопное
4) в зеркалах
! 2
№ 14
* 1 -один правильный ответ
При диагностике рака прямой кишки прежде всего применяют
1) колоноскопию
2) пальцевое исследование
3) ирригографию
4) ультразвуковое исследование
! 2
№ 15
* 1 -один правильный ответ
Исследование молочных желез при подозрении на рак начинают с
1) пункционной биопсии
2) дуктографии
3) маммографии
4) пальпации
! 4
№ 16
* 1 -один правильный ответ
Для выявления «холодных» и «горячих» узлов в щитовидной железе применяют
1) сцинциграфию
2) рентгенографию
3) пальпацию
4) термографию
! 1
№ 17
* 1 -один правильный ответ
Характерный признак рака молочной железы
1) боль при пальпации
2) крепитация
3) повышение температуры кожи
4) втянутый сосок
! 4
№ 18
* 1 -один правильный ответ
Злокачественная опухоль из соединительной ткани
1) фиброма
2)киста
3)саркома
4) рак
! 3
№ 19
* 1 -один правильный ответ
Доброкачественная опухоль из соединительной ткани
1) фиброма
2)киста
3)остеома
4)рак
! 1
№ 20
* 1 -один правильный ответ
Доброкачественная опухоль из мышечной ткани
1) аденома
2) миома
3) нейросаркома
4) миосаркома
! 2
№ 21
* 1 -один правильный ответ
Злокачественная опухоль из эпителиальной ткани
1) саркома
2) рак
3) гемангиома
4) нейросаркома
! 2
№ 22
* 1 -один правильный ответ
Злокачественную опухоль из нервной ткани
1) аденома
2) саркома
3) нейросаркома
4) миосаркома
! 3
№ 23
* 1 -один правильный ответ
Достоверная диагностика в онкологии обеспечивается исследованием
1) ультразвуковым
2) радиоизотопным
3) гистологическим
4) рентгенологическим
! 3
№ 24
* 1 -один правильный ответ
Характерный признак рака пищевода
1) чувство переполнения желудка
2) метеоризм
3) дисфагия
4) диарея
! 3
№ 25
* 1 -один правильный ответ
Метод, не применяемый для лечения гемангиом
1) полихимиотерапия
2) криогенная терапия
3) хирургическое лечение
4) склерозирующая терапия
! 1
№ 26
* 1 -один правильный ответ
Наиболее частая локализация лимфангиом
1) голова
2) конечности
3) подмышечная область
4) живот
! 3
Источник
Редкие опухоли у детей являются важной медицинской и социальной проблемой. Занимая значительный удельный вес в структуре заболеваемости злокачественными новообразованиями (ЗНО) у детей, редкие опухоли представляют значительные трудности при постановке диагноза и терапии.
1. В Европейском союзе болезнь рассматривается как редкая при частоте встречаемости 1 случай на
1) 1000 населения;
2) 2000 населения;+
3) 3000 населения;
4) 5000 населения.
2. В каком проценте случаев у пациентов с адренокортикальным раком в Европейских странах можно выявить генетическую предрасположенность?
1) 10%;
2) 25%;
3) 50%;+
4) 75%.
3. В рамках проекта RARECARE в Европе злокачественное новообразование рассматривается как редкое в случае, если показатель заболеваемости не превышает
1) 10 случаев на 100 тыс. населения;
2) 12 случаев на 100 тыс. населения;
3) 2 случаев на 100 тыс. населения;
4) 6 случаев на 100 тыс. населения.+
4. В структуре заболеваемости злокачественными новообразованиями взрослого населения редкие опухоли составляют
1) 12%;
2) 22%;+
3) 33%;
4) 44%.
5. Злокачественное новообразование, показатель заболеваемости которым в подростковом возрасте менее 0,2 на 100 тыс., но рассматривающееся как очень редкая опухоль консенсусом экспертов
1) лимфома Ходжкина;
2) остеосаркома;
3) рабдомиосаркома;
4) рак щитовидной железы.+
6. Какая из перечисленных ниже опухолей рассматривается как очень редкая опухоль детского возраста?
1) нефробластома;
2) острый лимфобластный лейкоз;
3) панкреатобластома;+
4) рабдомиосаркома.
7. Какой гистологический тип плевропульмональной бластомы характеризуется исключительно кистозной структурой?
1) I;+
2) II;
3) III.
8. Какой из перечисленных ниже препаратов неактивен при злокачественных рабдоидных опухолях?
1) Доксорубицин;
2) Ифосфамид;
3) Карбоплатин;
4) Цитарабин.+
9. Какой объем опухоли (в см куб.) характерен для I стадии адренокортикального рака?
1) <100;
2) <200;+
3) <300;
4) <400.
10. Какой объем опухоли (в см куб.) характерен для II стадии адренокортикального рака?
1) >100;
2) >200;+
3) >50;
4) >500.
11. Какой специфический препарат, обладающий адренолитическим действием, применяется у пациентов с диссеминированными формами адренокортикального рака у детей?
1) Динутуксимаб;
2) Кризотиниб;
3) Митотан;+
4) Сиролимус.
12. Какой цитостатический препарат применяется при лечении адренокортикального рака у детей?
1) Винкристин;
2) Доксорубицин;+
3) Метотрексат;
4) Циклофосфамид.
13. Какой эндокринный синдром наиболее часто выявляется у детей с адренокортикальным раком?
1) вирилизация;+
2) гиперальдостеронизм;
3) гиперкатехоламинемия;
4) синдром Иценко-Кушинга.
14. Мутации какого гена лежат в основе развития плевропульмональной бластомы?
1) APC;
2) DICER1;+
3) MYCN;
4) WT1.
15. Название второго описанного гена, аберрации которого приводят к развитию злокачественных рабдоидных опухолей
1) APC;
2) EWSR1;
3) FOXO1;
4) SMARCA4.+
16. Опухоль, развитие которой характерно для пациентов с герминальными мутациями гена DICER1
1) медуллобластома;
2) остеосаркома;
3) пинеобластома;+
4) саркома Юинга.
17. Отсутствие экспрессии какого белка при проведении иммуногистохимического исследования позволяет установить диагноз злокачественной рабдоидной опухоли?
1) ALK;
2) SMA;
3) SMARCB1;+
4) Десмин.
18. Пороговое значение показателя заболеваемости злокачественными новообразованиями у детей и подростков ниже которого опухоль рассматривается как очень редкая
1) 0,2 на 100 тыс.;+
2) 0,3 на 100 тыс.;
3) 0,4 на 100 тыс.;
4) 0,5 на 100 тыс..
19. При каком генетическом синдроме встречается перестройка гена ТР53?
1) нейрофиброматоз;
2) синдром Костелло;
3) синдром Ли-Фраумени;+
4) синдром Нунан.
20. При каком синдроме предрасположенности к опухолям описано повышение риска развития адренокортикального рака у детей?
1) DICER1-синдром;
2) WAGR-синдром;
3) аденоматозный полипоз кишечника;
4) синдром Ли-Фраумени.+
21. Рекомендуемый интервал между курсами полихимиотерапии у пациентов со злокачественными рабдоидными опухолями
1) 10 дней;
2) 14 дней;+
3) 21 день;
4) 28 дней.
22. Средний показатель заболеваемости злокачественными новообразованиями детского населения в возрасте 0-14 лет
1) 13-15 на 100 тыс. детского населения;+
2) 17-19 на 100 тыс. детского населения;
3) 20-22 на 100 тыс. детского населения;
4) 9-10 на 100 тыс. детского населения.
23. Страна, в которой описаны наибольшие показатели заболеваемости детского населения адренокортикальным раком
1) Бразилия;+
2) Германия;
3) Россия;
4) Уругвай.
24. Удельный вес очень редких опухолей в структуре заболеваемости злокачественными новообразованиями детей в возрасте 0-14 лет
1) 11%;+
2) 15%;
3) 20%;
4) 25%.
25. Укажите медиану возраста постановки диагноза адренокортикального рака у детей
1) 1-2 года;
2) 3-4 года;+
3) 5-6 лет;
4) 7-8 лет.
26. Укажите название гена, биаллельная инактивация которого приводит к развитию злокачественных рабдоидных опухолей
1) DICER1;
2) EWSR1;
3) SMARCB1;+
4) WT1.
27. Централизованный пересмотр гистологических препаратов у пациентов с предполагаемым диагнозом плевропульмональная бластома может привести к изменению диагноза в следующем проценте случаев
1) 10%;
2) 20%;+
3) 40%;
4) 50%.
28. Цитостатический препарат, который используется в лечении плевропульмональной бластомы независимо от гистологического типа опухоли
1) 6-меркаптопурин;
2) Винбластин;
3) Винкристин;+
4) Винорельбин.
29. Что из нижеперечисленного не рассматривается как фактор, затрудняющий лечение детей с очень редкими опухолями?
1) наличие клинических исследований;+
2) нехватка эпидемиологических данных;
3) ошибки морфологической диагностики;
4) поздняя диагностика.
30. Что из нижеперечисленного не рассматривается как фактор, способствующий оптимизации терапии очень редких опухолей у детей?
1) индивидуализированный план ведения;+
2) разработка стандартов диагностики;
3) создание биобанка образцов тканей;
4) централизованный референс гистологических препаратов.
Источник
1. Для рака носоглотки характерно:
- 1. Стойкая головная боль
- 2. Длительный насморк
- 3. Снижение слуха
- 4. Все перечисленное
- 5. Перечисленные симптомы не характерны
2. Базалиома относится к:
- 1. доброкачественным опухолям
- 2. злокачественным опухолям
- 3. предраковым заболеваниям
- 4. дистрофическим процессам
3. Наиболее опасна ультрафиолетовая инсоляция для малигнизации заболевания:
- 1. Экзема
- 2. Фотодерматит
- 3. Пигментная ксеродерма
- 4. Витилиго
4. Генерализованная лимфаденопатия встречается как один из симптомов болезни при следующих заболеваниях:
- 1. Системная красная волчанка
- 2. ВИЧ
- 3. Брюшной тиф
- 4. Туберкулез
- 5. При всех перечисленных заболеваниях
5. Дифференциальная диагностика лимфаденопатий опухолевого и реактивного генеза основывается на:
- 1. Цитологическом исследовании пункционной биопсии увеличенного лимфатического узла
- 2. Гистологическом исследовании биоптата увеличенного лимфатического узла
- 3. Иммунофенотипировании исследуемого материала
- 4. На основании всего перечисленного
6. Характерными симптомами интоксикации при лимфогранулематозе являются:
- 1. Немотивированное повышение температурытела выше 38°
- 2. Похудание более чем на 10% от исходного веса за последние 6 месяцев
- 3. Профузная ночная потливость
- 4. Все перечисленное
7. Основным путем метастазирования при лимфогранулематозе является:
- 1. Лимфогенный
- 2. Гематогенный
- 3. Смешанный
- 4. Все перечисленное
8. Особенностями herpes zoster у больных со злокачественными опухолями являются:
- 1. Склонность к ранней диссеминации
- 2. Тенденция к слиянию первичных элементов с вторичным инфицированием
- 3. Атипическая локализация (по ходу межреберных промежутков)
- 4. Правильно все перечисленное
9. Высокая эффективность химиотерапии наблюдается при следующих неоплазиях:
- 1. Рак молочной железы
- 2. Рак яичников
- 3. Рак щитовидной железы
- 4. Рак поджелудочной железы
- 5. Правильно А и Б
10. Основными токсическими проявлениями химиотерапии являются:
- 1. Миелосупрессия
- 2. Иммуносупрессия
- 3. Кардиотоксичность
- 4. Нефротоксичность
- 5. Все перечисленное
11. Наиболее частыми отдаленными последствиями химиотерапии у детей являются:
- 1. Задержка роста
- 2. Эндокринныерасстройства
- 3. Развитие вторых опухолей
- 4. Все перечисленное
12. К предраковым заболеваниям толстой кишки относятся:
- 1. Семейный полипоз
- 2. Неспецифический язвенный колит
- 3. Ворсинчатая аденома
- 4. Все ответы верны
13. Интермиттирующий характер гематурии более характерен для рака:
- 1. Почки
- 2. Мочевого пузыря
- 3. Мочеточника
- 4. Предстательной железы
14. При жалобах больного на “охриплость” следует проявлять онкологическую настороженность относительно:
- 1. Рака гортани
- 2. Рака щитовидной железы
- 3. Хемодектомы блуждающего нерва
- 4. Все ответы верны
15. При выявлении увеличенных лимфатических узлов в верхней трети шеи можно заподозрить:
- 1. Лимфогранулематоз
- 2. Метастазы рака щитовидной железы
- 3. Метастазы рака гортани
- 4. Все ответы верны
16. В группу риска, относительно возникновения меланомы кожи, следует относить пациента:
- 1. Белой расы, проживающего в регионах с повышенной солнечной инсоляцией
- 2. Получавшего (в анамнезе) гормонотерапию
- 3. Белокурого, голубоглазого
- 4. Все ответы верны
17. К этиологическим моментам возникновения рака щитовидной железы следует относить:
- 1. Узловой эутиреоидный зоб как облигатный предрак
- 2. Аденома и аденоматоз щитовидной железы
- 3. Стимуляция ткани щитовидной железы повышенным уровнем ТТГ и ионизирующим излучением
- 4. Все ответы верны
18. Для ракового пульмонита при раке легкого характерны следующие клинико-рентгенологические признаки:
- 1. Легко излечивается
- 2. Легко рецидивирует
- 3. Локализуется строго в зоне вентиляции пораженного бронха
- 4. Все перечисленное
19. Риск возникновения рака легкого по мере увеличения возраста обследуемых пациентов значительно возрастает:
- 1. У мужчин
- 2. У женщин
- 3. У мужчин и у женщин
- 4. Риск возникновения рака легкого не связан с возрастом
20. Эпизодические приступы дисфагии могут иметь место у больных:
- 1. Кардиоспазмом
- 2. Раком пищевода
- 3. Раком кардиального отдела пищевода
- 4. У всех вышеперечисленных групп
21. Атипичные клинические проявления рака пищевода могут быть представлены следующими синдромами:
- 1. Ларинго-трахеальным
- 2. Плевро-пульмональным
- 3. Стенокардитическим
- 4. Невралгическим
- 5. Всеми вышеперечисленными
22. К предраковым заболеваниям пищевода относятся:
- 1. Атрофический эзофагит
- 2. Эрозивный и эрозивно-язвенный эзофагит
- 3. Врожденный диорогенный пищевод (пищевод Баретта)
- 4. Лейкоплакия
- 5. Все перечисленные
23. Чаще малигнизируются язвы, расположенные:
- 1. В пилоричексом отделе желудка
- 2. На малой кривизне желудка
- 3. На большой кривизне желудка
- 4. В кардиальном отделе желудка
24. Какими морфологическими признаками характеризуется предраковое состояние слизистой оболочки желудка:
- 1. Наличием атипичных клеток
- 2. Тяжелой степенью дисплазии эпителиальных клеток
- 3. Наличием морфологических признаков хронического воспаления
- 4. Наличием кишечной метаплазии очагового характера
25. Для включения пациента в группу повышенного риска развития рака желудка необходимо наличие:
- 1. Клинически доказанных фоновых заболеваний
- 2. Атипических клеток при морфологическом исследовании слизистой желудка
- 3. Сочетание фоновых патологических процессов в желудке с тяжелой степенью дисплазии эпителиальных клеток
- 4. Сочетание фоновых патологических процессов в желудке с легкой и средней степенью дисплазии эпителиальных клеток
26. Рак поджелудочной железы наиболее часто возникает:
- 1. В головке железы
- 2. В теле железы
- 3. В хвосте железы
- 4. Одинаково часто во всех отделах органа
27. Клиническое проявление забрюшинных опухолей в основном зависит от:
- 1. Локализации и размеров опухоли
- 2. Локализации и морфологического строения опухоли
- 3. Размеров и морфологического строения опухоли
- 4. Морфологического строения опухоли
28. У больного 30 лет после перенесенной болезни Боткина развилась двусторонняя диффузная гинекомастия. Ему следует назначить:
- 1. Гормонотерапию эстрогенами
- 2. Гормонотерапию андрогенами
- 3. Гормонотерапию кортикостероидами
- 4. Препараты, улучшающие функции печени
- 5. Йодсодержащие препараты
29. Факторами риска развития диффузно фиброзно-кистозной мастопатии является:
- 1. Хронического аднексита
- 2. Хронического гепатита
- 3. Заболевания щитовидной железы
- 4. Все ответы правильные
30. Основным методом лечения доброкачественных опухолей является:
- 1. Хирургический
- 2. Лучевой
- 3. Гормональный
- 4. Лекарственный
31. Основным видом лечения внутрипрототковых папиллом является:
- 1. Хирургический
- 2. Лучевой
- 3. Гормональный
- 4. Лекарственный
32. Определение рецепторов стероидных гормонов необходимо для проведения:
- 1. Лучевой терапии
- 2. Гормонотерапии
- 3. Химиотерапии
- 4. Хирургического лечения молочной железы
33. Рак молочной железы может иметь следующие клинические формы:
- 1. Узловую
- 2. Диффузную
- 3. Экземоподобные изменения ареола и соска
- 4. Все ответы верные
34. Прогноз течения рака молочной железы хуже при:
- 1. Отечно-инфильтративной форме
- 2. Узловой форме І стадии
- 3. Узловой форме ІІ стадии
- 4. Болезни Педжета
35. Симптом “лимонной корки” и отек ареолы:
- 1. Увеличивает стадию заболевания и влияет на выработку плана лечения
- 2. Не увеличивает стадию заболевания
- 3. Не влияет на выработку плана лечения
- 4. Влияет на общее состояние
36. Рак молочной железы необходимо дифференцировать с:
- 1. С узловой мастопатией
- 2. С гематобластозами
- 3. С маститом
- 4. С туберкулезом
- 5. Все ответы верные
37. Для диагностики рака молочной железы наиболее достоверным методом является:
- 1. Маммография
- 2. Пункция с последующим цитологическим исследованием пунктата
- 3. Термография
- 4. Ультразвуковое исследование
38. При хориокарциноме наиболее частый вид метастазирования:
- 1. Лимфогенный
- 2. Гематогенный
- 3. По протяжению
- 4. Все ответы верные
Источник
Обеспокоенность и повышенное внимание к онкологии обусловлены устойчивой тенденцией роста заболеваемости во всем мире, которая и в обозримом будущем продолжит нарастать, что объясняется рядом субъективных и объективных причин: увеличением продолжительности жизни, экологическими, экономическими и другими факторами. В 2017 г. в России впервые выявлено почти 541 тыс. онкобольных. Злокачественные новообразования занимают второе место среди причин смертности после сердечно-сосудистых заболеваний.
В основе развития злокачественных новообразований лежат генетические факторы. Фундаментальные молекулярно-генетические исследования свидетельствует о ключевой роли повреждений нуклеиновых кислот в развитии опухолевого процесса. Наследственный опухолевый синдром подразумевает присутствие врожденного генного дефекта, который ассоциирован с практически фатальным риском возникновения новообразования в определенном органе. Эта группа заболеваний является самой частой медико-генетической патологией: если встречаемость «классических» наследственных болезней исчисляется единичными случаями среди тысяч и десятков тысяч людей, то частота носителей «раковых» мутаций как минимум на 2 порядка выше – даже неполный перечень ДНК-тестов, доступных на сегодняшний день, позволяет найти явные признаки онкологической предрасположенности у 1-2% обследуемых.
Большое значение в структуре оказания медицинской помощи онкологическим больным имеет медико-генетическое консультирование пациентов с наследственными формами рака. Итогом проведения медико-генетического консультирования должна быть разработка для пациента и членов его семьи индивидуальных рекомендаций по профилактике, ранней диагностике и лечению различных категорий наследственного рака. Для адекватного проведения медико-генетического консультирования врачу необходимо понимание этиопатогенеза и знание основных форм наследственных опухолевых синдромов.
1. C предрасположенностью к колоректальному раку связаны синдромы
1) Ангельмана;
2) Линча;+
3) Марфана;
4) Пейтца-Егерса.+
2. Алгоритм диагностики синдрома Линча включает в себя
1) исследование генов репарации неспаренных нуклеотидов в крови;+
2) исследование микросателлитной нестабильности в опухоли;+
3) поиск мутации в гене BRAF в крови;
4) поиск мутации в гене BRAF в опухоли.+
3. В лабораторной диагностике синдрома Линча используют методы
1) иммуногистохимии;+
2) кариотипирования;
3) флуоресцентной гибридизации in situ (FISH);
4) фрагментного анализа ДНК.+
4. В состав комплекса репарации неспаренных нуклеотидов входят белки
1) BRAF, KRAS;
2) BRCA1, BRCA2;
3) MLH1, PMS2;+
4) MSH2, MSH6.+
5. Врожденная мутация в гене MLH1 приводит к развитию синдрома
1) Коудена;
2) Линча;+
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
6. Врожденная мутация в гене MSH2 приводит к развитию синдрома
1) Коудена;
2) Линча;+
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
7. Врожденная мутация в гене MSH6 приводит к развитию синдрома
1) Коудена;
2) Линча;+
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
8. Врожденная мутация в гене PMS1 приводит к развитию синдрома
1) Коудена;
2) Линча;+
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
9. Врожденная мутация в гене PMS2 приводит к развитию синдрома
1) Коудена;
2) Линча;+
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
10. Врожденная мутация в гене PTEN приводит к развитию синдрома
1) Коудена;+
2) Линча;
3) Пейтца-Егерса;
4) Хиппеля-Линдау.
11. Врожденная мутация в гене STK11 приводит к развитию синдрома
1) Коудена;
2) Линча;
3) Пейтца-Егерса;+
4) Хиппеля-Линдау.
12. Высокий уровень микросателлитной нестабильности опухоли (MSI-H) характерен для
1) семейного аденоматоза толстой кишки;
2) синдрома Линча;+
3) синдрома Пейтца-Егерса;
4) ювенильного полипоза.
13. Гены, продукты которых сдерживают деление клетки, называются
1) канцерогенами;
2) протоонкогенами;
3) супрессорами опухолевого роста;+
4) химерными генами.
14. Двухударная модель канцерогенеза описывает
1) активацию протоонкогенов;
2) возникновение опухоли травмированного органа;
3) инактивацию генов супрессоров опухолевого роста;+
4) механизм возникновения однородительской изодисомии.
15. Для семейного рака желудка наиболее характерны наследственные мутации в гене
1) кадгерина;+
2) коллагена;
3) ламинина;
4) меланина.
16. Для синдрома Пейтца-Егерса характерны
1) 3 и более гамартомных полипа в тонкой кишке;+
2) пигментация кожи и слизистых оболочек;+
3) семейная история синдрома Пейтца-Егерса;+
4) семейный аденоматоз толстой кишки.
17. К гамартомным полипозным синдромам относится
1) cиндром Коудена;+
2) cиндром Пейтца–Егерса;+
3) семейный аденоматоз толстой кишки;
4) ювенильный полипоз.+
18. К наследственным синдромам рака толстого кишечника относится
1) аденоматозные синдромы;+
2) гамартомные синдромы;+
3) синдром Гиршпрунга;
4) синдром Линча.+
19. Количество экзонов в гене BRCA1
1) 1;
2) 2;
3) 24;+
4) 81.
20. Количество экзонов в гене BRCA2
1) 1;
2) 2;
3) 27;+
4) 82.
21. Материалы, пригодные для определения мутации в генах BRCA1/2 — это
1) биопсийный материал;+
2) образец опухоли;+
3) операционный материал;+
4) эритроцитарная масса.
22. Микросателлитная нестабильность при синдроме Линча обусловлена дефектами белков
1) межклеточных контактов;
2) системы репарации двунитевых разрывов ДНК;
3) системы репарации неспаренных оснований ДНК;+
4) экстрацеллюлярного матрикса.
23. Микросателлитную нестабильность в образце опухоли толстой кишки определяют методом
1) колоноскопии;
2) компьютерной томографии;
3) магнитно-резонансной томографии;
4) фрагментного анализа ДНК.+
24. Мутация в гене APC от больного родителя передается ребенку с вероятностью
1) 25%;
2) 50%;+
3) девочке — 50%, мальчику — 25%;
4) мальчику — 50%, девочке — 25%.
25. Наиболее распространённый тип крупных перестроек генов BRCA1 и BRCA2 — это
1) амплификации;
2) делеции;+
3) дупликации;
4) трипликации.
26. Наиболее редкий тип мутаций в гене BRCA1 в европейских популяциях – это мутация
1) миссенс;+
2) нонсенс;
3) сдвига рамки считывания;
4) сплайсинга.
27. Наиболее частый тип мутаций в гене BRCA1 в европейских популяциях – это мутация
1) миссенс;
2) нонсенс;
3) сдвига рамки считывания;+
4) сплайсинга.
28. Наследственные опухолевые синдромы обусловлены
1) изменением числа или структуры хромосом;
2) неблагоприятной экологической обстановкой;
3) неменделевским наследованием генетического дефекта;
4) передачей в семье предрасположенности к определенному виду рака.+
29. Пигментация слизистых оболочек является характерным признаком синдрома
1) Коудена;
2) Пейтца–Егерса;+
3) семейного аденоматоза толстой кишки;
4) ювенильного полипоза.
30. При обнаружении микросателлитной нестабильности в опухоли пациента целесообразно исследование генов
1) BRAF;+
2) BRCA1;
3) MLH1;+
4) MSH2.+
31. Причина синдрома Линча — наследственные мутации
1) межклеточных контактов;
2) системы репарации двунитевых разрывов ДНК;
3) системы репарации неспаренных оснований ДНК;+
4) экстрацеллюлярного матрикса.
32. Причина синдрома Линча — наследственные мутации генов
1) BRCA1, BRCA2;
2) MLH1, MSH2, MSH6, PMS2;+
3) NBN, RAD51D, RAD50;
4) NF1, NF2, TSC1, TSC2.
33. Риск развития рака при семейном аденоматозе толстой кишки составляет
1) 100%;+
2) 25%;
3) 5%;
4) 50%.
34. Свидетельством ключевой роли повреждения нуклеиновых кислот в развитии опухолей является
1) независимость опухоли от внешних факторов роста;
2) прорастание опухоли кровеносными сосудами;
3) способность опухоли к метастазированию;
4) существование наследственных форм рака.+
35. Семейный рак молочной железы ассоциирован с наследственными мутациями
1) в генах репарации ДНК;+
2) в генах ферментов посттрансляционной модификации гистонов;
3) в гомеозисных (гомеобоксных) генах;
4) в протоонкогенах.
36. Синдром Коудена обусловлен мутацией в гене
1) APC;
2) BRCA1;
3) PTEN;+
4) STK11.
37. Синдром Линча характеризуется
1) высоким уровнем микросателлитной нестабильности опухоли (MSI-H);+
2) наличием герминальной мутации в гене APC;
3) наличием соматической мутации гена BRAF;
4) низким уровнем микросателлитной нестабильности опухоли (MSI-L).
38. Синдром Пейтца-Егерса проявляется
1) аденоматозным полипозом;
2) гамартомным полипозом;+
3) неполипозным колоректальным раком;
4) типичной пигментацией слизистых.+
39. Синдром Пейтца–Егерса обусловлен мутацией в гене
1) APC;
2) BRCA1;
3) PTEN;
4) STK11.+
40. Тип наследования синдрома Коудена
1) Х-сцепленный доминантный;
2) Х-сцепленный рецессивный;
3) аутосомно-доминантный;+
4) аутосомно-рецессивный.
41. Тип наследования синдрома Пейтца–Егерса
1) Х-сцепленный доминантный;
2) Х-сцепленный рецессивный;
3) аутосомно-доминантный;+
4) аутосомно-рецессивный.
42. Тип наследования ювенильного полипоза
1) Х-сцепленный доминантный;
2) Х-сцепленный рецессивный;
3) аутосомно-доминантный;+
4) аутосомно-рецессивный.
43. Частота встречаемости пациентов с синдромом Коудена среди европейцев составляет
1) 1 на 1000 человек;
2) 1 на 10000 человек;
3) 1 на 1000000 человек;+
4) 1 на 200 человек.
44. Частота встречаемости пациентов с синдромом Пейтца-Егерса среди европейцев составляет
1) 1 на 100-200 человек;
2) 1 на 500-1000 человек;
3) 1 на 5000-10000 человек;
4) 1 на 50000-200000 человек.+
45. Эпителиально-мезенхимальный переход – это механизм
1) борьбы с опухолью;
2) васкуляризации опухоли;
3) иннервации опухоли;
4) метастазирования опухоли.+
Источник
