Синдром обкрадывания при приеме лекарств

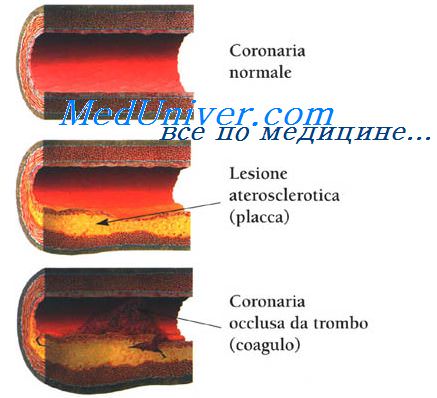
Феномен межкоронарного обкрадывания. Причины повышения потребления кислорода миокардом.Феномен межкоронарного обкрадывания характеризуется следующими признаками В период ФН большая часть крови идет «туда, где легче», т е вне зон сужений коронарных артерий, и кровоток в пораженных (стенозом или спазмом) артериях снижается. Развивается феномен межкоронарного «обкрадывания». У больных Ст при ФН происходит (в результате вазодилатации) усиление кровотока в непораженных коронарных артериях, что сопровождается снижением его в пораженной зоне и развитием ишемии миокарда дистальнее участков стеноза. Дипиридамол в больших дозах может усиливать проявления этого феномена (ИБС дипиридамолом не лечат, но используют его для улучшения МЦК). Менее значимые причины развития приступа стенокардии гипотония, ХСН, укорочение диастолы при тахиаритмии, гемодинамически неэффективная брадикардия Причины, повышающие потребление кислорода миокардом: активация САС (повышенный выброс норадреналина из окончаний адренергических нервов) в ответ на психоэмоциональный или физический стресс (например, умственный стресс или гнев могут заметно повысить адренергический тонус и АД, снизить вагальную активность), избыточные метаболические потребности, вызванные тахикардией любого генеза, тиреотоксикозом или инфекцией с высокой лихорадкой, холодный воздух – за счет повышения периферического сопротивления сосудов увеличивается нагрузка на миокард, необходимая для поддержания адекватной перфузии, нарушения рецепторного и регуляторного аппарата сердца. Причины, интенсифицирующие работу миокарда: нарушение регуляторного аппарата сердца, аритмии, АГ, высокое конечно-диастолическое давление (КДД) в ЛЖ, выраженная ГЛЖ (аортальный стеноз), дилатация ЛЖ, повышение напряжения его стенки
Причины, снижающие поступление кислорода: анемия (сердце усиливает сокращения, чтобы компенсировать снижения ОЦК, обычно изменения интервала ST—T возникают при уменьшении концентрации гемоглобина (Нb) до 70 г/л и ниже), аортальный стеноз или недостаточность, нарушение функции Нb, гипоксемия (пневмония, хроническая обструктивная болезнь легких — ХОБЛ, синдром ночного апноэ), легочная гипертензия (ЛГ) и интерстициальный легочный фиброз В результате комбинации всех этих факторов формируется ишемия миокарда, которая клинически проявляется стабильной стенокардии или нестабильной стенокардии. НСт входит в понятие острый коронарный синдром (ОКС) Это не диагноз, а первичная оценка ситуации при встрече с больным, когда имеется группа симптомов, позволяющих подозревать ИМ или НСт или ВСС Патофизиология острого коронарного синдрома охватывает сложный процесс — разрыв бляшки, активация и агрегация тромбоцитов в зоне повреждения, приводящие к развитию тромбоза, дисфункции эндотелия и спазму коронарной артерии. Разрыв атеросклеротической бляшки, богатой липидами, — общий начальный признак нестабильной стенокардии, ИМ с повышением интервала ST и без такового Разрыв бляшки приводит к откладыванию в этом месте тромбоцитов, а затем инициируется каскад свертывания и формирование тромба. К факторам, обусловливающим нестабильность бляшки, относят активацию лимфоцитов и макрофагов, усиление воспаления. Определенную роль играет инфицирование хламидией (пневмонии). Разрыв бляшки обусловливает появление клинических симптомов, но не всегда ведет к развитию ИМ Образование тромба первоначально связано с контактом циркулирующих тромбоцитов с содержимым бляшки, что приводит к адгезии и агрегации тромбоцитов и в итоге—к образованию тромба. Активация тромбоцитов стимулирует изменение конформации гликопротеинового рецептора IIb/IIIa на их поверхности, что способствует дальнейшей активации и агрегации тромбоцитов. Эффектом этого будет значительный рост образования тромбина, вызывающего дальнейшее увеличение и стабилизацию тромба. – Также рекомендуем “Изменения коронарных артерий при стенокардии. Вторичные причины стенокардии напряжения.” Оглавление темы “Ишемическая болезнь сердца. Внезапная смерть. Стенокардия.”: |
Источник
Страница 2 из 4
Некоторые лекарственные средства могут вызвать
синдром обкрадывания
, суть которого состоит в том, что лекарственных средств, улучшая (или усиливая) функцию отдельного органа или его участка, нарушает тем самым функционирование сопряжённых отделов. Так, сильные вазодилататоры увеличивают объёмный кровоток в участках, где хорошо функционирует сосудистая система, что приводит к оттоку крови от регионов, где сосуды склерозированы и не реагируют на вазодилатацию, что клинически проявляется ишемическим синдромом.
Развитие нежелательного фармакологического действия лекарственных средств может быть обусловлено также абсолютным или относительным повышением концентрации лекарственных средств в плазме крови, а также врождённым или приобретённым изменением тканевой чувствительности к нему.
Абсолютное повышение концентрации лекарственных средств в плазме крови может быть связано с приёмом неадекватной дозы или нарушением фармакокинетики лекарственных средств (замедление биотрансформации или снижение почечной экскреции), например, при нарушении функций печени и почек или взаимодействии с другими лекарственных средств.
Относительное увеличение концентрации может отмечаться при повышении содержания свободной фракции лекарственных средств на фоне неизменённого общего уровня его в плазме крови.
Повышение чувствительности к препарату — идиосинкразия — может быть врождённой (генетически детерминированной) или приобретённой (следствие перенесённых или имеющихся заболеваний). Одна из основных причин идиосинкразии — отсутствие или понижение активности некоторых ферментов в организме больного. Например, гемолиз эритроцитов при приёме некоторых противомалярийных препаратов, салицилатов, сульфаниламидов и нитрофуранов чаще всего обусловлен дефицитом глюкозо-6-фосфатдегидрогеназы.
Токсические проявления часто развиваются при назначении лекарственных средств с малым терапевтическим диапазоном, особенно при способности к кумуляции и необходимости длительного приёма (например, противоаритмических, противосудорожных препаратов).
Токсические эффекты лекарственных средств, не метаболизируемых в организме и выводимых почками в неизменённом виде (например, строфантина, коргликона), могут развиться при заболеваниях почек.
В тех случаях, когда назначаемые лекарственных средств метаболизируются в печени (например, противоаритмические средства), их концентрации в плазме крови зависят от функционального состояния печени.
Токсическое действие тем выраженнее и длительнее, чем стабильнее связь лекарственных средств с рецепторами. В этом отношении наиболее прочны ковалентная и ионная связи, наличие которых нередко обусловливает необратимость связывания.
Проявления токсического эффекта лекарственных средств — нейро-, нефро-, гепато- и ототоксичность, угнетение кроветворения и др. Многие лекарственных средств обладают специфической токсичностью. В связи с этим выделяют лекарственных средств с преимущественной гепато-, гемато-, нефро-, нейротоксичностью и т.д. Так, например, аминогликозиды, дизопирамид, ртутные диуретики, метоксифлуран могут вызвать острую почечную недостаточность (ОПН); при избыточном образовании окисленных метаболитов новокаинамида и апрессина, например, у лиц с медленным типом ацетилирования или при индукции микросомального окисления возможно развитие псевдоволчаночного нефрита;
при длительном приёме фенацетина, бутадиона, тиазидных диуретиков, фенилина в почках возникает интерстициальный воспалительный процесс.
Отмечая общие принципы токсического действия, необходимо указать на определённую специфику их развития при поражении жизненно важных органов. Так, при повреждении мембран гепатоцитов образуется избыточное количество свободных радикалов, обладающих высокой реакционной способностью и инициирующих цепную реакцию с образованием перекисей и гидроперекисей. Взаимодействуя с рецепторами мембран, лекарственных средств способны изменить структуру мембран, что может привести к нарушению целостности клетки. Важное патогенетическое значение имеют накопление в организме пировиноградной, молочной, низкомолекулярных жирных кислот, развивающийся дефицит кофермента А (КоА), нарушение электролитного и кислотно-щелочного состояния (КЩС), снижение активности Na+,К+-АТФазы, повышение трансмембранной проницаемости.
Поражения органов пищеварения, например гастриты, энтериты, язвенные поражения слизистой оболочки, занимают одно из первых мест среди побочных эффектов лекарственных средств. Большое распространение имеют контактные поражения, наблюдающиеся при прохождении лекарственных средств по пищеварительному тракту, а также в процессе их биотрансформации в печени и слизистой оболочке кишечника. Известно, что лекарственных средств вызывают 2 основных типа поражений печени: некроз или воспалительную реакцию паренхиматозных клеток; обструктивную желтуху, сопровождающуюся воспалением жёлчных канальцев. Изониазид, например, вызывает повреждение паренхимы печени, а производные фенотиазина — холестатическую желтуху. Однако нередко эти изменения могут быть стадией одного процесса.
Мочевая система в связи с большой ролью в выведении лекарственных средств из организма также часто подвержена их побочным действиям. В интерстиции и лимфатических пространствах почек концентрация многих лекарственных средств превышает их содержание в плазме крови. Интенсивное кровообращение и участие почек в биотрансформации лекарственных средств также создают условия для продолжительного контакта лекарственных средств или его метаболитов с тканями почек. Нередко причиной поражения нефрона бывает нарушенный иммунный ответ (замедленный тип), что приводит к денатурации белковых структур нефрона, главным образом базальной мембраны.
Ряд лекарственных средств (аминогликозиды, цефалоспорины, цитостатики) — активные ингибиторы сложных ферментных систем в почках, способные привести к тяжёлым необратимым расстройствам их функций. В некоторых случаях имеет значение отложение лекарственных средств и их метаболитов в структурах нефрона (чаще всего в базальной мембране), мезангии и интерстиции, вокруг сосудов. Отложения лекарственных средств в лоханках могут привести к лекарственной нефропатии, например “сульфаниламидной” почке. Лекарственные нефропатии наиболее часто наблюдают при использовании препаратов ртути, золота, сульфаниламидов, антибиотиков, НПВС. Клинические проявления большинства лекарственных нефропатии аналогичны таковым при некоторых заболеваниях почек. Наиболее часто нефропатии классифицируют по их преимущественной локализации в клубочках, канальцево-интерстициальных структурах.
Лекарственные поражения сердца и сосудов наиболее часто проявляются флебосклеро-зами, флебитами, васкулитами (следствие гиперреактивности соединительной ткани на вводимые лекарственных средств). Нередко сульфаниламиды, дикумарины, резерпин приводят к развитию лекарственного миокардита, перикардита. При приёме изониазида, резохина, парааминосалициловой кислоты (ПАСК) возможно развитие коронаритов, коронароспазма.
Считают, что дыхательная система более устойчива к лекарственным поражениям. При ингаляциях лекарственных средств могут отмечаться риниты, отёк гортани, трахеобронхиты.
Многие лекарственных средств могут повышать или понижать концентрацию глюкозы в плазме крови, вызывать развитие метаболического ацидоза, увеличивать количество липидов в крови, угнетать синтез белка, служить фактором, запускающим патологический процесс при наличии предрасположенности.
Лекарственные поражения кроветворных органов и периферической крови [диссеминированное внутрисосудистое свёртывание (ДВС), панцитопения, агранулоцитоз] наблюдаются в результате применения одновременно большого количества лекарственных средств. В их основе лежат механизмы конкурентного синтеза, генетические ферментные дефекты, иммунные реакции.
Лекарственные средства, например цитостатики, противогрибковые средства, могут губительно воздействовать на формирование половых клеток, вызывая хромосомные аберрации или мутации.
Лекарственные средства способны оказывать токсическое влияние на плод (эмбриотоксическое, тератогенное и фетотоксическое действие).
Источник
НАРУШЕНИЕ
ИММУНОБИОЛОГИЧЕСКИХ СВОЙСТВ ОРГАНИЗМА
Другим
видом лекарственных осложнений,
возникающих при применении высокоактивных
антибиотиков и других противомикробных
средств, является изменение нормальной
бактериальной флоры организма, приводящее
к суперинфекции, дисбактериозу и
кандидомикозу. Чаще всего поражаются
легкие и кишечник. Кандидоз обычно
развивается при лечении тетрациклинами.
Длительная терапия антибиотиками
хронических легочных заболеваний
способствует возникновению стафилококковых
инфекций. Глюкокортикоиды и иммунодепрессанты
ослабляют иммунитет, в результате чего
увеличивается риск развития инфекционных
заболеваний. Длительное лечение
иммунодепрессантами больных после
трансплантации почек может осложниться
цитомегаловирусной и грибковой
инфекциями, приводящими к летальному
исходу.
Синдро́м
отме́ны
— реакция организма, возникающая при
прекращении или снижении приёма
лекарственного средства и проявляющаяся
ухудшением состояния пациента (развитием
симптомов или состояний, на устранение
которых было направлено действие
препарата, а порой и возникновением
качественно новых симптомов или
состояний, отсутствовавших у пациента
прежде)
Примеры:
повышение артериального давления после
отмены гипотензивного средства; усиление
стенокардии после отмены антиангинальных
средств; проявление острого синдрома
отмены у новорождённого, возможное в
случае, если мать принимала фенобарбитал
в III триместре беременности.
Синдром
отмены характерен
в первую очередь для препаратов, быстро
выводящихся из организма; чем быстрее
выводится из организма препарат, тем
ярче может быть выражен синдром
отмены.Факторами риска возникновения
может быть не только прекращение приёма
лекарственного средства — синдром
отмены может проявиться и на фоне
лечения, в промежутках между действием
очередных доз препарата.
Одну
из разновидностей синдрома отмены
представляет собой «феномен
нулевого часа»:
симптомы возникают вследствие того,
что интервал между приёмом очередных
доз достаточно велик — к примеру, они
могут возникнуть в утренние часы, перед
приемом очередной дозы препарата, когда
закончилось действие предыдущей его
дозы. Другой разновидностью является
феномен
рикошета,
или феномен отрицательного последействия:
синдром отмены возникает оттого, что
препарат очень быстро выводится из
организма — при приёме некоторых
лекарственных средств короткого действия
либо если выбран способ введения
препарата в организм, позволяющий резко
прекратить поступление лекарства (к
примеру, при резком прекращении
внутривенного введения препарата).Синдром
рикошета
– это в первую очередь реакция организма,
которая характеризуется ухудшением
течения заболевания после прекращения
или снижения действия/приёма или же
резкой отмены лекарственного препарата.
Некоторые
лекарственных средств могут вызвать
синдром
обкрадывания,
суть которого состоит в том, что
лекарственных средств, улучшая (или
усиливая) функцию отдельного органа
или его участка, нарушает тем самым
функционирование сопряжённых отделов.
Так, сильные вазодилататоры увеличивают
объёмный кровоток в участках, где хорошо
функционирует сосудистая система, что
приводит к оттоку крови от регионов,
где сосуды склерозированы и не реагируют
на вазодилатацию, что клинически
проявляется ишемическим синдромом.
Соседние файлы в предмете Фармакология
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Конечно, в жизни случаются разные ситуации. Иногда наше здоровье в опасности, поэтому мы вынуждены принимать различные медикаментозные средства. Некоторые препараты можно бросать пить резко, так как они не приводят к привыканию. С другими же надо быть очень осторожным, и завершать лечебный курс постепенно. Синдром рикошета – это очень опасное явление, которое может привести к большому количеству последствий. Поэтому, начиная принимать любое фармацевтическое средство, внимательно прочитайте о нем всю информацию.
Что такое синдром рикошета
С таким состоянием могут столкнуться те пациенты, которые на протяжении длительного времени принимали определенное лекарственное средство, а потом резко перестали его употреблять.

Конечно, если дозировку активного вещества снижать постепенно, то риск возникновения негативных явлений сводится к минимуму, но все же, в любом случае он будет присутствовать. Синдром рикошета присущ далеко не для всех видов медикаментов. К его возникновению может привести применение гормональных средств, а также антидепрессантов и антигистаминных лекарств.
В чем же особенности данного синдрома
На самом деле, мнение о таком состоянии, как рикошета синдром появилось уже в самом начале становления медицины. Еще тогда ученые заметили негативные реакции человеческого организма, связанные с отменой приема какого-либо лекарственного средства. При этом специалисты до сих пор спорят о возможности возникновения такого явления.
Итак, в чем же заключается синдром рикошета. Когда человек принимает некоторые фармацевтические средства, патологические процессы в его организме приостанавливаются. Однако, как только лечение резко обрывается, они начинают обостряться. Но не стоит путать два таких явления, как «синдром отмены применения лекарственных средств» и «рикошета синдром». Ведь первое понятие характеризует состояние, при котором органы человека просто не способны функционировать самостоятельно без поддержки медикаментозного лечения. А вот второе понятие говорит о том, что после прекращения медикаментозной терапии патологические реакции в организме начинают обостряться.
Каким должно быть лечение лекарственными препаратами
Не стоит забывать о том, что каждый случай индивидуален, поэтому врач не может всем пациентам назначать одинаковые препараты и дозировку. Конечно, выбор лекарства зависит от заболевания, а также от степени его тяжести. В любом случае, очень важно подобрать правильный медицинский препарат, для того, чтобы состояние пациента быстро улучшилось, а его применение не привело к возникновению побочных эффектов. Правильно подобранные лекарства смогут активизировать важные жизненные процессы, устранить негативные состояния в организме, а также значительно улучшить здоровье больного.
Лечебный алгоритм
Существует некий алгоритм, опираясь на который врач будет выписывать пациенту лекарство. Рассмотрим его особенности:
- вначале должна быть выбрана фармацевтическая группа;
- далее выбирается само лекарственное средство;
- при необходимости могут быть подобраны его аналоги;
- ну, и, конечно же, специалист подбирает индивидуальную дозировку.
Лечебный алгоритм формировался под влиянием клинических и инструментальных исследований, касающихся определенного заболевания. Также специалист учитывает аспекты болезни, опираясь на информацию, полученную непосредственно от самого пациента. Врач учитывает эмоциональную составляющую здоровья больного, его пол, возраст и уровень развития. Если же какой-либо лекарственный препарат предназначен для длительного применения, то очень важно учитывать и финансовые возможности пациента. Ведь некоторые лекарства очень дорогие, поэтому важно найти их не менее эффективные заменители. Ведь если больной будет покупать дорогое средство, но использовать его с перерывами, то это может привести к синдрому рикошета в фармакологии.
Особенности развития
Конечно, чаще всего к развитию такого синдрома приводит резкая отмена использования определенных групп лекарственных медикаментов. Однако, кроме этого, существуют и другие факторы развития такого состояния.
Чаще всего синдром рикошета возникает на фоне применения тех фармацевтических средств, которые имеют довольно быстрый период выведения из организма. Поэтому степень развития синдрома будет зависеть от того, насколько быстро активные вещества покидают плазму крови.
К тому же, такой синдром может начать развиваться даже в том случае, когда активные ингредиенты лекарства не оказывают на человеческий организм отрицательного влияния. Например, если человек страдает заболеваниями сердечно-сосудистой системы, и на протяжении довольно длительного периода принимает кардиологические лекарства, имеющие в составе нитраты, то резкое прекращение таких средств и вызовет столь опасное явление.
Синдром рикошета лекарственных средств очень часто возникает из-за того, что пациент применяет неграмотное лечение. Например, пропускает прием таблеток или самостоятельно подбирает для себя неправильную дозировку.
Иногда такой синдром возникает очень быстро. Все лекарства должны приниматься в одно и то же время. Например, если обычно пациент принимает таблетку каждые пять часов, но в следующий раз выпьет ее через шесть часов, то в этом случае достаточно велика вероятность развития синдрома отмены. Особенно это касается тех случае, когда лекарства оказывают на человеческий организм очень сильное влияние.
В некоторых случаях синдром рикошета может возникать даже после разового применения лекарственного средства. Ведь его концентрация в крови резко повысится, после чего резко понизится.

Особенности развития синдрома рикошета также зависят и от метода введения лекарства. Если средство вводится в организм с помощью внутривенных инъекций, то риск развития такого состояния увеличивается, так как средство очень быстро концентрируется в плазме крови, и очень быстро выводится из организма. При пероральном же введении концентрация активных веществ в организме снижается более плавно.
Этимология явления
Синдром отмены некоторых лекарственных препаратов очень сложный, так как во время его возникновения человеческий организм не успевает перестроиться, и не может обходиться без медикаментозных средств. Довольно часто компоненты лекарств, которые вызывают возникновение такого синдрома, называются психоактивными, так как они влияют на поведение пациента и довольно часто приводят к нервным и эмоциональным расстройствам. Синдром отмены рикошета очень часто вызывают очень сильные антидепрессанты. После их применения пациент может впасть в депрессивное состояние, и выйти из него будет не так-то просто.
Резкая отмена лекарств на основе гормонов также становится причиной нарушений в организме. Гормональная система дает сбои, а обмен веществ нарушается.

Очень часто данный синдром развивается при неправильной дозировке активного вещества, а также при наличии у пациента заболеваний психо-эмоционального характера. Также такое явление может возникнуть у тех пациентов, которые уже страдают другими видами зависимости. Например, алкогольной или токсической. Синдром отмены очень часто возникает у больных, для которых лекарственные препараты выполняют заместительную функцию.
Признаки возникновения синдрома
На самом деле, распознать такое явление несложно. При отмене лекарств, мучавшие пациентов патологические состояния, начинают значительно обостряться. Кроме этого, у больного возникают депрессивные и апатические состояния, слабость во всем теле и быстрая утомляемость, повышенное потоотделение, а также снижение работоспособности одного органа или системы органов в целом.
Можно ли избежать его возникновения
Если вы будете выполнять все предписания вашего лечащего врача, то, скорее всего, у вас не возникнет вопрос о том, как избежать синдрома рикошета при отмене «Лазикса» или любых других серьезных лекарств. Перед началом лечения абсолютно любым медикаментом очень важно ознакомиться со всеми особенностями его применения, ведь очень многие препараты способны оказывать на организм серьезное влияние. С такими средствами нужно вести особую игру. Дозировка должна подбираться индивидуально, и наращиваться она должна постепенно. Точно также постепенно она должна и уменьшаться до тех пор, пока пациент полностью не перестанет принимать лекарство.
Только подумайте, что случится с вашим организмом, если вы принимали определенное фармацевтическое средство несколько лет, и в один прекрасный момент решили от него отказаться. Конечно, ваш организм уже привык к вспомогательной терапии, поэтому он сам не в состоянии справиться с недугом. Именно поэтому прекращать принимать лекарство нужно очень осторожно, постепенно понижая дозировку. Например, отказаться от таких препаратов от эпилепсии, как «Финлепсин» и «Карбамазепин» очень сложно. Даже малое снижение дозы может привести к возникновению припадков. Поэтому дозировка должна уменьшаться очень медленно, на протяжении нескольких лет.

Также очень важно принимать лекарства вовремя. Создайте для себя график приема, и отмечайте в нем каждую принятую вами таблетку или сделанный укол. Также можете заводить будильник для того, чтобы максимально себя обезопасить.
Синдром рикошета при астматическом статусе – это очень распространенное явление, возникающее в результате подбора неправильной дозировки лекарства, а также при резкой отмене данного средства. Такое явление может закончиться летальным исходом, поэтому ни в коем случае не занимайтесь самолечением.
Отмена гормональных препаратов
После длительного применения гормональных средств в организме будет наблюдаться большое количество изменений, которые очень часто носят непоправимый характер. Резкая остановка применения гормональных средств может привести к синдрому рикошета. Избежать такого явления можно только в том случае, если проходить курс лечения специальными схемами, и очень постепенно снижать дозировку лекарства.
Отмена антидепрессантов и нейролептиков
Многие люди задаются вопросом о том, сколько длится синдром рикошета при отмене нейролептиков. На этот вопрос нет однозначного ответа, ведь каждый пациент имеет индивидуальные особенности организма. В некоторых случаях такое явление может наблюдаться около недели. В других же – несколько месяцев. Все зависит от того, насколько долго принималось лекарство, и насколько плавно человек бросает его пить. Так как нейролептические препараты оказывают влияние непосредственно на нервную систему, то резкое их бросание может привести к депрессивным состояниям и бессоннице, а также к учащению сердцебиения и судорогам.
Методы лечения
На самом деле, нет точного метода, как лечить синдром рикошета. Конечно, первое, что требуется от каждого пациента, – это не спешить избавляться от лекарственных препаратов, а понижать дозировку постепенно. Но даже в этом случае синдром может возникнуть. Несмотря на плохое самочувствие больного, а также на его резкий упадок сил, такое состояние нужно переждать. Если вы решили отменять лекарство, при ухудшении настроения не повышайте дозировку. Конечно, так вы начнете себя чувствовать намного лучше, но в дальнейшем это ухудшит всю ситуацию.

В некоторых случаях врачи рекомендуют принимать дополнительные средства, приводящие организм в тонус и помогающие справиться с данным симптомом.
Выводы
Ни в коем случае не занимайтесь самолечением. Синдрома рикошета можно избежать, четко выполняя рекомендации врача. Займитесь своим здоровьем уже сегодня, не откладывайте ничего на завтра, и тогда организм будет вашим верным союзником в любых жизненных ситуациях.
Источник