Синдром обкрадывания у больных стенокардией развивается при использовании
- 1. 170 в мин;
- 2. 175 в мин;
- 3. 180 в мин;
- 4. 140 в мин;
- 5. менее 120 в мин.
- 1. повышение АД до 160 мм рт.ст.;
- 2. повышение АД до 170 мм рт.ст.;
- 3. повышение АД до 180 мм рт.ст.;
- 4. повышение АД до 200 мм рт.ст.;
- 5. повышение АД до 220 мм рт.ст.
- 1. тринитраты;
- 2. мононитраты;
- 3. динитраты;
- 4. β-адреноблокаторы;
- 5. вазодилататоры.
- 1. снижения числа рецепторов к нитратам в миоцитах;
- 2. интенсификации образования свободных радикалов;
- 3. повышения агрегации тромбоцитов;
- 4. снижения уровня эндотелий-релаксирующего фактора.
- 1. пиндолол (вискен)
- 2. пропранолол
- 3. транзикор (окспренолол)
- 4. целипролол
- 5. надолол (коргард)
- 1. дипиридамол;
- 2. обзидан;
- 3. корватон;
- 4. изосорбид-динитрат.
- 1. дипиридамол;
- 2. гепарин;
- 3. фенилин;
- 4. стрептодеказа;
- 5. корватон.
- 1. консервативная терапия коронаролитическими препаратами;
- 2. транслюминальная ангиопластика коронарных артерий;
- 3. разрушение атероматозной бляшки режущим баллоном;
- 4. операция аорто-коронарного шунтирования;
- 5. пересадка сердца.
- 1. патологический зубец Q;
- 2. конкордантный подъем сегмента ST;
- 3. низкий вольтаж зубца Р в стандартных отведениях.
- 1. креатинфосфокиназа;
- 2. лактатдегидрогеназа;
- 3. аминотрансферазы;
- 4. щелочная фосфатаза.
- 1. диффузный гиперкинез;
- 2. диффузный гипокинез;
- 3. локальный гипокинез;
- 4. локальный гиперкинез.
- 1. тромболитическая терапия;
- 2. дигитализация;
- 3. терапия антагонистами кальция.
- 1. гипотензия;
- 2. анафилактический шок;
- 3. геморрагический шок;
- 4. гематурия;
- 5. все перечисленное.
- 1. артериальная гипотензия;
- 2. пульсовое давление более 30 мм рт.ст.;
- 3. брадикардия;
- 4. олигурия;
- 5. правильно 1 и 4.
- 1. мезатон;
- 2. допамин;
- 3. преднизолон;
- 4. бикарбонат натрия;
- 5. правильно 2, 3, 4.
- 1. частота желудочковых комплексов более 120 в мин;
- 2. отсутствие зубцов Р;
- 3. наличие преждевременных комплексов QRS;
- 4. укорочение интервалов PQ;
- 5. наличие дельта-волны.
- 1. преждевременный комплекс QRS;
- 2. экстрасистолический комплекс QRS расширен, деформирован;
- 3. наличие полной компенсаторной паузы;
- 4. измененный зубец Р перед экстрасистолическим комплексом;
- 5. правильно 1, 2, 3.
- 1. преждевременный комплекс QRS;
- 2. экстрасистолический комплекс похож на основной;
- 3. наличие неполной компенсаторной паузы;
- 4. наличие деформированного зубца Р перед экстрасистолическим комплексом;
- 5. правильно все.
- 1. гипертрофическая кардиомиопатия;
- 2. митральный стеноз;
- 3. тиреотоксикоз;
- 4. миокардит;
- 5. правильно 2 и 3.
- 1. желудочковая экстрасистолия;
- 2. фибрилляция желудочков;
- 3. мерцательная аритмия;
- 4. атриовентрикулярная блокада.
- 1. ритмилен;
- 2. финоптин;
- 3. гилуритмал;
- 4. кордарон;
- 5. все перечисленное.
- 1. ритмилен;
- 2. дигоксин;
- 3. финоптин;
- 4. гилуритмал.
- 1. тромбоэмболический синдром;
- 2. инфаркт миокарда;
- 3. гипертонический криз.
- 1. мерцательная аритмия;
- 2. ранняя желудочковая экстрасистолия;
- 3. групповые желудочковые экстрасистолы;
- 4. политопные желудочковые экстрасистолы;
- 5. наджелудочковые экстрасистолы.75. Какие признаки характерны для синдрома слабости синусового узла?
- 6. желудочковые экстрасистолы;
- 7. синоаурикулярная (синоатриальная) блокада;
- 8. атриовентрикулярная блокада.
- 1. дигоксин;
- 2. анаприлин;
- 3. новокаинамид;
- 4. кордарон.
- 1. кардиогенный шок;
- 2. отек легких;
- 3. фибрилляция желудочков;
- 4. разрыв сердца;
- 5. асистолия.
- 1. существенно не изменяется;
- 2. увеличивается;
- 3. уменьшается.
- 1. значительно усиливается;
- 2. незначительно усиливается;
- 3. не изменяется;
- 4. исчезает;
- 5. уменьшается.
- 1. систолический шум на верхушке сердца, усиливающийся на выдохе;
- 2. акцент и раздвоение II тона над аортой;
- 3. систолический шум на верхушке сердца, усиливающийся на вдохе;
- 4. дополнительный высокочастотный тон в диастоле, отстоящий от II тона на 0, 07-0, 12 сек.
- 1. отклонение пищевода по дуге большого радиуса;
- 2. отклонение пищевода по дуге малого радиуса;
- 3. увеличение левого желудочка;
- 4. расширение восходящей аорты.
- 1. головокружения и обмороки;
- 2. сжимающие боли за грудиной при ходьбе;
- 3. кровохарканье.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. ревматоидный артрит;
- 4. муковисцидоз.
- 1. больным с отсутствием симптомов при трансаортальном максимальном систолическом градиенте давления более 50 мм рт. ст и площади аортального отверстия менее 0, 75 см;
- 2. больным в возрасте не старше 60 лет.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. аномалия Эбштейна;
- 4. травма;
- 5. все перечисленное.
- 1. асцит;
- 2. гепатомегалия;
- 3. отеки;
- 4. пансистолический шум над мечевидным отростком;
- 5. все перечисленное.
- 1. плевральный выпот;
- 2. высокое стояние диафрагмы;
- 3. дилатация правых отделов сердца;
- 4. все перечисленное.
- 1. усиление I тона на верхушке сердца;
- 2. тон открытия митрального клапана;
- 3. апикальный систолический шум, связанный с I тоном;
- 4. мезодиастолический шум;
- 5. все перечисленное.
- 1. ослабление I и II тонов сердца;
- 2. четвертый тон;
- 3. аортальный тон изгнания;
- 4. систолический и протодиастолический шум;
- 5. все перечисленное.
- 1. расширения полости левого желудочка и фиброзного кольца при гемодинамических перегрузках;
- 2. неполного смыкания створок митрального клапана вследствие их органического изменения;
- 3. дисфункции папиллярных мышц;
- 4. разрыва хорды;
- 5. кальциноза клапанного кольца в пожилом возрасте.
- 1. систолический шум у основания сердца;
- 2. хлопающий I тон;
- 3. мезодиастолический шум;
- 4. систолический шум на верхушке.
- 1. высокочастотный систолический шум, непосредственно примыкающий к I тону;
- 2. тон открытия митрального клапана;
- 3. громкий I тон.
- 1. диастолический шум на верхушке;
- 2. систоло-диастолический шум;
- 3. шум Флинта;
- 4. систолический шум на верхушке;
- 5. шум Грехема-Стилла.
- 1. пульсация печени;
- 2. астеническая конституция;
- 3. увеличение сердца влево;
- 4. систолическое дрожание во II межреберье справа;
- 5. дрожание у левого края грудины.
- 1. диффузный цианоз кожных покровов;
- 2. акроцианоз;
- 3. бледность кожных покровов;
- 4. симптом Мюссе;
- 5. «пляска каротид».
- 1. недостаточность аортального клапана;
- 2. стеноз устья аорты;
- 3. недостаточность митрального клапана;
- 4. стеноз митрального клапана;
- 5. недостаточность трикуспидального клапана.
- 1. не изменяется;
- 2. увеличивается;
- 3. уменьшается.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. сифилис;
- 4. атеросклероз аорты;
- 5. все перечисленные.
- 1. лихорадка, анемия, спленомегалия, плеврит, альбуминурия, креатинемия;
- 2. лихорадка, анемия, спленомегалия, протодиастолический шум у основания сердца, гематурия, креатинемия;
- 3. лихорадка, анемия, спленомегалия, желтуха, ретикулоцитоз, микросфероцитоз;
- 4. лихорадка, панцитопения, гепатоспленомегалия, асцит, желтуха, носовые кровотечения;
- 5. лихорадка, потливость, кожный зуд, увеличение лимфоузлов, гепатоспленомегалия.
- 1. ультразвуковое исследование часто позволяет выявить вегетации;
- 2. вегетации обнаруживаются даже в тех случаях, когда лечение было успешным;
- 3. эхокардиография и допплеровское исследование позволяют выявить изменения гемодинамики;
- 4. все верно.
- 1. пенициллин;
- 2. пенициллин+аминогликозиды;
- 3. цефалоспорины;
- 4. цефалоспорины+аминогликозиды;
- 5. хирургическое лечение.
Источник
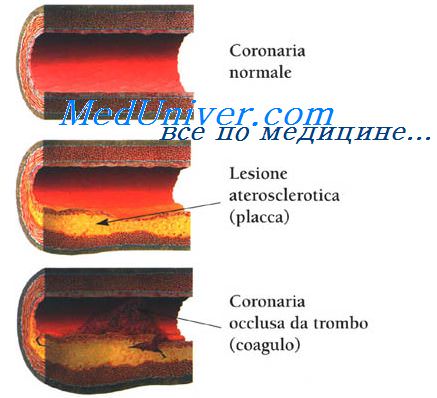
Феномен межкоронарного обкрадывания. Причины повышения потребления кислорода миокардом.Феномен межкоронарного обкрадывания характеризуется следующими признаками В период ФН большая часть крови идет «туда, где легче», т е вне зон сужений коронарных артерий, и кровоток в пораженных (стенозом или спазмом) артериях снижается. Развивается феномен межкоронарного «обкрадывания». У больных Ст при ФН происходит (в результате вазодилатации) усиление кровотока в непораженных коронарных артериях, что сопровождается снижением его в пораженной зоне и развитием ишемии миокарда дистальнее участков стеноза. Дипиридамол в больших дозах может усиливать проявления этого феномена (ИБС дипиридамолом не лечат, но используют его для улучшения МЦК). Менее значимые причины развития приступа стенокардии гипотония, ХСН, укорочение диастолы при тахиаритмии, гемодинамически неэффективная брадикардия Причины, повышающие потребление кислорода миокардом: активация САС (повышенный выброс норадреналина из окончаний адренергических нервов) в ответ на психоэмоциональный или физический стресс (например, умственный стресс или гнев могут заметно повысить адренергический тонус и АД, снизить вагальную активность), избыточные метаболические потребности, вызванные тахикардией любого генеза, тиреотоксикозом или инфекцией с высокой лихорадкой, холодный воздух – за счет повышения периферического сопротивления сосудов увеличивается нагрузка на миокард, необходимая для поддержания адекватной перфузии, нарушения рецепторного и регуляторного аппарата сердца. Причины, интенсифицирующие работу миокарда: нарушение регуляторного аппарата сердца, аритмии, АГ, высокое конечно-диастолическое давление (КДД) в ЛЖ, выраженная ГЛЖ (аортальный стеноз), дилатация ЛЖ, повышение напряжения его стенки
Причины, снижающие поступление кислорода: анемия (сердце усиливает сокращения, чтобы компенсировать снижения ОЦК, обычно изменения интервала ST—T возникают при уменьшении концентрации гемоглобина (Нb) до 70 г/л и ниже), аортальный стеноз или недостаточность, нарушение функции Нb, гипоксемия (пневмония, хроническая обструктивная болезнь легких — ХОБЛ, синдром ночного апноэ), легочная гипертензия (ЛГ) и интерстициальный легочный фиброз В результате комбинации всех этих факторов формируется ишемия миокарда, которая клинически проявляется стабильной стенокардии или нестабильной стенокардии. НСт входит в понятие острый коронарный синдром (ОКС) Это не диагноз, а первичная оценка ситуации при встрече с больным, когда имеется группа симптомов, позволяющих подозревать ИМ или НСт или ВСС Патофизиология острого коронарного синдрома охватывает сложный процесс — разрыв бляшки, активация и агрегация тромбоцитов в зоне повреждения, приводящие к развитию тромбоза, дисфункции эндотелия и спазму коронарной артерии. Разрыв атеросклеротической бляшки, богатой липидами, — общий начальный признак нестабильной стенокардии, ИМ с повышением интервала ST и без такового Разрыв бляшки приводит к откладыванию в этом месте тромбоцитов, а затем инициируется каскад свертывания и формирование тромба. К факторам, обусловливающим нестабильность бляшки, относят активацию лимфоцитов и макрофагов, усиление воспаления. Определенную роль играет инфицирование хламидией (пневмонии). Разрыв бляшки обусловливает появление клинических симптомов, но не всегда ведет к развитию ИМ Образование тромба первоначально связано с контактом циркулирующих тромбоцитов с содержимым бляшки, что приводит к адгезии и агрегации тромбоцитов и в итоге—к образованию тромба. Активация тромбоцитов стимулирует изменение конформации гликопротеинового рецептора IIb/IIIa на их поверхности, что способствует дальнейшей активации и агрегации тромбоцитов. Эффектом этого будет значительный рост образования тромбина, вызывающего дальнейшее увеличение и стабилизацию тромба. – Также рекомендуем “Изменения коронарных артерий при стенокардии. Вторичные причины стенокардии напряжения.” Оглавление темы “Ишемическая болезнь сердца. Внезапная смерть. Стенокардия.”: |
Источник
назад
- 1. дипиридамол
- 2. никорандил
- 3. рабепразол
- 4. домперидон
- 1. статины и дезагреганты
- 2. ИАПФ и дезагреганты
- 3. статины и бета-адреноблокаторы
- 4. статины и антагонисты кальция
- 1. бета-адреноблокаторы и антагонисты кальция
- 2. антагонисты кальция и пролонгированные нитраты
- 3. ивабрадин и антагонисты кальция
- 4. антагонисты кальция и дигоксин
- 1. непереносимость аспирина
- 2. сопутствующая фибрилляция предсердий
- 3. желудочно-кишечное кровотечение в анамнезе
- 4. сопутствующая ХСН
- 1. сопутствующая ХСН
- 2. сопутствующая фибрилляция предсердий
- 3. сопутствующий атеросклероз брахеоцефальных артерий
- 4. сопутствующий периферический атеросклероз
- 1. госпитализировать по «03» в БИТ
- 2. направить на консультацию к кардиологу
- 3. направить на ЭКГ
- 4. направить на анализ крови
- 1. амлодипин
- 2. нитросорбид
- 3. бисопролол
- 4. кораксан
- 1. давящие боли за грудиной, возникающие при физической нагрузке
- 2. колющие боли в области левой лопатки
- 3. тупые ноющие боли в правой половине грудной клетки
- 4. иррадиацию боли в правую руку
- 1. прямым миолитическим действием на гладкую мускулатуру коронарных артерий
- 2. рефлекторным увеличением частоты сердечных сокращений
- 3. снижением сократимости левого желудочка
- 4. рефлекторным урежением частоты сердечных сокращений
- 1. напряжения функциональный класс IV
- 2. напряжения функциональный класс III
- 3. прогрессирующей
- 4. вариантной
- 1. снятие ЭКГ, купирование болевого синдрома, аспирин, госпитализацию
- 2. снятие ЭКГ, купирование болевого синдрома и амбулаторное лечение
- 3. выдачу направления на плановую госпитализацию
- 4. амбулаторное обследование
- 1. 2-3 раза
- 2. только 1 раз
- 3. только 4 раза
- 4. 6 раз
- 1. после 24 ч – 4 недель
- 2. после 12 недель
- 3. через полгода
- 4. через год
- 1. медленных кальциевых каналов
- 2. гистаминовых рецепторов
- 3. β-адренорецепторов
- 4. α–адренорецепторов
- 1. стенозом основного ствола левой коронарной артерии
- 2. проксимальным поражением задней коронарной артерии
- 3. дистальным поражением огибающей артерии
- 4. проксимальным поражением огибающей артерии
- 1. холтеровского мониторирования ЭКГ
- 2. велоэргометрии
- 3. чрезпищеводной стимуляции левого предсердия
- 4. электрокардиографии
- 1. появлении боли или стеснения в груди в сочетании с депрессией сегмента ST более 1 мм
- 2. появлении одышки при достижении субмаксимальной ЧСС
- 3. повышении САД до 180 мм рт.ст и ДАД до 110 мм рт.ст.
- 4. регистрации косовосходящей депрессии сегмента ST до 1 мм
- 1. антагонисты кальция
- 2. никорандил
- 3. бета-адреноблокаторы
- 4. ингибиторы АПФ
- 1. ивабрадина гидрохлорид
- 2. гидрохлоротиазид
- 3. эналаприл
- 4. нифедипин
- 1. ХС ЛНП ≤2,0 ммоль/л
- 2. общий холестерин ≤5,0 ммоль/л
- 3. ХС ЛВП ≤1,0 ммоль/л
- 4. ХС ЛВП ≥1,0 ммоль/л
- 1. антагонисты кальция
- 2. пролонгированные нитраты
- 3. бета-адреноблокаторы
- 4. фибринолизин
- 1. β-адреноблокаторы
- 2. нитраты
- 3. ингибиторы If-каналов синусового узла (ивабрадин)
- 4. дигидропиридиновые антагонисты кальция
- 1. бензотиазепиновые антагонисты кальция
- 2. нитраты
- 3. ингибиторы If-каналов синусового узла (ивабрадин)
- 4. дигидропиридиновые антагонисты кальция
- 1. 60–65
- 2. 50–55
- 3. 55–60
- 4. 65–70
- 1. 75–125
- 2. 150–200
- 3. 250–300
- 4. 400–500
- 1. депрессия сегмента ST
- 2. патологический зубец Q
- 3. полная блокада ножек пучка Гиса
- 4. удлинение интервала РQ
- 1. назначить малые дозы тиреоидных гормонов
- 2. назначить тиреоидные гормоны в соответствии с общепринятыми расчетными дозами
- 3. отказаться от лечения тиреоидными гормонами
- 4. назначить препараты йода
- 1. коронароспазм
- 2. стенозирующий атеросклероз
- 3. атеротромбоз коронарных сосудов
- 4. артериальная гипертензия
- 1. короткодействующий изосорбида динитрат
- 2. изосорбида 5 мононитрат
- 3. верапамил
- 4. бисопролол
- 1. 75-150
- 2. 25-50
- 3. 325-500
- 4. 500-1500
- 1. в местных кардиологических санаториях
- 2. на климатических курортах
- 3. на бальнеологических курортах
- 4. не может лечиться, санаторно-курортное лечение противопоказано
- 1. госпитализировать с приема в БИТ
- 2. направить на консультацию к кардиологу
- 3. направить на ЭКГ
- 4. направить на анализ крови
- 1. болях в эпигастральной области до приема пищи
- 2. учащении приступов стенокардии
- 3. появлении ночных приступов стенокардии
- 4. выявлении стенокардии в течение 1 месяца
- 1. изжога при быстрой ходьбе
- 2. повышение АД в ночные часы
- 3. головокружение при переходе в ортостаз
- 4. появление колющих болей при наклонах туловища
- 1. ГЭРБ
- 2. атрофическим гастритом
- 3. язвенной болезнью желудка
- 4. хроническим колитом
- 1. бета-адреноблокаторов
- 2. ингибиторов АПФ
- 3. комбинированных препаратов типа капозида
- 4. тиазидных мочегонных
- 1. изосорбида динитрат
- 2. верапамил
- 3. атенолол
- 4. карведилол
- 1. направить больного на стационарное лечение
- 2. провести амбулаторное лечение с переходом на более высокую ступень медикаментозного
лечения - 3. направить больного на велоэргометрию для верификации диагноза и подбора адекватного
препарата и его дозы - 4. провести амбулаторное лечение с переходом на третью ступень в сочетании с
антиагрегантами
- 1. направление на стационарное лечение
- 2. назначение бета-адреноблокаторов
- 3. назначение антагонистов кальция
- 4. назначение комбинации бета-адреноблокаторов и антагонистов кальция
- 1. начать лечение с малых доз тироксина
- 2. отказаться от лечения гипотиреоза
- 3. назначить ТТГ
- 4. начать лечение с больших доз тироксина
- 1. расспроса больного
- 2. компьютерной томографии коронарных артерий
- 3. коронароангиографии
- 4. перфузионной сцинтиграфии миокарда в покое
- 1. стандартные анализы крови, ЭКГ, ЭхоКГ, нагрузочный тест
- 2. тредмил-тест, ЭхоКГ
- 3. стандартные анализы крови, тредмил-тест, ЭКГ
- 4. ЭКГ, ЭхоКГ, нагрузочный тест
- 1. протамина сульфат
- 2. фибриноген
- 3. аминокапроновую кислоту
- 4. викасол
- 1. вариантная стенокардия возникает в результате спазма коронарных артерий
- 2. на ЭКГ регистрируется депрессия сегмента ST
- 3. приступ вариантной стенокардии чаще всего провоцируется физической нагрузкой
- 4. вариантная стенокардия относится к стабильным формам ИБС
- 1. прием вазодилататоров
- 2. физическую и эмоциональную нагрузку
- 3. артериальную гипертензию
- 4. тахикардию
- 1. развития инфаркта миокарда
- 2. тромбоэмболии мозговых сосудов
- 3. развития легочной гипертензии
- 4. развития венозной недостаточности
- 1. подъем ST в период боли
- 2. депрессия ST в период боли
- 3. появление патологического зубца Q в период боли
- 4. появление отрицательного зубца Т в период боли
- 1. изменение длительности и интенсивности болевых приступов
- 2. диффузный цианоз
- 3. снижение АД без гипотензивной терапии
- 4. появление патологического зубца Q на ЭКГ
- 1. бисопролол
- 2. дипиридамол
- 3. аторвастатин
- 4. изосорбид-динитрат
- 1. изосорбида динитрат
- 2. дипиридамол
- 3. розувастатин
- 4. гепарин
- 1. запись ЭКГ, купирование болевого синдрома, аспирин 0,325, плавикс 100 мг и
госпитализация - 2. запись ЭКГ, купирование болевого синдрома и амбулаторное лечение
- 3. выдача направления на плановую госпитализацию
- 4. амбулаторное обследование
- 1. нитросорбид
- 2. верапамил
- 3. обзидан
- 4. атенолол
- 1. обзидан
- 2. дипиридамол
- 3. корватон
- 4. изосорбида динитрат
- 1. 2-4 раза в год и чаще в зависимости от тяжести заболевания
- 2. 1 раз в год
- 3. 3 раза в год
- 4. 1 раза в полгода
Источник
