Синдром острой печеночной недостаточности неотложная помощь
d©Þ HµÑÁ
X®`Al Å zÄ^ÎñȱôXx-X9rì~×Ì>Clç¼ïûý¾ÿïû’áÚ{y¦Ï=w
ÄÈFKH!ÿæùÃÏ>|6b”2&N5í}¹q[RT”½ç´/úÀ/~ òßITɧO9òW·]÷þÉÈÓu:”â¥L úzÏ/9ÿ²YÞµú8¤_þY3çÎC;D°¯|3e2¤ë#DQÜ÷Ú>JØFij¥
?”4#üx'(ÿ¥G`þÔ£GgyÌO
ì%ÓIæei ©ôjÜEMt¹i$gñEI42iòi5Û^þ΢éÞðãìÚð¼¿^ hÁ*£2ô£h
}¡|J5á;ÈBËÈN=h8K¢óémü~6ÜB·ÒØUá¨ÕM×¢¼
êE½ÂOOSZ®ÕY£u´éáÂ3(ÚÑJ~;ü!åP
ÝG¡Mùì:t-¥
Ì«¼Ðmt?
×*}´§PÓ@MÒBZI;èÏj´cá+ÃN 6Í /X6? :Â=ÃïÒ8ÚK/¡¿â÷:NݦUï
?Cô8³±’ØÓZ±vcÓ5á{Âíéz&Ñuô4½Lÿ¢oùâðb@#Póó,ùYFümîåø”å
êÞÖ¢µói3ÕaFöÑ~zcó:L27Keç°Ilû;ødþ²IyTySeêïLÊÆÍ£hý
^¥×òØPv!Éngw±Ã¼ÍP-êuêOj:ú)j Gé¯ô}KßÑ æbÝØtv«cÙ×ÜÊÛñ!|_Ïà+uÊÓjµ·zúªú®v¶Ê8ßÞº%ôpèoáÇÃïÄ üê½ñ =Eo ôwè}úHðÊïÁƲóP˶ÝÊfϳ¿±/ÑK¿íxÞµÎäs0N×ò[ø¨ý5üäïò÷ùWü{ESÚ)]ÙÊ=JÒ¨T¨.5Gí¤vV¨cÕ0f¦X;[¡m×vjÏhÇô
}²>KÿָܸÞò¦M(4=Tj ïZÀIW`$î¦{Á÷b^Áþ->LÇ1),ÀrÑîrÖU±AlϦ°kÙ2v3ÛÀ6±{Ù#èúÀ
´=÷â#øù|
¿/ãkø£øÝÇ_æoóCü(Z¬d*ùJge 2V§>ÌS)×cd×);×7ÏÏ£µd5C¯^¡nT·©ªÓÎÕ.Áï½ÚSÚíoÚií´Îõ=M/Ô/Ô·ëºÑÕj¬0Þ4¾³Ìbi¬Zî§?Ü5Áwp·ºED:S)=ÏÇæ%F¼GÛ¹WM9õ ZüóØ~ê§Å:W %ÕÃTÏÞãÕgùYôȼê6åRí Fkù|?ëMò
>ß©ûm§OÁïÑì”6v²£¬;»±Åô&ORF°ë©”|/W
dÇ- kÔÉtýî+§÷èÐݪS½
ò©ÖcF¢Ùtiá¯!ÝH£ó!eVßzµXg±½ ë¯Ñ£L/Ó{ªWÐ1ú¾Ðö£zC~¡Þ~.`
aÑv¬»ét6V̧à’ñ,Æc¥Û K±ªÒXLWCê×
ï_¾ÖáÙôßú M¦ô%ó°lVõpT[ ÕvhjÒ^Õ;c´¯§MàèÀÍ6ôàú}I?0æÆK©íí¶WÓżFyú°
59ÞÛìÉr-FïN¬ç’±6AN§?Ñ!ÆY2ztê· *ó¤Þ¼5 f2¤vú
ýaÝøDIë!µ MïÑvX¶«#äB_6eý@ch2jèJCÙnÌÀ*dí«üãÅÔµc÷#ßD¬ÐJ§rícÆ©chp¸¡Füh¯T:ÍF+bÑ&JdC¨Kh8ÚðSÔ:öºlÅF>%¼LYºþLbN꣯:G]ªþÔËA#]âwA=>ååaÌOy¸AO÷-éåT¢] ‘>ýÀ@¡ òPá,6Æ»%OÊ/Þ>@÷_pkñ’®Dï¬%¢w6ûKZÒ#B;KZo¼6Üž^)ÈVp5CCÍÀSí¤0 (Û{ëûûPÂ((¶[yZù ½;øÜ|cƨhÕ}
V¨þ>+U¹¹bñé »× fâs3 J®Ü«ÜSïò¹zÙ»i1À;(1ò¡ô
.96b½Êm4àT§¢ G±ëmq$¯ª/è,°ªÁSìBúUhô*4dªÜO&H¿ª!!I]}lÌwe}Qi$ÐàòÅ(FL¢
e꾬êS. S=ILNÙÎ`C¬«x ê«DòJȤöxÝKIÂJ÷)}pH6¿>&RÏüú¼ÅèqÅ#Ä*N,2bQúb¿¿¼Ájí[^ïJ,~RYª0|ʤJöÅ>©Ø0³6Ù
VgñÚ^e$º9ÃâCFùRYÐ¥õ(¨WÒOIaàS.RÒa¤øþJ¤Û{ }Ê]
9i¾û[d®E¡¨¾gµz68cô²*=ñ¶N¹p£¬|mCN7´% 1^ÐbÉô+ZY[ZZF÷²oV M¡rÍRÒZ`3Âë1 {e +¯x¯âU×~%ClJ5F´ÌS y1ÅO*sÁçsQfP×ì)¹_é »Ò±Á*2̪»> +§Äõ¾º^>Föã¯ðbøü-1ÝÂÊôÏ&}Õ¤Ðð~0²(øëîÆ?Eaøû´!Î÷óg©Þå¢ü¾*Aáy2è^ÐÐ}õ|¼±mßTïLåÏÖç_¶HN5ñIŽ²ù3üiXÚ>þwÐ,ЧùXÆ>þ¨ô äìK Ajõ }Ô¤Ïñ’óÇùH|o¨M¨«7ÙU¯òH=Eúàð0}üáúÄnoÈÉòÅîGy6Ù¼út_|/¿U³ãH´ú âù½õe¢µõOø}{ùZ¾6è)f[¢ì¢¢?Û_à/óoõ÷rñ!@6s¬_¾
eäçà ¬å+êÕ²º^Mèè§%øÜ”Cñ9K`«ùí1ªäKiÀQÆ”`1°¸vÀZ~p%ppµÌBÌBYÈ19fɳcrÌBY2Ç,Yû|@äc”rL9&”ÇDäeÑÞÈ1QæCc(r9”ÇPäCe¡È19ÊAä”G92G9ÈD ÌD re”ä(B”ä(9£9£Hæ(B”ä(9üÈáG?røe?røÃ~Ã~äðË.äp!929ÈáBÌáó39#Çaä8eÃÈq9#Çaã0rFÃ|ánå`¯çå ²D2ËAd9,å ÌrY”ËA³ëóä`p°Í”`1°y ïä=¼dÞ½æ”orÔ!GrÔÉuÈQuÈQ’sÔ!GrÔÉ[crlA-2ÇäØ[c̱E2î|@äøÏò?~
«¶@×ò%¬½¤ékIÑ!I¯¦Ý^E[%½®ô
*t!åHò$G>«÷ÅöJL fa$=2ôð!æ]íÔXc±ÙØe
ÄÇQ^xâúqôõ¦ýe~èPÂ3¬_ö£Üj$í)m¬ëµð¡ µ¬¼TÏÃ!Û×¥TâOC¹xöÔAí åÙ
ݨL«tHò)ÊTmºeís%ö #@±YªaeÌO¸¡[UÕ¯énMÓ-¶`JzO¨Â^jË梫bÿ;£SUFGrr
äÜùA»ÉkkK yVÐê³²”ë+·îãY¤”
Õ-àµwAT5yOÔÎ>^;ÛÓ4¸ß¾G0PÐçb
!óò¥²YvõsË:y1Ë{.ÂZKÎRÊQUgQUãm/)áP½Eµí0R§wëj·n¦LHÄ@@Á/$(öTèOKöz÷`å^y
5hûN¯äþ¦ÃÂ.[OlïH;°é1u8¢PUk Ѫçud’Åû$ò¢Ä]Áâwg3⩹³ô%:׫òrw9C¨«½¶ÌjX vØiV§%ÖvÚÒÉâïTÔwr·ó?¡¢¬¯j(è jgÈ#iù H1$UBbxI}zy¢P ),Ù ´@
¾ë«y¬bÅvÍq¢*PÁ
d” v® h˺
¡©ÄÌÌõüGv.;sÂ
kkïYpNèÓå=ópsÇTÓño;XüüÞ#¿¢íK¿q´òsXW_=¬YÇÝwUkÚºÌê¨Ü{|¡Î¦k$
Þ¾ÁºÂ½”i3mÐ_´¾©¼iÿ^±f[óyÎöîöIóµùÖ4`$”$’·çlÍÈÓ6j·[_V·klìªá.béò8O©¤6ðK#Lö¨`L|iLÕX6$Å=¥ÐÒyÁvñ6%öÑô
É¢RÒXZbîÅ>£r
³×ºÈÙÂ6ª
L¦r8UþI¾ “P+l&©¦«~sQÀ¬å]ç
Bd¾Þ¡W¿½Zή`¥Ì¹}rqè),¸ïÏ/mY°§;ö»e²Û6W×Îõ_N
¾üz½¹Û ×Cí´6xE`ÊÖã}+ÒviÓ¬
÷ÌfͶÅЫ>ÀFp)~g3Q®ZýL-(p£%·ÉnAU¯øfÓÀeéå¸Ì¦Álu*-ÎÄÛÔÊÓ_ðÃM~¥DÛw2´ÿÐìÐz±¾:ÈÖß̶ªMáV[¶¿ÂT!]ÓÐvÃbAÛ5_M
ÛUÁvAçPçD§2˹ÄÉEG¶@/©Nntå°¿dgæ¹tæ¨5}&)fð1±¦Ù%²tiÕh׳5=¡íkz÷:Õ_Ó´}ZG¤{Ñ’÷ív%Çce(tIÐÖ½ÔæïÞ£ÔÚ>Ü`ÒàýiÝj±}lýÚÙb³%ð4ÕeõÙ2yGÕo-4]b½Ð¶_¦ÞoÝa{̺ÏvÂzÊ´Y]kÝl{Áú²íïüú¶õÛgüsõSë6çBëe¶ëøjõ:ëjÛZnTÛ§ðÕiÖé¶ürÕèË«Ô¾Ö*ÛËkµÍðØ
cJywµÔÚÃVců[¶D¢&[
Sû¸
¡9£XqK÷
[Z¥vñ!{cwZ1¹¥vñ¨;.°[ø¦Q¬%,ÚdÓNe
G]o©áÁÔâW-VkqÄáðÈ G1CåÜaæ2,¾ÓÈ
b³vü 0føÚRMhä#Kµb#h,¶0Ë1OÚývoäÝñð¿HHA$¢bÏ(Æ)¸Æu|öÑü|WÅ?])^WÓì¦Ù)”` ñ.ÉBhíÊÔF #ÀSðáÝv¿P=µògöÈVùìZ0càÇcûìÐÑÐû¡C@yÏOõW¯ýi Öf
äãg±J÷GÝ®ÝnÙàØ£Zc5ã
q%Þ ®°¬pܳ4~
{yâòäåRF¼Åm¤$Ƨ¸SÓg¥/Iß®ûÓ¥ótWîb³,ëjuCÚ¢gEÔH”@G+JÓl6ôI)´EY×SàsÇG-a½¦OñÃÓV4°¾lihQèÉÐÞДÖùÈîÝ¿ÿøãù7̪Ïïº4tGè®ÐL½é?Âáðéðعv’±¶Ä8,fëÚ^÷^r¶Æ¦iok.ÛC©.!òbÉî ѹBj|éEfÿ´tWlKÑv¦¢èYiº5UHk¤BÈòÙLLD¸©(33½0ç£zò6ö3|ÑI·¾ðå§ïݵ ÏyºlÑö%Þßµ¬qFbÓßÕgB;Mê5tºÓYÑýÙ+-»9ÁÌBkZ¤
µÎÍ´ÖjèLãÙ0¿
²Xab©
Í
6ÝEâÒxSbòY| _ËUîµ4=éܺÝÖ’f*ä¦0
tf©kBÕgNü©’þí¤ö¤L*f³ÓKrNê´Ùÿp}gíêíï3Õ;-ç½·¤l
ýbÊK©]w&&éÞ¤½}bw!¿oÕÓ_ÐO¾ãâéYÅã::³ùJ³íòðáM/u:gõ>lQLléYéLøÚué?¦«ééY +8Ó¨@0-®2LuáÃRhäóS
ÓÖQÌ3ÞI×”EG¤ÝöÎ9öÖ
øâ)CJYéDÌÆE±ö ÉìÃd6$yBòÌd%Ù[2£Éïs äg1?òôP’ùXüãµù¥2;?”/ëÓÙ죽>ðxjzéȬÉY¼6¿FX¤0ÊWdJf×
ËíÚvR¢âNJru=³]NR±¤Ê” ÞKt’
:Îýµ’«ÔìÐv¡¸¿öþ’GoºùùsάÉÎëúeVYußsû¸ìü£NwÜZ³âñPãê¥ç¦y-ýû×/»¦*-Û6¬_ÐëñÅÜ£sʲ¦`TF*Á
^ú¯à°êØø¤é±3âg$]í¹Ü{;¿ÝñëÏß]o{¾Ð¿°|ðEâI=¡[B·ÄsâÏIêï©qÌpÝãËÊÞíñÛöÆïI²ÆÈYJ-ô±xwiLSÄx3J%
æÜÇT²aããìDR
“¬ÅícÐ’xåO6e*t30Z!%Õ¸½)Õ½~ÞÃüh¾0Ôj?ÉØi ¥=f4ÌäÈv-ÓÄÀéP;¾¹`È«_4tj”sçõÐW,éè3ò¯G·ãÉ;ÇÍ,üÓ3,©æÙÛ¼ê
±ËÅع)Ý·áÁþöòÖ;ë]Ûµm¶ýÖýÎÆÅÍð³õþ¶!Û{ô=)/Ú^r¼m;ä8iüàt¦Å¦%Á5Á¸ÒØħ_KTåèdTJÊ×±1ñCc&ÆðOçºÞÔRV/MßtÄn×>Bó”Ô&i0KlØv¡ÙâãÅY²j÷Õe7(À
#Z1!cfÆæ5#6` :cK-Þts
äagÙnO0Ï]é fÄâËÒ#֯ܪlWñ¢1Ho._Aë£I±ô¤ 3^Àï©k°ÚzÊÇ^JyóXUµ²ú F)FT#ªÑ)k¤ ߨDCè|&¦ÜÓEÌ9)¹ xÂÐù)æéúÅ®ÐWKg0÷GY¼ÞT®=¿÷Øå²Ñã+*^xÇ={YX~èÅÐW¯À.¾bq>s//Ü^pb%Ýð9ûÌòCÂêüs¨.¯æµò×èÑI5Ûù}åvG£õ-þí=ë[¨ýs§kåÏü/ú³Ú|Ë
ýz’ûmöd1OnÕp)Sg¥òÔ Áú³O4+i£Ã¯Zg¸¦ÆOMáQYmpTJã!{(²/ínÞÀÒ¯lºó_¬4ôò×7~XÉüë/½ô¶Û.½t=o·é+C/~ó¯Ð³×·ß½}û;·oý]ºX½ýuQÝìÔ-a@/UÊå ¥©}Î }SLµÖGÛjâG’öÔ¤0~Lµ0ÒSD¯4Ã-zd·»bcY,#®}LLlËÅÄ-?û,Z¼é~BcW¸`¡E»[!:)µº;§êSm3Ðç©iºètB QÈ[±Ì!esaµèõ*¦
ÄS4òÊsªOG¨p8,S`تê¶ãõ×ÅZÇWÂ{rR 5WcT¦ö÷
ÆÛ~,%ÖÒÏðÆÄ6²À½W§·8ò:~TîزiåH¥ÀÙ
Ƕ¥K·9V£½±|Ó¦åg(ødch2]뮦ä.IIÉq%q]Ëa²eæäl8aÂ_^{[a§ìÛ]çö¨8W{æTÏiç
ºfߣ¡p8ºÛËuʧĴ Ïá#ïâ/ôå±WàcAìÍ*» =Rclâ±Ù1»s]V¿[
ËãL)JaJ¬ßSÃ`/_E^AMµâP·¤
V6ÅήÞ[~~ܯ)ø7ì@ĹÉlR>ÌVßhãÏïi:W|Ý|å¬ëv
ÞÐö=4ôкÛÞ|”ubÿ©µ¢æÎ)z-ÏÈïD^hÔmh§fárGÎY(®¸ÄR~¡úýZv@S4ÑP]4Ñó*
Ú4í~å¿ÎB¥?U
Ю£@ÃËg;¦9XÔÀmqÙE³Æû9ײÅöUQÕD1,&&Îo·[²
ü«=’>©qfá¤ÄeÂQÏ+駹¸KvåûkNrâªqÝYÊå¼@Û÷SEÓ+,:À»>ÁþÅ®×49ôWå¯sw£’G¡cø3õVpbí&WÇL·nKQúó.¾ÁµÍst©Vá5$yJÓù ##CÀfÙ4Ó²b¥DÙR?$ÇÇOH` I±Öôôxk;¸
ÞÜ3vc!XKðÇÆû¼)BAôÒu”_v3[¸¸°½4ô*±ûîiÊ/7^ð«Ñía5Ð.+÷ç£Ì.QeɦײGÑTã²Ën¾9ôièÈÐ>,¶Ãª©«¬»¹O»åkç_²OíÐMýxãÅßðô?7¾^sýà˽ôý+¦½T®pN.fÔJÇÖþf¥¤&9 `áááÉF)ïa1nåwoów»¡ðB!Ñó¥ÄdÜ#Ky±Åp[,ÁBÐNÐpØü1ÄæQüL³íCííÊ,û;ßb?`ç±v¿½È®X,gê
úEÖVÅ*Õ&VU~>a4,ýmgù²NRBQE]AWÐàÃTOpa]!¹5´%òá,7ôUÓ.Á裏ú+Oî#FépÖAí9øè»í,ºG/ÓÄ{~TÔNzcÓ½ÞFöxÐåIv{¾óÇ8Ï$î¼ÖÎνLKûZ÷sn
ÜݳÜÝêP7s{ÓÕÝî7HRÏÙ¬ßYy SɽÏ2U>¬Øß;Z N:Z^W.·ÉbäµÙEéËÂì*KÌm’|YÁ[É E¸»9Â
»å]ÐàøÚñ¯ÚÆ,-IzÁ5^
Ý¿KujþòUbLÖÚïÿg÷îì¬`üMçN-HÛ±)t)»Òl9ë⮬iøiøÌî>§Ò ;×òõUÑ 3ÛfQüÿ¸[÷ÇÅ9’ÅârD$Dö{]BøçvI³çT%t(tvÖª[KWô®
¢ðSýÕgn}÷ÖBÛ§¬xÒi!Í}`¬ý”JÄò9_>{zx.¦|oPAÐ&hZºßoÜcmbñxļb1²%½Q½1t¨é1,hÎs?Uò礬³DÖi³à9G>ûOx.Üd
ÿS=
6¸hO°ÂÆmÝ
ýêÊ×zhåú9Ú@ÝÌ=.~=_éâ
_Âùh>
/àk´¿óï¹Ä¢ú91aõà.ÅE_Õܪ*vòæ’LDwSS-ªÂ;³Å$wij³EîÅÃa^3QQQ9ldzd%wKîµ3GøïsjåÆ*Ì41XͲXPÜ°íK¯;§²dZM{ðÁüiëcOƽ§V]%V´È½ò¢GÐCتól;F_×Ù7ÜïòÀ.¦À!¦ Yc@_
‘à ©1À¿¼’Ë»âÄOÿúAÌШëj̳ºÜÔ/zåAËKCuº:=ëÙqq6Åæô;äÄ’¡Vw«¨5Qo× yr^
qkP«[ã2Y»è{V«Y÷ªË&ÜÚUQ}dä?BïhûB÷î9¼}¿ìT>8¯ýkaq.¨FJ£§]¦ÇÝn[ïØ·1áﶿ;ÅJ%Ø
^ §ù¦âÜÍô+UUà#Ù_â¿ká½Ð?
XÉ XÓ·
ÞûkÈ>µO~lѵ{SC¥Êèûß¹þ>Ï~Úùy¨¾ý}üæ{^vjU¹ÉGoüàbË´UÞi[ûôÕTkµceõjÇåÞËÓt«ÍêðÚ¼r} ®¿c}×Æí>f·húxý
}¾IH×t¿aq°S,/ÛÅØD¶E({wRv7t7âÅ©#7É¿X0
/ðÊ,pzGãÍaÛ=óZÌ1ZÌ2?¸äÈñ£³kA1jµååRÛGÌ5T+d1 û>T3£§ säc ôâÄXRIÊ+VÏ]õvèîMxuϲ÷ßã3C>«9tÐÂÇÿÁ’ü[èi±cEWÿûwÜðÚÙB(ºÆ3h$¹§IÓWZµãÅnö¥S{Ú,ÖË4ÅëMP¦eNËÞ~{BcÂ+±¯$¼dpvÒXߨÌQÙcÛO÷¹Ö2k·Øn e)bu{®Ø!
Neø5XXΫO#±9LsÛ!ÙXV ®WþÄüYù»w:«îà:Çut6¤iIaI¿jgή¬m*§b[(bùç0ºþ¼?ÂÅáFIqËý¥î)ëÜRS³nØ~ïùüò¿±v¡×N¦Kwc¦Öͽîgܪ½·ø:ÖcÇóç
ö¿ýaèÀ½HÐ-bOY÷à®kÞaÞ?P7Áã¡dxÈËiÝ⻥W @ìX#ö,å%ÇåSÇçñV#¶?õ³rJwùÙ1?¸zÒ=âUBÍH¨jZà ÙzµKöäÄÈ?Vév,}a¬`ÍÍ/¹{%ÍnN¾¸ç9!¹&Ì qÑÀz>íÉ’¦
¾ôâ=õM°ÔǮɪÇ>¸ìÒE{Öª9+WÕzkõUø%½ÏîSÞÔ»{ÕàBû,GG¡·õÜK
÷8éMìóÊ;.°;3Ôy°çÖØ1höJ¸ hðQ)Zz
Ëù«¡sC©9~æÖ¡ÏÕ#(Ý K`é^ñ5æ=Ý©¨6±×ÄÄäøðisîãóÈÉäöÚÍMhAíÐûnW°ßRW0>±Ôçbpâ]k-ÌbÏÑ4.N#ÄeN®DTCDJÍÎÏËÏ~Ð
RsL¿”Aê%!À
~ï¹Î³*5s>½
»2ô9
e#Ù§8ñÐ{î6÷±¢Ý-
µ:³³ír#¯CûN]2£[òN·«
¶Û:>Ùì-M
f#P 2 sG´«:²~Ûsò;¸óó;¨ÚõÂ@NOB¬£âð+ϬTJl´}ÈØ1±)f?â(±5~¬S]ËïH6%©yî¼ysó®ËÓ:tÈSó;Û©ÖþÖ«¬«ÃÊ4Cµª¤1Ø%çe²ÌLÊwåóü|oçOdôëUh¦
é¾Ìv}/¶f×ÏZqFJqóÊ%Ùw¶8ÈK.7`þì¨ ²
!b¹Ü*dzD £4³8Iþ| EHäDL,iºÂlåUeù]o½¾~Îã;g5kD öúî]»²ä®e˯>bfÏìÎ㯳>ôúÒ¬³º±çÕöSB¯²ì÷ü7_¿O~ßâ>Õ÷_tÏHm_þ%7gúßý¯PC=°FSã¼Þ¸m1ÛÓ´1ÎiÎÎeÎ=q/ÄéLLH& Y@Á¢âÒM V(,¼ØÔô*ʨË8¡ddøE:GªÝQk?ÛÆnÉ¢Ìh1º$º4¿ÆýÚZmDN#ßtÅSKãã3^yCòýO|+9(éä·P=©¥G8¥q¥éR?ç9¨
Y ¯ùÍnç’Ï8)_°NÊMUÞÅÜwh’oU´8B§íØ»ÇÀݪ³þõõíÞ7iÁüÏß
]?±7
pÁPöèã G-Y½ºnéK
ý×Uk_xçn=ÏRg5dìyVjú5¹×Sn¼ÉÿaXʳ
>O
V8odJ0+âJrXç
éºÅW2GB iDcÇY±VÚí.ºÒÒlön»Åó¥KÛ2fñÅ|Ö¸äR#xúüqOv©áÁ÷
Ñû³»¸Å°:æ}:’ôÓ4
oúé]¾©AöQ{çðIè²Aï°XFIzg’5ÈXÌ^Þª8åwHbØáA;í4#ÑàÓ´
I+¼ª7ÍîõxrÝîdÀâOÓ÷l:éÉÛÔøñÜãöÆ«Év;%»yr²¥çdH³ÏQ*h0AòæÊ8ÁJ«IÞñ”å’;Y)ï65;rÙ%[Þl GýÊäävFdek&ùræéß½}×`pºéóeu¿t¼¦ßz}u~eOhÐ`Kÿwuì¨íKLºävÙÏØìbíÕv Iýä
w´â¦¾âvÇÁ=ÖØRÝ”væ=JºbsÉC]ÉáIzN,ì5÷Ls]Z8ûÇrv¾é.¸#ÞJq²dêC®9uvK9=å)jÎOï*½C{néÿWªv¢%rO-q°ÅÁ,[Ð
6WWÃi+r8K
ñÁ1¥V7£Ôþ ZPÄôÎÄÕÝfO(.|0±¯(ò¬Nñt¨ÔdT+|8«E³ëºøª¾cßÏw
kóbí ö2:ÚÄ·Äò°:lgõiqͧÁÂ¥Q¹3hÀÌfµÇTÎÜ\ü²)V¾e(Y¹M,v°LLEÄ-¬äN;v3´` Psñ§8ç”Ìy¡#DÛ>´ÕYJ§Ø hò
ùä)á#âа
Источник
Тяжелое патологическое состояние печени с повреждением паренхимы и дефектным произведением функций называется острая печеночная недостаточность. Патология крайне опасна и может привести к летальному исходу. Состояние больного быстро ухудшается, поэтому требуется неотложная помощь и своевременная комплексная терапия. При отсутствии лечения может развиться кома.

Причины развития патологии
Вследствие усугубления многих заболеваний или ухудшения гемодинамики в органе может развиться острая печеночная недостаточность. К развитию тяжелого состояния может привести регулярное злоупотребление алкогольными напитками, постоянный прием лекарственных средств или чрезмерное употребление пищи с повышенным количеством протеина. У детей патологии способствует массивный некроз гепатоцитов. Причинами развития патологического состояния считаются:
 Бесконтрольное применение медикаментозных средств разрушает печень.
Бесконтрольное применение медикаментозных средств разрушает печень.
- отравление;
- гепатит;
- гепатоз;
- почечная недостаточность;
- тромбоз печеночных вен;
- цирроз;
- закупорка желчных протоков;
- переливание крови не совпадающей группы;
- ожоги;
- наркоз;
- кровопотери;
- оперативное вмешательство;
- сепсис;
- перитонит;
- интеркуррентная патология;
- чрезмерное употребление медикаментов;
- злоупотребление алкоголем;
- регулярное употребление высокобелковой пищи;
- кровотечения в пищеварительной системе;
- диарея.
Вернуться к оглавлению
Разновидности и патогенез патологии
Существует 3 формы острой печеночной недостаточности. Каждый вид является опасным для организма, и в случае поражения более 50% печени приводит к смертельному исходу. Эндогенный вид недостаточности развивается вследствие повреждения паренхимы. В результате нарушения гемодинамики в органе возможно попадание насыщенной токсическими отложениями крови в общий кровоток, что приведет к экзогенной или индуцированной недостаточности. Несколько факторов могут поражать печень одновременно и спровоцировать смешанный патогенез патологии.
Вернуться к оглавлению
Симптомы гепатопатии
Когда формируется острая печеночная недостаточность присутствуют такие клинические признаки:
 Чувство сонливости и быстрой утомляемости не покидает человека длительное время.
Чувство сонливости и быстрой утомляемости не покидает человека длительное время.
- упадок сил и слабость;
- сонливость;
- тошнота;
- рвотные позывы;
- диарея;
- снижение аппетита;
- отечность;
- желтуха;
- скопление жидкости в брюшной полости;
- повышение температуры;
- озноб.
Тяжелые степени патологии сопровождаются появлением печеночного запаха из ротовой полости и судоргами, а также снижается температура, нарушается частота ритмов сердечной мышцы. В итоге пораженный человек теряет сознание. Предкоматозное состояние больного может сопровождаться такими симптомами:
- болевые ощущения;
- головокружение;
- бессонница;
- галлюцинации;
- торможение речи;
- замедление функций мышления;
- геморрагический синдром;
- дрожь в пальцах.
Вернуться к оглавлению
Стадии развития
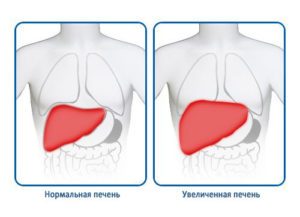 Патологические процессы провоцируют увеличение органа.
Патологические процессы провоцируют увеличение органа.
Различают 3 степени формирования заболевания. На ранней стадии формирования внешние признаки недостаточности отсутствуют, а сама патология выявляется по результатам анализов. В крови наблюдается увеличенное количество энзимов, чрезмерное содержание желчного пигмента, а также повышенный уровень аминотрансфераз. На второй стадии формирования гепатопатии начинает проявляться симптоматика. Основными лабораторными признаками такого состояния являются:
- увеличение размеров пораженного органа;
- болевые ощущения и колики в области подреберья;
- пожелтение кожного покрова и склер;
- геморрагический диатез;
- чрезмерное количество билирубина в крови;
- аномальное снижение уровня белка при анализе крови;
- диспротеинемия.
На 3 (самой тяжелой) стадии острой недостаточности печени развиваются энцефалопатия пораженного органа, печеночная кома, серьезные нарушения функционирования печени.
Вернуться к оглавлению
Неотложная помощь
 Своевременное промывание желудка поможет остановить интоксикацию организма.
Своевременное промывание желудка поможет остановить интоксикацию организма.
В первую очередь больному требуется полный покой и проведения дезинтоксикации токсической крови. Пациенту проводят промывание желудочно-кишечного тракта 2% раствором гидрокарбоната натрия. Для больного проводят мероприятия по оптимизации гемодинамики в пораженном органе, а также кислотно-щелочного баланса. Важно откорректировать функции печени и почек, что также повреждаются во время недостаточности. Требуется коррекция электролитного баланса и восстановление функций паренхимы.
Вернуться к оглавлению
Диагностика
Для подтверждения печеночной недостаточности потребуется биохимическое исследование крови и печеночные пробы. Для уточнения диагноза важно обследование кислотно-щелочного баланса, а также электроэнцефалография для оценки состояния мозга. Не менее важны для дифференциальной диагностики коагулограмма и протеинограмма. Дополнительно проводят анализы на наличие инфекции в организме, которая могла содействовать формированию острой печеночной недостаточности, а также уточняют у пораженного информацию про употребление грибов или алкоголя. Опрашивают пациента о патологической наследственности или работе на вредных предприятиях.
Вернуться к оглавлению
Лечение недостаточности
 Привальный питьевой режим поможет вывести токсины.
Привальный питьевой режим поможет вывести токсины.
Основой терапевтического процесса является противодействие интоксикации организма. Во время лечения важна корректировка кислотно-щелочного и электролитного баланса. В течение дня больному рекомендуется употребление воды до 3 литров, но дополнительно, для устранения возможного отека мозга или легких, применяют диуретики. Геморрагический синдром излечивают с помощью транексамовой кислоты и викасола. В комплекс лекарственных средств дополняют витамины, а также внутривенно вводят такие препараты, как:
- глюкоза;
- сорбит;
- маннит;
- альбумин;
- декстраны.
При отсутствии нужного результата на лечебный процесс включают гормональную терапию глюкокортикоидами.
Вернуться к оглавлению
Чем опасно?
 Запущенная болезнь имеет неблагоприятный прогноз.
Запущенная болезнь имеет неблагоприятный прогноз.
Отсутствие лечения или его неправильные методы могут привести к летальному исходу, коме или необратимому поражению головного мозга, поэтому стоит своевременно лечить заболевания. Если обнаружены отклонения функций печени или болевые ощущения, следует срочно обратиться в клинику и своевременно приступить к терапевтическому процессу. Самая тяжелая стадия заболевания в 80% случаев приводит к смерти больного.
Вернуться к оглавлению
Методы профилактики и прогнозы
Для предупреждения острой печеночной недостаточности следует вовремя приниматься за лечение патологий печени, а также избегать токсического действия на пораженный орган. Важно не употреблять большое количество медикаментов, что пагубно воздействуют на печень. Следует исключать чрезмерное употребление алкогольных напитков, которое может способствовать интоксикации. При своевременной и адекватной терапии прогноз благоприятный. Патология имеет обратимый процесс на начальных стадиях заболевания. При продолжительном воздержании от терапии недуг усугубляется и приведет непосредственно к осложнениям и печеночной коме. Глубокая кома чревата смертельным исходом.
Источник
К72.0 Острая и подострая печеночная недостаточность
Основные клинические симптомы
Острая печеночная недостаточность
- Симптомы основного заболевания;
- Тошнота, рвота, возможны боли в правом подреберье, уменьшение печени, печеночный запаха изо рта;
- Нарастающая желтуха;
- Печеночная энцефалопатия (может предшествовать появлению желтухи)
- Геморрагический синдром;
- Артериальная гипер- или гипотензия, тахикардия, тахипноэ;
- Возможна гипогликемия, гипо- или гиперкалиемия, гипокальциемия, гипернатриемия.
Печеночная энцефалопатия
Стадия I:
- Вялость, апатия, снижение аппетита, цефалгия, тремор;
- Нарастающее качественное расстройство сознания.
Стадия II:
- Двигательное и речевое возбуждение, агрессивность, возможно развитие делирия;
- Атаксия, дизартрия, тремор, возможен астериксис («хлопающий» тремор пальцев рук);
- Нарастающее количественное расстройство сознания до спутанности;
- Желтуха, диспепсические расстройства;
- Гипертермия;
Стадия III:
- Нарастающее количественное расстройство сознания до сопора, при сохранении адекватной реакции на боль;
- Гипертонус мускулатуры, гиперрефлексия, двухсторонние патологические рефлексы.
Стадия IV (печеночная кома):
- Количественное расстройство сознания до атонической комы;
- Дыхание типа Куссмауля;
- Тахикардия, артериальная гипотензия, гипертермия, олигурия или анурия.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Исследование уровня глюкозы в крови с помощью анализатора;
- Термометрия общая;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Контроль диуреза;
- Для врачей анестезиологов-реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Лечебные мероприятия
При уровне сознания > 12 баллов по шкале ком Глазго, умеренной артериальной гипотензии (САД > 90 мм рт.ст.), SpО2 > 90%:
- Обеспечение лечебно-охранительного режима;
- Положение пациента в зависимости от показателей гемодинамики, уровня нарушения сознания и аускультативной картины в легких;
- При наличии психомоторного возбуждения, агрессивного поведения пациента, представляющего непосредственную опасность для окружающих или при проявлениях аутоагрессии:
- Обеспечение собственной безопасности;
- Применить меры физического стеснения пациента, в том числе с использованием широких лент из плотной хлопчатобумажной ткани;
- Ингаляторное введение 50% О2 на постоянном потоке ч/з носовые катетеры (маску);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Терапия основного заболевания:
При выполнении объёма лечебных мероприятий по соответствующим протоколам:
- Не использовать гепатотоксические препараты (НПВС и др.);
- Ограничивать водную нагрузку и использование 0,9% раствора Натрия хлорида;
- При гипогликемии:
- Глюкоза 40 % – 20-80 мл в/в (внутрикостно) болюсом медленно;
- При артериальной гипертензии и синусовой тахикардии, и отсутствии клинической картины левожелудочковой недостаточности:
- Анаприлин – 10-20 мг перорально или
- Метопролол – 25-50 мг перорально или 5 мг в/в (внутрикостно) болюсом медленно, со скоростью 1 мг/мин.;
- При гипертермии:
- Физические методы охлаждения;
- При клинических проявлениях геморрагического синдрома:
- Этамзилат натрия – 500 мг в/в болюсом;
- Тиамин – 100 мг в/м (в/в (внутрикостно) болюсом медленно);
- Пиридоксин – 100 мг в/м (в/в (внутрикостно) болюсом медленно);
- Аскорбиновая кислота – 500 мг в/в болюсом;
- При артериальной гипотензии:
- Натрия хлорид 0,9% – в/в со скоростью 10 мл/кг/час (не более 500 мл), под аускультативным контролем легких;
- Коллоиды – в/в (внутрикостно) капельно, со скоростью от 10 мл/кг/час (не более 500 мл), под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
При уровне сознания < 12 баллов по шкале ком Глазго или, и при артериальной гипотензии (САД < 90 мм рт.ст.) или, и при уровне SpО2 < 90%:
- Обеспечение проходимости дыхательных путей;
- Горизонтальное положение с возвышенным положением верхней половины туловища или комбинация с противошоковым положением;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з носовые катетеры (маску) или ВВЛ мешком «Амбу» с оксигенацией 100% О2 на постоянном потоке;
- Катетеризация 2-х вен: периферических или, и установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- При гипогликемии:
- Глюкоза 40 % – 20-80 мл в/в (внутрикостно) болюсом медленно;
- Натрия хлорид 0,9% – в/в со скоростью 10 мл/кг/час (не более 500 мл), под аускультативным контролем легких:;
- Коллоиды – в/в (внутрикостно) капельно, со скоростью от 10 мл/кг/час (не более 500 мл), под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Для врачей анестезиологов-реаниматологов:
- Перевод на ИВЛ;
- ИВЛ в режиме умеренной гипервентиляции;
- Зонд в желудок;
- При клинических проявлениях геморрагического синдрома:
- Этамзилат натрия – 500 мг в/в болюсом;
- Тиамин – 100 мг в/м (в/в (внутрикостно) болюсом медленно);
- Пиридоксин – 100 мг в/м (в/в (внутрикостно) болюсом медленно);
- Аскорбиновая кислота – 500 мг в/в болюсом;
- При сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
- Дофамин – 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин -1-3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин – 4 мг в/в (внутрикостно), капельно или инфузоматом, со скоростью 2 мкг/мин, на месте и во время медицинской эвакуации;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Общие тактические мероприятия
При уровне сознания > 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст., SpО2 > 90% на фоне оксигенации 100% О2:
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.) или, и при уровне SpО2 < 90% на фоне оксигенации 100% О2:
Для бригад всех профилей, кроме реанимационных:
- Вызвать реанимационную бригаду;
- Проводить терапию до передачи пациента реанимационной бригаде.
Для реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Источник
