Синдром паркинсона и как лечить
Над статьей доктора
Полякова Т. А.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 14 ноября 2017Обновлено 19 июля 2019
Определение болезни. Причины заболевания
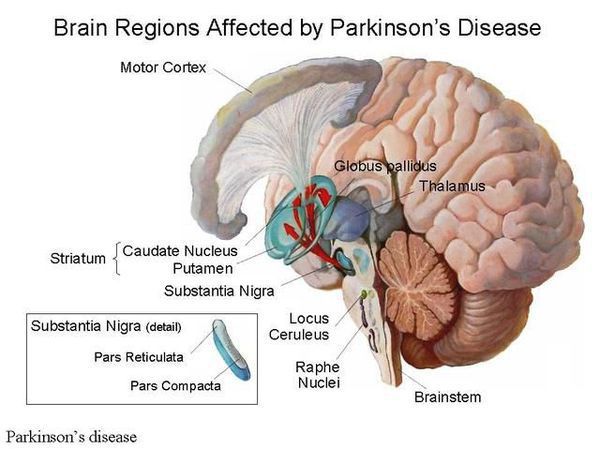
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения.[1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.

Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы болезни Паркинсона
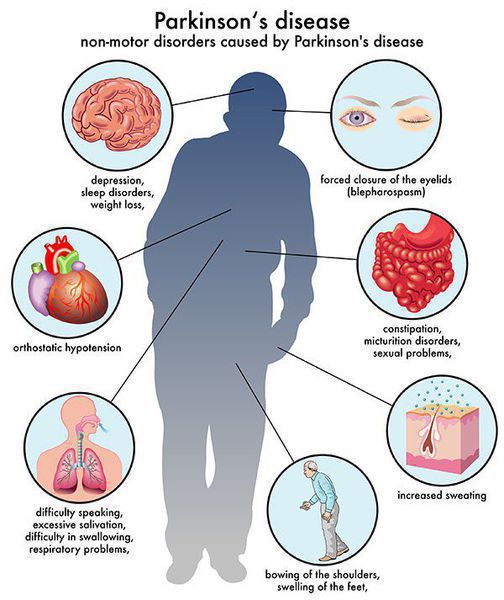
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
- нарушение обоняния;
- расстройства сна;
- когнитивные симптомы (снижение памяти, легкомысленность);
- запор;
- расстройства мочеиспускания;
- повышенное потоотделение;
- сексуальную дисфункцию;
- усталость;
- боль (особенно в конечностях);
- покалывание;
- беспокойство и депрессию.[3]
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы:[1]
- замедленность всех движений;
- истощаемость быстрых повторяющихся движений в руках и ногах;
- скованность мышц (мышечная ригидность);
- дрожание рук и ног (но почти никогда — головы), наиболее выражено в покое;
- неустойчивость при ходьбе;
- укорочение длины шага и шарканье при ходьбе, топтание на месте, застывания при ходьбе, отсутствие cодружественных движений руками при ходьбе.
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза).[4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы:[1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.

Для характеристики стадий Болезни Паркинсона используется шкала Хен–Яра, 1967:
- на 1-й стадии акинезия, ригидность и тремор выявляются в конечностях с одной стороны (гемипаркинсонизм);
- на 2-й стадии симптоматика становится двусторонней;
- на 3-й стадии присоединяется постуральная неустойчивость, но сохраняется способность к самостоятельному передвижению;
- на 4-й стадии симптомы паркинсонизма резко ограничивают двигательную активность;
- на 5-й стадии в результате дальнейшего прогрессирования заболевания больной оказывается прикованным к постели.
Выделяют три варианта темпа прогрессирования заболевания:
- При быстром смена стадий заболевания от первой к третьей занимает 2 года или менее.
- При умеренном — от 2 до 5 лет.
- При медленном — более 5 лет.
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни.[5]
На характер и эффективность лечения влияет ряд факторов:
- выраженность функционального дефицита;
- возраст больного;
- когнитивные и другие немоторные нарушения;
- индивидуальная чувствительность к препаратам;
- фармакоэкономические соображения.
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов.[1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами.[6]
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата.[7]
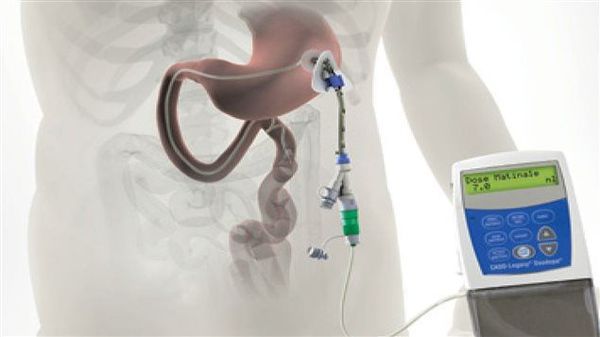
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона.[8][9]
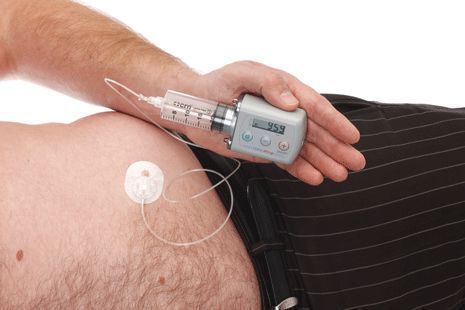
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи.[10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона.[11]
Источник
Болезнь Паркинсона – хроническое длительно развивающееся заболевание нервной системы, сопровождающееся гибелью двигательных нервных волокон, которые вырабатывают медиатор дофамин. Болезнью Паркинсона страдают преимущественно лица пожилого возраста. Оно встречается у 120 – 180 человек на 100 тысяч населения.
Игнорирование начальных симптомов паркинсонизма приводит к серьезным последствиям. Через 7-10 лет после начала болезни более 50% больных, которые не начали вовремя принимать регулярное лечение, становятся инвалидами, нуждающимися в постоянном уходе. Своевременно начатое лечение способствует выживаемости при болезни Паркинсона, поддерживая длительное время физические возможности больного.
Врачи-неврологи Юсуповской больницы проводят комплексное обследование пациентов на наличие у них паркинсонизма с помощью новейшей аппаратуры ведущих мировых производителей.
На заседании экспертного совета с участием врачей высшей категории, профессоров и доцентов обсуждаются тяжёлые случаи болезни.
Ведущие специалисты в области неврологии устанавливают окончательный диагноз и индивидуально подбирают каждому пациенту эффективнейшие лекарственные средства, немедикаментозные методы терапии решающие полностью или частично причины или осложнения от паркинсонизма.

Виды и стадии
Неврологи в зависимости от возраста, в котором у пациента появились первые признаки патологического процесса, различают ювенильную болезнь Паркинсона, заболевание с ранним началом и с поздними проявлениями. По преобладанию клинических проявлений различают следующие формы паркинсонизма:
- дрожательную;
- дрожательно-ригидную;
- ригидно-дрожательную;
- акинетико-ригидную;
- смешанную.
Согласно шкале Хёна и Яра различают следующие стадии развития болезни:
- нулевую – клинические проявления заболевания не определяются;
- первую – симптомы болезни определяются с одной стороны тела;
- вторую – имеют место двусторонние симптомы без постуральных (статических) нарушений;
- третью – присутствуют умеренные признаки нарушения поддержания равновесия, пациент не нуждается в посторонней помощи;
- четвёртую – определяются выраженные нарушения двигательной активности, но пациент может передвигаться самостоятельно;
- пятую – передвижение пациента без посторонней помощи невозможно.
Мнение эксперта
Автор:
Ирина Геннадьевна Смоленцева
Руководитель НПЦ болезни Паркинсона, врач-невролог, доктор медицинских наук, профессор
Согласно последним статистическим данным ВОЗ от неврологических патологий страдает 1 миллиард человек по всему миру. Из них у 3,5 млн диагностируется болезнь Паркинсона. В период 2009–2012 в России отмечался прирост заболеваемости. В последующие годы тенденция к росту сохранялась. Кроме того, врачи отмечают «омоложение» патологии. Болезнь Паркинсона считается самым распространенным нейродегенеративным заболеванием среди населения РФ.
Медикаментозное лечение является действенным методом терапии болезни Паркинсона. Разработано и используется несколько групп лекарственных средств, эффективных против симптомов заболевания. Считается, что в будущем комбинация симптоматических и патогенетических средств позволит снизить выраженность клинических признаков болезни.
Врачи Юсуповской больницы разрабатывают план лечения нейродегенеративного заболевания для каждого пациента. При этом учитываются все необходимые факторы. Терапия проводится в соответствии с последними европейскими рекомендациями. Назначаемые препараты отвечают стандартам качества и безопасности.
Причины возникновения болезни
Болезнь Паркинсона развивается при нарушении на клеточном уровне дыхательной функции митохондрий и наличии окислительного стресса. Эти факторы нарушают синтез нейромедиатора дофамина, в результате чего снижается передача импульсов. Заболевание развивается под воздействием следующих провоцирующих факторов:
- отягощённой наследственности;
- ранее перенесенных инфекционных заболеваний центральной нервной системы (вирусного, клещевого и других видов энцефалита);
- сосудистой патологии головного мозга (церебрального атеросклероза);
- злокачественных новообразований мозга;
- черепно-мозговой травмы;
- длительного приёма некоторых фармакологических препаратов (метилдофа, аминазина).
Эксперты Всемирной организации здравоохранения считают, что при наличии нескольких провоцирующих факторов вероятность развития болезни Паркинсона возрастает.
Клинические проявления
Облигатный признак болезни Паркинсона – гипокинезия (неловкость, замедленность движений). При этом сила мышц сохраняется на всём протяжении болезни.
Пациенты испытывают некоторые трудности при выполнении элементарных бытовых действий:
- застёгивания пуговиц
- завязывания шнурков
- просовывания верхних конечностей в рукава
- пользования столовыми приборами.
Люди с болезнью Паркинсона испытывают затруднения с письмом: почерк становится мелким (развивается микрография).
Теряется содружественное движение поражённой руки при ходьбе (ахейрокинез). Нередко врачи впервые диагностируют болезнь в поздней стадии патологического процесса, когда у пациентов появляется тремор. Пациенты часто игнорируют другие симптомы болезни или списывают на заболевания мышц и суставов.
Если в дебюте болезни Паркинсона тремор присутствует, он обязательно будет односторонним, как и другие признаки заболевании. Классический тремор при болезни Паркинсона наблюдается в конечности, находящейся в состоянии покоя, усиливается при ходьбе, но при выполнении движений поражённой конечностью исчезает. Болезнь Паркинсона никогда не начинается с дрожания головы.
Заболевание проявляется следующими клиническими признаками:
- гипокинезией
- пластической мышечной ригидностью
- постуральной неустойчивостью (присоединяется на поздней стадии заболевания).
Гипокинезия клинически проявляется рядом произвольных движений:
- пациент застывает в различных позах, иногда напоминая манекен
- у него возникают затруднения при инициации движения и перемене положения тела
- на лице отсутствует эмоциональная окраска (гипомимия), пациент редко моргает
- его речь становится тихой, маломодулированной, монотонной, постепенно затухающей, становится «тремолирующей»
- снижается громкость речи (гипофония), замедленность (брадилалия), потеря мелодичности (диспросодия).
Для того чтобы выявить гипокинезию на ранней стадии болезни Паркинсона, неврологи Юсуповской больницы проводят следующие тесты:
- Пациенту предлагают максимально быстро совершить серию движений: встать, сесть, наклониться, повернуться. На начальной стадии гипокинезии движения становятся замедленными
- Постукивания указательным и большим пальцами кисти. Пациент поочерёдно обеими руками постукивает по столу большим и указательным пальцами в максимально возможном темпе и с максимальной амплитудой. Если у пациента формируется гемипаркинсонизм, одна рука отстаёт от темпа и амплитуды движений конечностью, которая пока не вовлечена в патологический процесс
- Сжимания и разжимания кисти: невролог предлагает пациенту максимально быстро сжимать и разжимать кисть. Движения отстают на стороне формирующейся гипокинезии
- Постукивания носком стопы и пяткой позволяет выявить асимметрию движений.
Пластический гипертонус или мышечная ригидность – пластическое повышение тонуса мускулатуры. Он повышается вначале и сохраняется до конца движения. Врачи во время неврологического обследования пациента, страдающего болезнью Паркинсона, часто находят симптом «зубчатого колеса» или феномен Негро: на фоне пластического гипертонуса появляется ощущение прерывистости, ступенчатости сопротивления мышц. Тонус нарастает по мере усиления пассивных альтернирующих движений.
Мышечный тонус повышается и в мышцах-сгибателях туловища. По этой причине у пациента формируется своеобразная поза «просителя»:
- голова опущена
- верхние и нижние конечности подогнуты в локтевых и коленных суставах
- стопы принимают положение, параллельное друг другу.
Клиническую диагностику болезни Паркинсона облегчает наличие триады симптомов: наклона туловища вперёд, тремора покоя и ахейрокинеза. После того, как пациент поднимает голову с подушки, она остаётся в этом положении в течение некоторого времени. При выполнении теста маятникообразного качания ног движения нижних конечностей прекращаются сразу же после выполнения движений.
Болезнь Паркинсона также проявляется спектром недвигательных нарушений, которые встречаются у всех пациентов независимо от стадии болезни:
- нервно-психических (эмоциональных, когнитивных, поведенческих, психотических);
- нарушений сна и бодрствования;
- сенсорных (покалыванием, ощущением ползания мурашек);
- болевых.
Для болезни Паркинсона характерны вегетативные нарушения (учащённые позывы к мочеиспусканию и ортостатическая гипотезия, запоры), повышенная утомляемость. Такие немоторные проявления заболевания, как расстройства сна, нарушения обоняния, запоры и болевой синдром, могут появляться до возникновения классических моторных нарушений. В связи с этим неврологи в настоящее время отдельно выделяют доклиническую, премоторную стадию болезни Паркинсона.
На поздней стадии патологического процесса у пациентов нарушается глотание и речь, развивается слабоумие. Они утрачивают контроль над положением своего тела, падают. Вследствие выраженной гипокинезии развивается обездвиженность. На конечной стадии болезни Паркинсона пациент вынужден передвигаться с посторонней помощью в инвалидной коляске или пребывать в постели. Он нуждается в постоянном уходе. Его обеспечивает специально обученный медицинский персонал Юсуповской больницы.
Диагностика
В Юсуповской больнице врачи-неврологи проводят комплекс диагностических исследований:
- лабораторную диагностику
- электроэнцефалографию
- магнитно-резонансную и компьютерную томографию головного мозга.
Врачи клиники неврологии коллегиально обсуждают результаты исследований и выбирают оптимальную схему терапии. Учитывая наличие доклинической стадии болезни, лицам с отягощённой наследственностью следует получить консультацию невролога даже при появлении неспецифических неврологических симптомов. Специалисты подтверждают диагноз при сочетании гипокинезии (снижения двигательной активности) с одним из дополнительных симптомов: ригидностью (повышением тонуса) мышц, дрожанием в покое в диапазоне 4-6 Гц, постуральной (статической) неустойчивостью.
Неврологи Юсуповской больницы проводят дифференциальную диагностику истинной болезни Паркинсона с вторичным паркинсонизмом (лекарственным, токсическим, посттравматическим, постэнцефалитическим, постгипоксическим, при опухолях головного мозга, сосудистой патологии, на фоне ВИЧ-инфекции).

Современные методы терапии
При недостаточной эффективности базисной терапии болезни Паркинсона неврологи Юсуповской больницы применяют высокотехнологические современные методики:
метод DBS – стимуляцию глубинных мозговых структур;
стереотаксическаую абляцию;
Lee Silverman Voice Treatment (LSVT) – метод, который повышает силу голоса с помощью специальных интенсивных упражнений по напряжению голосовых связок.
Стимуляцию глубинных структур головного мозга (DBS) пациентам, страдающим болезнью Паркинсона, проводят при неэффективности медикаментозной терапии, растущем числе побочных эффектов от проводимого лечения при клинической необходимости увеличения дозы лекарственных препаратов, существенном нарушении социальной и бытовой адаптации. Нейрохирургии вводят в одну из структур базального ганглия (бледный шар, субталамическую область или вентеролатеральные ядра таламуса) имплантированный в область грудной клетки электрод, подсоединённый к генератору электрических импульсов. У пациентов в результате стимуляции значительно уменьшается тремор и ригидность. Иногда врачам удаётся на фоне стимуляции существенно снизить дозу принимаемых пациентом препаратов и даже отменить их. Однако стимуляция глубинных структур мозга не способствует остановке патологического процесса и не решает проблем, связанных с расстройствами речи, чувства равновесия и утратой когнитивных функций.
Прогноз
Болезнь Паркинсона, независимо от того, в каком возрасте дебютировало заболевание, существенно сокращает продолжительность жизни больных. Моторные и немоторные проявления заболевания приводят к бытовой и социальной дезадаптации, значительному снижению качества жизни пациента. Скорость прогрессирования симптомов заболевания разная. На прогноз влияют следующие факторы:
- возраст появления первых симптомов заболевания
- пол пациента
- выраженность двигательных и когнитивных расстройств.
Если у пациента болезнь Паркинсона дебютировала после 78 лет, двигательные нарушения будут более выраженными, чем при начале заболевания в диапазоне от 43 до 66 лет. При позднем начале болезни более выражены аксиальные расстройства и ригидность, чем у пациентов с дебютом болезни в среднем возрасте. У них двигательные расстройства прогрессируют вследствие сопутствующих заболеваний и генетически запрограммированной гибели нервных клеток по мере старения организма. Умственные нарушения быстрее прогрессируют у пациентов старшего возраста. Качество жизни существенно ухудшается у пациентов с доминирующей постуральной неустойчивостью и нарушениями ходьбы. К неблагоприятным прогностическим показателям относится поздний возраст начала болезни, дебют с гипокинезии или ригидности. Если у пациента заболевание началось с тремором, симптомы будут прогрессировать медленней, а эффект терапии леводопой – более длительный.
Центр лечения и диагностики болезни Паркинсона в Москве
В Юсуповской больнице имеются все условия для ранней диагностики и лечения болезни Паркинсона на любой стадии. Очень важно начать диагностику на ранних стадиях заболевания.
Врачи подберут грамотное лечение, как медикаментами, так и проинформируют по поводу диеты, физических упражнений, организации трудовой деятельности, а при необходимости направят на консультации психолога и других специалистов.
Идеальное лечение болезни Паркинсона требует междисциплинарного подхода, в центре которого остаётся невролог, специалист по данному недугу. Для записи на консультацию к неврологу Юсуповской больницы позвоните по телефону.
Источник
